Синдром легочной диссеминации. Рентгенологические признаки хронического гематогенно-диссеминированного туберкулеза
Легочная диффузная диссеминация — это множественные распространенные очаговые затемнения и/или увеличение объема интерстициальной ткани легкого. Легочную диссеминацию могут вызывать более 150 заболеваний различного генеза, которые объединяет прежде всего рентгенологическая картина диффузного поражения обоих легких и сходные пути формирования патологического процесса, начиная с альтернативно-продуктивной реакции альвеолярных перегородок (альвеолит, образование гранулем), васкулита или интерстициального отека и кончая продуктивно-склеротическими изменениями в строме легких. В зависимости от размеров очагов различают 4 типа диссеминации:
В зависимости от преобладания очаговых или интерстициальных изменений в легких различают:
· Очаговые (узелковые, нодулярные) диссеминированные поражения легких с преобладанием на рентгенограммах теней множественных очагов (узелков) в обоих легких.
· Сетчатый (ретикулярный) тип диффузного поражения легких, который преимущественно выражается сетчатостью (ячеистостью) легочного рисунка.
· Смешанный (сетчато-очаговый, или ретикуло-нодулярный) тип диффузного поражения легких, для которых характерно появление на рентгенограммах сочетание сетчатой перестройки интерстициальной ткани и множественных очаговых теней в легких.
· Сотовое легкое («end-stage lung») с полной дезорганизацией легочной структуры, когда легочная ткань пронизана грубыми фиброзными тяжами, имеются участки уплотнения, плевральные наложения, спайки, множественные дольковые вздутия и мелкие полости.
Таблица 1
Важнейшие заболевания, вызывающие диффузную диссеминацию очагов в легких (по Л.Д. Линденбратену в модификации)
В табл. 1, заимствованной из монографии Л. Д. Линденбратена и Л. Б. Наумова, представлены важнейшие заболевания, вызывающие диффузную диссеминацию легких. Как видно из таблицы, наиболее частыми причинами легочных диффузных диссеминаций являются:
Разграничению этих заболеваний помогает как сопоставление рентгенологических и клинических данных, так и детальный анализ дополнительных симптомов. Так, интерпретация рентгенологической картины диссеминированных диффузных поражений легких существенно облегчается при установленном клиническом диагнозе основного заболевания: злокачественной опухоли различной локализации, туберкулеза, пороков сердца, ИБС или других заболеваний сердца с признаками левожелудочковой сердечной недостаточности, болезней соединительной ткани, вирусных инфекций (грипп, коклюш, корь) и т. п. В этих случаях генез диффузного поражения легких обычно не вызывает сомнений. В то же время во многих случаях для установления правильного диагноза требуется детальный анализ всей рентгенологической картины в сопоставлении с клиническими проявлениями болезни и результатами других лабораторных и инструментальных методов исследования.
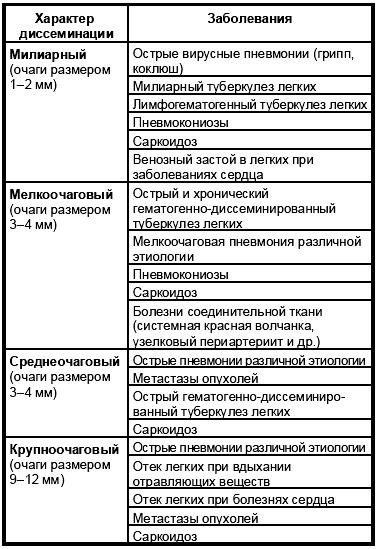
Для острого милиарного туберкулеза характерно густое и равномерное обсеменение обоих легочных полей однотипными и четко очерченными мелкими очагами (рис. 30). Эта типичная рентгенологическая картина острого милиарного туберкулеза легких выявляется на рентгенограммах не ранее, чем через 8–20 дней от острого начала болезни. В острейшей стадии заболевания можно наблюдать лишь равномерное слабое понижение прозрачности легочных полей и 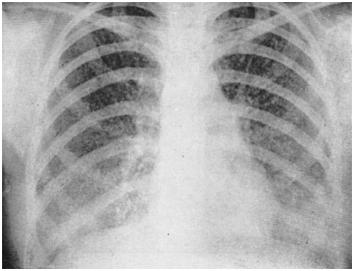 незначительное усиление легочного рисунка.
незначительное усиление легочного рисунка.
Рис. 30. Рентгенограмма легких при остром миллиарном туберкулезе (наблюдение Г. Р. Рубинштейна)
При остром и подостром гематогенно-диссеминированном туберкулезе также наиболее характерно очаговое диссеминированное поражение легких (31). При хроническом гематогенно-диссеминированном туберкулезе очаги имеют различную величину и плотность и больше располагаются в верхних отделах легких.
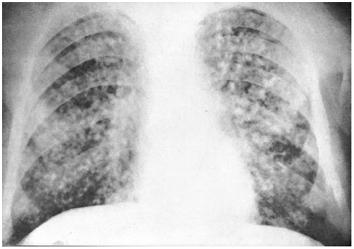
Рис. 31. Рентгенограмма легких при остром гематогенно-диссеминированном туберкулезе
Острые пневмонии отличаются неравномерным распределением очагов с нерезкими размытыми контурами, расположенных преимущественно в средних и нижних отделах легких. Эта рентгенологическая картина часто сопровождается инфильтрацией корней легких (рис. 32).
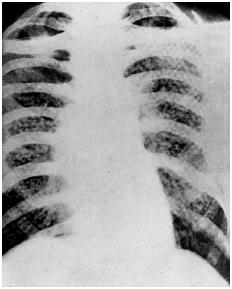
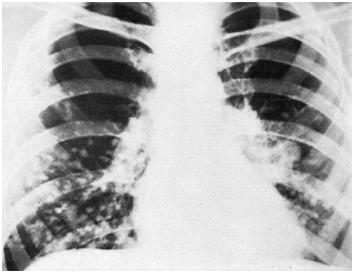 Рис. 32. Диффузная диссеминация легких при острой мелкоочаговой двусторонней пневмонии (наблюдение Л. С. Розенштрауха с соавт.)
Рис. 32. Диффузная диссеминация легких при острой мелкоочаговой двусторонней пневмонии (наблюдение Л. С. Розенштрауха с соавт.)
При пневмокониозах, развивающихся обычно у работников «пылевых профессий», характерен преобладающий диффузный сетчатый фиброз, а также множественные диссеминированные очаги. Корни легких увеличены и фиброзно уплотнены (рис. 33).
Рис. 2.33. Рентгенограмма легких при силикозе (наблюдение Л. С. Рубинштейна). Заметна диффузная диссеминация легочных полей и увеличение корней легких
При саркоидозе в типичных случаях выявляются значительное увеличение корней легких и крупные резко очерченные лимфатические узлы без перифокальной реакции вокруг них.
Метастатическое диффузное поражение легких (карциноматоз) характеризуется появлением в легочных полях однотипных множественных плотных очагов, не имеющих тенденции к распаду с образованием полостей (рис. 2.79). Нередко при ретроградном распространении метастатического процесса, когда метастазы первично поражают лимфатические узлы в корнях легких, а оттуда «продвигаются» против тока лимфы в легочную ткань, в корнях легких обнаруживаются пакеты лимфатических узлов, от которых радиарно отходят линейные тени по ходу бронхов и сосудов, образующие сетчатый рисунок. При так называемом ортоградном распространении метастазов из первичных мелких метастазов, расположенных под плеврой, по лимфатическим щелям к корню легкого, раковое поражение лимфатических узлов корня легкого наблюдается только на поздних стадиях метастазирования.
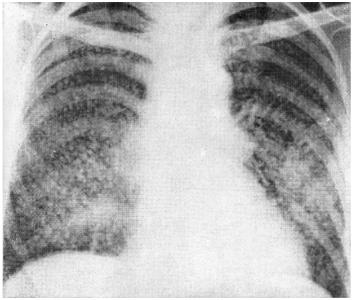
Рис. 34. Рентгенограмма легких при массивном метастатическом поражении легких у больного с раком желудка (наблюдение Л. С. Рубинштейна).
Определяется грубое густое обсеменение обоих легких множественными средними и крупными очагами. В корнях легких увеличенные лимфатические узлы.
Диссеминированные заболевания легких (ДЗЛ) – гетерогенная группа болезней, объединенная рентгенологическим синдромом двусторонней диссеминации. Сегодня можно назвать около 200 заболеваний, подходящих под рубрику ДЗЛ. Каково же место ДЗЛ среди всех болезней легких?
Около 20% болезней легких составляют так называемые ДЗЛ, причем половина из них неясной природы. Поэтому относить их к группе редких болезней никак нельзя. Диагностические ошибки у этих больных составляют 75-80%, а адекватная специализированная помощь им оказывается обычно через 1,5-2 года после возникновения первых признаков заболевания, что отрицательно влияет на эффективность лечения и прогноз (М.М. Илькович, 1998). Следствием диагностических ошибок является неправильное лечение, причем с использованием достаточно агрессивных методов: глюкокортикоиды, цитостатики, антибиотики. Известно, что у большинства больных ДЗЛ даже адекватный набор лекарственных препаратов не всегда дает быстрый положительный эффект. Поэтому отсутствие лечебного эффекта через 12 недели после начала ошибочно назначенной терапии может расцениваться как проявление недостаточной дозы препаратов, и вести к наращиванию доз назначаемых средств. В этих условиях нередко развиваются "вторые" ятрогенные болезни, существенно изменяющие клинику заболевания, значительно осложняющие диагностический поиск и нередко ухудшающие прогноз. Летальность при ДЗЛ значительно выше, чем при большинстве других заболеваний легких. Причины высокой летальности определяются малой осведомленностью врачей, недостаточной технической оснащенностью медицинских центров, трудностями дифференциальной диагностики в связи с отсутствием патогномоничных признаков, фатальным характером некоторых ДЗЛ. Все это определяет необходимость оптимизации диагностической работы с этим контингентом больных, начиная с терминологических аспектов.
Диссеминированные заболевания легких - гетерогенная группа болезней, объединенная рентгенологическим синдромом двусторонней диссеминации.
Терминология и классификация
Наиболее распространенными терминами для обозначения этой группы болезней являются диссеминированные заболевания легких, гранулематозные болезни легких, интерстициальные болезни легких, диффузные паренхиматозные болезни легких. Понятие диссеминированные заболевания легких учитывает лишь один, хотя и очень важный признак болезни рентгенологический синдром легочной диссеминации, не указывая на существо процесса. Термин гранулематозные болезни легких основан на формировании гранулем при этих заболеваниях, в то время как одно из самых грозных заболеваний этой группы идиопатический фиброзирующий альвеолит (ИФА) вообще не образует гранулемы. Диффузные паренхиматозные болезни легких акцент делается на паренхиматозном поражении альвеолите, который является стержнем и главной ареной развертывания драматических событий. Интерстициальные болезни легких на сегодняшний день наиболее распространенный в мире термин для обозначения этой группы болезней. Однако это понятие предполагает поражение (ограниченное) интерстиция, в то время как самые серьезные по своим исходам процессы происходят в паренхиме легких и с нередким вовлечением воздухоносных путей.
Главная общая черта этих болезней альвеолит, причем в большинстве случаев иммунной природы. Основные отличительные признаки степень и уровень вовлечения в патологический процесс основных структур легкого, а также выраженность и характер прогрессирования дыхательной недостаточности. Так, при саркоидозе, экзогенном аллергическом альвеолите (ЭАА), альвеолярном протеинозе поражаются в первую очередь строма легкого и дольковые структуры. При туберкулезе легких и пневмокониозах дольковые структуры; при идиопатическом фиброзирующем альвеолите и ревматических болезнях внутридольковые структуры.
Все ДЗЛ по этиологическому признаку можно разделить на заболевания с известной этиологией, неустановленной природы и вторичные (при системных заболеваниях).
Наиболее распространенные ДЗЛ известной этиологии:
1. Инфекционные
1) Диссеминированный туберкулез легких
2) Легочные микозы
3) Паразитарные ДЗЛ
4) Респираторный дистресссиндром
5) ДЗЛ при ВИЧинфицировании
2. Неинфекционные
1) Пневмокониозы
2) Экзогенные аллергические альвеолиты
3) Лекарственные
4) Радиационные
5) Посттрансплантационные.
Среди инфекционных ДЗЛ первое место по значимости принадлежит туберкулезу. Не всегда легко отличить его от других форм ДЗЛ, особенно у пожилых ослабленных больных. Легочные микозы чаще всего бывают вторичными, и их появлению обычно предшествует формирование иммунодефицита. В диагностике паразитарного поражения легких важное значение имеет тщательно собранный эпидемиологический анамнез. Для респираторного дистресссиндрома характерно наличие септицемии, тяжелой травмы или интоксикации. Для больных СПИД характерен распространенный инфекционный процесс, вызываемый атипичными микроорганизмами пневмоцистами, легионеллами, микобактериями, и пр.
В диагностике неинфекционных ДЗЛ важен профанамнез, знание факторов экологической агрессии, а также сведения об употреблении лекарств (амиодарон, нитрофураны, метотрексат, циклофосфамид, блеомицин, препараты золота нередко являются причиной ДЗЛ). В неосложненных случаях диагностика заболеваний этой группы не представляет больших затруднений.
Около половины всех ДЗЛ относятся к категории заболеваний с неустановленной этиологией. Наиболее распространенные ДЗЛ неустановленной природы:
· идиопатический фиброзирующий альвеолит
· саркоидоз
· гистиоцитоз Х
· альвеолярный протеиноз
· идиопатический легочный гемосидероз
· некротизирующие васкулиты: гранулематоз Вегенера, синдром ChurgStrauss
· синдром Гудпасчера.
Каждое из этих заболеваний имеет свои наиболее характерные клинические признаки, позволяющие приблизиться к диагнозу. Так, ИФА обычно начинается с тяжелой прогрессирующей одышки, приносящей максимальные неудобства больному. При саркоидозе диагностика легочного поражения нередко является случайной находкой при рентгенологическом исследовании грудной клетки. У больных гистиоцитозом X умеренная одышка сочетается с рецидивирующими пневмотораксами. Альвеолярный протеиноз характеризуется накоплением в альвеолах белковолипидного вещества, что и определяет клиническую картину. Для легочного гемосидероза характерно кровохарканье. У больных некротизирующими васкулитами кровохаркание обычно сочетается с лихорадкой и присоединением вторичной инфекции. Для синдрома Гудпасчера основными признаками являются кровохарканье в сочетании с признаками гломерулонефрита.
Благодаря морфофункциональным особенностям легких, патологические состояния практически любой локализации находят свое отражение в респираторной системе, выраженность и обратимость которого зависит от особенностей основного патологического процесса. Ниже приведены заболевания, при которых нередко развивается ДЗЛ, с прогрессированием и формированием диффузного легочного фиброза с дыхательной недостаточностью и другими признаками ДЗЛ.
Системные заболевания, при которых возникают ДЗЛ:
· Ревматические болезни ревматоидный полиартрит, системная красная волчанка, дерматомиозит, синдром Шегрена
· Болезни печени хронический активный гепатит, первичный билиарный цирроз
· Болезни крови аутоиммунная гемолитическая анемия, идиопатическая тромбоцитопеническая пурпура, хронический лимфолейкоз, эссенциальная криоглобулинемия
· Тиреоидит Хашимото
· Miastenia gravis
· Болезни кишечника болезнь Уиппла, язвенный колит, болезнь Крона, болезнь ВебераКристиана.
· Хронические болезни сердца с левожелудочковой недостаточностью, с шунтированием слева направо
· Хроническая почечная недостаточность
· Системные васкулиты.
Этот перечень не исчерпывает абсолютно все заболевания, которые могут вести к ДЗЛ, но приводит наиболее часто встречающиеся. Возможность существования так называемых "вторичных" ДЗЛ предполагает в процессе диагностики уделять внимание внелегочной симптоматике, как проявлению основного заболевания, что требует знания этих заболеваний.
Очаги и ограниченные диссеминации.
Очагами называют небольшие округлые, полигональные или неправильной формы образования в лёгочной ткани. Размеры их тени колеблются от 0,1 до 1 см. более круглые тени рассматриваются в синдроме «Круглая тень в лёгочном поле».
Очаги возникают в результате разнообразных поражений лёгких, поэтому их субстратом могут быть различные процессы – очаги воспаления, опухолевые узелки, кровоизлияния, мелкие ателектазы, участки отёка и др. На практике большинство очагов обусловлено воспалительными, в том числе туберкулёзными, изменениями лёгочной паренхимы.
В лёгких может определяться один, несколько и много очагов. Если несколько очагов расположено поблизости друг от друга, их называют группой очагов. Множественные очаги могут быть рассеяны в лёгких на различном протяжении. Если область их распространения на рентгенограмме лёгких в передней проекции не превышает двух межреберий, говорят об ограниченной диссеминации. Рассеяние очагов на большом протяжении в обоих лёгких относят к синдрому диффузной диссеминации.
Обнаружив очаговые тени, необходимо в первую очередь убедиться, что они связаны с поражением лёгкого, а не обусловлены осевыми сечениями кровеносных сосудов, образующих лёгочный рисунок. Кроме того, надо проявить элементарную осторожность и не принять за очаги тени сосков молочных желёз и глыбчатые отложения извести в реберных хрящах.
Решающими рентгенологическими признаками для данного синдрома являются три: 1) распространённость и локализация очаговых теней; 2) контуры очагов; 3) интенсивность тени очагов.
Прежде всего следует обратить внимание на распространённость и местоположение очаговых теней. Локализация очагов в верхушках и подключичных зонах – характерный признак туберкулёза лёгких. Наблюдается такая локализация главным образом при двух формах туберкулёза – очаговом туберкулёзе и туберкуломе.
Группа очаговых теней, или ограниченная диссеминация, встречается при очаговой пневмонии и туберкулёзе, причём типична для бронхогенной диссеминации из распавшегося инфильтрата или туберкулёзной каверны, которые расположены выше группы очагов. Значит, при синдроме очагов и ограниченной диссеминации надо всегда тщательно проследить, нет ли выше очагов круглой (инфильтрат) или кольцевидной (каверна) тени.
Одиночный необызвествленный очаг в любом отделе лёгкого, особенно вне верхушки и подключичной зоны и тем более у пожилого человека, должен навести на мысль о возможности периферического рака в ранней фазе его развития (или маленького метастаза опухоли).
Вторым этапом отличительного распознавания служит оценка контуров очагов. Нерезкие контуры – признак воспалительного происхождения очага. Если же контуры очагов резкие, то при характерной для туберкулёза верхушечной или подключичной локализации это симптом туберкулёзных очагов в фазе уплотнения или даже обызвествления. Но при расположении одиночного очага в другом отделе легкого резкость контуров скорее указывает на возможность периферического рака. Правда, в таких случаях обзорный снимок не всегда показателен. Наилучшим образом форма и контуры очага отображаются на томограмме.
При резких очертаниях очаговых теней необходимо оценить их структуру. Однородность тени очага характерна для очагового туберкулёза в фазе уплотнения. Если же тень очага неоднородна, возможны два варианта: либо на фоне очага видны более плотные участки – тени обызвествлений, либо, наоборот, вырисовываются мелкие просветления. Оба эти варианта неоднородности тени типичны для туберкуломы.
Очень важно установить по рентгенограмме интенсивность очаговых тканей. Для этого сравнивают их изображение с тенью кровеносных сосудов лёгких. Если тень очага по плотности приближается к продольной прокции сосуда или на фоне очаговой тени прослеживаются продольные сосудистые тени – это малоинтенсивная тень. При нечёткости контуров очагов в таких случаях можно предположить острую очаговую пневмонию или очаговый туберкулёз в фазе инфильтрации. Если тень очага приближается к плотности тени осевого сечения сосуда, говорят о средней интенсивности тени очага. При туберкулёзе это свидетельствует об уплотнении очагов – затихании процесса. Если тень очага интенсивнее изображения осевого сечения сосуда, – это плотный очаг. Если же он виден на фоне тени ребра, т.е., как бы просвечивает через него, и не вполне однороден, то, следовательно, содержит участки обызвествления.
Распространённые диссеминации очагов в лёгочных полях.
Под лёгочной диссеминацией понимают распространение в лёгких множественных очагов. Распространёнными называют диссеминации, при которых очаги рассеяны в значительной части одного или обоих лёгких. При диффузной диссеминации эти очаги более или менее густо усеивают оба лёгких.
Картину лёгочной диссеминации могут дать свыше 150 заболеваний. Решающий признак, позволяющий сразу разграничить наиболее вероятные причины диссеминации, - это размеры очагов. Мельчайшие милиарные очажки наиболее характерны для острого гематогенно-диссеминированного (милиарного) туберкулёза. Гораздо реже при столь мелких высыпаниях встречаются узелковые пневмокониозы и очаговые пневмонии.
Острое начало с выраженными проявлениями лёгочного заболевания при указанной рентгенологической картине свидетельствует об остром воспалительном поражении.
Дата добавления: 2016-05-25; просмотров: 37687;
