Краеобразующие отделы сердца на рентгенограмме
Рентгенологическое исследование сердца живого человека производится преимущественно путем рентгеноскопии грудной клетки в различных ее положениях. Благодаря этому удается осмотреть сердце со всех сторон и получить представление о его форме, величине и положении, а также о состоянии его отделов (желудочков и предсердий) и связанных с ними крупных сосудов (аорта, легочная артерия, полые вены).
Основным положением для исследования является переднее положение обследуемого (ход лучей сагиттальный, дорсовентральный). В этом положении видны два светлых легочных поля, между которыми расположена интенсивная темная, так называемая срединная, тень. Она образована наслоившимися друг на друга тенями грудного отдела позвоночного столба и грудины и находящимися между ними сердцем, крупными сосудами и органами заднего средостения. Однако эту срединную тень рассматривают только как силуэт сердца и крупных сосудов, ибо остальные упомянутые образования (позвоночник, грудина и др.) обычно не вырисовываются в пределах сердечно-сосудистой тени. Последняя в нормальных случаях как справа, так и слева заходит за края позвоночного столба и грудины, которые становятся видимыми в переднем положении лишь в патологических случаях (искривление позвоночника, смещение сердечно-сосудистой тени и пр.).
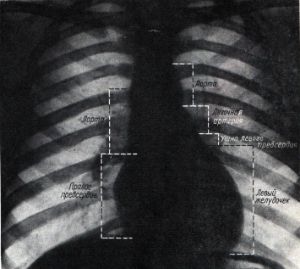
 Названная срединная тень имеет в верхней части форму широкой полосы, которая расширяется книзу и влево в виде неправильной формы треугольника, обращенного основанием книзу. Боковые контуры этой тени имеют вид выступов, отделенных друг от друга вдавлениями. Выступы эти называются дугами. Они соответствуют тем отделам сердца и связанным с ним крупным сосудам, которые образуют края сердечно-сосудистого силуэта.
Названная срединная тень имеет в верхней части форму широкой полосы, которая расширяется книзу и влево в виде неправильной формы треугольника, обращенного основанием книзу. Боковые контуры этой тени имеют вид выступов, отделенных друг от друга вдавлениями. Выступы эти называются дугами. Они соответствуют тем отделам сердца и связанным с ним крупным сосудам, которые образуют края сердечно-сосудистого силуэта.
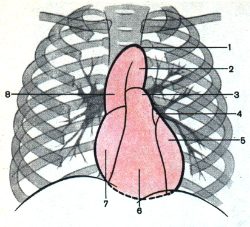
Схема проекции камер сердца и крупных сосудов
1 — arcus aortae; 2 — pars descendens aortae; 3 — truncus pulmonalis; 4 — auricula sinistra; 5 — ventriculus sinister; 6 — ventriculus dexter; 7 — atrium dextrum; 8 — pars ascendens aortae.
В переднем положении боковые контуры сердечно-сосудистой тени имеют две дуги справа и четыре — слева. На правом контуре хорошо выражена нижняя дуга, которая соответствует правому предсердию; верхняя слабо выпуклая дуга расположена медиальнее нижней и образована восходящей частью аорты и верхней полой веной. Эту дугу называют сосудистой. Выше сосудистой дуги видна еще небольшая дуга, направляющаяся вверх и кнаружи, к ключице; она соответствует плечеголовной вене. Внизу дуга правого предсердия образует острый угол с диафрагмой. В этом углу при низком стоянии диафрагмы на высоте глубокого вдоха удается видеть вертикальную теневую полоску, которая соответствует нижней полой вене.
На левом контуре самая верхняя (первая) дуга соответствует дуге и началу нисходящей части аорты, вторая — легочному стволу, третья — левому ушку и четвертая — левому желудочку. Левое предсердие, расположенное в большей своей части на задней поверхности, не является краеобразующим при дорсовентральном ходе лучей и поэтому не видимо в переднем положении. По этой же причине не контурируется расположенный на передней поверхности правый желудочек, который к тому же внизу сливается с тенью печени и диафрагмы. Место перехода дуги левого желудочка в нижний контур сердечного силуэта отмечается рентгенологически как верхушка сердца.
В области второй и третьей дуг левый контур сердечного силуэта имеет характер вдавления или перехвата, который называют «талией» сердца. Последняя как бы отделяет само сердце от связанных с ним сосудов, составляющих так называемый сосудистый пучок.
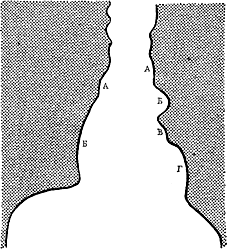 Рис. 2. Сегменты силуэта сердца в норме, прямая проекция. Правая граница сердца: А — верхняя полая вена; Б — правое предсердие. Левая граница сердца: А — артерия; В — левое предсердие; Г — левый желудочек.
Рис. 2. Сегменты силуэта сердца в норме, прямая проекция. Правая граница сердца: А — верхняя полая вена; Б — правое предсердие. Левая граница сердца: А — артерия; В — левое предсердие; Г — левый желудочек.
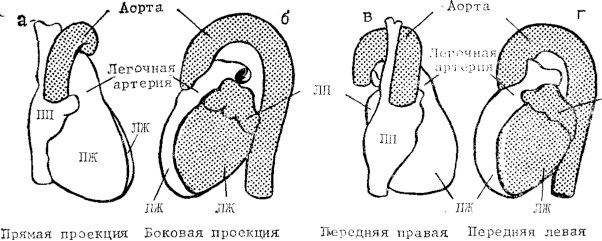
Рис. . Схематическое изображение силуэта сердца в 4 стандартных проекциях.
а — прямая проекций, видны левый желудочек (ЛЖ), правый желудочек (ПЖ) и правое предсердие (ПП); б — боковая проекция, видны передняя поверхность правого желудочка, задняя поверхность левого предсердия (ЛП) и левого желудочка; в — правая передняя косая проекция, видны передняя поверхность правого желудочка и задняя поверхность левого предсердия; г — передняя левая косая проекция, видны передняя поверхность правого желудочка и задняя поверхность левого желудочка.
Рентгенография является часто первым показателем кардиомегалии и возможного заболевания сердца. Кроме того, рентгенография оказывает большую помощь в оценке характера и причины увеличения сердца. Стандартная рентгенограмма в прямой проекции представляет собой наиболее простой способ оценки размеров сердца. Несмотря на то что разработаны методы количественной оценки тени сердца (поперечный размер, продольный размер, размер наиболее широкой части, площадь тени сердца во фронтальной плоскости и т. д., заключение об увеличении размеров сердца чаще всего основывается на субъективном визуальном впечатлении, базирующемся на опыте врача и его представлении, каким должно быть нормальное сердце. Для количественной оценки увеличения размеров сердца используется кардиоторакальный индекс, который, однако, является довольно грубым показателем. Данный индекс представляет собой отношение поперечного размера сердца к внутреннему поперечному размеру грудной клетки в наиболее широкой ее части (рис.). У большинства здоровых взрослых субъектов кардиоторакальный индекс не превышает 50%. Однако рентгенологическая картина кардиомегалии складывается из многих факторов (описанных в последующей дискуссии) и некоторые из них не имеют никакого отношения к размерам самого сердца и его функции. Следует отметить, что увеличение сердца может наблюдаться при нормальном кардиоторакальном индексе и наоборот, истинные размеры сердца могут быть нормальными при увеличенном кардиоторакальном индексе.
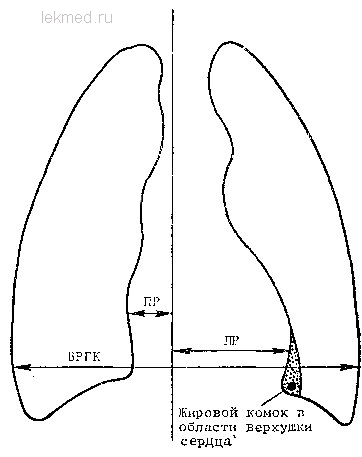 Кардиоторакальный индекс (КТ).
Кардиоторакальный индекс (КТ).
КТ индекс равен отношению поперечного размера сердца (ПР+ЛР) за исключением жировой подушки верхушки сердца к внутреннему размеру грудной клетки (ВРГК): КТ индекс (ПР+ЛР): ВРГК, где ПР — расстояние от срединной линии до правой границы силуэта сердца, а ЛР — расстояние от срединной линии до левой границы силуэта сердца.
Дата добавления: 2016-05-25; просмотров: 3669;
