Бактериальный вагиноз в акушерстве
Бактериальные вагинозы наблюдаются у 20% беременных женщин. Предположение о том, что бактериальные вагинозы могут быть причиной осложнения беременности, главным образом основывалось на исследованиях по методу «случай-контроль», в которых более высокий уровень колонизации бактерий обнаруживается среди женщин с неблагоприятными исходами беременности по сравнению с теми, у которых беременность заканчивалась без осложнений.
Данные акушерского и эпидемиологического анамнеза, результаты микробиологического и патофизиологического исследования показали, что возникновение БВ обусловливает преждевременный разрыв околоплодных оболочек и преждевременные роды. Анаэробные бактерии выделяют фермент фосфолипазу, который, в свою очередь, способствует выделению арахидоновой кислоты и выработку простагландинов, это приводит к угрозе прерывания или развитию родовой деятельности на любом сроке беременности.
В эксперименте микроорганизмы, вызывающие БВ, вырабатывают различные ферменты, в том числе протеолитические (коллагеназу), которые способствуют проникновению бактерий в околоплодные оболочки и нарушению их целостности.
Одновременно происходит внутриутробное инфицирование плода при аспирации и заглатывании им инфицированных околоплодных вод. Проведенные в последние годы микробиологические и эпидемиологические исследования свидетельствуют о четкой связи между БВ и клиническими проявлениями интраамниальной инфекции с гистологически подтвержденным хориоамнионитом.
Частота послеродового эндометрита в 10 раз выше у пациенток с БВ по сравнению со здоровыми родильницами. В послеродовом периоде во влагалищной секреции преобладают анаэробы, к третьему дню после родов их число увеличивается в сотни раз в норме. У женщин с БВ количество анаэробов в несколько сотен раз выше, что и объясняет частоту возникновения у них послеродовых осложнений.
--------------------------------------- Глава 13 -------------------------------------------
Лечение
Наиболее эффективными препаратами в лечении БВ признаны: метронидазол, клиндамицин, 2-ный% крем клиндамицина местно.
Стандартным этиотропным методом терапии БВ на 1-м этапе является использование препаратов, активных в отношении анаэробов (метронидазол, клиндамицин). Метронидазол относится к группе антибактериальных препаратов, которые содержат имида-зольное кольцо, применяется по 500 мг 2 раза в день в течение 7 дней, эффективность такой терапии составляет от 80 до 95% .
Есть данные, что пероральное применение 2 г метронидазола однократно также высокоэффективно, как и 5-7-дневные курсы (в 80-90% случаев). Однако столь большую дозу метронидазола можно применять лишь у ограниченного контингента женщин, не отягощенных сопутствующей патологией. Кроме того, метронидазол противопоказан при беременности. Достаточно высокая эффективность (90,8%) местного применения метронидазола в виде вагинальных свечей типа «Флагил» и другие.
Клиндамицина хлоргидрат имеет высокую антибактериальную активность и легко абсорбируется в кишечнике. Применяется по 300 мг 2 раза в день в течение 7 дней. Хотя более оправдано его ин-травагинальное применение в виде 2% -ного крема клиндамицина фосфата («Далацин») — аппликации 5,0 — 1 раз в сутки в течение 3-х дней. Механизм его действия связан с подавлением синтеза белка в микробной клетке за счет взаимодействия с 50% субедини-цами рибосом. Он оказывает бактериостатическое действие; в более высоких концентрациях в отношении некоторых микроорганизмов — бактерицидное. Препарат активен в отношении микроорганизмов, вызывающих бактериальный вагиноз: Gardnerella vaginalis, Mobiluncus spp., Bacteroides spp., Mycoplasma hominis, peptostreptococcus spp., и не активен в отношении Trihomonas vaginalis и Candida albicans.
При беременности в I триместре применение препарата возможно только при наличии несомненных показаний, во II и III триместрах гестации использование крема не ограничено. Эффективность такой терапии — 92-94%. При этом резко появляются побочные явления, такие как диарея, тошнота, рвота, головная боль, боль в животе, активизация грибковых инфекций. Влагалищный путь лечения БВ является лучшим из-за меньшей вероятности побочных реакций, а также возможности лечения беременных и женщин в период лактации.
--------------------------------------- Глава 13 —----------------------------------------
Среди наиболее частых осложнений при использовании выше-обозначенных препаратов следует отметить кандидозный вагинит — у 6-16% . Для быстрого восстановления нормальной бактериальной микрофлоры влагалища и создания иммунитета успешно применяются эубиотики (ацилакт, бифиформ, бифидумбактерин, вагилак, гикофлор и др.) в виде интравагинальных тампонов или свечей.
С целью быстрого восстановления нормального уровня лакто-бактерий и предупреждения развития рецидивов у небеременных хорошо себя зарекомендовали иммунные препараты солкотрихо-вак и солкоуровак. Это вакцина из инактивированных штаммов лактобактерий, что позволяет снизить частоту рецидивов с 33,3 до 5,9%.
Вместе с тем при всех перечисленных выше методах лечения выявляется большое количество рецидивов, возникающих в разные сроки после лечения. Повторные БВ возникают приблизительно в 30% случаев в течение 3-х месяцев, у 70-80% пациенток — в течение 9 месяцев после завершения лечения.
Для местного лечение с успехом используют тержинан — комбинированный препарат, который благодаря своему многокомпонентному составу, является высокоэффективным средством. В его состав входят следующие вещества: тернидазол (200 мг), неомици-на сульфат (100 000 ЕД), преднизолон (3 мг). Тернидазол подавляет анаэробную инфекцию и Gardnerella vaginalis: неомицина сульфат — антибиотик широкого спектра действия, который эффективен в отношении ряда грамположительных (стафилококки, пневмококки и др.) и грамотрицательных (полиморфные бактерии, протей, синегнойная палочка) микроорганизмов; нистатин — противогрибковый препарат. Кортикостероидный компонент — преднизолон — является противоаллергическим средством, который оказывает местное противовоспалительное, иммуносупрес-сивное, антиэкссудативное действие, уменьшает зуд и снижает проницаемость капилляров. Противовоспалительные свойства тер-жинана усиливаются еще и за счет таких природных антисептиков, как масла гвоздики и герани, которые также входят в состав препарата. Эксципиент таблеток позволяет обеспечить целостность слизистой оболочки влагалища и физиологический уровень рН. Препарат может быть использован при беременности, накануне родов и в послеродовом периоде.
Для лечения бактериального вагиноза применяются также вагинальные таблетки флуомизин (деквалиния хлорид) фирмы «Ме-dinova» (Швейцария), которые обладают бактерицидным действием против грамположительных, грамотрицательных бактерий,
--------------------------------------- Глава 13 -------------------------------------------
грибов и простейших (Trichomonas vaginalis) и противовоспалительным эффектом. Содержание лактозы в таблетке флуомизина способствует размножению лактофлоры. Рекомендуется принимать по одной таблетке в день на протяжении 6 дней. Клинический эффект наступает через 24-72 часа. Нет сведений о резистентности микроорганизмов к деквалинию хлорида. Преимуществом данного препарата является возможность его применения при беременности и лактации.
Для восстановления флоры влагалища после антибиотикоте-рапии (как системной, так и местной) можно использовать препараты, содержащие лактобациллы — гинофлор («Medinova», Швейцария). Терапевтический эффект гинофлора заключается в восстановлении вагинальной флоры путем введения экзогенных лактобацилл и улучшение состояния вагинального эпителия путем введения экзогенного эстриола в минимальной дозе. Препарат принимают по 1-2 таблетки в день на протяжении 6-12 дней. Гинофлор можно использовать во время беременности и лактации.
Выводы
1.Бактериальный вагиноз выявляют у 10-35% сексуально активных женщин.
2. Бактериальный вагиноз — это дисбактериоз вагинальной экосистемы, при котором лактобациллярная флора замещается анаэробными микробами.
3. Бактериальный вагиноз может приводить к воспалительным процессам органов малого таза, а также ассоциируется с увеличением частоты передачи ВИЧ-инфекции.
4. У беременных женщин бактериальный вагиноз может быть причиной хориоамнионита, преждевременного разрыва плодных оболочек, преждевременных родов, послеродового эндометрита.
5. Бактериальный вагиноз — дисбиотическое состояние, которое не является заболеванием, передающимся половым путем, но может быть причиной различных осложнений у женщин репродуктивного возраста.
6. При БВ снижается количество лактобактерий (менее 30% от общего числа), доминируют условно-патогенные микроорганизмы и в большей степени — облигатно-анаэробные виды в концентрации 1010-1011 КОЕ/мл.
7. При БВ нет воспалительной реакции и количество лейкоцитов не увеличивается, но характерны обильные гомогенные выде-
--------------------------------------- Глава 13------------------------------------------------
ления, наличие «ключевых клеток», появление «рыбьего» запаха влагалищной среды после добавления 10%-ного раствора КОН и смещение рН влагалищного содержимого в щелочную сторону.
8. Наиболее эффективными препаратами в лечении БВ признаны метронидазол, клиндамицин, 2%-ный крем клиндамицина (местно).
Генитальный кандидоз
Генитальный кандидоз — грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподоб-ными грибами рода Candida. Генитальные кандидозы широко распространены, протекают хронически и склонны к рецидивам. Приблизительно 75% женщин переносят в течение своей жизни по крайней мере один эпизод вульвовагинального кандидоза и у 40-50% из них развивается по крайней мере один рецидив.
Генитальный кандидоз наиболее часто регистрируется в странах с жарким климатом и низкими санитарно-гигиеническими условиями.
Частота вульвовагинального кандидоза среди беременных составляет 118-120 случаев на 100 000беременных женщин. Особое значение эта проблема приобретает в период гестации из-за возможного риска поражения плода. Беременные и родильницы с вагинальным кандидозом могут быть источником как внутриутробного, так и постнатального инфицирования новорожденных. За последние 20 лет частота кандидоза среди доношенных новорожденных возросла с 1,9до 15,6%.
Этиология
85-90% высеваемой грибковой флоры при генитальном канди-дозе принадлежит Candida albicans. Среди других представителей рода Candida встречаются Candida globrata и С. tropicalis, причем симптомы кандидоза они дают редко и проявляются, в основном, после антибактериального лечения. Кандидоз, вызванный С. kru-sei, tropicalis и globrata, в основном является внутрибольничной, нозокомиальной инфекцией.
Грибы рода Candida относятся к условно-патогенным микроорганизмам. Кроме сапорфитирования в окружающей среде на субстратах живой и неживой природы, они довольно часто выделяются
--------------------------------------- Глава 13 -------------------------------------------
с поверхности кожных покровов и слизистых оболочек человека. Это одноклеточные микроорганизмы, которые склоны к деморфиз-му. Молодые клетки имеют круглую или яйцевидную форму; зрелые — удлиненную или округлую. Истинного мицелия грибы не имеют, а образуют псевдомицелий. Нити его отличаются от истинного мицелия тем, что не имеют общей оболочки и перегородок, а состоят из тонких клеток. В местах прикрепления пседомицелия дрожжеподобные грибы обладают способностью отпочковывать бластоспоры, которые располагаются группами. Бластоспоры способны к размножению и распространению, но как фенотипичная форма ассоциированы с асимптомной колонизацией влагалища. Зрелая форма, напротив, продуцирует нити мицелия и определяется у женщин с симптомами кандидоза.
Подтверждено, что в ходе инвазии бластоспоры дрожжеподоб-ных грибов кандида трансформируются в псевдомицелий.
Дрожжеподобные грибы являются аэробами. Оптимальная температура роста — 25-28 °С; патогенные для человека виды хорошо растут при 37 С, оптимум рН — 5,8-6,5, но грибы способны расти при кислых значениях среды (рН — 2,5-3,0). Грибы рода кандида имеют тропизм к тканям, богатым гликогеном. Установлено, что Candida albicans стимулирует выработку в организме человека различных антител — комплементсвязывающих и флюоресцирующих агглютинов.
Патогенез
Патогенез урогенитального кандидоза довольно сложен и недостаточно изучен. Важная роль в патогенезе этого заболевания отводится состоянию макроорганизма, его восприимчивости к дрожжеподобным грибам и возможности защитно-адаптационных механизмов макроорганизма.
Факторы, способствующие увеличению вагинальной колонизации Candida:
Экзогенные:
— механическая и химическая травма (в т. ч. частые половые сношения, ношение синтетического нижнего белья);
— повышенная влажность и температура окружающей среды;
— антибактериальная терапия;
— терапия кортикостероидами;
— терапия цитостатиками;
— прием оральных контрацептивов;
--------------------------------------- Глава 13------------------------------------------------
— прием антидиабетических препаратов;
— патогенность и вирулентность дрожжеподобного гриба. Эндогенные:
— беременность;
— приобретенная или врожденная иммунная недостаточность;
— нарушение обмена веществ (углеводного, белкового, жирового);
— гиповитаминозы;
— заболевания ЖКТ;
— общие тяжелые заболевания, ослабляющие защитные свойства организма.
В развитии кандидоза различают следующие этапы: прикрепление (адгезию) грибов к поверхности слизистой оболочки с ее колонизацией; внедрение (инвазию) в эпителий; преодоление эпителиального барьера слизистой оболочки; попадание в соединительную ткань собственной пластинки; преодоление тканевых и клеточных защитных механизмов; проникновение в сосуды; гематогенная диссеминация с поражением различных органов и систем.
Фактор, способствующий колонизации Candida, — адгезивная способность эпителиальных клеток влагалища. Candida albicans в гораздо большей степени, чем все другие виды, обладает этой способностью.
Зрелые формы Candida обладают выраженной вирулентностью, которая определяется наличием различных протеиназ и других экскретируемых ферментов (фосфолипазы, гиалуронидаза, гемолитический фактор некоторых видов С. albicans и другие ферменты, патогенетическое значение которых пока точно не установлено). Действие этих литических ферментов направлено прежде всего на усиление адгезивной и пенетрационной способности грибов к различным тканям и субстратам организма, на достаточно активное сопротивление факторам защитной реакции организма на грибковую инфекцию. Есть сведения об участии протеиназ и фосфолипаз в модуляции иммунного ответа. Повреждение слизистой приводит к покраснению, десквамации или эксфолиации эпителиальных клеток влагалища.
При вагинальном кандидозе инфекционный процесс чаще всего локализуется в поверхностных слоях эпителия влагалища. На этом уровне инфекция может персистировать длительное время ввиду возникновения динамического равновесия между грибами, которые не могут проникнуть в более глубокие слои слизистой оболочки, и макроорганизмом, сдерживающим такую возможность,
--------------------------------------- Глава 13 -------------------------------------------
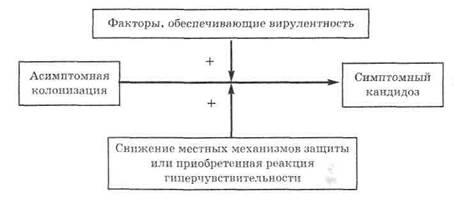
но не способным полностью элиминировать возбудитель. Нарушение этого равновесия приводит либо к обострению заболевания, либо к выздоровлению или ремиссии. Механизм перехода непатогенных форм в патогенные можно изобразить схематично (рис. 13.6).
Клиника
У женщин наиболее часто урогенитальный кандидоз локализуется в области наружных половых органов и влагалища.
Кандидозный вульвит — поражение дрожжеподобными грибами больших и малых половых губ, клитора, преддверия влагалища. У некоторых больных кандидозный вульвит распространяется на кожу пахово-бедренных складок и перианальной области.
Кандидозный вагинит — микотическое поражение не только слизистых влагалища, но и влагалищной части шейки матки.
Кандидозный вагинит и вульвит без поражения мочевыводя-щих путей характеризуется следующими симптомами:
— увеличение количества отделяемого из влагалища;
— белые, «творожистые» выделения;
— зуд, жжение или раздражение в области наружных половых органов;
— усиление зуда в тепле (после сна или ванны);
Редко Candida выделяются у пременопаузальных женщин, женщин в менопаузе
Рис. 13.6. Патогенез кандидоза 520
--------------------------------------- Глава 13-------------------------------------------- —
— усиление зуда и болезненных ощущений после полового сно
шения.
В настоящее время не существует общепринятой клинической классификации урогенитального кандидоза. По степени тяжести выделяют следующие клинические формы кандидозного вагинита:
— колонизация влагалища (кандидоносительство);
— латентный вагинальный кандидоз;
— кандидозный вульвовагинит (легкая, средняя и тяжелая
степень);
— персистирующий вагинальный кандидоз;
— рецидивирующий вагинальный кандидоз;
— хронический рецидивирующий кандидоз.
Под кандидоносителъством понимают полное отсутствие клинических проявлений при постоянном обнаружении в нативном препарате почкующихся клеток дрожжеподобного гриба и псевдомицелия в биологических средах.
Латентный вагинальный кандидоз — наличие одного эпизода клинического проявления кандидозного вагинита при отсутствии жалоб и клинических проявлений, при постоянном обнаружении в нативном препарате почкующихся клеток дрожжеподобного гриба и псевдомицелия в биологических средах.
Дата добавления: 2016-03-22; просмотров: 878;
