Эпидемиология маститов
Исторически послеродовой мастит был разделен на эпидемиологические и спорадические формы. В более ранней литературе мастит характеризовался как острый грудной аденит, в котором первичное инфицирование происходит в лактационных протоках. В этом случае возможно получение гнойного материала из протоков. Иногда несмежные доли в той же самой груди или доли в обеих МЖ инфицируются одновременно. Этот тип инфекции является эпидемическим и связан со стафилококковыми вспышками новорожденных.
Спорадический послеродовой мастит характеризовался как острый грудной целлюлит. Эта инфекция отличается интенсивным воспалением междолевой соединительной ткани. Получение гноя из протоков обычно невозможно. Входными воротами для бактерий, как предполагалось, являются трещины сосков. Эта форма мастита — наиболее частая, с которой мы сталкиваемся сегодня.
Мастит развивается у 2-5% лактирующих женщин. Точно определить его причину трудно. Выявляемость этого заболевания различная у разных исследователей. Во-первых, некоторые авторы включают застой молока и другие неинфекционные состояния в пределах этого определения, что другие не делают. Во-вторых, частота мастита, кажется, недооценена, потому что многие случаи не сообщаются врачам: до 50% женщин с очевидной грудной инфекцией не обращаются за медицинской помощью.
Острый мастит может развиться в любое время при кормлении грудью, но в основном это происходит в течение первого месяца постнатального периода. Средний интервал между заболеванием и инфицированием — 5,5 недели, с диапазоном от 5 дней до 1 года. Большинство исследователей указывают на пик проявления инфекции во время 2-3-й недели постнатального периода.
Острый мастит — это прежде всего болезнь постнатального периода, но может развиваться и в антенатальном периоде. Это объясняется значительными анатомическими и физиологическими изменениями, происходящими в МЖ во время беременности (они описаны выше), а также началом секреции молозива уже в этот период. Основным условием развития мастита, безусловно, является инфицирование. Клинически мастит беременных отличается от лактационного не столь быстрым развитием и отсутствием зависимости от регулярного «опорожнения» МЖ.
Многие факторы рассматриваются как предрасполагающие к маститу, но только два из них, по нашему мнению, являются веду-
--------------------------------------- Глава 10-------------------------------------------------
щими: застой молока и инфекция. Thomsen и др. изучили причины лактостаза и неинфекционные воспалительные заболевания МЖ и пришли к выводу о необходимости продолжения грудного вскармливания при лактостазе и начальных стадиях мастита. Неинфекционный мастит прогрессировал в инфекционный или абсцесс только в 4% случаев, если регулярное опорожнение МЖ продолжалось. Прогрессия в инфекционный мастит была замечена в 79% случаев при отказе от грудного вскармливания. Возможно, этот эффект предрасположенности к лактостазу объясняет высокую заболеваемость маститом в первые недели после родов, когда отток молока особенно затруднен.
Источником инфекции при маститах являются бациллоносители, больные со стертыми формами гнойно-воспалительных заболеваний; резервуаром инфекции служат воздух лечебных учреждений, предметы ухода, белье, верхние дыхательные пути обслуживающего персонала. Следует отметить, что прогноз при внутрибольничном заражении тяжелее, чем при внебольничном, что связано с повышенной резистентностью и вирулентностью больничных штаммов стафилококков.
Схема эпидемической цепи внутрибольничной инфекции в родильных стационарах следующая: источник инфекции — пути передачи — восприимчивый организм. Предлагаемая схема распространения внутрибольничной инфекции, инфицирования МЖ родильниц и развития мастита довольно четко и убедительно с учетом количественных характеристик демонстрирует роль госпитальной инфекции в развитии мастита.
Интересные и очень важные, с эпидемиологической точки зрения, данные привел Л.Н. Гранат еще в 1977 году. Методом фа-готипирования доказано различие штаммов стафилококков, вызывающих послеродовые воспалительные заболевания и мастит. Но при сравнительном бактериологическом анализе возбудителей гнойничковых заболеваний новорожденных (пиодермия, конъюнктивит) и мастита родильниц выявлена полная идентичность штаммов стафилококков — основных возбудителей неспецифических воспалительных заболеваний среди этих пациентов. Обнаружена идентичность стафилококков, высеянных из полости рта, носа новорожденных и выделенных из сосков матери. При этом установлено увеличение степени бактериальной обсемененности сосков после кормления. Сроки внутрибольничного инфицирования новорожденных и возникновения мастита различны. Данный факт также говорит о том, что непосредственным источником инфекции при мастите является новорожденный, который может быть как
 --------------------------------------- Глава 10 -------------------------------------------
--------------------------------------- Глава 10 -------------------------------------------
бациллоносителем, так и больным с теми или иными воспалительными заболеваниями полости рта, зева, носоглотки.
Входными воротами для микроорганизмов служат чаще всего трещины сосков, возможно также интраканаликулярное проникновение инфекции при кормлении грудью или сцеживании молока; реже наблюдается распространение инфекции гематогенным и лимфогенным путями из эндогенных очагов инфекции. От 25 до 31% всех маститов развиваются при наличии трещин сосков. Число случаев обнаружения трещин сосков у кормящих составляет 23-65% , тогда как мастит у родильниц возникает в 3-6% случаев. Тем не менее профилактика трещин сосков у родильниц служит одновременно профилактикой ЛМ.
Чрезвычайно важным фактором в возникновении ЛМ, как уже говорилось, является застой молока с инфицированием его патогенными микроорганизмами. При застое увеличивается количество бактерий в молоке и молочных ходах. Свернувшееся молоко подвергается молочнокислому брожению, что приводит к разрушению эпителия, выстилающего молочные ходы и альвеолы. При повышении давления в МЖ в ней нарушается кровообращение, возникает венозный застой. С развитием отека межуточной ткани понижается ее устойчивость к патогенным микроорганизмам, что создает хорошие условия для развития инфекции.
Снижение устойчивости тканей к инфекции в силу указанных выше причин, а также снижение общей сопротивляемости организма женщины, ослабленной родами, авитаминозами, сопутствующими воспалительными заболеваниями, создают благоприятные условия для развития мастита.
Микробиология.Основной микроорганизм, вызывающий послеродовой мастит — Staphylococcus aureus. Эта бактерия может быть обнаружена приблизительно у 70% женщин с маститом. Следующий наиболее часто встречаемый инфекционный агент — Staphylococcus epidermidis, который можно высеять приблизительно в 25% случаев. Большинство этих инфекций устойчивы к пенициллину.
Менее часто встречаемые микроорганизмы: beta-hemolytic streptococci, Enterococcus faecalis, Escherichia coli, Klebsiella pneumoniae, Pseudomonas picetti, Bacteroides, mycobacteria, Actinomyces. Анаэробы определяются более часто у пациенток с гнойным процессом. Даже в этой ситуации, однако, staphylococci преобладает.
Новорожденный обсеменяется staphylococci сразу после рождения в результате близкого контакта с матерью или взаимного загрязнения в помещениях послеродового отделения. Некоторые
--------------------------------------- Глава 10-----------------------------------------------
исследователи демонстрировали факты инфицирования стафилококком новорожденных персоналом детского отделения.
Хирургическая классификация маститов:
I.По причине заболевания:
1. Неспецифический.
2. Специфический.
И. По функциональному состоянию МЖ:
1. Лактационный.
2. Нелактационный.
III.По течению воспалительного процесса:
1. Острый.
2. Хронический,
IV. По распространенности процесса:
1. Ограниченный.
2. Диффузный.
V. По характеру воспаления:
1. Серозный.
2. Инфильтративный.
3. Гнойный:
а) абсцедирующий;
б) инфильтративно-абсцедирующий;
в) флегмонозный;
г) гнойно-некротический.
4. Гангренозный.
VI. По локализации и глубине поражения:
1. Поверхностный:
а) подкожный;
б) субареолярный.
2. Глубокий:
а) интрамаммарный;
б) ретромаммарный.
Клиника, диагностика
Диагноз мастита, казалось бы, не представляет затруднений. Но это касается процесса как такового, а лечебная тактика при различных фазах течения воспалительного процесса строго дифференцирована. Своевременная диагностика ранних форм мастита и своевременно начатое лечение позволяют в большинстве случаев добиться обратного развития процесса, предупреждают переход его в гнойную, деструктивную фазу.
 ---------------------------- —------- Глава 10 -------------------------------------------
---------------------------- —------- Глава 10 -------------------------------------------
Маститы классифицируют по патологоанатомическим и клиническим признакам. Патологоанатомическая классификация предусматривает выделение галактофорита, паренхиматозного и ин-терстициального мастита. Две последние формы, встречающиеся только в комбинации друг с другом, разграничить на основании клинических данных не представляется возможным (рис. 10.2).
Острый воспалительный процесс в МЖ необходимо отличать от острого застоя молока. Причинами последнего являются аномальное строение соска, неправильное прикладывание ребенка, недостаточное развитие молочных протоков у первородящих женщин. При остром застое молока опухолевидное образование соответствует контурам долек МЖ; уплотнение в МЖ достаточно подвижное, с четкими границами, бугристой поверхностью, безболезненное. При надавливании на это образование молоко выделяется свободно, сцеживание его безболезненно. Уплотнение определяется на фоне болезненности и напряженности всей железы. После сцеживания женщина ощущает облегчение.

|
Рис. 10.2, Локализация
гнойников приабсцедирующем мастите:
1 — субареолярный;
2 — подкожный;
3 — интрамаммарный;
4 — ретромаммарный
--------------------------------------- Глава 10------------------------------------------ —-
Общее состояние организма женщины при остром застое молока ухудшается незначительно. Температура тела, клинические анализы крови чаще остаются нормальными, при исследовании секрета МЖ изменений не определяется. Однако в ряде случаев острый застой молока может сопровождаться лихорадкой, значительным повышением температуры. Острый лактостаз — процесс, как правило, двусторонний и развивается в период между 3-5 днями после родов, т. е. в сроки прилива молока.
Особенно трудно дифференцировать от острого застоя молока начальные формы мастита. При проникновении в ткань молочной железы гноеродной микрофлоры застой молока через 2-4 дня переходит в серозную стадию мастита. Заболевание начинается остро, с озноба, повышения температуры, потливости, слабости, ощущения разбитости, резких болей в железе. Грудь увеличивается в размере, пальпация ее становится болезненной, инфильтрат определяется нечетко. Сцеживание молока болезненно и не приносит облегчения. В крови наблюдается лейкоцитоз до 10-12тыс., СОЭ ускорено до 20-30 мм/ч. При несвоевременно начатом лечении через 3-6 дней процесс может перейти в инфильтративную фазу, которая характеризуется большей выраженностью клинических признаков воспаления, тяжестью общего состояния больной. Пальпируемое опухолевидное образование приобретает более четкие контуры. В крови наблюдается тенденция к моноцитозу и эози-нофилии. У 80% больных температура тела повышается до 38,0-41,0 °С. Контактная термометрия выявляет повышение локальной температуры в МЖ у 78,8% больных от 35,7 до 36,9 °С (средняя температура кожи МЖ у здоровых женщин — 38,3 С).
Переход начальных форм мастита в гнойную форму характеризуется усилением общих и местных симптомов воспаления, при этом выражены признаки гнойной интоксикации. Температура держится постоянно на высоких цифрах или приобретает гектиче-ский характер. Инфильтрат в железе увеличивается, гиперемия кожи нарастает, в одном из участков железы появляется флюктуация, которая еще раньше возникает при поверхностно расположенных гнойниках. В ряде случаев присоединяются явления лимфангоита, регионарного лимфаденита. Абсцессы могут локализовываться в поверхностных или глубоких отделах железы с распространением в ретромаммарное пространство.
Крайне тяжелое состояние больных наблюдается при гангренозной форме мастита: температура тела — до 40-41 С; тахикардия — пульс до 120-130 уд\мин; МЖ резко увеличена в объеме; кожа ее отечная, с пузырями, наполненными геморрагическим со-
|
| Глава 10 |
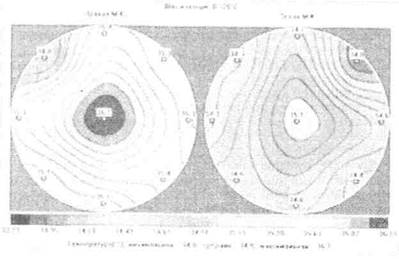
Рис. 10.3. Картина мастита на термограмме
держимым, с участками некроза; отечность распространяется на окружающие ткани; в крови высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево и токсической зернистостью лейкоцитов; в моче определяется белок.
Наряду с выявлением клинических симптомов диагностики начальных форм мастита используют лабораторные методы исследования секрета МЖ. Секрет МЖ в норме характеризуется слабокислой реакцией (рН 6,8). Воспалительный процесс приводит к изменению кислотности молока в сторону увеличения рН, что связано с повышением активности щелочной фосфатазы.
Также для распознавания ранних и стертых форм ЛМ применяют УЗИ, тепловидение, термографию (рис. 10.3), а в отдельных случаях (в настоящее время крайне редко) — маммографию.
Лечение
«... Грудница стара, как человеческий род; многие миллионы женщин болеют ею, и с незапамятных времен врачи изощрялись в лечении ее, но в наше время, при блестящем рассвете хирургии, мы
--------------------------------------- Глава 10------------------------------------------------
не можем похвалиться полным умением лечить мастит» (Войно-Ясенецкий, 1956). Эта мысль, впервые высказанная 50 лет назад, не утратила своей актуальности и в наше время. Проблема лечения мастита по-прежнему представляется сложной и не решенной до конца, несмотря на простоту лечебных мероприятий и техники оперативного вмешательства; ошибки в лечении больных встречаются довольно часто.
Как только диагноз послеродового мастита уточнен, должна быть начата терапия антибиотиками, чтобы гарантировать оптимальный результат. Задержка лечения значительно увеличивает частоту формирования абсцесса.
Какие бы лечебные методы не применялись, необходимо соблюдать основной принцип: проводить лечение мастита с учетом фазности, стадийности процесса. На начальных стадиях показана комплексная консервативная терапия, в деструктивную фазу процесса — хирургическая операция с последующим лечением гнойной раны.
Лечение может проводиться или в амбулаторных условиях, или в стационаре, в зависимости от тяжести состояния пациентки. Системные признаки должны быть ограничены лихорадкой и умеренным недомоганием. В случае амбулаторного лечения повторный осмотр и оценка состояния пациентки обязательны в течение 24-48 часов. Если отсутствует положительная динамика как ответ на терапию антибиотиками, женщина должна быть госпитализирована.
Удалению из МЖ микроорганизмов и продуктов их жизнедеятельности, уменьшению застоя молока способствует продолжение кормления грудью.
Лечение послеродового мастита должно быть этиотропным, комплексным, специфическим и активным. Оно должно включать антибактериальные препараты, дезинтоксикационные и десенсибилизирующие средства, методы повышения специфической иммунологической реактивности и неспецифической защиты организма, при гнойном мастите — своевременное оперативное вмешательство.
Антибиотики являются основным компонентом в комплексной терапии послеродового мастита. Препаратами выбора следует считать полусинтетические пенициллины (оксациллин, амоксицил-лин, флемоксин солютаб, флемоклав). При наличии перекрестной аллергии назначаются макролиды, цефалоспорины (цефазолин, це-фалексин, цефтриаксон (лендацин), цефотаксим). Цефтриаксон (лендацин), который относится к парентеральным цефалоспоринам
--------------------------------------- Глава 10------------------------------------------------
III поколения, отличается необычными фармакокинетическими свойствами, в первую очередь длительным периодом полувыведения (8,5 часа), что позволяет использовать его в удобном режиме — 1 раз в сутки. Так же, как и другие цефалоспорины, лендацин хорошо переносится и используется во время беременности и лактации без каких-либо ограничений. Макролиды считаются сравнительно безопасными при беременности (за исключением рокситромицина), но в связи с проникновением в грудное молоко и отсутствием данных о влиянии на новорожденного их с осторожностью следует использовать в период лактации. Препараты обладают эффектом в отношении широкого спектра грам(+) и грам(-) бактерий, проникают внутрь фагоцитов и переносятся в очаг инфекции этими клетками. Макролиды создают высокие концентрации в тканях, намного превышающие концентрации в плазме. К макролидам мало чувствительны энтеробактерии и синегнойная палочка. Интерес к макролидам возрос в связи с введением новых препаратов, таких как азитромицин (сумамед), характеризующихся улучшенной фармакокинетикой, расширенным спектром действия и повышенной безопасностью по сравнению с эритромицином.
Необходимая продолжительность терапии антибиотиками не была установлена точно. Большинство исследователей рекомендуют лечение от 5 до 10 дней. После клинического выздоровления необходимо продолжить лечение еще 48 часов. Пациентки со стафилококковой бактериемией нуждаются в более длительном лечении. Распространение staphylococci может вести к формированию абсцессов в почках, костях и другим осложнениям. Кроме того, S. aureus — один из немногих организмов, способных к инфицированию нормальных сердечных клапанов, с развитием разрушительного острого бактериального эндокардита. Ввиду особой серьезности, стафилококковая бактериемия требует курс лечения от 10 до 14 дней. Если есть любое свидетельство метастазирования абсцесса или бактериального эндокардита, необходим более длительный курс терапии.
Рекомендуется использование стафилококкового бактериофага. Широко назначаются средства, повышающие иммунореактив-ность организма (энгистол, траумель), витамины, местное лечение компрессами. Физиопроцедуры широко применяются при лакто-стазе (ультразвук), трещинах сосков (терапевтический лазер). Не рекомендуется применять физиолечение в остром периоде мастита.
Несмотря на соответствующее управление маститом, переход в гнойно-деструктивные формы происходит в 4-10% случаев. Это осложнение требует незамедлительного хирургического вмеша-
--------------------------------------- Глава 10 ------------------------------------ ——
тельства в хирургическом стационаре. Хирургический разрез и дренирование осуществляются в операционной под наркозом. Разрезы должны быть выполнены по естественным линиям кожи, параллельным ареолярному краю. Это обусловливает адекватный дренаж и лучший косметический результат, чем достигнутый радиальными разрезами, рекомендуемыми в прошлом. Дополнительно часть стенки абсцесса должна быть отправлена на патогис-тологию, так как формирование абсцесса может происходить параллельно с развитием злокачественного новообразования. После дренирования абсцесса рана должна быть хорошо промыта антисептиками и оставаться открытой. Разрезы, выполненные параллельно ареолярному краю по естественной линии кожи, обычно заживают с минимальным рубцеванием, даже когда заживление происходит вторичным натяжением.
Ранняя диагностика послеродового-мастита позволяет быстро начать противовоспалительную терапию и минимизирует воздействие на мать и младенца. В послеродовом периоде должно быть тщательное наблюдение за кормящими, начинающийся мастит и лактостаз должны диагностироваться как можно раньше. Мерами и обязательными условиями профилактики являются соблюдение санитарно-гигиенического режима, своевременное выявление и санация очагов инфекции, соблюдение режима естественного грудного вскармливания, правильное прикладывание новорожденного к груди, внимательное и доброжелательное отношение медицинского персонала.
Выводы
1.Острые маститы в основном (82-87% случаев) встречаются в послеродовом периоде у кормящих женщин. Несмотря на значительные успехи профилактической медицины в борьбе с неспецифической хирургической инфекцией, лактационный мастит продолжает оставаться актуальной проблемой как в гнойной хирургии, так и в практике акушера-гинеколога.
2. Мастит развивается у 2-5% лактирующих женщин. Точно определить причину этого заболевания трудно. Входными воротами для бактерий чаще всего являются трещины сосков.
3. Острый мастит может развиться в любое время при кормлении грудью, но в основном это происходит в течение первого месяца постнатального периода. Средний интервал между заболеванием и инфицированием — 5,5 недели. Возможно, предрасположенность
--------------------------------------- Глава 10 --------------------------------------------
к лактостазу в первые недели после родов объясняет высокую заболеваемость маститом в этот период.
4. Основными причинами лактационного мастита являются: застой молока и госпитальная инфекция. Прекращать кормление грудью не рекомендуется, т. к. неинфекционный мастит прогрессирует в инфекционный или абсцесс только 4% случаев.
5. Ранняя диагностика послеродового мастита позволяет быстро начать противовоспалительную терапию и минимизирует воздействие на мать и младенца. В послеродовом периоде должно проводиться тщательное наблюдение за кормящими; начинающийся мастит и лактостаз должны диагностироваться как можно раньше.
6. Мерами и обязательными условиями профилактики являются соблюдение санитарно-гигиенического режима, своевременное выявление и санация очагов инфекции, соблюдение режима естественного грудного вскармливания, правильное прикладывание новорожденного к груди, внимательное и доброжелательное отношение медицинского персонала.
10.4. СЕПСИС И СЕПТИЧЕСКИЙ ШОК В АКУШЕРСТВЕ
В начале XXI века сепсис продолжает оставаться одной из самых актуальных проблем современной медицины в силу неуклонной тенденции к росту числа больных и стабильно высокой летальности, которую демонстрируют даже самые авторитетные отечественные и зарубежные клиники. В целом в Европе ежегодно регистрируется до полумиллиона случаев сепсиса.
При исследовании частоты сепсиса установлено, что только в США ежегодно регистрируется от 300 000 до 500 000 случаев летальных исходов, при которых погибает от 30 до 90% больных. При этом учитывается, что не все случаи заболевания своевременно и адекватно диагностируются.
В акушерстве частота гнойно-воспалительных и септических осложнений составляет от 5 до 26%.
Росту септических осложнений в акушерстве способствует увеличение удельного веса женщин с тяжелой экстрагенитальной патологией, индуцированной беременностью, гормональной и хирургической коррекцией шейки матки при невынашивании беременности, значительное увеличение процента абдоминального родоразрешения и нередко возникающая иммунодепрессия вследствие длительного приема некоторых лекарственных препаратов.
--------------------------------------- Глава 10 -------------------------------------------
Необходимо помнить о физиологическом снижении иммунитета, характерном для беременных, на фоне которого даже незначительная родовая травма может привести к развитию септического осложнения.
До 1991года существовало определение сепсиса, данное в1986 году В.Г. Бочоришвили: «Сепсис — такая клинико-патологи-ческая форма инфекционного заболевания, при котором на фоне тяжелого преморбидного состояния (рахит, диабет, травмы, патологические роды), либо из-за высокой вирулентности, большой инфекционной дозы, неестественного пути проникновения микробов, резистентность настолько сорвана, что микробные очаги воспаления из мест уничтожения микробов превращаются в места их бурного развития и источники повторных генерализаций».
Однако с развитием фундаментальных общебиологических представлений о реакции организма на повреждение, в том числе и инфекционное, изменился взгляд на природу сепсиса. Произошла постепенная трансформация понимания сути процесса: от ведущей и единственной роли инфекционного агента к признанию существенного значения реактивности макроорганизма. Согласно современным представлениям, в основе сепсиса лежит интегральное взаимодействие между микро- и макроорганизмом, определяемое индивидуальными особенностями последнего.
Можно выделить 3 ступени эволюции концепции сепсиса:
I— сепсис приравнивается к инфекции;
II — сепсис не всегда отождествляется с инфекцией;
III — сепсис характеризуется как синдром системного воспали
тельного ответа не только на инфекцию, но и на экстремальные
воздействия и агрессию — травму, ожоги, шоки, иммунодефицит.
Таблица 10.1. Основные понятия и критерии различных проявлений сепсиса (по Bone R.C., 1994)
| Инфекция | Воспалительный ответ, вызванный появлением микроорганизмов путем инвазии в обычно интактные ткани макроорганизма |
| Бактериемия | Присутствие бактерий в крови |
Глава 10 ------------------------------
Окончание табл. 10.1
| 1-І | |
| Синдром системного воспалительного ответа | Системный воспалительный ответ на различные повреждающие факторы, который характеризуется двумя (или более) клиническими признаками: - температура >38 °С или < 36 °С; - ЧСС > 90 в мин; - частота дыхания > 20 в мин или РаСо2 < 32 мм рт. ст; - количество лейкоцитов > 12 х 109/л или < 4 х 109/л, или незрелые формы > 10% |
| Сепсис | Системный воспалительный ответ на достоверно выявленную инфекцию, который характеризуется двумя (или более) клиническими признаками: - температура >38 С или < 36 °С; - ЧСС > 90 в мин; - частота дыхания > 20 в мин или РаСо2 < 32 мм рт. ст; - количество лейкоцитов > 12 х 10^/л или < 4 х 109/л, или незрелые формы > 10% |
| Тяжелый сепсис | Сепсис, характеризующийся нарушениями функции органов, гипоперфузией и гипотензией. Гипоперфу-зия может сочетаться (но не ограничиваться) с лакта-тацидозом, олигурией и острыми нарушениями психического статуса |
| Септический шок | Сепсис с артериальной гипотензией, развивающейся несмотря на адекватную инфузионную терапию, и нарушениями тканевой перфузии, которая может сопровождаться (но не ограничиваться) лактатацидо-зом, олигурией и острыми нарушениями психического статуса. У пациентов, находящихся на инотропной поддержке, гипотонии может и не быть в то время, когда регистрируются нарушения перфузии |
| Гипотензия | Систолическое артериальное давление менее 90 мм рт. ст. или снижение более 40 мм рт. ст. от среднего в отсутствие других причин для гипотензии |
| Синдром полиорганной недостаточности | Присутствует острое повреждение функции органов и систем, при этом гомеостаз не может быть сохранен без вмешательств |
--------------------------------------- Глава 10 ---------------------------------- —-----
Терминология вопроса.По мере изучения патогенеза сепсиса возникла необходимость в создании новой стандартизованной терминологии, включающей определение критериев, характерных для пациентов с септическим течением болезни. В 1991 году Американская коллегия торакальных хирургов и Общество специалистов интенсивной терапии на согласительной конференции выработали терминологию по определению общих критериев при различных формах сепсиса (табл. 10.1).
Этиология
Втечение последних лет наблюдается постоянная смена лидерства бактериальных возбудителей сепсиса в акушерстве и гинекологии. До использования антибиотиков широкого спектра действия чаще встречалась грам(+) бактериальная инфекция (стафилококки, стрептококки). С появлением мощных антибиотиков сепсис становится последствием грам(-) нозокомиальной инфекции (кишечная палочка, синегнойная палочка, клебсиелла, протей). В настоящее время на первом месте среди возбудителей гнойно-воспалительных осложнений в акушерстве стоят ассоциации грам(+), грам(-) и анаэробных бактерий, что является крайне неблагоприятным фактором, так как взаимно усиливается рост и вирулентность микробов.
Патогенез
Взависимости от принадлежности микроорганизма к грам(+) или грам(-) флоре развитие сепсиса имеет свои особенности.
Грам(—) сепсис.В основе этого вида сепсиса лежит каскад реакций в ответ на LPS (липополисахарид) или эндотоксин, который является фрагментом клеточной мембраны грам(—) микроорганизма. Эндотоксин стимулирует различные компоненты воспалительного ответа (систему комплемента, нейтрофилы, мононуклеарные фагоциты). Циркулирующий LPS индуцирует активацию поли-морфноядерных лейкоцитов и микрофагов, которые продуцируют различные медиаторы воспаления, цитокины, токсические кислотные радикалы, оксид азота. Доказано, что введение небольших доз эндотоксина добровольцам вызывает клиническую картину сепсиса с повышением температуры тела, тахикардию, тахипноэ, колебания АД.
--------------------------------------- Глава 10 -------------------------------------------
Грам(+) сепсис. Грам(+) бактерии не содержат в своей мембране эндотоксины, поэтому механизм септических реакций другой. У грам(+) бактерий имеется липополисахаридная капсула, которая содержит фосфолипидную мембрану, окруженную слоем пептидо-гликанов. Тейхоновая и тейхуроновая кислоты и полисахариды связаны с каждым слоем. Кроме того, грам(+) бактерии содержат специфические антитела: стафилококковый протеин А и стрептококковый протеин М. Пептидогликаны и тейхоновая кислота активируют альтернативные пути комплемента, они изменяют активность макрофагов и лимфоцитов, связываются с гуморальными факторами. Комплекс ответных реакций на инвазию грам(+) микрофлоры является более сложным, по сравнению с введением эндотоксина. Грам(+) флора воздействует на моноциты и вызывает выброс цитокинов, а также активирует метаболизм арахидоновой кислоты с образованием лейкотриенов и простагландинов, активирует каскад системы комплемента, тромбоциты и другие факторы коагуляции, увеличивает проницаемость клеточных мембран.
Рассматривая патогенез сепсиса, особое внимание следует уделить феномену бактериальной транслокации. Слепая кишка и терминальный отдел подвздошной кишки являются естественным резервуаром грам(-) бактерий. При определенных состояниях или заболеваниях (таких как ишемия, геморрагический шок, термические поражения, тяжелые воспалительные заболевания) нарушается барьерная функция слизистой оболочки кишечника. Это приводит к перемещению бактерий и эндотоксина в мезентериаль-ные лимфатические сосуды и портальную систему. Если защитная система печени не срабатывает, бактерии и эндотоксины попадают в системный кровоток и вызывают системный воспалительный ответ. Таким образом, бактериальная транслокации может быть первичным или вторичным механизмом запуска системного воспалительного ответа, который является важным звеном септического процесса.
Дата добавления: 2016-03-22; просмотров: 1711;
