Связанные с почечной недостаточностью 1 страница
1. Тяжелый вторичный гиперпаратиреоз
2. Интоксикация алюминием
3. Молочно-щелочной синдром
Гиперкальциемия, связанная с паратиреоидным гормоном
Первичный гиперпаратиреоз. Естественное течение и распространенность. Первичный гиперпаратиреоз представляет собой генерализованное нарушение кальциевого, фосфатного и костного метаболизма, обусловленное повышенной секрецией паратиреоидного гормона. Избыточная концентрация гормона в крови обычно приводит к гиперкальциемии и гипофосфатемии. Клинические проявления различны, включая рецидивирующий нефролитиаз, пептические язвы, психические отклонения и, реже, чрезмерную резорбцию костной ткани. Однако при большей врачебной настороженности в отношении этого заболевания и более широком применении тестов многофазного скрининга диагноз первичного гиперпаратиреоза нередко удается установить у больных, не предъявляющих жалоб и, кроме гиперкальциемии и повышенного уровня паратиреоидного гормона, практически не имеющих признаков заболевания. Если частота диагностирования первичного гиперпаратиреоза в ведущих клинических центрах отражает истинную распространенность этой болезни, то она встречается чаще, чем полагали ранее. Действительно, первичный гиперпаратиреоз встречается, по-видимому, с частотой 1:1000 в год среди мужчин старше 60 лет и 2:1000 среди женщин того же возраста. Это превышает прежние оценки, которые составляли 1:10 000 в год и базировались на учете только тех больных, которые имели симптомы заболевания, такие как кальциевые камни в почках. Клинические проявления иногда очень незначительны, и болезнь может протекать доброкачественно много лет или всю жизнь. В редких случаях она проявляется остро, п у больного возникают тяжелые осложнения, такие как выраженная дегидратация и кома (так называемые гиперкальциемический паратиреоидный криз). Наиболее часто заболевание встречается среди взрослых людей; максимум частоты приходится на промежуток между третьим и пятым десятилетием жизни, но болезнь обнаруживали также у детей младшего возраста и пожилых лиц.
Этиология и патологические изменения. Солитарные адеиомы. Поражение одной околощитовидной железы встречается примерно у 85% (81% — аденома и 4% — рак), а гиперплазия всех желез — у 15% больных (обычно гиперплазия главных клеток). Аденомы редко локализуются в нескольких железах. Решение вопроса о поражении одной или всех желез помогает хирургу планировать операцию. Резекция одиночной аденомы приводит обычно к излечению больного.
Чаще всего аденомы локализуются в нижних околощитовидных железах, но у 6—10% больных локализация их необычная: в вилочковой и щитовидной железах, перикарде или за пищеводом. Обычно масса аденом 0,5—5 г, но они могут достигать и 10—25 г (в среднем масса околощитовидных желез в норме около 25 мг). Как при гиперплазии, так и в аденомах преобладают главные клетки. Иногда аденома окружена капсулой из слоя нормальной ткани. Гиперплазия главных клеток особенно часто встречается в семейных случаях гиперпаратиреоза, а также в тех случаях, когда она представляет собой часть синдромов множественной эндокринной неоплазии (см. гл. 334). Иногда присутствуют и клетки иного гистологического вида, например оксифильные. Подчас нелегко провести различие между гиперплазией и аденомой. При гиперплазии увеличение железы может быть настолько асимметричным, что некоторые пораженные железы макроскопически выглядят нормальными. При гистологическом исследовании в таких случаях обнаруживают только главные клетки и исчезновение жира, даже когда масса железы не увеличена. Поэтому микроскопия биоптатов нескольких желез — существенный фактор правильной интерпретации хирургических находок. При наличии аденомы остальные железы нормальны и содержат все типы клеток в нормальном соотношении (а не только главные клетки) и нормальное количество жира.
Рак околощитовидных желез обычно протекает неагрессивно. Если в ходе первой операции удалена вся пораженная железа без нарушения целости капсулы, больные обычно живут долго и рецидивы у них не развиваются. Даже рецидивирующий рак околощитовидных желез, как правило, растет медленно, распространяется только на структуры шеи, и хирургическое лечение в таких случаях может быть эффективным. Иногда рак околощитовидных желез течет более агрессивно, и уже при первой операции обнаруживаются отдаленные метастазы (в легкие, печень и кости). Вначале бывает трудно решить, является ли первичная опухоль раком; инвазивному росту могут предшествовать увеличение числа фигур митоза и усиленный фиброз стромы железы. Гиперпаратиреоз вследствие рака околощитовидных желез не всегда отличим от других форм первичного гиперпаратиреоза. Однако заподозрить диагноз можно по степени повышения уровня кальция. При раке его содержание часто достигает 14—15 мг/100 мл (140—150 мг/л).
Множественная эндокринная неоплазия. Гиперпаратиреоз может быть семейным и в отсутствие других эндокринологических нарушений. Чаще, однако, врожденный гиперпаратиреоз —это часть полигландулярной эндокринологии (см. гл. 334). Существует несколько синдромов множественной эндокринной неоплазии (МЭН). Заболевание I типа (МЭН I, синдром Вернера) включает гиперпаратиреоз, опухоли гипофиза и островковых клеток поджелудочной железы, часто сопровождающиеся появлением пептических язв и повышением желудочной секреции (синдром Золлингера—Эллисона). Заболевание II типа (МЭН II) включает гиперпаратиреоз, феохромоцитому и медуллярный рак щитовидной железы. Характер наследования аутосомно-доминантный. Опухоли щитовидной железы и мозгового слоя надпочечников отсутствуют у больных с МЭН I, а опухоли поджелудочной железы и гипофиза — у больных с МЭН II. Поскольку опухоли различных органов эндокринной системы могут развиваться с большими временными интервалами, в семьях с синдромами МЭН следует настойчиво и повторно искать признаки гиперпаратиреоза и сопутствующих эндокринных нарушений.
Признаки и симптомы. У 50%) больных или более с гиперпаратиреозом заболевание протекает бессимптомно. Такие больные либо находятся под наблюдением, либо их оперируют с целью ликвидировать патологическое состояние. Специфические признаки и симптомы гиперпаратиреоза проявляются главным образом со стороны почек и скелета. До 1970 г. у 60—70%о больных находили патологию почек, обусловленную либо отложением кальция в почечной паренхиме, либо рецидивирующим нефролитиазом. С ростом выявления бессимптомных случаев частота почечных осложнений уменьшилась.
Почечные камни обычно состоят из оксалата или из фосфата кальция. Повторное камнеобразование или формирование крупных камней может приводить к обструкции мочевыводящих путей и инфекции и нарушать функцию почек. Нефрокальциноз также снижает почечную функцию и вызывает задержку фосфата. Сочетание нефролитиаза и нефрокальциноза у одного и того же больного наблюдается редко.
Для гиперпаратиреоза характерно своеобразное поражение костей — кистозно-фиброзный остеит. Несколько десятилетий назад частота кистозно-фиброзного остеита среди больных с гиперпаратиреозом оценивалась в 10—25%о или больше. Гистологически это поражение характеризуется уменьшением числа трабекул, скоплением гигантских многоядерных остеокластов на рубчатых участках костной поверхности (лакуны Хаушипа) и замещением нормальных элементов кости и костного мозга фиброзной тканью. К другим костным изменениям относятся резорбция утолщений пальцевых фаланг и изменение очертаний костей пальцев на рентгенограмме (субпериостальная резорбция). Менее специфичная утрата твердой зубной пластинки. На черепе могут быть видны мелкие «дырчатые» повреждения, придающие ему вид «соли с перцем».
В настоящее время кистозно-фиброзный остеит встречается редко даже в случаях длительного протекания болезни. Уменьшение частоты этого осложнения остается необъясненным. Однако другие проявления костной патологии встречаются часто. При гистоморфометрическом анализе биоптатов кости обнаруживают нарушение ее кругооборота у большинства больных даже в отсутствие признаков прогрессирующего уменьшения костной массы. В таких случаях скорости разрушения и образования кости могут быть повышены в равной степени. У многих больных, однако, не имеющих симптомов костной патологии или кистозно-фиброзного остеита, эти скорости неравны, и прогрессирующая потеря минеральной массы кости вызывает остеопению, требующую хирургического вмешательства. Не существует патогномоничных критериев, которые позволяли бы отличить остеопению, наверняка связанную с патологией околощитовидных желез, от остеопороза «высокого кругооборота», который встречается у лиц без гиперпаратиреоза.
В настоящее время разработаны более совершенные методики определения минеральной плотности кости. Компьютерная томография позвоночника позволяет получать воспроизводимые количественные данные о плотности позвонков (с ошибкой всего в несколько процентов). Подобно этому при определении плотности кортикальных костей в конечностях надежные количественные данные позволяет получить фотонная денситометрия; плотность костей позвоночника можно измерять также с помощью фотометрии-двойного пучка. При серийных измерениях эти методики позволяют выявлять остеопению достаточно рано. Некоторым больным из-за прогрессирующей потери костной массы рекомендуют операцию, исходя из предложения, что остеопения зависит от содержания паратиреоидного гормона и поэтому исчезнет после излечения гиперпаратиреоза. С другой стороны, у ряда больных, наблюдавшихся в течение нескольких лет, не было никаких признаков уменьшения костной массы. Таким образом, костная патология при первичном гиперпаратиреозе достаточно разнообразна.
Третье по частоте встречаемости место после симптомов со стороны скелета и мочеполового тракта при гиперпаратиреозе занимает патология центральной нервной системы, периферических нервов, мышц, желудочно-кишечного тракта и суставов. Знание признаков и симптомов далеко зашедшего заболевания помогает его диагностике. У больных с концентрацией кальция в сыворотке выше 12 мл/100 мл (120 мг/л) чаще всего нарушены функции центральной нервной системы и желудочно-кишечного тракта; еще более тяжелая гиперкальциемия может проявляться дегидратацией. Трудно понять, почему у одних больных с гиперпаратиреозом симптомы отсутствуют, тогда как у других при той же тяжести биохимических сдвигов развивается явная клиническая картина заболевания.
Симптомы со стороны центральной нервной системы варьируют от легких нарушений до тяжелых психических расстройств, заторможенности или комы. В некоторых случаях обилие неопределенных жалоб можно принять за проявление психоневроза. Однако следует подчеркнуть, что легкая депрессия, которая часто имеет место и без гиперпаратиреоза, — недостаточное основание для хирургической операции на околощитовидных железах.
Нервно-мышечные проявления включают слабость проксимальной мускулатуры, быструю утомляемость и атрофию мышц. Электромиограмма нарушена, а атрофия мышечных волокон протекает без симптомов миопатии. Клинические проявления могут быть столь явными, что наводят на мысль о первичном поражении нервно-мышечного аппарата. Отличительная особенность — полная регрессия этих симптомов после хирургической ликвидации гиперпаратиреоза.
Симптомы со стороны желудочно-кишечного тракта иногда выражены неотчетливо и включают неопределенные жалобы на боли в животе, нарушения функции желудка и поджелудочной железы. Язвы двенадцатиперстной кишки встречаются чаще, чем среди общей популяции. У больных с гиперпаратиреозом, который является частью'МЭН I, дуоденальные язвы связаны с сопутствующими опухолями поджелудочной железы, секретирующими избыточные количества гастрина (синдром Золлингера—Эллисона).'При гиперпаратиреозе наблюдается и панкреатит, но его частота и механизмы развития остаются невыясненными.
Хондрокальциноз и псевдоподагра при гиперпаратиреозе встречаются достаточно часто, чтобы оправдать их поиски. Иногда псевдоподагра служит первым проявлением заболевания.
Диагностика. Диагноз устанавливают прежде всего по клиническим признакам заболевания. Иммунологическое определение паратиреоидного гормона (ПТГ) несомненно, имеет диагностическое значение, но трактовка результатов таких определений затруднена. В характерных случаях уровень иммунореактивного ПТГ (иПТГ) явно повышен или неадекватно высок для данной степени гиперкальциемии (рис. 336-1). Так как гиперкальциемия может быть проявлением злокачественных опухолей или других серьезных заболеваний, даже в бессимптомных случаях необходимы тщательные поиски ее возможных причин, включая и гиперпаратиреоз. Если после такого обследования заподозрен диагноз гиперпаратиреоза, то некоторое время следует наблюдать больного, а не сразу рекомендовать операцию. '
Гиперкальциемия, будь то постоянная или периодическая, —наиболее частое проявление болезни. Нужно с очень большой осторожностью относиться к эксплоративной операции в отсутствие гиперкальциемии. Так называемый нормокальциемический гиперпаратиреоз, т. е. случаи хирургически доказанного гиперпаратиреоза с нормальной концентрацией кальция в крови, но повышенным уровнем иПТГ, если нет почечной недостаточности или поражений желудочно-кишечного тракта, встречается очень редко. Если у больного имеется состояние, препятствующее кальцийповышающему действию ПТГ, например хроническая почечная недостаточность, тяжелое нарушение всасывания или дефицит витамина D, то отсутствие гиперкальциемии не может служить аргументом против истинного гиперпаратиреоза. Однако в случаях рецидивирующего нефролитиаза при подозрении на гиперпаратиреоз из-за повышенного уровня иПТГ при нормальном содержании кальция в сыворотке точный диагноз затруднен. У таких больных возможен истинный нормокальциемический гиперпаратиреоз. В тех случаях, когда состояние больного требует быстрого и определенного диагноза, целесообразно определить содержание кальция в крови после еды (гиперкальциемию после еды обнаруживают у некоторых больных в отсутствие гиперкальциемии натощак) или провести провокационный тест с бензотиадиазидами (см. ниже).
При гиперпаратиреозе часто наблюдается гиперкальциурия. Однако на самом деле ПТГ снижает клиренс кальция, и его суточная экскреция с мочой оказывается ниже, чем у больных с той же степенью гиперкальциемии, но вызванной другими причинами.
Уровень фосфата в сыворотке обычно снижен, но может быть и нормальным особенно при развитии почечной недостаточности. Гипофосфатемия — менее значимый диагностический критерий, чем гиперкальциемия, по двум причинам. Во-первых, уровень фосфата зависит от его содержания в пище, суточных колебаний и других факторов; поэтому для получения надежных данных пробы крови нужно брать утром и натощак. Во-вторых, низкое содержание фосфата в сыворотке может иметь место у больных с тяжелой гиперкальциемией любого генеза.
Другие электролитные нарушения недостаточно специфичны и не имеют диагностического значения. Содержание магния в сыворотке имеет тенденцию к снижению, уровень хлорида и цитрата часто повышен, а бикарбоната снижен. Сочетание повышенной концентрации хлорида с низким уровнем фосфата (что отражает соответственно ацидоз и потерю фосфата с мочой) может быть диагностическим признаком.
При значительных костных поражениях в крови возрастает содержание щелочной фосфатазы (костного происхождения), а в моче — гидроксипролина. Поражение почек может проявляться снижением их способности концентрировать мочу, специфическими канальцевыми нарушениями (такими как канальцевый ацидоз) или явной почечной недостаточностью с азотемией.
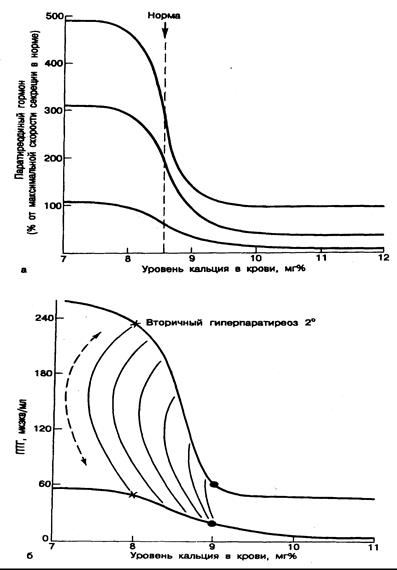
Рис. 336-1. Зависимость между содержанием кальция в крови и уровнем иПТГ у здоровых лиц (а) и больных с вторичным гиперпаратиреозом (б).
Представлена модель вторичного гиперпаратиреоза, связанного с увеличением массы паратиреоидной ткани. Жирной линией показан нормальный характер секреции, а более тонкой — усиленная секреция (более крутой наклон), типичная для вторичного гиперпаратиреоза (секреция представлена в виде зависимости концентрации ПТГ от уровня кальция в крови). При повышении или снижении уровня кальция с помощью инфузии кальциевых растворов или ЭДТА и многократных определениях содержания ПТГ и кальция видно, что секреция гормона у здоровых и больных людей в какой-то период остается стабильной, несмотря на высокий уровень кальция в крови (неподавляемая секреция), причем при гиперпаратиреозе она выше. Повышение кальция в крови с низкого (8 мг%, помечено звездочкой) до более высокого уровня (9 мг%, помечено точкой) приводит к снижению содержания ПТГ как у здоровых лиц, ток и у больных с гиперпаратиреозом. Однако истинный регресс вторичного гиперпаратиреоза при адекватной терапии доказывается лишь возвратом усиленной реакции к норме.
Для дифференциации гиперкальциемии, связанной с гиперпаратиреозом, от повышения уровня кальция вследствие саркоидоза, множественной миеломы, интоксикации витамином D и некоторых злокачественных процессов с метастазами в кости целесообразно оценивать реакцию кальция сыворотки на введение глюкокортикоидов. При таких состояниях введение гидрокортизона в дозе 100 мг в сутки (или эквивалентной дозы преднизона) в течение 10 дней часто приводит к снижению уровня кальция в сыворотке, тогда как для гиперпаратиреоза это нехарактерно. Данная проба иногда дает ложноположительные и ложноотрицательные результаты. Эффект глюкокортикоидов при гиперкальциемических состояниях может объясняться антагонизмом между этими гормонами и витамином D (в случае интоксикации витамином D и саркоидоза) и супрессивным влиянием глюкокортикоидов на опухолевый рост (при некоторых формах злокачественного процесса).
Тесты на функцию околощитовидных желез основаны на влиянии паратиреоидного гормона на почечный метаболизм фосфата. ПТГ снижает канальцевую реабсорбцию фосфата. Стандартными методиками определяют клиренс фосфата за 1—2-часовой период. В норме он составляет 10,8±2,7 мл/мин. При гиперпаратиреозе он может возрастать на 50% и выше. У здоровых лиц канальцевая реабсорбция фосфата превышает 85%, а при гиперпаратиреозе она может падать до 50—60%.
Диагностическую ценность имеет определение нефрогенного циклического АМФ. Для этого нужно по часам собирать пробы мочи и определять содержание циклического АМФ в плазме и моче. Однако применяемость теста ограничивают не только технические трудности, но.и недостаточная специфичность. Так, например, у больных с гуморальной гиперкальциемией опухолевого генеза уровень нефрогенного циклического АМФ могут достигать границ, характерных для первичного гиперпаратиреоза. По другим данным, уровень нефрогенного циклического АМФ плохо коррелирует с наличием или отсутствием гиперкальциемии и у некоторых онкологических больных может быть повышен независимо от наличия метастазов в кости и гиперкальциемии.
Лечение. Консервативное лечение. Консервативное лечение при гиперпаратиреозе имеет два аспекта. При тяжелой и симптоматической гиперкальциемии уровень кальция необходимо снизить (применяемые мероприятия описаны ниже в общем разделе, посвященном консервативному лечению при гиперкальциемии любого генеза). У большинства больных с гиперпаратиреозом гиперкальциемия протекает бессимптомно, и ее, как правило, нетрудно устранить. Уже простой гидратации должно быть достаточно, чтобы концентрация кальция упала ниже 11,5 мг/100 мл (115 мг/л). Ранее имелись некоторые разногласия по вопросу о целесообразности хронического лечения при гиперкальциемии, обусловленной гиперпаратиреозом, пероральным приемом фосфата. Хотя у большинства больных фосфат снижает концентрацию кальция, это сопровождается повышением уровня иПТГ в крови. Обусловливает ли повышенный уровень ПТГ в этих случаях какие-либо повреждения органов, неясно. Систематические попытки оценить эффекты специфического консервативного лечения при гиперкальциемии не предпринимались.
Обычно же перед врачом возникает вопрос о необходимости хирургического вмешательства у конкретного больного. Если этот вопрос решается отрицательно, то больного просто наблюдают, не применяя специфического лечения, но периодически проверяют у него состояние костной системы и почек, чтобы убедиться в отсутствии их скрытых повреждений. При появлении сопутствующих признаков или симптомов можно рекомендовать хирургическую операцию.
В ряде центров изучали естественное течение заболевания, однако крупных рандомизированных проспективных исследований в клинике не проводили. Наблюдали несколько сот больных, чтобы решить, следует ли прибегать к операции и опасно ли ограничиваться простым наблюдением. Главные опасения были связаны с возможностью прогрессирующего снижения плотности костей, что особенно важно для женщин, у которых и без гиперпаратиреоза наблюдается возрастная и зависимая от эстрогенов потеря костной массы. Опасность заключается в том, что у таких больных даже в отсутствие симптомов избыток ПТГ мог бы обусловливать некоторую степень остеопении, ускоряющую появление симптоматического остеопороза. В этом отношении нельзя сделать никакого вывода, кроме того, что у части больных, у которых неинвазивными методами определяли плотность костей, не было признаков значительной потери костной массы. Однако у других больных обнаруживали прогрессирующую ее потерю. Разрушающая способность имеющихся неинвазивных методик определения плотности костей составляет 1—2%, и, если прогрессирующая остеопения становится значительной (например, потеря 10% массы скелета), большинство врачей рекомендуют операцию для предотвращения дальнейшей потери костной массы. Такие решения достаточно произвольны, поскольку потеря костной массы, особенно у пожилых лиц, может и не быть связанной с гиперпаратиреозом и восстановление эупаратиреоза у больного может не остановить ее. Нет никаких гарантий, что паратиреоидэктомия остановит прогрессирующую остеопению, но нет уверенности и в том, что, за исключением разве что очень пожилых больных, сохранение гиперпаратиреоза не увеличит риска ускорения костной патологии.
Нет показателей, которые помогали бы предвидеть, будет ли прогрессировать остеопения или масса костной ткани останется стабильной. Поэтому, если больной отказывается от немедленной операции, необходимо систематически с интервалами в 6—12 мес определять у него массу костной ткани. Функция почек в отсутствие камней и инфекции обычно сохраняется.
Нельзя дать единых рекомендаций в отношении консервативного (нехирургического) ведения больных с гиперпаратиреозом. Решения нужно принимать с учетом возраста больного, а также социальных и психологических факторов. Большинство врачей склонны оперировать больных молодого возраста, чтобы избежать необходимости пожизненного наблюдения, требующего времени и средств, и особенно потому, что хирургическое лечение обычно оказывается успешным и не сопряжено со значительным риском смертности или инвалидности. Больных в возрасте старше 50 лет, если это совпадает с желанием больного и потеря костной ткани не прогрессирует, можно вести консервативно. Любому больному с доказанной прогрессирующей остеопенией и другими симптомами заболеваниях или в тех случаях, когда неудобства длительного наблюдения перевешивают для больного страх перед хирургом, следует рекомендовать операцию.
Хирургическое лечение. Осмотр околощитовидных желез должен выполнять только опытный хирург с помощью опытного патолога. Некоторые клинические особенности помогают предвидеть характер патологии. Например, в семейных случаях с большей вероятностью встречаются множественные аномалии околощитовидных желез. Однако окончательное решение относительно объема операции принимается только в ее процессе. Непосредственно во время операции необходимо гистологически исследовать замороженные сколы удаленной ткани. Обычная процедура, рекомендуемая в клинике автора, заключается в следующем: при обнаружении пораженной железы ее удаляют и, кроме того, осматривают по крайней мере еще одну. Если вторая железа имеет нормальные размеры и нормальна гистологически (замороженные сколы), считают, что гиперпаратиреоз обусловлен одиночной аденомой, и обследование прекращают. Некоторые хирурги полагают, что, как правило, поражается несколько желез и необходимо проводить субтотальную паратиреоидэктомию. Опасность первого подхода — отсутствие эффекта операции или ранний рецидив; опасность второго — гипопаратиреоз. Мы считаем, что удаление одной железы в большинстве случаев обеспечивает длительную ремиссию.
Гиперплазия ставит перед хирургическим лечением еще более трудные вопросы. Если диагноз гиперплазии подтвержден, необходимо обследовать все околощитовидные железы. Как правило, рекомендуют полностью удалять три железы и частично резецировать четвертую. Следует уделять особое внимание сохранению достаточного кровоснабжения оставшейся железы. Некоторые хирурги пересаживают часть удаленной и измельченной ткани в мышцы предплечья, чтобы исключить последствия поздней недостаточности питания оставшейся в области шеи паратиреоидной ткани. Если обнаруживается рак околощитовидных желез, следует производить широкую резекцию тканей. Необходимо тщательно оберегать целость капсулы, чтобы не вызвать локальной диссеминации опухоли.
При отсутствии патологии в железах, располагающихся на обычном месте, необходимо продолжить обследование шейных тканей. Документированы случаи существования пяти или шести околощитовидных желез, а также необычной локализации аденом. Предложены разнообразные методы предоперационной локализации аномальной паратиреоидной ткани. Раньше использовали либо селективную внутриартериальную ангиографию, либо селективную катетеризацию тиреоидного венозного сплетения и прилегающих областей с радиоиммунологическим определением уровня ПТГ в полученных пробах крови. Нередко такие методы приносили успех, но это случалось реже, чем в тех случаях, когда опытный хирург уже при первой операции мог обнаружить измененную ткань, и поэтому не оправдывало тяжести и осложнений соответствующих манипуляций. Затем были предложены неинвазивные методы, особенно ультразвуковое исследование, компьютерная томография шеи и средостения, дифференциальное сканирование с одновременным введением радиоактивного таллия и технеция, а также внутриартериальная цифровая ангиография. Все эти методы, за возможным исключением ультразвукового исследования, нужно использовать только в тех случаях, когда первое обследование околощитовидных желез оказывается безуспешным.
По имеющимся данным, ультразвуковое исследование позволяет обнаружить измененную паратиреоидную ткань в 60—70% случаев, но оно наиболее эффективно, когда патологический процесс локализуется вблизи щитовидной железы, и менее надежно при его локализации в переднем средостении. Эта методика может помочь хирургу даже при первой операции, направляя скальпель на ту сторону шеи, где расположена измененная железа. Компьютерная томография столь же эффективна и превосходит ультразвуковое исследование применительно к изменениям в переднем средостении. Однако в этом случае возможны ложноположительные результаты. Перед повторным обследованием околощитовидных желез компьютерную томографию иногда сочетают с пункционной биопсией и радиоиммунологическим определением ПТГ в аспирированной тканевой жидкости. Вычитание изображения щитовидной железы, полученного с помощью технеция, из изображения и щитовидной, и околощитовидной желез, полученного с помощью радиоактивного таллия, давало возможность локализовать процесс примерно у 50% больных, которым предстояла повторная операция.
Следует сделать ряд обобщений. Уже при первой операции можно обнаружить и удалить одиночную измененную околощитовидную железу, причем успех зависит от опытности хирурга (более 90% в руках опытного хирурга). Методики предоперационной локализации следовало бы использовать лишь в случаях неудачи первой операции. При показаниях к повторной операции ультразвуковое исследование, компьютерную томографию и сканирование с таллием-технецием целесообразно, по-видимому, сочетать с селективной пальцевой ангиографией в клинических центрах, специализирующихся на этих методиках. В одном из таких центров накоплен опыт по ангиографическому удалению медиастинальных аденом, причем сообщалось о долговременном излечении путем селективной эмболизации или медленного введения избытка контрастного вещества в окончание артерий, питающих опухоль околощитовидной железы. Такие подходы в сочетании с непрерывным определением в ходе процедуры уровня циклического АМФ в моче как маркера успешности воздействия могут дополнять способы лечения больных, у которых первая операция была неудачной.
После успешной операции уровень кальция в сыворотке снижается уже в первые 24 ч. Обычно в течение 2—3 дней, пока оставшиеся околощитовидные железы не восстановят свою активность, он находится на нижней границе нормы. При наличии кистозного остеита или повреждений нормальных околощитовидных желез при операции возможна тяжелая послеоперационная гипокальциемия.
Как правило, больные с хорошей функцией почек и желудочно-кишечного тракта, у которых отсутствуют симптомы поражения костей и значительный дефицит минерального вещества кости, почти не испытывают последствий послеоперационной гипокальциемии. Степень последней зависит от характера операции. Если произведена биопсия всех желез, гипокальциемия может быть более длительной и вызывать преходящие симптомы. Симптомы гипокальциемии с большей вероятностью возникают после повторного хирургического вмешательства, когда при неудачной первой операции могла быть удалена здоровая паратиреоидная ткань и когда в попытках найти пропущенную аденому пальпацию и/или биопсию оставшихся нормальных желез проводят достаточно грубо. У больных с гиперпаратиреозом всасывание кальция в кишечнике усилено, так как вследствие избытка паратиреоидного гормона у них повышен уровень 1,25 (OH)2D. После успешной операции, проявляющейся гипокальциемией, больных можно перевести на обогащенную кальцием диету или назначить им кальциевые добавки. Несмотря на наличие легкой гипокальциемии, большинство больных не нуждаются в парентеральной терапии и не предъявляют серьезных жалоб. Если уровень кальция падает ниже 8 мг/100 мл (80 мг/л), особенно на фоне повышения содержания фосфата, следует думать о возможности более тяжелого гипопаратиреоза. Нужно проверять также уровень магния, поскольку гипомагниемия нарушает секрецию ПТГ и вызывает относительный гипопаратиреоз. При появлении симптомов гипокальциемии, таких как общее тревожное состояние и положительные симптомы Хвостека и Труссо на фоне стабильной концентрации кальция ниже 8 мг/100 мл (80 мг/л), целесообразно прибегнуть к парентеральному введению небольших количеств кальция. Для парентеральной терапии используют растворы глюконата или хлорида кальция в концентрации 1 мг/мл 5% раствора декстрозы в воде. Скорость и длительность внутривенной терапии определяются тяжестью симптоматики и изменением уровня кальция в сыворотке. Для ликвидации симптомов обычно достаточна скорость инфузии 0,5—2 мг/кг в 1 ч или 30—100 мл/ч раствора с концентрацией 1 мг/мл. Парентеральная терапия нужна, как правило, лишь несколько дней. Если симптомы нарастают или если необходимость в парентеральном введении кальция сохраняется дольше 2—3 дней, следует начать заместительную терапию витамином D и/или назначить кальций перорально в дозе 2—4 г в день (см. раздел, посвященный лечению гипокальциемии). Лучше использовать кальцитриол (в дозах 0,5—1 мкг в день), так как он быстрее начинает и быстрее прекращает действовать, чем сам витамин D (см. ниже). Острое повышение уровня кальция в крови на фоне приема витамина D в течение нескольких месяцев указывает на нормализацию функции околощитовидных желез.
Дата добавления: 2016-03-05; просмотров: 804;
