Клиническая картина. Жалобы больных на нарастание отеков, одышку, снижение отделения мочи, резкую слабость.
Жалобы больных на нарастание отеков, одышку, снижение отделения мочи, резкую слабость.
Отеки наблюдаются у подавляющего большинства больных и достигают различной степени выраженности (рис.4-1, 4-2). При обследовании периферические отеки (вплоть до анасарки) – фациальные, периорбитальные, отеки ног и полостные (гидроторакс, гидроперикард, асцит). Измерение АД позволяет своевременно констатировать ортостатическую гипотензию и шок.
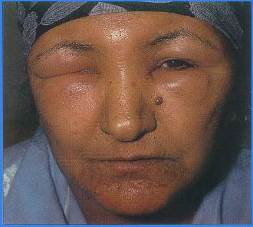
Рис. 4-1.Отеки лица при нефротическом синдроме.
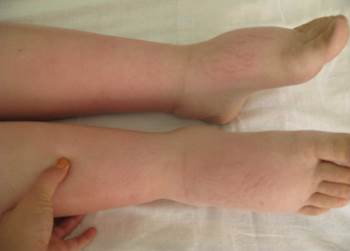
Рис. 4-2. Отеки нижних конечностей у пациентки с нефротическим синдромом.
Лабораторные исследования.
Со стороны периферической крови – лейкоцитоз, увеличение СОЭ.
Гиперхолестеринемия иногда может достигать очень высокого уровня - до 20-26 ммоль/л и более. В отдельных случаях концентрация холестерина не превышает верхней границы нормы.
Инструментальные исследования:
Для исключения структурных нарушений почки и мочевых путей и выявлении осложнений проводят УЗИ почек, рентгенографию органов грудной клетки, ЭКГ.
Осложнения НС.
1. Нефротический кризвозникает у больных, имеющих анасарку и водянку серозных полостей, выраженную гипопротеинемию, гипоальбуминемию. Объем циркулирующей крови уменьшается до 1,0 – 1,5 лпри норме 4 – 6 л, увеличивается объем внеклеточной жидкости.
Клинические проявления нефротического криза:
- гиповолемический шок;
- массивные отеки;
- снижение диуреза;
- абдоминальные интенсивные боли;
- анорексия, тошнота, рвота;
- мигрирующая рожеподобная эритема на животе, грудной клетке и разгибательной поверхности нижних конечностей, появление эритемы сопровождается лихорадкой до 390С;
- адинамия, гипоксия;
Лечение.
Все больные с НС нуждаются в госпитализации.
I. Воздействие на активность основного заболевания (или вторичной причины).
II. Патогенетическая терапия.
III. Симптоматическая терапия (отеков, гиперлипидемии), неспецифическое лечение протеинурии.
Лечение НС проводится с учетом этиологии.
При НС, обусловленном иммуновоспалительным процессом, для подавления активности используется иммуносупрессивная терапия: глюкокортикоиды, цитостатики, циклоспорин А и др. селективные иммунодепрессанты (мофетила микофенолат).
Глюкокортикоиды (ГК), обладающие противовоспалительным действием чаще применяются внутрь - преднизолон в высоких (1-2 мг/кг в день) или умеренно высоких (0,6-0,8 мг/кг в день) дозах, ежедневно в 2-3 приема или однократно утром, длительно (1-4 мес), с последующим медленным снижением. Возможен и альтернирующий режим, когда больной принимает через день однократно утром двойную дозу.
При высокой активности почечного воспаления для быстрого достижения очень высоких концентраций ГК в плазме крови показана "пульс-терапия" - внутривенное введение сверхвысоких доз (0,8-1,2 г) метилпреднизолона.
Цитостатики при лечении НС используются несколько реже ГК из-за большей тяжести побочных эффектов. Как правило, используют алкилирующие соединения - циклофосфамид (в дозе 1,5-2 мг/кг в день).
Селективный иммунодепрессант - циклоспорин А (ЦсА) показан в первую очередь больным при частом рецидивировании НС или стероидорезистентном НС, при развитии осложнений стероидной и цитостатической терапии.
Неиммунная нефропротективная терапия: гиполипидемические препараты, в первую очередь, статины, ингибиторы АПФ, АРА II.
Для поддержания адекватного диуреза у пациентов с тяжелой гипоальбуминемией введение петлевых диуретиков (фуросемида, торасемида, буметанида) сочетают с инфузиями альбумина.
Устранение гиперкоагуляции –антикоагулянты (гепарин, низкомолекулярные гепарины).
Заместительная почечная терапия (ГД, ПД, трансплантация почки) показана при СКФ < 15 мл/мин.
При нефротическом кризе: восполнение ОЦК плазмазаменителями: альбумин 20% - 100,0; декстран (реополиглюкин) от 400 до 1200 мл/сут. С добавлением в конце инфузии 80-200 мг фуросемида.
- ГК: «пульс-терапия».
- Антикининовые средства: пирикарбат по 0,5 г 4 раза в сутки.
- Антигистаминные средства (хлоропирамин, прометазин и т.д.).
- На область эритемы – компрессы с гепариновой мазью.
- Антибиотики – при инфекционных осложнениях.
Профилактика.
Необходимо рациональное и настойчивое лечение острого и хронического гломерулонефрита и других заболеваний почек, тщательная санация очагов инфекции, а также профилактика тех заболеваний, которые могут быть причиной нефротического синдрома. Следует проявлять осторожность в назначении лекарственных препаратов, обладающих нефротоксичностью и способностью вызывать аллергические реакции. Больные должны избегать переохлаждения, избыточной инсоляции. Они нуждаются в трудоустройстве с ограничением физических и нервных нагрузок.
Дата добавления: 2015-11-28; просмотров: 1497;
