ОСОБЕННОСТИ ПОВТОРНОГО ПРОТЕЗИРОВАНИЯ
По мнению В.Ю.Курляндского, М.А.Нападова, А.П.Воронова, Л.М.Пер-зашкевича, при полном отсутствии зубов протезы рекомендуется менять через каждые 3—4 года, так как процессы резорбции костной ткани, начавшиеся после удаления зубов, продолжаются и под пластиночным протезом. Проведенные исследования свидетельствуют о том, что атрофия проходит неравномерно. В клинике это выражается в том, что протезы начинают плохо фиксироваться, балансировать. На различных участках под протезом могут отмечаться болевые точки.
При исследовании протезов видно, что бугры жевательных и режущие края передних зубов истираются, в результате чего больные могут жаловаться на за-ip'yzi'Ae'rtwoe ■разжев'ьшантге тшщ'й. Тгри этом, как правило, жевательная функция остается высокой, однако значительно увеличивается (почти вдвое) продолжительность жевательного периода.
В связи со стертостью пластмассовых зубов у пациентов чаще всего отмечается снижение высоты нижнего отдела лица, причем в зависимости от продолжительности пользования протезами и степени стертости пластмассовых зубов снижение может составлять от 2 до 10 мм и более. Кроме того, такие протезы часто бывают покрыты темным налетом. Стертые зубы ухудшают эстетические качества протезов. В связи с несоответствием протеза протезному ложу, а также из-за старения пластмассы больные иногда жалуются на частые поломки протезов.
Глава 12. Непереносимость протезов из пластмассы
 При повторном ортопедическом лечении больных последовательность клинических этапов ничем не отличается от общепринятых. В то же время имеются некоторые нюансы, знание которых позволяет предупредить возможные неудачи. Следует отметить, что при повторном протезировании врач имеет дело с больным, который уже ранее пользовался съемными протезами и психологически к этому подготовлен. Работа с подобными больными упрощается, так как исчезает предубежденность против съемного протеза, свойственная многим пациентам, особенно женщинам. Такие больные, как правило, значительно быстрее адаптируются к новым протезам. Начиная их лечение, необходимо тщательно исследовать имеющиеся у них протезы. После проведения определенной коррекции их с успехом можно использовать для получения оттисков. Поскольку пациент хорошо адаптирован к протезам, получая оттиски под действием силы жевательного давления в привычных для больного условиях, можно добиться хороших результатов.
При повторном ортопедическом лечении больных последовательность клинических этапов ничем не отличается от общепринятых. В то же время имеются некоторые нюансы, знание которых позволяет предупредить возможные неудачи. Следует отметить, что при повторном протезировании врач имеет дело с больным, который уже ранее пользовался съемными протезами и психологически к этому подготовлен. Работа с подобными больными упрощается, так как исчезает предубежденность против съемного протеза, свойственная многим пациентам, особенно женщинам. Такие больные, как правило, значительно быстрее адаптируются к новым протезам. Начиная их лечение, необходимо тщательно исследовать имеющиеся у них протезы. После проведения определенной коррекции их с успехом можно использовать для получения оттисков. Поскольку пациент хорошо адаптирован к протезам, получая оттиски под действием силы жевательного давления в привычных для больного условиях, можно добиться хороших результатов.
По вопросу о лечении больных со сниженным межальвеолярным расстоянием существуют различные точки зрения. Одни специалисты считают, что высоту восстанавливать не следует. По мнению других, это необходимо проводить поэтапно. Н.В.Калинина (1973) предлагает проводить так называемое нейромышеч-ное переобучение, в основе которого лежит подготовка ЦНС, а также произвольной и рефлекторной двигательной активности мышц. Этого достигают путем поднятия межальвеолярного расстояния с помощью капп выше уровня физиологического покоя мышц, т.е. «запредельно». При этом используют физиологическую особенность миотатического рефлекса — снижение сократительной способности мышц при их запредельном растяжении. С помощью каппы высоту
межальвеолярного расстояния поднимают на 3—4 мм выше уровня физиологического покоя. Такой каппой больные должны пользоваться от 3 мес. до I года. Клиническими признаками, свидетельствующими о завершении подготовки нейромышечного аппарата, являются ощущения удобства и желание больного пользоваться каппой постоянно, в том числе и во время жевания. После этого больному изготавливают протезы с нормальной высотой нижнего отдела лица. Многие пациенты не соглашаются на такое длительное и мучительное лечение.
Основываясь на большом клиническом опыте, мы считаем, что больным, у которых снижена высота нижнего отдела лица, можно восстанавливать высоту также одномоментно, не прибегая к перестройке миотатического рефлекса.
Исследуя имеющиеся у больного протезы, особое внимание обращают на форму и величину искусственных зубов, а также на конфигурацию зубной дуги, с тем, чтобы не повторить имеющиеся погрешности при конструировании искусственных зубных рядов во вновь изготавливаемых протезах.
Особое внимание необходимо обращать на то, чтобы в новых протезах не была заужена зубная дуга. Если в старых протезах была бипрогнатия, пациенты будут жаловаться на нехватку места для языка.
Особые трудности представляет протезирование больных, у которых на старых протезах возник привычный прикус (прогения, сдвиг в сторону), и хотя А.П.Сапожников рекомендует в новых протезах делать такую же постановку искусственных зубных рядов, наш клинический опыт говорит об обратном. Новые протезы необходимо делать с правильной постановкой, с высокими буграми (чтобы препятствовали смещению в привычный прикус) и проводить разъяснительную работу с пациентами. Обучать их правильно смыкать челюсти.
 ГЛАВА 13. ИММЕДИАТ-ПРОТЕЗЫ
ГЛАВА 13. ИММЕДИАТ-ПРОТЕЗЫ
 Иммедиат-протезы получили название от латинского слова immediatum — непосредственный, немедленный. Известно, что для многих групп людей (артистов, дикторов, лекторов, преподавателей, общественных деятелей) утрата передних зубов сопровождается потерей профессии, а иногда становится трагедией.
Иммедиат-протезы получили название от латинского слова immediatum — непосредственный, немедленный. Известно, что для многих групп людей (артистов, дикторов, лекторов, преподавателей, общественных деятелей) утрата передних зубов сопровождается потерей профессии, а иногда становится трагедией.
Многие авторы (Оксман Е.И., 1968; БалаевА.В., 1969) указывали, что репарация кости после удаления зубов наступает приблизительно через 2—2,5 мес. Следовательно, протезирование определенных групп больных через такие сроки является неприемлемым.
В клинической практике различают 3 вида протезирования:
1) непосредственное — оттиски снима
ют до удаления зубов, а протезы накла
дывают сразу после удаления;
2) раннее — оттиски снимают сразу после удаления зубов, а протезы накладывают через 2—3 дня после удаления;
3) отдаленное — протезы изготавливают через 2—3 мес. после удаления зубов.
Значимость иммедиат-протезов заключается в реабилитации, поскольку восстанавливается эстетика, функция жевания и фонетика.
Кроме этого, непосредственное протезирование имеет лечебный эффект. Под протезом происходит формирование альвеолярного отростка и ускоряются репа-ративные процессы костной ткани.
Работы, проведенные с применением радиоактивных изотопов, показали, что процессы регенерации лунки под
непосредственным пластиночным протезом протекают значительно быстрее. При обычном заживлении послеоперационной раны максимальное включение 45Са наступает на 30-й день, под непосредственным протезом на 21-й день.
Ускорение репаративных процессов альвеолярного отростка объясняется интенсификацией обменных процессов в альвеолярном отростке, благодаря ранним функциональным раздражителям, поступающим от протеза. Кроме того, съемный протез служит как «повязка» и способствует сближению краев раны.
Повышенное давление под протезом на каком-то одном участке приводит к его повышенной атрофии.
Иногда, если по каким-то причинам пациенты не приходят на коррекцию протеза, эти места повышенного давления «уминаются», атрофируются и коррекция больше не требуется.
Г.Л.Соснин (1953), Е.С.Ирошникова и соавт. (1990) считают, что под воздействием иммедиат-протеза атрофические процессы в кости со временем не только не замедляются, но даже прогрессируют, постепенно ослабляя фиксацию протеза. Поэтому такие протезы считают временными.
Применение иммедиат-протезов позволяет сохранить высоту нижнего отдела лица, которая может быть изменена в результате удаления зубов, удерживающих ее.
Глава 13. Иммедиат-протезы
Довольно часто приходится восстанавливать ее, так как из-за отсутствия некоторых зубов, деформации зубных рядов и подвижности последних она бывает снижена. Определяют центральную окклюзию таким образом, чтобы между зубами-антагонистами была щель на величину снижения.
Таким образом, непосредственное протезирование:
• позволяет восстановить жизненно важные функции — жевание, речь;
• сохраняет работоспособность, служит повязкой для послеоперационной раны;
• имеет защитную функцию;
• передает жевательное давление на альвеолярный отросток, стимулируя костеобразовательные процессы;
• обеспечивает эстетический эффект;
• формирует протезное ложе.
Этапы изготовления иммедиат-протеза:
1) получение альгинатных оттисков
и изготовление гипсовых моделей;
2) изготовление восковых базисов
с окклюзионными валиками;
3) определение центральной окклюзии или центрального соотношения челюстей;
4) загипсовка моделей в окклюдатор или артикулятор;
5) срезание зубов с модели и подготовка ее;
6) удаление больных зубов в клинике;
7) припасовка и наложение протезов;
8) коррекция протезов.
Подготовка моделей верхней и нижней челюстей несколько разнятся, и связано это с особенностями анатомического строения стенок лунок и альвеолярного отростка.
Во фронтальном участке верхней челюсти зубы срезаются до гипсовой модели. Затем в этой области (где были зубы) снимается слой гипса на I мм, ас вестибулярной поверхности несколько больше. Альвеолярный отросток закругляется. Неб-
ную поверхность на верхней челюсти не трогают. В боковых участках после срезания зубов сошлифовывают гипсовую модель на 1 мм, создавая трапециевидную форму альвеолярного отростка.
Подготовка модели нижней челюсти заключается в срезании зубов, а затем со-шлифовывании слоя гипса с альвеолярного гребня на 1 — 1,5 мм, придавая ему закругленную форму с язычной и губной поверхностей.
Подготовленные модели вокклюдато-ре или артикуляторе передаются в зубо-техническую лабораторию, и лабораторный этап изготовления иммедиат-проте-зов проводится обычным способом.
При такой методике изготовления протезов выпадает этап «проверка конструкции протеза», так как во рту имеются еще не удаленные зубы.
Протезы иногда изготавливают из бесцветной пластмассы, так как через нее видны очаги повышенного давления на подлежащие ткани. Кроме того, в этой пластмассе нет красителя и замути ителя, которые могут вызывать непереносимость.
При изготовлении протезов необходимо строго выдерживать режим полимеризации пластмассы.
Кроме того, при удалении большого количества зубов, тяжелых анатомических условиях (особенно на нижней челюсти), бугристом альвеолярном отростке протезы изготавливают на мягкой подкладке.
Подкладка может быть отечественная («ГосСил») или импортная, но желательно силиконовая, во избежание аллергических состояний.
Как известно, удалять большое количество зубов чаще всего приходится при пародонтите, особенно на фоне сахарного диабета типа I.
После удаления зубов скусывают или сошлифовывают выступающие острые края лунок. Иногда срезают избыточные участки слизистой оболочки. После кюре-тажа лунок их заполняют материалами,
Раздел I. Ортопедическое лечение больных при полной утрате зубов
 стимулирующими костеобразование. В настоящее время имеется большое количество таких материалов. Часто применяют гранулы гидроксилапатита со вспененным коллагеном в виде губки. Эта смесь активизирует остеосинтез и предупреждает атрофию альвеолярного отростка после удаления большого количества зубов.
стимулирующими костеобразование. В настоящее время имеется большое количество таких материалов. Часто применяют гранулы гидроксилапатита со вспененным коллагеном в виде губки. Эта смесь активизирует остеосинтез и предупреждает атрофию альвеолярного отростка после удаления большого количества зубов.
Кроме того, для этих целей применяют биодеградируемую трикальций фосфатную керамику, материалы на основе стекла — «Биоситалл» и др.
После заполнения лунок каким-либо из этих материалов накладывают швы и можно приступать к наложению имме-диат-протезов.
Перед наложением их обрабатывают перекисью водорода.
Как правило, протезы накладываются свободно. Если отмечается в каком-то участке повышенное давление, проводится припасовка. Первая коррекция обязательна на следующий день. Больному рекомендуют не снимать протез, ограничить прием горячей и жесткой пищи, много читать вслух.
Через 5—7 дней, когда спадает отек, протезы корректируются основательно, «выверяются по прикусу». В некоторых случаях, когда наблюдается плохая фиксация их, что может быть из-за тяжелых анатомических условий в полости рта или неправильной подготовки моделей, можно произвести первую перебазировку протезов лабораторным методом.
После протезирования такими протезами в течение 2—3 мес. (после репарации костной ткани) изготавливают новые, постоянные, протезы или опять производят перебазировку лабораторным путем этих протезов, в результате чего они также становятся постоянными.
При изготовлении протеза по методу раннего протезирования — оттиски снимают непосредственно после удаления зубов и наложения швов. Все дальнейшие этапы проводят по методике изготовле-
ния протезов, описанной выше. Протезы стараются изготовить за 2—3 дня.
В качестве примера приводим клинический случай.
В клинику госпитальной ортопедической стоматологии МГМСУ обратилась больная Р., 24 лет, с жалобами на затрудненное пережевывание пищи из-за подвижности зубов, неприятный запах изо рта, косметический недостаток. С 6-летнего возраста больна сахарным диабетом типа 1.
Объективно: во рту имеется 31 зуб. Отсутствует зуб 28. Атрофия костной ткани пародонта всех зубов — 3/4. Некоторые зубы находятся в мягких тканях. Подвижность зубов III степени — «клавиши», за исключением 44, 43,42, 41, 31, 32, 33, 34 зубов, так как они полностью «замурованы» зубодесневым камнем. Между зубами наблюдаются тремы. На вопрос, почему больная так запустила заболевание, ответила, что дважды обращалась к стоматологам, которые ей сказали, что они лечить это заболевание не умеют и, когда больная будет удалять зубы, будут протезировать.
Диагноз: пародонтит развившейся стадии на фоне сахарного диабета типа 1, снижение высоты нижнего отдела лица на 2 мм.
Рекомендовано:
• изготовить иммедиат-протезы на
верхнюю и нижнюю челюсти;
• удалить все зубы обеих челюстей.
По вышеописанной методике больной
были изготовлены два полных съемных протеза на верхнюю и нижнюю челюсти, а в стационаре на кафедре хирургической стоматологии МГМСУ удалены все зубы. После наложения протезов больная была очень довольна. Невзирая на не очень хорошие анатомические условия в полости рта, протезы фиксировались хорошо. Было произведено две коррекции протезов. Однако после выписки пациентки из стационара (на 6-й день) она в нашу клинику больше не обращалась.
 ГЛАВА 14. ПРОТЕЗИРОВАНИЕ БОЛЬНЫХ ПРИ НАЛИЧИИ ДЕФЕКТОВ ЧЕЛЮСТЕЙ И ПОЛНОЙ УТРАТЕ ЗУБОВ
ГЛАВА 14. ПРОТЕЗИРОВАНИЕ БОЛЬНЫХ ПРИ НАЛИЧИИ ДЕФЕКТОВ ЧЕЛЮСТЕЙ И ПОЛНОЙ УТРАТЕ ЗУБОВ
Верхняя челюсть
При наличии срединного, бокового, фронтального дефектов или отсутствии половины верхней челюсти и полной утрате зубов больные, как правило, жалуются на фонетический недостаток (в зависимости от величины дефекта проявляется степень гнусавости), затрудненный прием пищи (пищевые продукты и вода попадают в околоносовые пазухи), невозможность пережевывания пищи из-за отсутствия зубов на челюсти, косметический недостаток (в зависимости от величины и расположения дефекта может западать верхняя губа, скуловая часть лица, глаз со стороны дефекта).
В отечественной литературе описаны временные формирующие протезы, которые фиксируются при помощи пружин Фошара, изготавливаемых из золото-платиновой проволоки. В настоящее время пружины Фошара не применяются потому, что их никто не изготавливает Кроме того, эти пружины не обеспечивали достаточной фиксации таких протезов. При сдвиге нижней челюсти в сторону протезы сбрасывались с челюсти и, наконец, сама конструкция формирующего протеза не обеспечивала обтурации дефекта.
Причинами возникновения таких дефектов являются различного рода операции на верхней челюсти или ранения.
Основным принципом лечения таких больных является разобщение полости рта от полости носа, а также восстановление жевательной функции, речи и эс-
тетики. Кроме того, такие больные страдают психически, они не верят в успех лечения, замыкаются в себе.
Для коррекции психического состояния таких больных был применен препарат из группы селективных ингибиторов обратного захвата серотонина — флуок-сетин (прозак). Флуоксетин — антидепрессант, механизм действия которого связан с высокоспецифичной блокировкой захвата серотонина в пресинаптичс-ской щели.
Дозировку флуоксетина для больных с приобретенными дефектами верхней челюсти подбирали, исходя из рекомендаций по режиму суточного дозирования для взрослых и пожилых людей при лечении депрессий. Она составила 20 мг/сут., однократно, в первой половине дня. Курс лечения для каждого больного составлял 6 нед. ежедневного приема суточной дозы.
Прием флуоксетина пациенты начинали за I—2 нед. до начала ортопедического лечения с таким расчетом, чтобы развитие стойкого клинического эффекта от применения фармакотерапии к концу 4-й недели совпадало с окончанием ортопедического лечения, а последние 2 недели приема психотропного препарата совпадали с периодом адаптации к съемным протезам с обтурирую-щей частью.
Ни один из обследуемых больных не отметил побочного действия флуоксетина ни на желудочно-кишечный тракт, ни на ЦНС. Также не было зафиксировано
Раздел I. Ортопедическое лечение больных при полной утрате зубов
 аллергических и иммунопатологических реакций в течение всего курса лечения.
аллергических и иммунопатологических реакций в течение всего курса лечения.
При разобщении полости рта от полости носа разительно восстанавливается речь.
Для оценки степени восстановления функции звукообразования, связанной с наличием дефекта, сообщающего полость рта с полостью носа, был выбран метод аудиторского слухового анализа. Оценку качества речи давали по большому количеству признаков, каждый из которых можно оценивать и контролировать, поэтому впервые применили комплексную оценку качества звучащей речи в ходе прослушивания и анализа по характерным для этой патологии признакам. Ввиду особенностей звукообразования больных с приобретенными дефектами верхней челюсти был также выделен характерный для этой патологии признак — степень выраженности гнусавости. В зависимости от величины и расположения дефекта определяли гнусавость высокой и средней степени. В большинстве случаев этот признак оказывал значительное влияние на разборчивость речи.
Была составлена шкала «оценки качества речи» по совокупности признаков и их характеристик, признанных значимыми для больных с данной патологией.
Качество речи выражается в следующих признаках: гнусавость полностью отсутствует, все артикуляции восстановлены, сохранена четкость артикуляционных переходов, восстановлены нормальные темп, громкость и выразительность речи. В большинстве случаев выделенные признаки при изготовленных протезах находятся в пределах нормы или на границе нормы.
Оценка функционального состояния челюстно-лицевой области на примере фонетической эффективности изготовленных съемных обтурирующих протезов дала следующие результаты: после
окончания ортопедического лечения в комплексе с психофармакотерапией и 2-недельной адаптации к новым протезам у 93% больных с дефектами верхней челюсти отмечена четкость речи.
Сравнительное изучение групп обследованных больных с приобретенными дефектами верхней челюсти и оценка полученных результатов показали, что начало применения психофармакокоррек-ции на предварительных этапах ортопедического лечения способствует предупреждению дальнейшего развития психопатологических нарушений.
При протезировании таких больных наибольшие трудности представляет надежная фиксация протезов. Для этого необходимо получить клапан по краю протеза (как у обычных протезов с полной утратой зубов), а также по краю дефекта, что не всегда удается. Иначе такие протезы не фиксируются. Кроме того, обтурация дефекта должна быть идеальна, иначе вода при наклоне головы больного попадает в нос. Это достигается изготовлением протезов с обтурирующей частью, которая погружается в дефект. Кроме того, эта выступающая часть, как правило, покрывается эластичной подкладкой, которая способствует улучшению фиксации и не так травмирует подлежащие ткани.
Кроме того, для улучшения фиксации и обтурации таких конструкций применяются вспомогательные методы фиксации с помощью паст, порошков или пленок.
На кафедру госпитальной ортопедической стоматологии МГМСУ обратилась пациентка К., у которой был дефект правой половины верхней челюсти и полностью отсутствовали зубы на верхней челюсти. На нижней челюсти у больной были свои зубы. Был изготовлен челюстно-лицевой протез на верхнюю челюсть с обтурирующей частью, покрытой эластичной подкладкой «ГосСил». Больная
Глава 14. Протезирование больных при наличии дефектов челюстей и полной утрате зубов
была довольна: ощутимо восстановились речь и функция жевания, были получены хороший косметический эффект и достаточная функциональная присасывае-мость протеза.
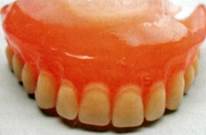
Однако, явившись через несколько дней на коррекцию, больная предъявила жалобу на то, «что она не может мыть полы, так как жидкость капает из носа». После нанесения на обтурирующую часть протеза пленки из «Протопле-на-М» фиксация протеза значительно улучшилась (рис. 14.1).
Методика изготовления протезов:
1) тампонада поднутрений поверхнос
ти дефекта при помощи ваты, обернутой
салфеткой;
2) получение альгинатного оттиска
стандартной оттискной ложкой;
|
| Рис. 14.1. Готовый челюстно-лицевой протез с эластичной подкладкой на верхнюю челюсть. |
3) коррекция модели (заливка гипсом выраженных поднутрений);
4) изготовление индивидуальной ложки — базиса из пластмассы;
5) получение функционально-присасывающегося оттиска силиконовыми материалами;
6) определение центрального соотношения челюстей. В зависимости от величины дефекта используют восковой или пластмассовый базис, который остается в дальнейшем базисом протеза;
7) проверка конструкции протеза;
8) в зависимости от величины дефекта покрытие обтурирующей части эластичной подкладкой на данном этапе или на готовом протезе;
9) наложение протеза.
В тех случаях, если эластичную подкладку не нанесли, необходимо получить оттиск силиконовым материалом только обтурирующей части протеза, а затем оттиск заменить на эластичную подкладку.
В последние годы для укрепления протезов на челюсти стали использовать им-плантаты, которые укрепляют на оставшемся альвеолярном отростке верхней челюсти или скуловой кости.
Нижняя челюсть
На нижней челюсти ложный сустав встречается с наличием дефекта кости и без такового. Ложный сустав возникает в результате перелома или ранения, когда больному не оказывается медицинская помощь, а между фрагментами челюсти попадают связки, фасции или мышцы и не происходят сращения челюсти. Таким образом на нижней челюсти получается три сустава.
Подвижность в ложном суставе зависит от его расположения на челюсти и величины дефекта кости. При наличии дефекта в этой области, как правило, располагаются келоидные рубцы, которые значительно ухудшают результаты протезирования.
При ортопедическом лечении таких больных основным принципом лечения должно быть изготовление таких протезов, которые бы не препятствовали движению в области ложного сустава.
Описанные в отечественной литературе аппараты В.Ю.Курляндского, Оксма-на относятся к челюстям с естественными зубами. Аппарат Ваншнейна (части протезов, соединяющиеся при помощи пружины) приемлем только при срединном ложном суставе без дефекта костной
Раздел I. Ортопедическое лечение больных при полной утрате зубов
 части челюсти, когда смещения в области ложного сустава минимальны.
части челюсти, когда смещения в области ложного сустава минимальны.
Как указывалось выше, при наличии дефекта кости и рубцов, проходящих от щеки к языку, достичь лабильного соединения фрагментов челюсти не представляется возможным.
Поэтому съемный протез изготавливается только на больший фрагмент че-
люсти. Протез, как правило, фиксируется недостаточно хорошо. Он делается с мягкой подкладкой, и больные, настрадавшись от данной патологии, приспосабливаются к нему и бывают довольны.
В последнее время при такой патологии стали применять имплантаты для улучшения фиксации съемных протезов.
Дата добавления: 2015-12-29; просмотров: 10727;
