Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
| Дифференциально-диагностический фактор |
| Гаймориты |
| Одонтогенные |
| Риногенные |
| Источник инфекции Вовлечение костного вещества верхней челюсти • воспаление Поражение друплх синусов (наряду с поражением верхней челюсти пазухи) Локализация преимущественного (первичного и последующего) поражения слизистой оболочки пазухи Наличие гнойных выделений в среднем носовом ходу Наличие свищевых ходов в полости рта Наличие гнойных выделений из свища верхнечелюстной пазухи Эффективность верхнечелюст ной терапии (пункция - промы- вание полости) Эффективность хирургического лечения |
| Гангренозный зуб (периодонтит) нагноившаяся киста остеомиелит верхней челюсти Обычно имеет место Нет |
Воспаленная слизистая оболочка носа решетчатого лабиринта, лобного синуса гематогенная инфекция Обычно не имеет места
Обычно имеет место сочетание двустороннего гайморита с другими синуситами
| Слизистая оболочка прежде всего поражается в области дна пазухи и ее передней стен ки. зачастую хронический одонтогенный гайморит носит характер ограниченного воспаления в указанных зонах Могут отсутствовать |
Слизистая оболочка прежде всего поражается на внутренней стенке пазухи, и воспаление постепенно распространяется на всю пазуху
Обязательно имеют место
Могут иметь место (после удаления зуба, е Отсутствуют всегда результате секвестрации альвеолярного отростка)
Отсутствуют всегда
Могут иметь место
Весьма редко приводит к выздоровлению или Зачастую приводит к выздоровлению или улучшению улучшению
| Гайморотомия с удалением одонтогениого источника инфекции и секвестров приводит как правило к стойкому выздоровлению |
Оперативное лечение нередко оказывается безуспешным и приводит к рециди&йм так как источник инфек ции в носовой полости и других синусах остается не устраненным __ __
Часть IV. Воспалительные заболевания
остеомиелита. Значительный дефект костного вещества может образоваться в результате врастания одонтоген-нои кисты в верхнечелюстную пазуху и связанной с этим атрофии от давления. Если содержимое кисты нагнаивается, то края дефекта и ближайшие к ним участки альвеолярного отростка имеют признаки остеомиелита. Слизистая оболочка альвеолярного отростка при этом воспалена и испещрена свищевыми ходами, что совершенно не свойственно риногенным гайморитам.
При одонтогенных гайморитах с наличием перфорационных или свищевых ходов степень и характер поражения различных стенок верхнечелюстной пазухи неодинаковы. При хроническом процессе воспаление может носить ограниченный характер с преимущественной локализацией его в области нижней и наружной стенок. Такой ограниченный характер поражения позволяет сохранить интактную слизистую оболочку верхнечелюстной пазухи на довольно больших участках с целью обеспечения регенерации слизистой оболочки в местах произведенного во время операции кюретажа полости.
Полипозные включения измененной слизистой оболочки верхнечелюстной пазухи имеют место при одонтогенных воспалениях различной давности. При этом могут наблюдаться даже костные изменения, которые локализуются преимущественно в области передней стенки. В кости определяется рассасывание и созидание новой костной стенки по типу изменений, происходящих при хроническом остеомиелите. Следует помнить, что при риногенных гайморитах картина хронического остеомиелита не наблюдается. Среди полипов верхнечелюстной пазухи всегда имеется серозно-гноиный экссудат. Путем цитологического исследования смыва или отсасываемого материала из верхнечелюстной пазухи можно судить не только о стадии воспалительного процесса в пазухе, но даже диагностировать факт перерождения воспалительного процесса в новообразователь-ный. Об этом свидетельствует наличие атипических клеток в смывах со слизистой оболочки верхнечелюстных пазух.
Лечение
Лечение хронического одонтогенного гайморита преследует следующие цели: 1) прекратить дальнейшее инфицирование верхнечелюстной пазухи и удалить измененную слизистую оболочку; 2) прекратить поступление в организм продуктов воспаления и жизнедеятельности микроорганизмов, то есть устранить очаг сенсибилизации всего организма больного, на фоне которых более тяжело протекают другие органные, системные или общие заболевания. Для решения этих задач прибегают вначале к удалению зуба, вызвавшего гайморит, и промываниям верхнечелюстной пазухи. Если такое лечение окажется безуспешным, производят операцию, целью которой является удаление полипозно измененной слизистой оболочки полости и создание широкого соустья между ней и нижним носовым ходом. Этим обеспечивается свободный отток экссудата из верхнечелюстной пазухи. Для ускорения ликвидации острого гнойного или гнойно-хронического неполипозного гайморита необходимо промыть 5-6 раз верхнечелюстную пазуху (через перфорационное от
верстие в лунке зуба) 6 мл 0.5% раствора новокаина, в котором растворены: какой-либо про-теолитический фермент (химопсин, химотрип-син, трипсин в количестве 20 мг) и пенициллин (1,000,000 ЕД). У больных с прободением дна пазухи, сочетающимся с катаральной формой хронического неполипозного гайморита, выздоровление наступает обычно после 3-4 промываний, а в случаях использования комбинации фермента с антибиотиками — после 2-3 промываний. Операцию следует предпринять после описанного предварительного медикаментозного лечения, которое следует сочетать с физиотерапией, закапыванием в нос раствора эфедрина или другого сосудосуживающего средства.
Обезболивание при гайморотомии: палати-нальная, инцизивная и тубсральная проводниковая анестезия сочетаются с плексус-анестезией по переходной складке. Учитывая, что процесс выскабливания патологически измененной слизистой оболочки остается все же довольно болезненным, несмотря на произведенные инъекции анестезирующего раствора, мы рекомендуем сочетать их с предоперационной медикаментозной подготовкой, способной потенцировать и пролонгировать действие анестезирующих веществ. Наиболее часто в нашей клинике применяется для этой цели премеди-кация по схемам №1 или №3 Ю. И. Вернадского, а также нейролептаналгезия.
Методика операции. Многие хирурги пользуются методом Калдвела-Люка, то есть вскрывают верхнсчелюстную пазуху горизонтальным разрезом в преддверии рта и трепанируют ее в области клыковой ямки. Для этого на передней стенке производят ряд перфорационных отверстий (по А. И. Евдокимову), которые затем соединяют между собой при помощи фиссурного бора (рис. 47) или стамески. Вскрытие передней стенки верхнечелюстной пазухи можно произвести также специальными трепанами, предложенными Г. Н. Марченко или М. Л. Заксоном (рис. 48). Если нет соустья пазухи с полостью рта, а синусит развился на почве хронического остеомиелита, необходимо произвести гайморо-томию и одновременно секвестрэктомию; для этого следует делать разрез на десне с учетом возможности свободного доступа к секвестрам;
лучше пользоваться трапециевидным разрезом по Нейману-Заславскому и обнажить весь ос-теомиелитический очаг (рис. 49).
В случае необходимости произвести не только кюретаж верхнечслюстной пазухи, но и закрытие имеющегося свища (в области ранее удаленного зуба), мы рекомендуем (Г. П. Бер-надская, Ю. И. Вернадский, 1984) специальный «двузубый разрез» для осуществления гайморотомии и последующего пластического закрытия соустья; он существенно отличается от известного разреза Неймана-Заславского следующим:
Ю И Вернадский Основы челюстно-лицевой хирургии и хирургической стоматологии
1) линия горизонтального разреза на переходной складке к десне имеет не изломанную трапециевидную форму, а закругленную; этим частично исключается наползание перемешаемого вниз слизисто-надкостничного лоскута на слизистую оболочку десны ниже разреза; 2) от обоих своих концов разрезы на переходной складке продолжаются (на 3-4 мм) вверх, по типу разреза «кочерги»; этим самым смещение лоскута вниз значительно облегчается, уменьшается опасность наложения его на слизистую десны, а также снижается степень натяжения в швах;
3) надкостница образованного лоскута рассекается не только у его основания, но и вдоль вертикальных частей разреза, отходящих вверх от концов разрезов «кочерги».
Все эти особенности подхода к гайморовой пазухе и десневому свищу практически сводят к нулю вероятность расхождения швов после операции, иногда наблюдающегося из-за повышенного натяжения в них и наползания трапециевидного слизисто-надкостничного лоскута на слизистую оболочку десны.
В тех случаях, когда альвеолярный отросток разрушен остеомиелитическим процессом, вскрытие верхнечелюстной пазухи можно начать путем расширения верхнего свода секвест-ральной полости, не прибегая к специальной трепанации кости в клыковой ямке. Так же поступают и при наличии дефекта в дне всрхнече-люстной пазухи в результате проросшей в нее кистозной полости: удалив оболочку кисты, расширяют вход из кистозной полости в верхнечелюстную пазуху Из пазухи удаляются вся патологически измененная оболочка и полипы;
здоровая или мало измененная слизистая оболочка сохраняется. Свищевой ход (на месте удаленного зуба) тщательно выскабливается с целью ликвидации его эпителиальных стенок Затем хирург создает (при помощи специального
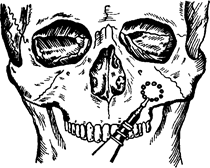
Рис. 47. Вскрытие верхнечелюстной пазухи по А. И. Евдокимову:
нанесенные перфорационные отверстия соединяются фис-сурным бором друг с другом
трепана и ножниц) соустье между верхнечелюстной пазухой и нижним носовым ходом, промывает ее раствором перекиси водорода и изотоническим раствором натрия хлорида, вводит в полость йодоформный тампон (смоченный в вазелиновом масле), конец которого выводит наружу через соустье и соответствующую ноздрю
При ограниченных хронических одонтогенных остеомиелитах можно не создавать риногаймо-ростомию. Операция заканчивается тем, что слизистопериостальный лоскут перемещается с преддверия полости рта на десну и подшивается к небному краю раны на альвеолярном гребне
В послеоперационном периоде назначают антибактериальные и анальгезирующие средства Через 3-4 дня тампон, введенный во время операции с гемостатической целью, извлекают через соустье в нижнем носовом ходе; пазуху ежедневно промывают слабыми, слегка подогретыми (до 35 °С) растворами антисептиков. На 5-6 день снимают швы. Спустя 9-10 дней после операции больного выписывают для амбулаторного наблюдения Промывание верхнечелюстной пазухи продолжают (через 2-3 дня) до тех пор, пока промывные воды не будут чистыми
Вопрос о необходимости тампонады верхнечелюстной пазухи давно пересматривается, но все еще окончательно не решен Г Н Марченко (1966) указывает, что тампонада имеет ряд недостатков- тампон раздражает рану, склеивается с ней и плохо отсасывает отделяемое, которое под действием микрофлоры разлагается, больные при этом жалуются на тяжесть в челюсти Извлечение тампона сопровождается болью, а в ряде случаев — последующим кровотечением Поэтому, отказавшись от тампонады верхнечелюстной пазухи (после операции), Г. Н Марченко предложила оставлять в ней только систему из двух полихлорвиниловых трубок: длина наружной дренажной трубки — 8 см, диаметр отверстия — 2 мм, толщина стенки ее — 1 мм. Длина внутренней трубки, которая введена в дренажную, — 9 см, диаметр отверстия — 1.2 мм Внутренняя трубка сделана длиннее для того, чтобы во время промывания пазухи было удобнее вводить через нее промывную жидкость, получая ее обратно по наружной трубке (внутреннюю трубку перед промыванием пазухи вводят в дренажную) Ввиду того что трубки эластичные, их легко вводить в верхнечелюстную пазуху во время операции; они не склеиваются с раной Кроме того, через дренажную трубку хорошо осуществляется отделение секрета после операции. По данным Г. Н. Марченко, раннее промывание пазухи (на 2-3 день после операции) в сочетании с местным применением антибиотиков способствует быстрому снижению эмиграции лейкоцитов (судя по их числу в промывных водах), что свидетельствует об уменьшении воспаления в сли-
Часть IV Воспалительные заоолевання

|

|

|
Рис 48 Трепаны для вскрытия верхнечелюстнои пл\хи а - по Г Н Марченко, б — по М Л Заксону
зистой оболочке пазухи Местная антибиотико-терапия приводит к ускорению стихания послеоперационного воспаления и нормализации состояния оставленных участков слизистой оболочки в верхнечелюстнои пазухе
Для подавления роста микрофлоры и обеспечения эвакуации раневого экссудата из верхнечелюстнои пазухи после гайморотомии полезно применять летилан лавсановые тампоны Для этой же цели рекомендуют и тампон из ксено-генной брюшины, импрегнированный антибиотиками, к которым чувствительна микрофлора данного больного
Нами (Ю И Вернадский, Ю Д Гершуни, 1972) предложен и применяется принципиально новый способ гемостаза (рис 50 о, б, в) В верхнечелюстную пазуху через трепанационное отверстие вводим тонкостенный эластический резиновый баллон Через образованное соустье между верхнечелюстной пазухой и полостью носа выводим наружу с помощью кровоостанавливающего зажима трубку (2) и страховочную нить (3), соединенные с баллоном (1) Страховочная
нить необходима для того, чтобы можно было извлечь баллон из верхнечелюстной пазухи даже в том случае, если вдруг произойдет отрыв трубки от баллона и он останется в пазухе Выведенный конец трубки состыковываем с трубкой, соединенной с контрольным баллоном (1), который необходим для того, чтобы после уши вания раны во рту можно было бы убедиться, что достигнутое в баллоне давление воздуха со храняется на постоянном уровне Перед затягиванием двух последних швов на ране в полости рта в баллон с помощью тонометра нагнетаем воздух (давление от 10 7 до 160 кПа)
При этом кровь и раневой экссудат полностью вытесняются из верхнечелюстной пазухи в полость рта и в нос, а расправившийся баллон плотно прилегает к стенкам верхнечелюстной пазухи на всем ее протяжении После отсоединения тонометра конец трубки герметизируем заглушкой Контрольный баллон, страховочную нить и трубку закрепляем на щеке противоположной стороны лейкопластырем или циркулярной повязкой из бинта (рис 50 б, в)
На 2-3 день после операции отсасываем шприцем воздух из баллона, создаем в нем отрицательное давление, благодаря чему баллон сморщивается и превращается в тонкую, ослиз-ненную раневым экссудатом эластическую полоску, которую безболезненно извлекаем из верхнечелюстной пазухи в течение 2-3 с
Опыт применения этого способа показал, что благодаря ему достигается хороший гемостаз, безболезненность извлечения, отсутствие жалоб больных до и после тампонады пазухи, возможность введения баллона в пазуху через соустье со стороны носа при вторичных кровотечениях Способ исключает возможность аллергической реакции Все это позволяет рекомендовать его для практического применения при операциях по поводу хронических одонтогеиных гайморитов
Рис 49 Направление разрезов при операции по поводу хронического одонтогенного гайморита (по Нейману-Заславскому)
Ю ff Вернадский Основы челюстно лицевой хирургии и хирургической стоматологии
Дата добавления: 2015-12-08; просмотров: 993;
