Клиническая картина. Варианты течения.В большинстве случаев лимфогранулематоз имеет хроническое течение с обострениями, во время которых процесс распространяется на новые группы
Варианты течения.В большинстве случаев лимфогранулематоз имеет хроническое течение с обострениями, во время которых процесс распространяется на новые группы лимфатических узлов и внутренние органы. Изредка протекает бурно, с острым началом, высокой температурой, проливными потами, поражением внутренних органов. Такие больные погибают в течение нескольких недель или ближайших месяцев. Неблагоприятное влияние оказывает интенсивная солнечная радиация и физиотерапевтические процедуры.
Периферические лимфатические узлы.Наиболее частым, ранним и характерным признаком является увеличение периферических лимфатических узлов. Они увеличиваются без видимых причин или их обнаружение совпадает по времени с простудным заболеванием.
Пораженные лимфатические узлы:
имеют округлую или овальную форму;
неодинаковую, но чаще эластическую консистенцию;
обычно безболезненны, подвижны, не спаяны между собой и с окружающими тканями. Кожа над ними не изменена и свободно собирается в складку, свищей нет.
Чаще всего (75-80%) первыми поражаются лимфатические узлы шеи
(рис. 20.6-20.7). При одиночном поражении на шее обнаруживают один или несколько округлых или овальных, часто атипично расположенных, безболезненных лимфатических узлов. При множественном поражении окружность шеи увеличивается, контуры ее становятся неровными, иногда на глаз заметно выбухание соответственно увеличенным лимфатическим узлам.
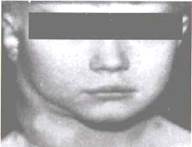
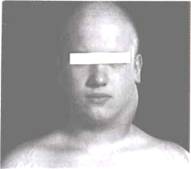
Рис. 20.6. Лимфогранулематоз. Поражение шейных лимфатических узлов справа.
Рис. 20.7. Лимфогранулематоз. Поражение шейных лимфатических узлов слева.
Первичноепоражение надключичных, подмышечных и паховых лимфатических узлов наблюдается реже. Обычно возникает сочетанное поражение этих групп с шейными или средостенными лимфатическими узлами.
Примерно у 20% больных опухоль первично возникает в средостении, но чаще лимфатические узлы средостения поражаются одновременно с шейными или подмышечными.
Поражение лимфатических узлов средостения в течение длительного времени протекает бессимптомно. В этот период заболевание обнаруживают случайно при рентгенологическом исследовании органов грудной клетки. После того, как конгломерат лимфатических узлов достигнет значительных размеров и вызовет сдавление органов грудной клетки, появляется одышка, кашель, боль в груди, определяется притупление перкуторного звука и ослабление дыхания на большем или меньшем участке грудной клетки. В далеко зашедших случаях возникает компрессионный медиастинальный синдром или ателектаз участка легкого.
Первичный лимфогранулематоз забрюшинных и подвздошных лимфатических узлов встречается очень редко. Клиническими симптомами обычно не проявляется. При множественном поражении могут возникнуть постоянные или периодические боли в пояснично-крестцовой области, нижних конечностях и животе.
Внутренние органы.На втором месте по частоте поражения после лимфатических узлов стоит селезенка. Симптомов, свидетельствующих о вовлечении в процесс этого органа, не существует. Больших размеров селезенка обычно не достигает, поэтому прощупать ее удается редко, только при наличии крупных множественных очагов поражения.
В большинстве случаев бессимптомно протекает поражение печени. При больших узлах возможны боли в подреберье.
Симптомы интоксикации.Примерно у половины больных лимфогранулематозом наблюдается повышение температуры, потливость, похудание,кожный зуд. Некоторые больные предъявляют жалобы на слабость, головную боль, боль в костях, мышцах и суставах.
Три признака, ухудшающие прогноз и учитываемые при обозначении стадии, считаются «симптомами интоксикации»:
потеря массы тела более чем на 10% за 6 месяцев,
профузные ночные поты,
подъемы температуры тела выше 38°С в течение трех дней подряд без признаков воспалительного процесса.
Наличие любого из этих симптомов служит основанием для добавления в диагнозе к соответствующей стадии индекса В.
Генерализованный кожный зуд к числу симптомов интоксикации не относится. Наличия зуда без других признаков интоксикации недостаточно для отнесения процесса в группу В.
Симптомы интоксикации обычно возникают при прощупываемых увеличенных лимфатических узлах. Чаще они сопровождают распространенный процесс, но иногда потливость, кожный зуд, повышение температуры, похудание и общая слабость предшествуют клинически определяемому увеличению лимфатических узлов или поражению внутренних органов.
Дифференциальный диагноз.В амбулаторных условиях при обнаружении у больного увеличенных лимфатических узлов лимфогранулематоз дифференцируют с неходжкинскими лимфомами, хроническим и острым лимфолейкозом, специфическими и банальными лимфаденитами, метастазами рака. Характер и особенности увеличенных узлов нередко позволяют установить предположительный диагноз*.
Диагностика
Клинический минимум обследованиязависит от локализации обнаруженного очага. При поражении поверхностных лимфатических узлов он включает общий анализ крови, рентгенологическое исследование грудной клетки и биопсию подозрительного узла.
Анализ крови важен при проведении дифференциального диагноза, а также для оценки, т.н. «биологической активности» процесса. Рентгенография необходима для суждения о распространении лимфогранулематоза на лимфатические узлы и органы грудной клетки.
Опрос.Обследование начинают с опроса. Выясняют жалобы и динамику заболевания, устанавливают время и последовательность увеличения лимфатических узлов, наличие или отсутствие связи с инфекцией или воспалительным процессом.
• «Сигналами тревоги», при которых следует высказать подозрение на лимфогранулематоз, являются:
появление одного или нескольких увеличенных безболезненных лимфатических узлов эластической консистенции, особенно при их атипичном расположении;
постепенное увеличение различных групп узлов;
необъяснимая лихорадка, особенно с профузными ночными потами, потерей массы тела или кожным зудом.
Физикальное обследование.Производят осмотр больного и пальпацию доступных лимфатических узлов, а .также органов брюшной полости, обращая внимание на границы и характер поверхности печени, селезенку.
Анализ крови.При ЛГМ может наблюдаться нормальная картина крови, но часто обнаруживают повышение СОЭ, реже - нейтрофильный лейкоцитоз с палочкоядерным сдвигом и относительное или абсолютное снижение числа лимфоцитов. В поздних стадиях возможна анемия и эозинофилия.
Наиболее информативным является повышение СОЭ. Высокие цифры (более 30 мм в 1 час) считаются признаком плохого прогноза и служат показателем биологической активности процесса. Кроме высокой СОЭ, показателями биологической активности считают повышение концентрации фибриногена, у 2-глобулина, церулоплазмина, гаптоглобина.
Нормальные цифры показателей биологической активности в диагнозе отражают добавлением к стадии индекса «я». Высокие цифры хотя бы двух из перечисленных пяти показателей обозначают индексом «в».
Широкое применение находят иммунологические исследования. Соотношение Т- и В-лимфоцитов при лимфогранулематозе не нарушено, но функция Т-лимфоцитов страдает. Снижается реакция гиперчувствительности замедленного типа на туберкулин, ДНХБ и др. Нарушена супрессорная функция Т-лимфоцитов, результатом этого является гипергаммаглобулинемия. Нарушения иммунитета проявляются склонностью к вирусным инфекциям, в особенности к опоясывающему лишаю, обострению туберкулеза, аутоиммунным цитопениям.
Рентгенологическое исследование грудной клетки включает рентгенографию в прямой и боковой проекции, а также томографию средостения. Эти исследования обязательны, но могут быть заменены компьютерной томографией. Целью является обнаружение увеличенных лимфатических узлов в средостении, очагов поражения в легких и специфического плеврита.
Рентгенологическая картина лимфогранулематоза средостения зависит от количества, расположения и размеров увеличенных лимфатических узлов. Вначале поражаются лимфатические узлы с одной стороны, что проявляется односторонним расширением тени средостения, обычно в верхнем отделе, с четкими полициклическими контурами. В последующем процесс распространяется на лимфатические узлы противоположной стороны, и расширение средостения становится двусторонним, ассиметричным (рис. 20.8).
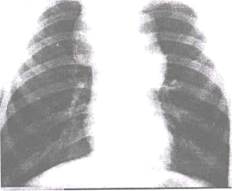
Рис. 20.8. Прямая рентгенограмма грудной клетки. Лимфогранулематоз. Двустороннее расширение средостения в верхнем отделе.
При небольших размерах увеличенных узлов тень удается обнаружить только на компьютерной томограмме.
Поражение легких на рентгенограммах имеет вид различных по величине округлых очаговых теней или линейных тяжей, идущих от увеличенных лимфатических узлов средостения к периферии легкого.
Трепанбиопсия костного мозга является обязательной для суждения о распространенности процесса и стадирования лимфомы Ходжкина.
Гистологическое исследованиеявляется основным способом диагностики лимфогранулематоза. Материал для исследования получают путем биопсии, желательно наиболее крупных и раньше появившихся лимфатических узлов. Лучше удалять несколько рядом расположенных узлов, предпочтительно шейных или подмышечных, а не паховых и поднижнечелюстных. Иссекать узел следует целиком, вместе с капсулой.
Его не следует травмировать пинцетом, нельзя фиксировать, нужно быстро доставить в патологоанатомическую лабораторию.
Патологоанатом в описании препарата должен отразить наличие клеток Березовского-Штернберга и Ходжкина, указать гистологический вариант лимфогранулематоза.
На этом обследование в поликлинике, проводимое с целью установления диагноза, завершается.
• Запомните обязательно!
При направлении больного с подозрением на лимфогранулематоз в онкологический диспансер ему следует выдать на руки рентгенограммы, микропрепараты и блоки из иссеченного лимфатического узла.
В стационаре выясняют степень распространения процесса в грудной и брюшной полостях. Стандартными методами исследования являются УЗИ и компьютерная томография.
Ультразвуковое исследование. УЗИ позволяет высказаться о поражении лимфатических узлов, используется для контроля эффективности лечения и для диагностики рецидива. Пораженные лимфатические узлы слабо эхогенны, имеют четкие границы без тенденции к слиянию.
Другие методы обследования (изотопное сканирование, лимфография забрюшинных и подвздошных лимфатических узлов) в настоящее время используются редко. Применяются по специальным показаниям.
Диагностическая лапаротомияприменяется только у больных с I и II стадиями лимфогранулематоза при локализации поражения выше диафрагмы, если им планируется чисто лучевое лечение.
При лапаротомии производят ревизию забрюшинных, брыжеечных и подвздошных лимфатических узлов, селезенки, печени, органов желудочно-кишечного тракта и малого таза. Берут на гистологическое исследование наиболее крупные, «подозрительные» лимфатические узлы, удаляют селезенку и накладывают на ее ножку танталовые скрепки для обозначения зоны, подлежащей последующему облучению. Производят краевую биопсию печени. У молодых женщин, которым планируется лучевая терапия на подвздошные и паховые лимфатические узлы, производят овариопексию, фиксируя яичники к задней поверхности тела матки узловыми швами. Тем самым яичники выводятся из зоны облучения, что позволяет сохранить менструальную и детородную функции.
Дата добавления: 2015-10-21; просмотров: 1071;
