С х е м а 4. Класифікація мікроорганізмів за їх впливом на організм людини 4 страница
Надзвичайно важливо під час менструацій додержувати спеціального гігієнічного режиму, оскільки в цей період опір організму найслабший. Хвороботворні мікроорганізми можуть потрапити у статеві шляхи і спричинити запалення. Якщо під час менструацій лежати чи сидіти на холодній поверхні (наприклад, на сирій землі), можна застудити яєчники. Ознакою цього захворювання є постійний чи періодичний тягнучий біль у нижній частині живота, що може віддаватися у поперек. Купання у холодній воді та переохолодження організму на повітрі може призвести до запалення слизової оболонки матки — ендометриту, який проявляється періодичними кровотечами з неї і може призвести до безпліддя.
Під час менструацій не можна робити нічого, що може призвести до кровотечі, тобто виконувати важкі фізичні вправи, здійснювати тривалі прогулянки на велосипеді тощо. Також не рекомендується вживати гостру та пряну їжу. Однак не слід проводити перші дні менструацій лежачи у ліжку — це може порушити нормальний кровообіг у статевих органах. Необхідно відмічати за календарем дату початку і закінчення менструацій. Таким чином можна завчасно передбачити етапи циклу і відповідно спланувати роботу і навчання, завчасно підготуватися.
Під час менструацій користуються гігієнічними прокладками, які міняють у міру промокання. Підмиватися слід 3—4 рази на добу проточною теплою водою. Гаряча або холодна вода може затягнути період менструації. Шкіру навколо статевих органів витирають промокальними, а не розтиральними рухами, оскільки останні сприяють утворенню подразнення і проникненню мікробів. У разі виникнення подразнення слизової оболонки статевих органів для підмивання використовують настій ромашки чи міцний чай. Мило повинно мати нейтральну реакцію і не сушити шкіру. Приймати ванну не можна, але рекомендується теплий душ.
Протягом всього свого життя жінка утворює приблизно 500 яйцеклітин і з менструальними виділеннями втрачає близько 28 л крові.
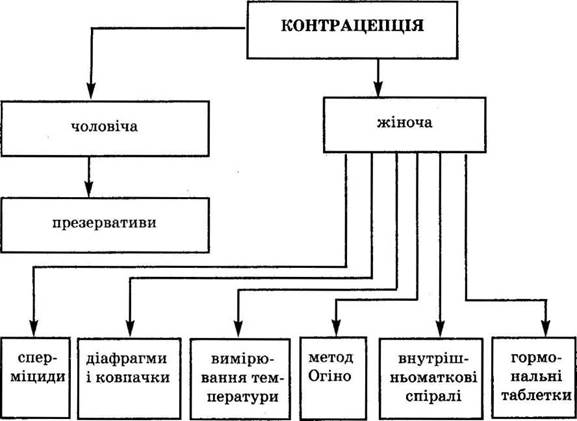
Для запобігання вагітності користуються спеціальними контрацептивними засобами, які поділяються на чоловічі і жіночі. Жіночі контрацептивні засоби різноманітні і розрізняються за характером дії і методом використання (див. схему 8).
Чоловіча контрацепція представлена тільки одним засобом — презервативами. На ринку України є презервативи 39 визнаних марок, що відповідають європейським стандартам. Основними з жіночих контрацептивних засобів є:
• сперміциди — вагінальні таблетки, свічки або креми. Вони містять речовини, що вбивають сперматозоїди, і вводяться у піхву перед статевим актом. Діють протягом 4—24 год;
• діафрагми і ковпачки, які міцно прилягають до шийки матки і є механічною перешкодою для руху сперматозоїдів;
• вимірювання температури — поширений і найбільш безпечний шлях контрацепції. У такий спосіб можна визначити день овуляції і встановити термін, протягом якого неможливо завагітніти. Температуру вимірюють у прямій кишці вранці;
• метод Огіно, що так само є фізіологічним методом, полягає у відмові від статевих відносин з 11 по 18 день менструального циклу;
• внутрішньоматкові спіралі, котрі виготовляються з пластмаси і мають мідне покриття. Така спіраль пригнічує активність сперматозоїдів. Вводиться на 2—3 роки.
• гормональні таблетки є суто хімічним методом. Вони пригнічують діяльність жіночих статевих гормонів, що в деяких випадках є небезпечним для здоров'я. Про застосування тих чи інших контрацептивних засобів слід обов'язково консультуватися у лікаря-гінеколога.
§ 42. Вагітність і пологи
Внутрішнє запліднення є важливою частиною репродуктивної функції людини. Воно полегшується завдяки чоловічому статевому органу — пенісу, який вводиться у піхву і вносить чоловічі гамети у статеві шляхи жінки. Утворення чоловічих гамет відбувається під контролем гормону тестостерону, який, до речі, відповідає і за появу вторинних статевих ознак у чоловіків. Слід згадати, що утворення сперміїв відбувається за постійної температури, тому у чоловіків, які приймають дуже гарячі ванни чи носять тісні труси, може поступово розвинутися безпліддя. Під час статевого збудження активується парасимпатична нервова система, під впливом якої відбувається розширення артерій і звуження вен в еректальній тканині статевого члена, внаслідок чого відбувається його ерекція. У такому стані під час статевого акту відбувається подразнення чутливих нервових закінчень, внаслідок цього скорочуються м'язи сім'явивідного протоку й інших органів. Результатом є еякуляція — виштовхування сім'яної рідини.
С х е м а 8. Методи контрацепції.
Чоловіча сперма має лужну реакцію і містить слиз, фруктозу, вітамін С, лимонну кислоту, простагландини й інші ферменти, які підвищують рН середовища у піхві, яке звичайно становить 6—6,5, що є оптимальним для руху сперміїв після еякуляції. Кількість сперми, як правило, не перевищує 3 мл, з яких тільки 10 % припадає на спермії. Незважаючи на такий низький відсоток, 1 мл сперми містить 108 сперміїв. Сперма виливається глибоко у піхву поблизу шийки матки. Як показують дослідження, спермії проходять шлях від піхви до верхнього кінця фаллопієвих труб за 5 хв. У жіночих статевих шляхах спермії зберігають життєдіяльність протягом 24—72 год, але рухливі вони тільки перші 12—24 год. Крім того, спермій здатний запліднити яйцеклітину тільки після того, як проведе у статевих шляхах жінки кілька годин. Після запліднення яйцеклітина (зигота) просувається у матку, одночасно зазнаючи поділу. Потрапивши у матку, вона протягом двох днів залишається в її порожнині і тільки після цього занурюється в стінку матки. Цей процес називається імплантацією, і власне з цього починається період вагітності.
У перші дні вагітності обмін речовинами між зародком, який перебуває у зародковому мішку зануреним у амніотичну рідину, і материнським організмом здійснюється за допомогою спеціальних ворсинок, якими вкритий зародковий мішок. Але в міру росту плоду функцію обміну речовинами приймає на себе плацента. Плацента — тимчасовий орган, утворений клітинами двох організмів — матері і плоду. Вона являє собою дископодібне утворення, що є головною структурою, яка забезпечує обмін речовин між двома організмами. Плацента зв'язана із зародком за допомогою пуповини, що являє собою міцний тяж, всередині якого проходять кровоносні та інші судини.
Плодом називають зародок з початку третього місяця вагітності; як правило, вагітність триває 40 тижнів, після чого відбуваються пологи. На дванадцятому тижні у плоду вже сформовані всі органи, решту часу він росте. За сучасними уявленнями, сигналом для початку пологів є так званий «фетальний стрес», який створюється в результаті імунологічного відторгнення зрілого плоду материнським організмом. І в цьому процесі важливу роль відіграє гормон окситоцин, який виділяється гіпофізом і спричиняє хвилеподібне скорочення мускулатури матки. Таке скорочення називають «пологовими переймами». Воно супроводжується розширенням шийки матки, розривом зародкового мішка, витіканням амніотичної рідини.
Пологи відбуваються у три стадії.
I. Скорочення матки поширюється зверху донизу, поступово підсилюючись і проштовхуючи дитину крізь шийку матки. При цьому шийка матки розширюється, а перерви між скороченнями стають меншими. Перша стадія завершується, коли шийка матки набуває розміру голови дитини.
II. Голова і тіло дитини проходять крізь піхву, і дитина з'являється на світ. Пуповину перев'язують у двох місцях і перерізають між цими місцями. При цьому дитина повністю втрачає фізіологічний зв'язок з матір'ю і починає самостійно дихати.
III. Протягом наступної години матка зазнає різкого скорочення, плацента відокремлюється і виходить крізь піхву. Крововтрата під час пологів у середньому не перевищує 350 мл.
Збільшення під час вагітності молочних залоз пов'язане з розвитком їх секреторних ділянок, однак виділення молока не відбувається внаслідок пригнічення процесу лактогенезу (утворення молока) прогестероном, який міститься у крові. Після пологів рівень прогестерону знижується і починається лактація — процес виділення молока. Жіноче молоко містить жир, лактозу, різні білки, які добре засвоюються організмом немовляти. Одного материнського молока достатньо для того, щоб дитина щоденно добирала маси 25—30 г. Відразу ж після пологів грудні молочні залози виділяють рідину жовтуватого кольору — молозиво. У ньому мало жиру і багато білків. Вважається, що разом з молозивом організм дитини одержує від матері антитіла.
У матерів, які годують немовлят (особливо після перших пологів), часто трапляється захворювання молочної залози — мастит. Ознаками його є підвищення температури тіла, інколи до 39 °С, головний біль, затвердіння залози, її почервоніння і збільшення в об'ємі. У цьому випадку необхідна негайна консультація лікаря. Молочній залозі надають підвищеного положення, ні в якому разі не можна здавлювати її бюстгальтером. Добре накласти компрес з горілкою. Народна медицина рекомендує компрес з евкаліптовою олією.
Оскільки процеси обміну речовин під час перебігу вагітності повністю змінюються, необхідний особливий режим для майбутньої матері. У перші три місяці вагітності зародок
особливо чутливий до дії несприятливих факторів. Так, плацента протягом дев'яти місяців успішно створює бар'єр для антитіл матері і дитини, але нездатна затримувати різні хімічні речовини, якими можуть бути і ліки. Вживання ліків, особливо антибіотиків, шкідливо впливає на плід. Небезпечні й інфекційні хвороби, на які може захворіти мати.
Життя жінки під час вагітності повинне бути спокійним. Не припускається виконання важкої фізичної роботи, швидке ходіння, біг. Якщо вагітність проходить нормально, лікар рекомендує спеціальні фізкультурні вправи. Слід пам'ятати, що стрибок, навіть з невеликої висоти, може спричинити переривання вагітності, викликати кровотечу.
Їжа вагітної жінки повинна легко засвоюватися, бути висококалорійною. Не можна переїдати та вживати продукти, що можуть викликати бродіння у кишечнику. З їжі повністю виключаються шоколад, цитрусові (крім лимонів), гострі і пряні страви. Одяг вагітної має бути вільним, не стримувати рухів і не здавлювати яку-небудь частину тіла. Не можна носити взуття на високих підборах, оскільки воно підсилює напруження м'язів черевного преса і знижує стійкість тіла. Особливо ретельно треба слідкувати за чистотою тіла. Щоденно слід приймати теплий душ. Ванни не рекомендуються. Взимку, особливо на перших місяцях вагітності, варто у міру можливості обмежувати спілкування з іншими людьми, щоб уникнути зараження грипом й іншими вірусними захворюваннями. За вагітною жінкою і матір'ю-годувальницею здійснюється постійний медичний контроль з боку жіночих консультацій за місцем проживання.
§ 43. Допомога під час пологів
Нерідко пологи можуть настати передчасно. Бувають випадки, коли поблизу немає досвідченого акушера. Цей процес припинити чи уповільнити неможливо, тому слід володіти деякими знаннями щодо подання допомоги породіллі.
Під час першого етапу, який триває близько 14 год у разі перших пологів і дещо менше під час повторних, м'язи матки скорочуються спочатку кожні півгодини, потім частіше. У перерві між переймами слід зробити необхідні приготування. По-перше, треба приготувати місце для дитини. Для цього потрібні дві ковдри чи великі рушники. Одну слід покласти у ліжечко, чистий ящик чи картонну коробку. Оскільки голівка немовляти велика порівняно з тільцем, подушка не потрібна. Місце для жінки застеляють плівкою, на яку кладуть простирадло або рушник.
Під рукою слід мати чисті ножиці і два шматки мотузки 20—30 см завдовжки. Ці речі треба прокип'ятити, загорнути у чисту марлю і не торкатися їх руками доти, доки вони не знадобляться. Верхню частину тіла жінки вкривають простирадлом, складеним утроє. Ретельно вимийте руки і зберігайте максимально можливу чистоту.
Між переймами можна дати жінці води чи молока. Годувати не рекомендується. Все одно під час пологів травна система відключається, і їжа не засвоюється. Під час перейм порекомендуйте породіллі дихати глибше, дихання не затримувати. Якщо жінка скаржиться на поколювання у пальцях (це, як правило, відбувається при перенасиченні киснем), складіть долоні човником і прикладіть до її рота і носа, щоб вона вдихала повітря, яке видихає, і це відчуття пройде. Під час першого етапу пологів жінка повинна розслабитися, під час другого, коли перейми відбуваються кожні 2—3 хв — напружуватися з усіх сил, обхопивши себе за ноги під колінами.
Як правило, немовля виходить голівкою вперед, і ви можете побачити її під час одного із скорочень матки. Однак голівка може знову сховатися. У цьому немає нічого небезпечного. Голови дитини торкатися не можна. Скажіть жінці, щоб вона перестала напружуватися і дихала частими, короткими вдихами — дитина не буде виштовхуватися надто активно. Коли з'являться плечі немовляти, решта тіла вийде без опору. Тіло дитини слід підтримувати однією рукою. Коли воно повністю вийде, треба очистити рот від слизу чистою серветкою. Потім необхідно перев'язати пуповину двома заготовленими мотузками у двох місцях на відстані 20 см від тіла матері і перерізати між ними. У дитини кінець пуповини слід обгорнути бинтом.
Через деякий час (5—15 хв після пологів) перейми відновлюються — відбувається відторгнення плаценти. Цей процес може тривати від 5 до 20 хв. За пуповину ні в якому разі не можна тягти — плацента вийде сама. Бажано плаценту зберегти у якійсь посудині, щоб потім показати лікарю. Матір треба вимити, і, якщо це можливо, змінити їй білизну. Покладіть дитину у ліжечко на бік, щоб ротик остаточно вивільнився від слизу, але під голову нічого не підкладайте. Так буде забезпечений оптимальний приплив крові до мозку.
Під час пологів можливі ускладнення. Наприклад, коли дитина виходить ніжками вперед. Такі пологи важчі. У цьому випадку слід підтримувати тіло дитини, але не тягти. Коли вийдуть плечі, можна злегка підтягти немовля. Інколи дитина може з'явитися на світ з пуповиною, обмотаною навколо шиї. У цьому випадку слід підсунути під неї палець і зняти її з шиї через голову. Після пологів немовля починає дихати вже через кілька секунд, навіть з ще не перерізаною пуповиною. Якщо після очищення рота дитини вона не дихає, слід зробити штучне дихання методом «з рота в рот».
Інколи трапляється, що після пологів не виходить плацента, яка являє собою доволі товстий диск масою до 400 г. Якщо вона не виходить або виходить тільки наполовину, є загроза внутрішньої кровотечі, яку може зупинити тільки спеціаліст. Отже, приготуйте пузир з льодом і докладіть усіх зусиль для транспортування жінки до медичного пункту.
§ 44. Розлади статевої функції
Скарги жінок на розлади статевої функції спостерігаються досить часто. Ставлення лікаря до таких хворих має бути надзвичайно обачним і тактовним. Розлади статевої функції жінок можуть спричинятися такими факторами.
1. Неможливість статевого життя внаслідок яких-небудь перешкод у статевих шляхах. До цієї групи належать жінки з вродженими пороками статевих органів.
2. Неможливість статевого життя внаслідок спазму в області входу у піхву. Так, при намаганнях здійснити статевий акт відбувається тонічне скорочення і судома м'язів піхви і стегон, що супроводжується болем. Це захворювання психогенного характеру і зустрічається у астенічних жінок у молодому віці або у літніх жінок, які раніше не жили статевим життям.
3. Статева холодність чи відсутність задоволення зустрічається нерідко у жінок з недорозвиненістю статевого апарату, після перенесення тяжких інфекційних захворювань, після абортів.
4. Біль під час статевого акту. Зустрічається у жінок, які мають запальні процеси у піхві, шийці матки, пухлини придатків тощо.
Аномалії менструального циклу
Аномалії менструального циклу досить різноманітні. Їх можна поділити на такі групи:
• повна відсутність менструацій (аменорея);
• малі і нечасті менструації (гіпоменорея);
• надмірні менструації (циклічні кровотечі);
• нерегулярні менструації (ациклічні кровотечі);
• сильний біль під час менструації (альгоменорея);
• сильний біль, що віддає в інші органи (дисменорея).
Аменорея — (відсутність місячних) може бути первинною і вторинною, тобто повна відсутність менструацій з періоду статевого дозрівання і припинення менструацій, що були, на деякий час чи назавжди. За етіологією розрізняють фізіологічну аменорею, яка спостерігається до настання статевої зрілості, під час вагітності тощо, штучну аменорею, яка спричинена внаслідок хірургічного видалення яєчників або систематичним вприскуванням розчину йоду з метою запобігання вагітності, і патологічну аменорею. Патологічна аменорея нерідко спостерігається після важких інфекційних захворювань, хронічних виснажуючих захворювань (туберкульоз, малярія), хронічних інтоксикацій ртуттю, свинцем, наркотичними речовинами. Аменорея — частий супутник ендокринних захворювань яєчників, наднирників, підшлункової та щитовидної залоз.
Аменорея і гіпоменорея лікуються за допомогою дієто- і гормонотерапії. Показане лікування на курортах і в санаторіях гінекологічного профілю. Лікування дієтою передбачає високоякісне і калорійне харчування, додатково збагачене на вітаміни С і В. Рекомендується загальнозміцнювальний режим — відпочинок на свіжому повітрі, заняття спортом. Гормонотерапія призначається лікарем за певною схемою з огляду на фази менструального циклу. Так, у перші 15—20 днів призначають препарати фоллікулін, синестрол, а в наступні дні — препарати гормону жовтого тіла (прогестерон).
Дисменорея і альгоменорея проявляються як загальна слабкість, розбитість, головний біль, біль у ділянці статевих органів. Нерідко біль має переймоподібний характер, віддає у стегна. Біль у животі може спостерігатися за кілька днів до початку місячних і продовжуватися після їх припинення. З багатьох причин виникнення болю можна виділити: 1) механічний біль — пояснюється переповненням кров'ю матки за її малого об'єму, вузькості шийки, внаслідок чого утруднюється відтік крові; 2) конституційний біль — спостерігається при астенічній конституції тіла (такі жінки мають слабкий розвиток м'язів, високий зріст, бліде забарвлення шкіри, довгі кінцівки і шию, вузьку грудну клітку); 3) ендокринний біль — розвивається у разі недостатнього продукування гормонів жовтого тіла та деяких інших причин.
Під час лікування дисменореї лікар, як правило, призначає гормональні препарати, але існує ряд вправ, котрі можуть набагато зменшити менструальні болі. Так, прокидаючись вранці у ліжку, жінці не слід негайно вставати, варто трохи полежати і потім виконати кілька простих вправ. Зігнути ноги у колінах і притягнути їх до грудей. Трохи зігнувши спину, погойдатися назад — вперед хвилину чи дві. Потім розпрямитися і ще полежати кілька хвилин. Далі перевернутися на живіт, взятися руками за гомілки біля суглоба і, вигнувши спину, так само хвилину-дві покачатися. Такі вправи покращують кровообіг, сприяють підтриманню тонусу матки і можуть зменшити менструальні болі.
Кровотечі зі статевих органів також дуже розповсюджене явище. Вони можуть пов'язуватись з менструальним циклом
(циклічні) чи бути такими, за яких цикл не зберігається (ациклічні — найнебезпечніші). Найчастіше кровотечі бувають з матки. Головною причиною їх є запальні процеси в статевих органах, пов'язані з інфекційними захворюваннями, перериванням вагітності (абортом), неправильним застосуванням контрацептивів тощо. В усіх випадках появи кровотечі слід негайно звертатися до лікаря.
Запальні процеси жіночих статевих органів
Запальні процеси жіночих статевих органів прийнято поділяти на неспецифічні і специфічні. До неспецифічних запалень відносять так звані ерозії, кольпіти, бартолініти та деякі інші, що виникають з багатьох причин, головними з яких є недодержання гігієнічних норм під час менструацій і статевих актів, шкірні захворювання, подразнення, потрапляння мікроорганізмів тощо. Найбільш поширеними є ерозії. Ерозія — це зміна в структурі багатошарового епітелію шийки матки. При цьому поверхня епітелію стає бугристою і може трохи кровоточити. Інколи на поверхні накопичується слизовий секрет, який згодом перетворюється на невеликі кісти. Лікування ерозій слід починати якомога раніше. Допускається застосування змащувань, вагінальних ванночок і тампонів, зроблених з неподразнювальних, в'яжучих, слабко дезінфікуючих і стимулюючих розчинів. Такими засобами є розчини протарголу (3—5 %-вий), танвін-гліцерину (10 % -вий), тампони з риб'ячого жиру, синтоміцинової емульсії.
До специфічних захворювань відносять особливу групу інфекційних захворювань статевих шляхів, відомих під назвою венеричні захворювання. Часто зустрічаються такі захворювання, як гонорея, сифіліс, трихомоніаз. Основними причинами їх виникнення є зараження у разі недодержання гігієнічних норм у період менструації, аборти, що робляться у напівпідпільних умовах, діагностичні вискоблювання, зловживання статевим життям, нераціональні лікувальні процедури тощо.
Гонорея спричинюється збудником Neisseria honorea (гонокок), який паразитує на слизових оболонках і може проникати у товщу сполучної тканини, залози. Гонокок є виключно людським паразитом і передається під час статевого акту. Зараження через білизну, ванну трапляється рідко. На місці ураження виникає запалення, яке супроводжується набряком і виділенням гною. При цьому відчуваються сильний біль і різь у статевих органах. Хвороба ускладнюється порушенням відтоку сечі. В крові гонокок гине, тому ураження має в основному локальний характер. Інкубаційний період відсутній, але перші симптоми з'являються через 3—8 днів після зараження. Визначити гонорею можна за інтенсивним виділенням гною з сечовипускного каналу, болем під час сечовипускання. Хронічна гонорея часто ускладнюється ураженням чоловічих статевих залоз, що може спричинити безпліддя. У жінок уражуються матка і фаллопієві труби.
Основним засобом лікування гонореї є застосування препаратів на основі пеніциліну. Піхва при цьому спринцюється рожевим розчином перманганату калію, фурациліном. Сучасна медицина застосовує й інші ефективні методи.
Сифіліс спричинюється Tripanema polidum (блідою спірохетою), яка швидко розмножується і поширюється на тканини, розташовані поблизу. Інкубаційний період триває 4—5 тижнів, після чого на місці ураження спірохетою розвивається виразка округлої форми з блискучою поверхнею. Через кілька днів сильно збільшуються у розмірі лімфатичні вузли. Це є первинним періодом у розвитку сифілісу, який триває приблизно місяць. Внаслідок того, що хворий не відчуває болю, відсутні інші ознаки захворювання, він може вчасно не звернутися до лікаря. Тоді починається другий період, коли спірохети поширюються у тканинах, крові і лімфі. Під час перебігу другого періоду спостерігається інтоксикація організму токсинами спірохет, з'являються загальна слабкість, головний біль, біль у м'язах і суглобах, підвищується температура. Єдиною характерною ознакою сифілісу в цей період є поява рожевих плям по всьому тілу. Цей період, до речі, найнебезпечніший для оточуючих, оскільки хворий дуже заразний. Третій період характеризується тяжкими ураженнями тканин — спочатку вони проявляються як набряки, потім спостерігається змертвіння тканини і її розпад, на місці якого виникає глибокий рубець, характерний тільки для сифілісу. Такі ураження можуть з'явитися у будь-якому місці в людини. Так, у випадку ураження піднебіння голос набуває гнусавості, а ураження в місці розташування носової кістки веде до «провалювання» носа. При сифілісі тяжко уражаються кровоносні судини, особливо аорта, стінки якої втрачають еластичність і можуть розірватися. Це майже завжди призводить до миттєвої смерті.
Слід зауважити, що сифіліс може передаватися не тільки шляхом статевого контакту, а й через білизну, одяг, слину, різні предмети. Хоч такі шляхи передачі сифілісу менш поширені, але цілком можливі. Лікування сифілісу надзвичайно важка справа. Чим раніше він буде виявлений, тим більше шансів на повне одужання.
Трихомоніаз — захворювання, спричинене джгутиковими паразитами Trichomonas. Зараження відбувається під час статевого контакту. Інші шляхи майже виключені у зв'язку з відсутністю стійких форм цист і нездатністю їх існування у несприятливих умовах. Початок трихомоніазу виявити складно, оскільки флора піхви майже не змінюється. Далі настає друга форма захворювання, коли починаються гнійні виділення, що мають темнувато-зелений колір, неприємний гнильний запах, містять пухирці вуглекислого газу. Ця стадія може тривати від кількох тижнів до кількох місяців, а потім перейти у хронічну, яка характеризується багатьма ускладненнями.
Лікування трихомоніазу передбачає такі обов'язкові умови:
1) в усіх випадках захворювання лікуванню підлягають і чоловік, і жінка, оскільки чоловік часто є носієм трихомонад;
2) лікування повинно бути загальним (з метою підвищення опірності організму) і місцевим;
3) застосовуються препарати для знищення трихомонад і усунення запалень;
4) після закінчення курсу лікування необхідний суворий контроль.
Небезпечним є також захворювання на хламідійну і мікоплазмову інфекції, що у багатьох випадках призводить до безпліддя. Симптоми такого захворювання нагадують трихомоніаз, але виражені набагато слабше. Лікуванню так само підлягають і чоловік, і жінка.
Ще одним поширеним захворюванням є молочниця — хвороба, спричинена грибом Monilia albicans. Молочниця зустрічається в дітей у ротовій порожнині, а у жінок — у піхві. Особливо часто молочницю виявляють у вагітних жінок. Клінічні прояви виражені у свербінні чи печії у піхві, нерідко спостерігаються набряки стінок піхви, на тлі яких видно невеличкі білі плями. Лікування полягає в орошуванні уражених місць 2—3 %-вим розчином бури чи змащуванні 10 %-вим розчином бури на гліцерині. Невагітним жінкам можна додатково рекомендувати спринцювання 3—5 %-вим розчином соди.
Будь-які інфекційні захворювання небезпечні. Після їх лікування необхідний контроль одужання. Слід заборонити статеві контакти до закінчення двох найближчих менструальних циклів, під час яких проводиться бактеріологічний контроль. У разі недодержання цих правил може виникнути рецидив чи повторне інфікування, що кінець кінцем може призвести до загального порушення функцій організму і безпліддя.
Безпліддя — це відсутність у жінки здатності до запліднення. Основними факторами абсолютного безпліддя вважаються ендокринні захворювання і авітамінози, аномалії та інфекційні захворювання статевих органів, аборти, чоловіче безпліддя. З метою профілактики безпліддя у шлюбі слід проводити профілактичні заходи, якомога швидше приступити до лікування різних захворювань, які можуть бути у подружжя. Велика увага повинна бути приділена попередженню чоловічого безпліддя. Наприклад, необхідно ретельно лікувати у дитинстві хвороби, які призводять до порушення процесу сперматогенезу і дають згодом від 10 до 20 % чоловічого безпліддя, своєчасно визначати і лікувати інфекційні хвороби. Їх специфіка часто буває такою, що чоловік навіть і не здогадується про наявність захворювання через відсутність симптомів. Але одночасно він може бути носієм багатьох інфекцій.
Велике значення має поширення культури сексуальних стосунків, а також боротьба з абортами, які дають майже 50 % усіх ускладнень, особливо в жінок, які вагітніють уперше.
Сім'я — це складена за тисячі років форма спільного життя чоловіка і жінки, що створює найоптимальніші умови для збереження їх здоров'я, народження і виховання дітей, передачі їм життєвого досвіду.
Утворення сім'ї — відповідальний етап у житті кожної людини, до якого слід ретельно готуватися, зокрема дбати про здоров'я. Держава створює умови для ефективного і доступного для всіх громадян медичного обслуговування. Кожен має право на охорону здоров'я, про що записано у ст. 49 Конституції України. Саме по собі це ще не може забезпечити високий рівень здоров'я людей. Важливо виховати в собі ставлення до свого здоров'я не тільки як до особистого, а й суспільного багатства країни.
Дата добавления: 2015-09-07; просмотров: 918;
