Диагностика. При осмотре ребёнка с аппендикулярным перитонитом отмечают значительную тяжесть общего состояния
При осмотре ребёнка с аппендикулярным перитонитом отмечают значительную тяжесть общего состояния. Кожные покровы бледные, иногда имеют «мраморный» оттенок. Глаза блестящие, язык сухой, с белым налётом. Обычно бывает одышка, выраженная тем больше, чем младше ребёнок. Нередко можно установить расхождение между частотой пульса и степенью повышения температуры тела. Живот вздут, резко болезнен при пальпации во всех отделах, чётко выявляют защитное мышечное напряжение и симптом Щёткина—Блюмберга, наиболее выраженные в правой подвздошной области.
Иногда бывают тенезмы, жидкий учащённый стул небольшими порциями, болезненное и учащённое мочеиспускание. При ректальном исследовании выявляют резкую болезненность и нависание стенки прямой кишки.
У детей раннего возраста общее состояние в первое время может быть нарушено незначительно, что связано с хорошими компенсаторными возможностями сердечно-сосудистой системы в этом возрасте. На первый план могут выступать явления дыхательной недостаточности. Через некоторое время наступает декомпенсация сердечно-сосудистой и дыхательной систем, а также метаболических процессов, в результате чего состояние больного начинает прогрессивно ухудшаться. В раннем возрасте при аппендикулярном перитоните чаще наблюдают жидкий стул, иногда зелёного цвета со слизью.
Лечение
Лечение перитонита у детей представляет трудную задачу и складывается из трёх основных этапов: предоперационной подготовки, оперативного вмешательства и послеоперационного периода.
Предоперационная подготовка
Немедленное оперативное вмешательство при перитоните в условиях значительных нарушений внутренней среды организма — серьёзная ошибка. Эти сдвиги могут усугубляться во время операции и в послеоперационном периоде под влиянием операционной травмы, погрешностей анестезии и дальнейшего прогрессирования патологического процесса.
Цель предоперационной подготовки — уменьшить нарушения гемодинамики, кислотно-основного состояния и водно-электролитного обмена.
Основа предоперационной подготовки — борьба с гиповолемией и дегидратацией. Степень обезвоживания можно определить по следующей формуле с использованием показателей гематокрита.
| v = | Ht больного — Ht в норме | х к х m, |
| Ht в норме |
где m — масса тела, к — коэффициент (для детей старше 3 лет — 1/5, для детей младше 3 лет — 1/3).
При проведении инфузионной терапии прежде всего назначают растворы гемодинамического и дезинтоксикационного действия (дек-стран, средняя молекулярная масса 30000-40000, альбумин, декст-ран, средняя молекулярная масса 50000—70000, раствор Рингера, плазму крови). Объём и качество инфузионной терапии зависят от тяжести перитонита, характера гемодинамических нарушений и возраста больного. Весь комплекс предоперационных мероприятий должен быть выполнен в довольно сжатые сроки (не более 2—3 ч).
Терапию антибиотиками широкого спектра действия начинают уже в предоперационном периоде. Рекомендуют внутривенное вве-дение£)цефалоспорина III поколения (цефотаксима, цефтриаксона) или ингибитор-защищённого пенициллина (амоксициллин+клаву-лановая кислота), под защитой которых проводят операцию. В послеоперационном периоде продолжают введение антибиотиков в виде комбинированной антибиотикотерапии (цефалоспорин + аминогли-козид + метронидазол или амоксициллин-Нклавулановая кислота + аминогликозид), что позволяет охватить весь спектр потенциальных возбудителей перитонита (грамотрицательные бактерии, энтерококки и анаэробы) У Зондирование и промывание желудка способствуют уменьшению интоксикации, улучшению дыхания, профилактике аспирации. Важную роль, особенно у детей первых месяцев жизни, играет борьба с гипертермией, пневмонией, отёком лёгких, судорогами.
Хирургическое лечение
К оперативному вмешательству приступают, когда компенсированы и стабилизированы процессы гемодинамики, кислотно-основное состояние, водно-электролитный обмен, а температура тела не превышает субфебрильных цифр.
Оперативное вмешательство при перитоните проводят с целью устранения первичного очага, санации и дренирования брюшной полости.
Влияние на первичный очаг заключается в аппендэктомии. Дальнейшая тактика зависит от глубины изменений со стороны кишечника и брюшины. Наиболее важна в этой ситуации оценка нарушений перистальтики и кровообращения.
Особенности хирургической тактики при аппендикулярном перитоните зависят от его фазы.
В реактивной фазе при операции обычно обнаруживают обильный гнойный выпот в брюшной полости. Петли кишечника несколько вздуты, гиперемированы, без наложения фибрина и циркуляторных нарушений. Несмотря на то, что воспалительный процесс распространяется на всю брюшную полость, преобладает ещё местная симптоматика, организм как бы сам справляется с возникшими нарушениями, используя свои собственные резервы. Среди интраоперационных мероприятий в реактивной фазе важную роль отводят тщательной санации брюшной полости. Затем операционную рану ушивают наглухо с оставлением в малом тазу силиконового дренажа или полиэтиленовой трубки от одноразовой системы для переливания крови. Дренаж вводят через дополнительный разрез-прокол в правой подвздошной области, несколько выше и латеральнее «аппендикулярного» разреза. Для его правильной фиксации брюшную стенку прокалывают в косом (под углом 45°) направлении, после чего дренаж укладывают в правый латеральный канал и максимально на дно малого таза (мальчикам — между прямой кишкой и мочевым пузырём, девочкам — между прямой кишкой и маткой). Диаметр отверстий отдела трубки, находящегося в малом тазу, не должен превышать 0,5 см. При меньших отверстиях дренаж быстро забивается, а при больших возможно присасывание кишечной стенки, сальника, жировых подвесок. На коже дренажную трубку фиксируют шёлковыми швами (рис. 7-16).
При токсической фазе перитонита в брюшной полости можно обнаружить большое количество гноя, значительный парез (вплоть до паралича), выраженные циркуляторные расстройства с наложениями фибрина на петлях кишечника. Хирургическая тактика при этой

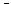
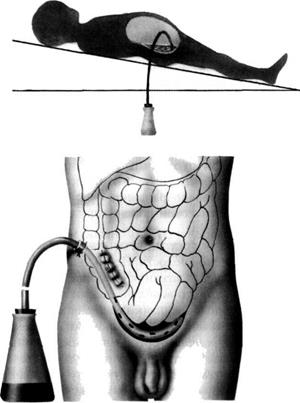
Рис. 7-16. Схема дренирования брюшной полости: а — в боковой проекции; б — в прямой проекции.
фазе перитонита в общих принципах аналогична таковой при предыдущей фазе, но имеет особенности. Одномоментное промывание брюшной полости должно быть более тщательным и с применением большого количества промывного раствора. При значительном парезе кишечника применяют различные методы его декомпрессии: интубацию тонкой кишки через гастростому, цекостому, ретроградно через заднепроходное отверстие или «сцеживание» содержимого тонкой кишки в толстую. Как и при экссудативной фазе перитонита, аспирационное дренирование полости малого таза осуществляют с помощью дренажной трубки. Корень брыжейки тонкой кишки обкалывают 0,25% раствором прокаина. Показана перидуральная анестезия, которую проводят в послеоперационном периоде.
В фазе полиморфных нарушений на операции выявляют глубокие функциональные нарушения кишечника. Ввиду его паралича отмечают стаз и расширение тонкой кишки за счёт скопления жидкости и газов. При этом чаще выявляют отграниченные абсцессы в брюшной полости. После разделения петель кишечника целесообразно не ушивать срединную лапаротомную рану (лапаростомия). После тщательной санации брюшной полости дренируют силиконовой трубкой полость малого таза. Кишечник прикрывают полиэтиленовой плёнкой с множественными отверстиями до 5 мм, сверху накладывают пропитанные вазелиновым маслом салфетки, над которыми отдельными швами без натяжения сближают кожу с апоневрозом, закрывая лишь края салфеток. Отсутствие компрессии на кишечник и возможность свободного выхода инфицированного экссудата из брюшной полости через рану способствуют улучшению микроциркуляции в кишечнике, восстановлению перистальтики и купированию воспалительного процесса. В этой фазе перитонита особое значение придают декомпрессии ЖКТ. Через 2—3 сут проводят повторную операцию: удаляют салфетки и плёнку, рану санируют, брюшную стенку ушивают наглухо через все слои П-образными матрацными шёлковыми швами. Края раны отделяют от спаянного кишечника настолько, чтобы при сшивании не деформировать петли кишок.
Послеоперационное лечение
_ После операции больному создают возвышенное положение в кровати путём поднятия её головного конца под углом 30°, что облегчает дыхание ребёнка и способствует оттоку экссудата в нижние отделы живота. Под согнутые колени подкладывают валик, чтобы ребёнок не сползал вниз.
Чрезвычайно важно тщательно контролировать сердечную деятельность (пульс, АД, ЭКГ), дыхание, белковый состав крови, водно-электролитный баланс, кислотно-основное состояние крови. В течение первых 2—3 сут через каждые 2—4 ч контролируют температуру тела, пульс, АД, частоту дыхания. Тщательно измеряют объём выпитой и парентерально введённой жидкости и выделенной с мочой и рвотными массами.
Помимо общего состояния (реакция на окружающее, аппетит, нормализация функции ЖКТ) чрезвычайно важные показатели течения воспалительного процесса в брюшной полости — динамика температурной реакции и картина периферической крови.
Комплекс лечебных мероприятий складывается из следующих моментов: борьба с токсикозом и инфекцией, устранение гемодинами-ческих нарушений и гиповолемии, коррекция водно-электролитных и метаболических сдвигов, ликвидация анемии и гипопротеинемии.
Большое значение следует придавать профилактике и лечению респираторных нарушений.Ш комплекс этих мероприятий входит декомпрессия желудка путём введения в него зонда. Постоянное наличие зонда в первые 2—3 сут после операции предупреждает аспирацию, способствует снижению внутрибрюшного давления, повышая вентиляционные возможности дыхательной системы.
Предупреждение и лечение дыхательной недостаточности необходимы в течение всего ближайшего послеоперационного периода. По показаниям проводят катетеризацию трахеобронхиального дерева с последующим отсасыванием слизи. Это даёт возможность предупредить развитие ателектазов и пневмонии.
В раннем послеоперационном периоде вновь могут возникнуть нарушения гомеостаза, обусловленные операционной травмой и продолжающимся воспалительным процессом. Основными из них являются нарушения гемодинамики, кислотно-основного состояния и водно-электролитного баланса. Более чем у трети больных с разлитым перитонитом имеются подобные нарушения с явлениями выраженного метаболического ацидоза. Крайне редко, при очень тяжёлых формах перитонита, отмечают явления и метаболического алкалоза. Коррекция гемодинамических изменений и метаболического ацидоза не отличается от проводимой в предоперационном периоде. Её достигают внутривенным введением плазмы, высокомолекулярных препаратов, 4% раствора натрия гидрокарбоната. Метаболический алкалоз корригируют путём внутривенного введения 7,5% раствора калия хлорида, в среднем от 8 до 10 мл (0,5 мл/кг массы тела) в разведении. Респираторный ацидоз, возникающий в послеоперационном периоде, устраняют дозированной оксигенотерапией и эвакуацией желудочного содержимого с помощью зонда. Коррекция нарушений водно-электролитного обмена не отличается от проводимой перед хирургическим вмешательством.
Успех лечения при перитоните во многом зависит от рационального применения антибиотиков. Показана комбинированная анти-биотикотерапия (на основе цефалоспоринов III поколения или ин-гибитор-защищённых пенициллинов). Для детей, оперированных повторно в связи с осложнениями (подпечёночные, поддиафрагмаль-ные абсцессы, кишечные свищи и др.). пациентов с предшествую
щей госпитализацией и антибиотикотерапией, а также при послеоперационных перитонитах антибиотики выбора — карбапенемы (ими-пенем+циластатин, меропенем) в монотерапии или в комбинации с аминогликозидами.
Важное звено в послеоперационном периоде у больных с перитонитом — нормализация функций кишечника. При тяжёлом перитоните парез кишечника нередко держится в течение нескольких дней. Для борьбы с послеоперационным парезом применяют повторные гипертонические клизмы, подкожно назначают средства, стимулирующие перистальтику (0,05% раствор неостигмина метил сульфата по 0,1 мл на 1 год жизни), внутривенно переливают гиТТёртбнйческИе растворы декстрозы (10—20 мл 40% раствора), 10% раствор натрия хло-риДа~(псГ2-щгна 1 год жизни) и растворы калия хлорида. Инфузию последнего осуществляют в растворе декстрозы капельно. Наиболее безопасная концентрация калия хлорида — 1%. Необходимо следить за регулярностью стула: при его задержке 1 раз в 2 дня делают очистительные клизмы.
С учётом возможности образования в послеоперационном периоде инфильтратов и абсцессов в брюшной полости необходим контроль за температурной реакцией и содержанием лейкоцитов периферической крови.
Всем больным, даже при отсутствии жалоб, целесообразно периодически проводить пальцевое исследование прямой кишки для своевременного выявления тазового инфильтрата или абсцесса, так как применение антибиотиков сглаживает их клинические проявления.
Лечение перитонита у детей, особенно раннего возраста, — задача, требующая индивидуального подхода с учётом многих факторов. Только массивная комплексная терапия может быть эффективной при этом тяжёлом заболевании.
7.12.3. Перитонит у новорождённых
Перитонит у новорождённых — грозное осложнение различных по этиологии патологических состояний. В их числе некротический энтероколит, пороки развития ЖКТ, острый аппендицит, ятрогенные перфорации полых органов, бактериальное инфицирование брюшины контактным, гематогенным и лимфогенным путями при сепсисе. Чаще всего причина перитонита — перфорация стенки ЖКТ (84% случаев).
Внутриутробные перфорации кишечника при пороках развития приводят к асептическому адгезивному перитониту, постнатальные —
616 ❖ Хирургические болезни детского возраста О- Раздел II
к разлитому фибринозно-гнойному, каловому перитониту. При некротическом энтероколите на фоне интенсивной терапии возможно развитие отграниченного перитонита.
Неперфоративный фибринозно-гнойный перитонит, развивающийся внутриутробно при гематогенном, лимфогенном и трансплацентарном инфицировании, в настоящее время наблюдают редко. В постнатальном периоде инфицирование брюшины происходит контактным путём при гнойном периартериите и перифлебите пупочных сосудов, абсцессах печени, гнойных заболеваниях забрюшинного пространства, флегмоне передней брюшной стенки. Эти формы в настоящее время также возникают редко.
Дата добавления: 2015-09-07; просмотров: 821;
