Рандомизированные контролируемые клинические испытания.
Рандомизированные контролируемые клинические испытания (РКИ),проводятся в стационарах, реже в других ЛПУ с целью оценки потенциальной эффективности средств, способов и схем лечения, диагностики, болезней.
При оценке потенциальной эффективности препарата, предлагаемого для лечения какой либо болезни, популяцией являются больные с одинаковым клиническим течением этой болезни, сравнительно одинакового пола и возраста и другими признаками, которые могут влиять на исход болезни.
Выборка формируется с учетом определенных ограничений, при этом больные, представляющие популяцию, не попадают в выборку в основном по следующим причинам:
· не соответствие критериям отбора по факторам, которые могут повлиять на предполагаемый эффект экспериментального лечения;
· отказ участвовать в эксперименте;
· предполагаемая возможность несоблюдения отдельными лицами условий эксперимента (например, нерегулярный прием назначенного препарата, нарушение правил обращаемости и т.д.);
· противопоказания к экспериментальному лечению.
В результате такого отбора сформированная выборка может оказаться малочисленной, что скажется на результатах оценки достоверности различий частоты исходов в опытной и контрольной группе. Кроме того, сформированная выборка может быть резко смещена и даже достоверные данные будут иметь существенные ограничения при распространении результатов на всю популяцию больных.
Рандомизация в РКИ должна обеспечить сопоставимость групп по различным признакам и, главное, по признакам, влияющим на исход болезни. Однако этого можно достичь только при достаточно больших выборках, сформировать которые не всегда возможно. При малом числе больных, сопоставимость групп, как правило, нарушается в результате того, что часть лиц, по различным причинам, выбывает из эксперимента, что может препятствовать получению достоверных выводов.
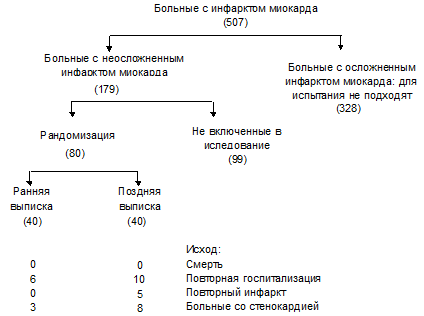
Рис. 7. Рандомизированное контролируемое испытание для оценки результатов ранней выписки из больницы пациентов перенесших инфаркт миокарда.Источник. Основы эпидемиологии. Р Биглхол с соавт. ВОЗ, Женева, 1994.
Приведенные данные (рис. 7) показывают, как по разным причинам резко сократилось число пациентов участвующих в эксперименте. В итоге результаты статистической обработки оказались не достоверны, и по данным этого исследования только весьма ориентировочно можно полагать, что ранняя выписка (через 3 дня) безопасна для лиц перенесших инфаркт миокарда.
· По снижению надежности методы рандомизации, применяемые в РКИ, чаще всего распределяют в следующем порядке:
· централизованная рандомизация по телефону независимым специалистом статистиком, или представителем фармацевтической фирмы.
· метод закодированных (пронумерованных) одинаковых контейнеров, поставляемых фармацевтической фирмой, при этом код и содержание контейнеров неизвестны ни больным, ни врачам, участвующим в исследовании;
· централизованный компьютерный метод - компьютерная программа генерирует случайную последовательность распределения пациентов по группам, подобную последовательности в таблице случайных чисел, при этом разделение больных на группы сравнения проводится специалистом, участвующим только в процессе рандомизации.
· метод непрозрачных, запечатанных и пронумерованных конвертов. Указания о необходимом вмешательстве помещаются в конверты, последовательно пронумерованные согласно таблице случайных чисел. Крайне важно, чтобы конверты вскрывали только после того, как в приемном отделении исследователь запишет на них фамилию больного и другие необходимые данные;
Независимо от метода, рандомизация может быть простой и стратифицированной (существуют и другие, реже используемые виды рандомизации). В случае простой рандомизации дополнительные факторы не учитываются, а каждый пациент имеет шанс 50 на 50 попасть в ту или иную группу. Стратифицированная рандомизация (выделение подгрупп – страт), применяется в случаях, когда невозможно создать группы с одинаковым прогнозом исхода опыта у испытуемых лиц. Например, если на результат исследования может повлиять один из заданных параметров (возраст, уровень артериального давления, перенесенный инфаркт миокарда и др.) пациентов вначале делят на подгруппы. Далее в каждой подгруппе группе проводят рандомизацию. Некоторые специалисты считают стратифицированную рандомизацию недостаточно корректной.
Несмотря на исключительную важность информации о методе рандомизации для оценки читателем надежности результатов исследования, разные авторы приводят практически одинаковые оценки исследований по этому параметру. Установлено, что в 80 - 90-х годах только в 25 - 35% отчетов об РКИ, опубликованных в специализированных журналах, и в 40 - 50% отчетов, опубликованных в общемедицинских журналах, сообщалось о применении правильного метода генерации случайной последовательности включения участников в группы. Почти во всех этих случаях использовались либо компьютерный генератор, либо таблица случайных чисел. При анализе статей, опубликованных в одном из журналов по дерматологии за 22 года, было установлено, что о применении правильного метода генерации случайной последовательности сообщалось лишь в 1 из 68 отчетов об РКИ.
Важнейший элемент организации РКИ средств лечения - использование метода ослепления (маскирования). Как указывалось в предыдущем разделе, предпочтение отдается двойному и даже тройному слепому исследованию, поскольку больные или медицинский персонал, участвующий в испытании, невольно или преднамеренно, могут исказить данные и повлиять тем самым на результат исследования.
Маскирование вмешательств от больных важно, потому что исход применяемого воздействия в значительной степени зависит от психологического состояния пациента. При открытости информации больные опытной группы могут либо неоправданно надеяться на благоприятный исход лечения, либо наоборот переживать по поводу того, что согласились быть «подопытными кроликами». Больные контрольной группы также могут вести себя по-разному, например, чувствовать себя обделенными, особенно если они будут считать, что в опытной группе процесс лечения более успешен. Разное психологическое состояние больных может привести к целеноправленным поискам ими признаков улучшения или наоборот ухудшения состояния их здоровья, что неминуемо скажется на собственной оценке состояния, изменения которого нередко оказываются мнимыми. Маскирование от врача-исследователя необходимо, так как он может быть заведомо убежден в преимуществах испытуемого средства и субъективно трактовать изменения состояния здоровья испытуемых.
Необходимость двойного маскирования объективно подтверждает «эффект плацебо». Плацебо – лекарственная форма, неотличимая от исследуемого препарата по внешнему виду, цвету, вкусу и запаху, но не оказывающая специфического действия, или иное безразличное вмешательство, используемое в медицинских исследованиях для имитации лечения с целью устранения систематической ошибки, связанной с плацебо-эффектом. Плацебо-эффект – изменение состояния пациента (отмечаемое самим пациентом или лечащим врачом), связанное только с фактом лечения, а не с биологическим действием препарата.
Многочисленными исследованиями установлено, что некоторые больные (в зависимости от болезни до 1/3) принимая плацебо за лекарство, реагируют на него так же, или почти так же, как и больные опытной группы. Изучение эффекта плацебо позволяет выделить специфические составляющие нового лечения. Кроме того, если больные не знают, к какой группе они относятся, они более точно следуют правилам эксперимента.
Как упоминалась в предыдущем разделе, для повышения надежности выводов вводят третье ослепление на этапе статистической обработки данных, поручая эти действия независимым лицам.
Слепые» клинические исследования не используются при оценке потенциальной эффективности хирургических вмешательств, методов физиотерапии, диет, многих диагностических процедур и т.д., т.е. в тех случаях, когда замаскировать воздействие невозможно, или нецелесообразно ни для больных, ни для врачей. В таких случаях рандомизированные исследования называют открытыми.
По истечении установленного времени наблюдения проводят статистическую обработку выявленных исходов (эффектов воздействия) болезни в опытной и контрольной группе. Для того чтобы избежать систематическую ошибку, критерии исхода болезни в опытной и контрольной группах больных должны быть специфичны и одинаковы. Для повышения надежности выводов исследование нередко проводят не одномоментно, а в течение некоторого периода, включая в него вновь поступающих больных.
Для статистической обработки полученных данных применяется все та же таблица «два на два».
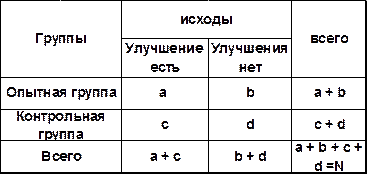
Таблица 11. Макет таблицы «два на два» для оценки результатов экспериментальных исследований.
Большинство показателей, оценивающих эффективность экспериментального воздействия в клинических и полевых испытаниях, хотя и имеют другие названия (так исторически сложилось), соответствуют и по способу расчета и по смыслу величинам, рассчитываемым в когортных исследованиях.
Для количественного выражения эффективности используют различные статистические показатели, при этом отсутствует строгая унификация их названий.
1. Показатель относительной эффективности (показатель эффективности): 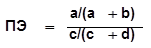
Эта величина соответствует относительному риску, вычисляемому в когортных исследованиях. Показатель эффективности определяет во сколько раз, частота позитивных исходов воздействия в опытной группе выше, чем их частота в контрольной группе, т.е. во сколько раз новый способ лечения, диагностики и др., лучше, чем обычно используемый.
Для интерпретации показателя эффективности используются оценочные критерии относительного риска (см. статистическую обработку данных когортного исследования). При этом, соответственно, изменяется смысл формулировок, так как оценивается не фактор риска болезни, а эффективность применяемого экспериментального воздействия.
2. Атрибутивный (добавочный) эффект, соответствует атрибутивному (добавочному) риску, определяемому в когортных исследованиях.
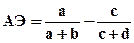
Величина атрибутивного эффекта показывает на сколько эффект от экспериментального воздействия больше, чем эффект от воздействия в контрольной группе;
3. Доля эффекта воздействия (доля эффективности) соответствует этиологической доле вычисляемой при анализе данных когортных исследований.
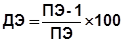
Эта величина показывает долю позитивных исходов, принадлежащую экспериментальному воздействию, в сумме позитивных эффектов в опытной группе.
4. дополнительная величина, которую назвали - число больных, которых необходимо лечить (ЧБНЛ) для предотвращения одного неблагоприятного исхода.
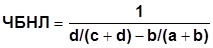
Чем больше этот показатель, тем меньше потенциальная эффективность изучаемого воздействия.
Так же, как и при обработке данных когортных исследований, достоверность полученных данных в экспериментах оценивается с помощью критерия «хи-квадрат» или другими методами.
В заключение отметим, что, несмотря на все достоинства, рандомизированные клинические испытания таят в себе возможность систематической ошибки, особенно ошибки связанной с формированием выборки. Следовательно, результаты одного исследования, даже безупречного по организации, не могут рассматриваться как безусловная рекомендация применения нового препарата в клинической практике. Именно поэтому в настоящее время надежными считаются только результаты многоцентровых исследованиий эффективности одного и того же вмешательства (лечения) несколькими клиниками, при этом желательно, чтобы исследования проводились в клиниках разных странах.
Дата добавления: 2015-08-14; просмотров: 3022;
