КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОЗ
Из субъективных признаков наиболее характерным является боль. Обычно она локализуется в эпигастральной области и около пупка, но часто
|
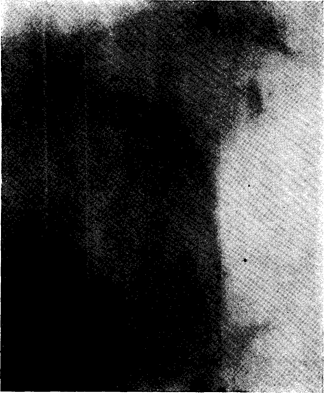
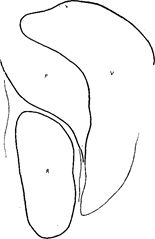
Рис. 127в. Тот 'же" больной. Боковая томограмма после инсу-фляции ретроперитонеума и желудка демонстрирует отчетливое увеличение тени хвоста поджелудочной железы. Р = поджелудочная железа, V == желудок, L = левая почка. смещается в гипогастральную область, в спину, в грудную клетку (рис. 122). Это постоянная, часто очень жестокая и агонизирующая боль. Вместе с болью почти всегда наблюдается тошнота и рвота; в начале бывает понос, позже скорее запор.
Объективно общее состояние бывает различным: при тяжелой форме бывает драматическая картина «острого живота», при молниеносной форме развивается ранний шок, являющийся предвестником близкой смерти. Больные бывают дезориентированы, что может быть обусловлено эндотоксикозом, но также и опьянением. Температура часто повышается, при гнойной форме может иметь септический характер; имеются здесь и другие признаки сепсиса. При обширных жировых некрозах может появиться тетания вследствие гипокаль-пемии. Небольшая часть больных имеет слабую желтуху (вследствие сдав-ления желчного протока при отеке поджелудочной железы).
При исследовании живота данные зависят от перитонеальной реакции. При легкой форме не находят ничего особенного, кроме неопределенной диффузной чувствительности и метеоризма. Более характерным является обнаружение, главным образом, поперечной ободочной кишки, растянутой газами (признак Гербиха).
Но и при тяжелых формах не бывают выражены признаки перитонеального раздражения. Патогономоничными, но редко встречающимися являются симптомы, обусловленные проникновением крови из ретроперитонеума под кожу брюшной стенки. Так образуются цветные пятна в паховых областях (признак Грея-Турнера или около пупка (признак Куплена), которые меняют цвет также, как гематома.
Необходимо искать признаки раздражения плевры (шум трения, выпот, хрипы на основании), особенно на левой стороне.
Данные лабораторного исследования. Недостаток клинической диагностики частично дополняется с помошью лабораторных методов исследования. Самым простым и самым надежным является выявление ферментов в крови и в моче. Уровень диастаз в сыворотке повышается уже в первые часы, достигает вершины через 24—48 часов и постепенно исчезает в течение нескольких дней. Уровень липаз изменяется аналогично, несколько запаздывая. В моче также концентрация обоих ферментов повышается позднее, чем в сыворотке и сохраняется более длительно.
Повышение уровня ферментов может быть неспецифическим — при острых заболеваниях другого происхождения или после применения некоторых лекарств, например, после опиа-тов — но оно бывает небольшим. В качестве верхней границы нормы диастаз в сыворотке приводят 64 ед. и в моче — 128 ед. (по Вольгемуту); повышение до 128—256 ед. в сыворотке может быть обусловлено неспецифически; величины свыше 256 ед. являются подозрительными, свыше 512 ед. — характерными.»
С другой стороны, величины диастазы и липазы, как и всех других ферментов, зависят от времени, в котором получают кривую концентрации. Если пропускают ее максимум, то получают мнимые отрицательные данные. Поэтому рекомендуют исследовать ферменты в сыворотке хотя бы 2 раза в день в течение первых двух дней. Повышение, естественно не наблюдается при далеко зашедшей функциональной недостаточности. Но в этом случае диагноз бывает известен, и тот факт, что величины диастазы не увеличиваются, наоборот, дорисовывает диагностическое заключение. Повышенные величины в моче сохраняются в течение более длительного времени, и следовательно, могут иметь значение и после нормализации величин в крови. В диагностическом отношении большое значение имеет выявление ферментов в перитонеальном или в плевральном выпоте.
В то время как выявление амилазы и липазы в крови является характерным при остром панкреатите, третий панкреатический фермент — трипсин — ведет себя несколько иначе: в крови содержится инактиватор его — антитрипсин — и о повышенном поступлении трипсина можно судить лишь косвенно по снижению уровня антитрипсина.
Но повышенное поступление трипсина в кровь влечет за собой два патофизиологически значительных следствия: активацию веществ, принимающих участие в свертывании крови, и активацию вазоактивньгх веществ.6 Этим обусловливается, во-первых, повышенная способность к тромбозам (более отчетливая при опухолях — симптом Труссо, стр. 520), во-вторых, периферийная вазо-дилятация и даже циркуляторный коллапс. Оба эти признака являются значительной поддержкой в клинической диагностике.
Уровень пгрансаминаз тоже бывает значительно повышен, относительно больше у ГПТ, чем у ГОТ, но эти данные меньше помогают в дифференциальной диагностике, так как они встречаются и при некоторых других острых заболеваниях брюшной полости, при инфаркте миокарда и др.
В картине крови бывает нейтрофильный лейкоцитоз, часто с абсолютной лимфопенией (симптомом Герфорта и Летошника8). Уровень антитромбина в сыворотке повышен.
Как правило, имеют место признаки нарушения углеводного метаболизма: гипергликемия, глюкозурия. Эти явления могут быть временными, или могут означать начало диабета.
Важным является определение уровня кальция в сыворотке: снижение кальциемии прямо пропорционально обширности жирового некроза и тем самым указывает на тяжесть анатомических изменений. Наибольшее понижение отмечается между 2 и 5 днем. Эти изменения проявляются и в картине ЭКГ: волны Т становятся плоскими и удлиняется интервал QT. Изменения других электролитов также проявляются в картине ЭКГ, особенно гипокалиемия.
Исследование деятельности после стимулирования при остром панкреатите противопоказано, так как оно противоречило бы требованию секреторного покоя. Но даже и через некоторый период времени это делать опасно, а впрочем оно дает, как правило, нормальные результаты, если не произошло более обширное разрушение поджелудочной железы.
Из печеночных проб бывает намечена задержка билирубина и бромсульфта-леина.
Рентгенологическое исследование. На нативном снимке живота более заметным бывает метеоризм желудка и поперечной ободочной кишки, иногда, наоборот, описывают сокращение поперечной ободочной кишки и расширение обоих изгибов. Приблизительно у половины больных в первую неделю находят в среднем отделе живота сильно растянутую газами кишечную петлю. Исследование с помощью контрастного вещества обычно не проводят, но если его делают, то обнаруживают нарушение тонуса желудка и двенадцатиперстной кишки.
При холесцистографни желчный пузырь в первые недели обычно не наполняется, несмотря на то, что анатомически желчные пути не нарушены. Этот факт очень важен, так как решение вопроса относительно состояния желчных путей является важным пунктом лечебного плана.
Клинические формы. По тяжести клинических признаков и течению можно различать легкую, тнжспую, молниеносную и нодострую формы-.
Легкая форма бывает обусловлена только серозным или интерстицпальным воспалением. Клиническая картина бывает сравнительно более умеренной и ограничивается в основном болью, напоминающей острый желудочный катар или желудочную колику. Заболевание часто протекает под этими диагнозами. Считают, что примерно 3^ случаев острого панкреатита проявляются только такой, наиболее умеренной стопенью, которая как правило, проходит в течение нескольких дней, по оставляя следов.
Тяжелая форма бывает обусловлена геморрагическим воспалением или некрозом и дает высокую летальность уже при первом приступе. Как правило, она поражает мужчин в 4—6 десятилетии, особенно тучных, хороших едоков и алкоголиков. Разрешакицим фактором бывает обычно обильная ода или алкогольный эксцесс, а также травма живота.
Молниеносная форма проявляется шоком от самого начала и характеризуется бурным неблагоприятным течением.
При подострой форме за острым периодом следует более хроническое состояние септического характера, в основе которого лежит гнойное абсцедирующее воспаление.
Дата добавления: 2015-06-12; просмотров: 878;
