Рентгенодиагностика злокачественных опухолей челюстей
В зависимости от гистологических особенностей различают эпителиальные опухоли — рак и соединительнотканные — саркомы (остеогенные, хондросаркомы, ретикулосаркомы и др.). Поражение челюстей происходит вторично в результате прорастания опухоли, развившейся из эпителия слизистой оболочки различных отделов полости рта. Среди опухолей преобладает рак, на долю сарком приходится не более 10 %. Метастазы в челюстях возникают при аденокарциномах молочной, щитовидной и предстательной желез, гипернефроме.
Рад слизистой оболочки верхнечелюстной пазухи. Из слизистой оболочки верхнечелюстной пазухи развиваются преимущественно плоскоклеточные формы рака. Иногда на внутриротовых контактных рентгенограммах премоляров и моляров обнаруживают деструкцию кортикальной пластинки альвеолярной бухты, что должно привлечь внимание врача. Разрушение хорошо определяется на ортопантомограммах, боковых панорамных рентгенограммах, внеротовых косых и внутриротовых контактных снимках.
В зависимости от распространенности опухолевого процесса различают внутрипазушную фазу и фазу, когда опухоль выходит за ее пределы. Возможности рентгенологического выявления опухоли во внутри пазушной
фазе ограничены. Практически пока не произойдет деструкция костных стенок пазухи рентгенологически невозможно предположить наличие злокачественного процесса.
Вследствие нарушения оттока из пазухи и присоединения вторичного воспалительного процесса ее затемнение, как правило, имеет диффузный характер. Нередко рак обнаруживают случайно после морфологического исследования материала, полученного при выполнении оперативного вмешательства по поводу предполагаемого гайморита.
Прорастание опухоли в костные стенки пазухи проявляется вначале их истончением (стенки не имеют обычной интенсивности), а затем их очаговой и полной деструкцией. В дальнейшем опухоль выходит за пределы пазухи и определяется в виде мягкотканной тени в прилежащих к пазухе полостях (глазнице, полости носа, решетчатом лабиринте, крылонебной и подвисочной ямках). Прорастание опухоли в мягкие ткани щеки хорошо определяется на полуаксиальных и аксиальных рентгенограммах черепа в виде симптома мягкотканной сопровождающей тени, расположенной параллельно нижнеглазничному краю. Периостальные реакции отсутствуют.
Рентгенологические симптомы рака слизистой оболочки верхнечелюстной пазухи заключаются в ее затемнении, деструкции костных стенок, появлении мягкотканной тени (рис. И 1.369).
Важное значение в оценке локализации и распространенности опухоли имеет компьютерная (рис. III.370) и магнитно-резонансная (рис. Ш.371) томография.
Рак слизистой ободочки альвеолярных отростков и твердого неба. Челюсти поражаются вторично вследствие прорастания раковых опухолей слизистой оболочки альвеолярных отростков, твердого неба и прилежащих отделов (ротоглотки, дна полости рта, языка). Опухоль локализуется преимущественно по краю альвеолярного отростка. При прорастании опухоли в кость исчезает замыкающая кортикальная пластинка и возникает краевая деструкция альвеолярного отростка (рис. III.372). В дальнейшем очаг деструкции приобретает форму буквы «V» — глубина поражения преобладает над распространением в переднезаднем направлении. Контуры очага деструкции нечеткие, «изъеденные». В результате разрушения костной ткани межзубных перегородок и замыкающих кортикальных пластинок лунок зубы, лишенные костной основы, как бы висят в воздухе. Реже по мере роста опухоли происходит разрушение только щечных или язычных отделов кости. На первых этапах на рентгенограмме определяется как бы смазанный рисунок костной ткани, что иногда расценивают как плохое качество рентгенограммы.
Прорастание опухоли в передний отдел полости носа хорошо определяется на прямых панорамных рентгенограммах. При вовлечении в патологический процесс верхнечелюстной пазухи в области премоляров и моляров исчезает изображение кортикальной пластинки ее дна на том или ином протяжении. Этот симптом, определяемый и на внутриротовых контактных рентгенограммах, более отчетливо виден на ортопантомограммах и боковых панорамных рентгенограммах. Прорастание рака в верхнечелюстную пазуху часто сопровождается присоединением вторичного воспаления, что проявляется в виде ее равномерного затемнения на рентгенограмме.
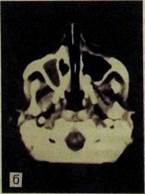
Рис. III.369. Рентгенограмма черепа в подбородочно-носовой проекции. Правая верхнечелюстная пазуха равномерно затемнена, верхняя, медиальная и частично наружная стенки ее разрушены (рак слизистой оболочки).
|
|
Рис. III.370. Компьютерные томограммы в аксиальной проекции, выполненные через середину верхнечелюстных пазух.
а — рак слизистой оболочки правой верхнечелюстной пазухи с деструкцией передней, медиальной и частично задней стенок (указано стрелками); ретенционная киста (указана стрелкой) в левой верхнечелюстной пазухе; о — после проведения дистанционной гамма-терапии — полное обратное развитие опухоли.
|
Рак слизистой оболочки твердого неба встречается редко. Оценить состояние костной ткани, особенно в начальных стадиях опухолевого процесса, сложно. На боковой рентгенограмме че-люстно-лицевой области вследствие суммации теней неизмененных отделов твердого неба невозможно определить начальные деструктивные изменения. При более выраженном процессе отмечается снижение интенсивности тени, образуемой твердым небом.
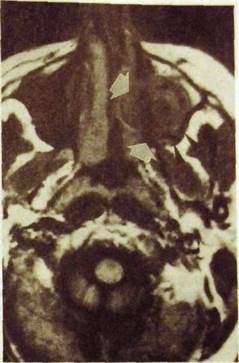
| Рас. Ш.371. Магнитно-резонансная томограмма в аксиальной проекции. Рак слизистой оболочки правой верхнечелюстной пазухи, прорастающий в правую половину полости носа и крылонебную ямку. |
Остеогенная саркома (остео-саркома). Челюсти поражаются в 3—6 % всех случаев остеогенных сарком скелета. Среди больных 75 % составляют дети, преимущественно мальчики, и юноши в возрасте от 10 до 25 лет. Чаще поражается нижняя челюсть. Остеогенная саркома развивается внутри кости из костеобразующей соединительной ткани.
По рентгенологической картине различают остеосклеро-тические (остеопласти-ческие), остеолитичес-кие (остеокластические) и смешанные саркомы.
В начальной стадии на рентгенограмме определяется одиночный очаг деструкции костной ткани неправильной формы с нечеткими контурами. Распространяясь и разрушая корковый слой, опухоль отслаивает и смещает надкостницу. Для выявления периостальных наслоений пораженный участок кости должен быть выведен при рентгенографии в краеобразующее положение (рентгенограммы в тангенциальной проекции). Периодонтальные щели зубов, расположенных в зоне роста опухоли, расширены.
При остеопластической форме саркомы с выраженным костеобразова-нием видны беспорядочно расположенные бесформенные сливающиеся и проецирующиеся друг на друга очаги уплотнения.
При смешанном варианте имеют место также очаги деструкции и участки уплотнения; при остеолитических саркомах происходит лишь деструкция костной ткани.
Характерным видом периостальных наслоений являются так называемые спикулы - тонкие игольчатые разрастания, идущие перпендикулярно поверхности кости (рис. Ш.373), возникающие в результате обызвествления адвентициального слоя сосудов надкостницы, перфо-
Рве. Ш.372. Рентгенограмма тела и ветви левой половины нижней челюсти в брг ковой проекции. Рак слизистой оболочки с деструкцией альвеолярной части от 13 до [8, зубы отсутствуют.
рирующих корковый слой кости. Нейротрофические нарушения, сопровождающие развитие опухоли, вызывают остеопороз прилегающих к новообразованию отделов кости.
Хондросаркома. Хондросаркома чаще развивается у мужчин в возрасте 20—60 лет (преимущественно на 4-м десятилетии жизни) в переднем отделе верхней челюсти. Излюбленная локализация на нижней челюсти — область премоляров и моляров, подбородочный отдел, венечный и мыщелковый отростки.
Рентгенологически опухоль вначале определяется в виде очага деструкции с бугристыми нечеткими контурами. В дальнейшем, начиная с периферических отделов, на его фоне появляются беспорядочные очаги обызвествления. В зоне опухоли отмечается резорбция верхушек корней зубов.
При прорастании коркового слоя может возникать периостальная реакция в виде спикул, опухоль распространяется в мягкие ткани, образуя вне-костный компонент.
Ретикулосаркома. Развиваясь внутри тела нижней челюсти или в стенке верхнечелюстной пазухи из ретикулярной соединительной ткани, опухоль в дальнейшем прорастает в пазуху и околочелюстные мягкие ткани.
Рентгенологически выявляются очаги деструкции костной ткани, обычно с нечеткими контурами, в сочетании с участками остеосклероза. Очаги деструкции без четких границ переходят в окружающую костную ткань, и их сравнивают по внешнему виду с тканью, изъеденной молью. Картина иногда напоминает пчелиные соты: множество очагов деструкции
Lb.
Рис. Ш.373. Рентгенограмма тела и ветви нижней челюсти слева в боковой проекции. Остеогенная саркома нижней челюсти в области [Ш видны множественные очаги деструкции костной ткани, участки остеосклероза, спикулообразные периостальные наслоения по нижнему краю.

Рис. III.374. Панорамная рентгенограмма нижней челюсти. Ретикулосаркома переднего отдела с выраженными спикулообразными периостальными наслоениями.
костной ткани преимущественно округлой формы, сливающихся между собой и образующих более крупные очаги (рис. Ш.374). Надкостница реагирует на рост опухоли образованием спикул. Отличительное распознавание с амелобластомой и миксомой возможно лишь на основании результатов гистологического исследования.
Значительные трудности возникают при диагностике саркомы Юинга, которая развивается преимущественно у детей и подростков. Начальные признаки саркомы Юинга напоминают клинические проявления остеомиелита. Диагноз устанавливают лишь после гистологического исследования.
Дата добавления: 2015-06-12; просмотров: 3206;
