Повреждения костей и суставов
Лучевое исследование скелета производят по назначению лечащего врача. Оно показано при всех повреждениях опорно-двигательного аппарата. Основой исследования является рентгенография кости (сустава) в двух взаимно перпендикулярных проекциях. На снимках должно быть получено изображение всей кости со смежными суставами или сустава с прилежащими отделами костей. Обследованию в рентгеновском кабинете подлежат все пострадавшие, у которых сохранено сознание и нет угрожающих жизни признаков повреждения внут-
ренних органов и сосудов. Остальные пострадавшие по клиническим показаниям могут быть обследованы в палате или перевязочной с помощью передвижного рентгеновского аппарата. Отказ от рентгенографии при повреждении костей и суставов является врачебной ошибкой.
Снимки рекомендуется производить после того, как травматолог сделает местное обезболивание, что облегчает состояние больного и фиксацию конечности во время съемки. В тех случаях, когда по рентгенограммам в двух проекциях не удается точно определить наличие и характер повреждения, выполняют дополнительные снимки: рентгенограммы в косых проекциях, прицельные снимки, линейные томограммы. По специальным показаниям производят сонографию, КТ и МРТ.
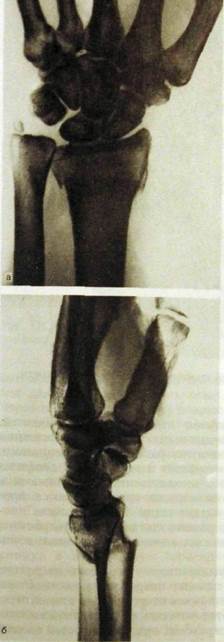
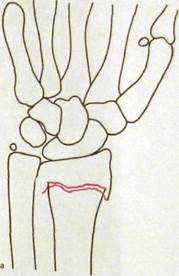
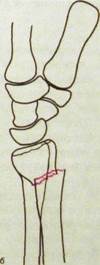
Основные рентгенологические признаки перелома трубчатых и плоских костей общеизвестны — это линия (щель) перелома и смещение отломков (рис. III.222).
Линия, или щель, перелома представляет собой светлую полоску с неровными и нередко зазубренными краями. Классическим примером такой линии является трещина в одной из костей свода черепа (см. рис. III. 192). Линия перелома более четко вырисовывается в кортикальном слое кости, затем пересекает ее в различном направлении. Если она не достигает противоположного края кости, то говорят о неполном переломе. В этих случаях не возникает заметного смещения отломков. При полном переломе смещение отломков наблюдается как правило. Оно обусловлено как самой травмой, так и тягой мышц.
Характер смещения отломков определяют по снимкам в двух взаимно перпендикулярных проекциях. Различают смещение по длине (продольное, которое может происходить с захождением, вклинением или расхождением отломков), по ширине (боковое), по оси (угловое) и по периферии, т.е. с поворотом одного из отломков вокруг своей продольной оси. Величину продольного или бокового смещения указывают в сантиметрах, а углового и по периферии — в градусах.
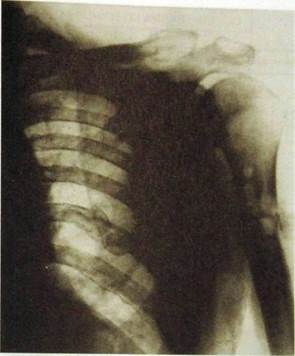
По рентгенограммам необходимо обязательно проследить, не проходит ли линия перелома через суставную поверхность кости, т.е. не является ли перелом внутрисуставным (рис. III.223). Кроме того, следует обратить внимание на состояние костной ткани вокруг щели перелома, чтобы исключить патологический перелом, т.е. повреждение, возникшее в уже пораженной кости (в частности, в области развития опухоли; рис. III.224). В детском возрасте изредка наблюдается эпифизеолиз — травматическое отделение эпифиза кости от метафиза. Линия перелома при этом проходит по ростковому хрящу, но обычно слегка загибается на метафиз* от которого отламывается небольшой костный фрагмент. У детей сравнительно часто наблюдаются неполные и поднадкостничные переломы трубчатых костей. При них линия перелома не всегда видна и основным симптомом является угловой изгиб наружного контура кортикального слоя. Для того чтобы уловить этот признак, нужно скрупулезно рассмотреть контур кости на всем протяжении.
|
|
|
Рис. Ш.222.Рентгенограммы лучезапястного сустава в прямой (а) и боковой (б) проекциях исхемы к ним. Перелом эпиметафиза лучевой кости, отрыв шиловидного отростка локтевой кости, разрыв дистального лучелоктевого соединения.
Рис. Ш.223. Абдукционный внутрисуставной перелом шейки бедренной кости.
Переломы огнестрельного происхождения имеют ряд особенностей. В костях свода черепа, таза и других плоских костях они преимущественно дырчатые и сопровождаются многочисленными радиальными трещинами. Сходные повреждения наблюдаются в метафизах и эпифизах. В диафизах чаще возникают оскольнатые переломы с множественными осколками и трещинами. Огнестрельные повреждения нередко сопровождаются проникновением инородных тел в кости и мягкие ткани. Металлические инородные тела обнаруживают по рентгенограммам, тогда как неконтрастные к рентгеновскому излучению инородные тела выявляют с помощью соно-графии.
Таким образом, в подавляющем большинстве случаев обычные рентгеновские снимки позволяют установить характер повреждения кости. Однако бывают ситуации, когда смещение отломков отсутствует, а линия перелома видна неотчетливо или ее не удается отличить от нормальных анатомических образований, например при переломах отдельных костей свода и основания черепа, лицевого черепа, дуг и отростков позвонков, повреждения крупных суставов. В этих случаях приходится дополнительно применять линейную или компьютерную томографию. Достоверным вспомогательным способом диагностики служит радионуклидное исследование —
|
Рис. HI.224. Патологический перелом диафиза плечевой кости в области метастазов рака в кости.
|
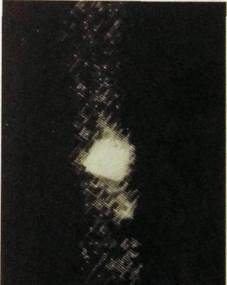
остеосцинтиграфия. Сцинти граммы дают возможность установить перелом, так как в области повреждения РФП накапливается в большем количестве, чем в окружающей кости (рис. III.225). В общем виде типовая схема лучевого обследования пострадавшего при острой травме конечности приведена ниже. После консервативного или оперативного вправления перелома производят контрольные рентгеновские снимки в двух взаимно перпендикулярных проекциях. Они позволяют оценить эффективность вправления и правильность расположения штифтов и пластинок при металлическом остеосинтезе (рис. III.226).
Рис. Ш.225. Сцинтиграмма. Повышенное накопление РФП в области перелома эпиметафиза лучевой кости.
ОСТРАЯ ТРАВМА КОНЕЧНОСТИ
Т
Рентгенография поврежденного отдела конечности





 Повреждение
Повреждение
кости (сустава)
установлено
Данные о повреждении костей сомнительны
Повреждения костей нет,
но подозревается повреждение
мягких тканей
 |  |  |  |  |  |
| Данные сомнительны |
| Данные сомнительны |
МРТили КТ
Т
Повреждение установлено
Сонография
Т
Повреждение установлено
Остеосцинтиграфия
МРТ
|
|
Рис. Ш.226.Металлический остеосинтез при переломе костей голени с вывихом стопы.
а — после травмы; б — после операции. 442

|
Рис. Ш.227. Рентгенограммы предплечья.
а — после травмы; б — через 1 год: хорошо сформированная костная мозоль.
При консервативном лечении перелома с помощью фиксирующих повязок (например, гипсовой) повторные рентгенограммы выполняют после каждой смены повязки. Кроме того, повторные снимки производят при подозрении на осложнение перелома.
При огнестрельных повреждениях грозным осложнением является газовая инфекция. На рентгенограммах определяются увеличение объема мягких тканей и потеря четкости очертаний отдельных мышечных групп в области перелома. Специфическим признаком служит появление газовых пузырьков и расслоение мышечных волокон скоплениями газа. Газ поглощает рентгеновское излучение слабее, чем окружающие ткани, поэтому обусловливает ясно видимые просветления.
В последующем рентгенограммы производят для оценки состояния костной мозоли между отломками (рис. Ш.227). При
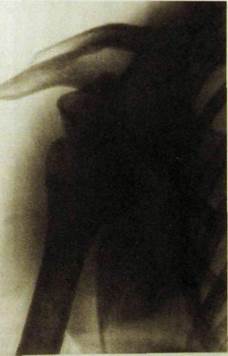
Рмс. Ш.228. Рентгенограмма предплечья. Вывих головки плечевой кости.
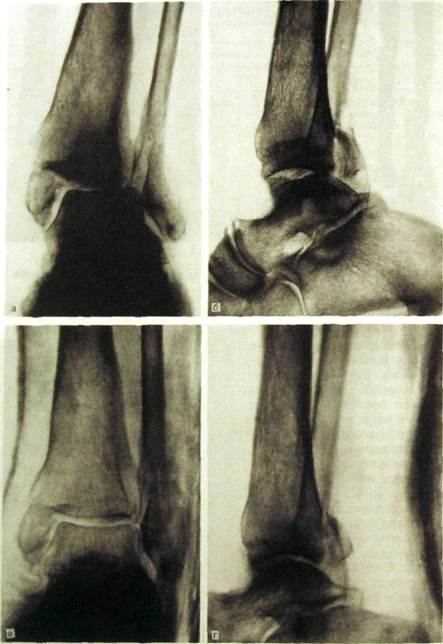
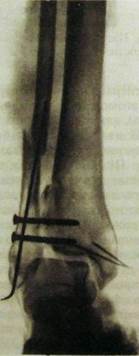
Рис. III.229. Рентгенограммы голеностопного сустава в прямой и боковой проекциях до вправления отломков (а, б) и после репозиции отломков и наложения гипсовой повязки (в, г). Внутрисуставной перелом внутренней и наружной лодыжек и заднего края эпифиза большеберцовой кости. Разрыв дистального межберцового соединения.
нормальном ходе заживления у взрослых первые островки извести определяются в мозоли лишь через 1 мес после травмы (у детей - в более ранний срок). Каждый врач должен это знать, чтобы не назначать лишних рентгенограмм. В первую декаду после повреждения щель перелома видна особенно отчетливо вследствие рассасывания поврежденных костных балок в концах отломков. В этот период отломки связаны соединительнотканной мозолью. Во вторую декаду она превращается в остеоидную. Последняя по строению похожа на костную, но не содержит извести и не выделяется на снимках. В это время рентгенолог по-прежнему улавливает линию перелома и к тому же отмечает наступающую перестройку кости — остеопороз. В третьей декаде врач может прощупать плотную мозоль, фиксирующую отломки, но на рентгенограммах эта мозоль все еще не отображается. Полное обызвествление мозоли происходит за 2—5 мес, а ее функциональная перестройка продолжается весьма длительное время.
При хирургическом лечении переломов хирург определяет необходимые сроки для выполнения контрольных снимков. Необходимо проверить развитие костной мозоли, положение металлических фиксирующих приспособлений, исключить осложнения (некроз или воспаление кости и др.).
К нарушениям заживления переломов относится замедленное образование костной мозоли, но его не нужно смешивать с несращением перелома и формированием ложного сустава. Отсутствие костной мозоли не является доказательством развития ложного сустава. О нем свидетельствует зараще-ние костномозгового канала в концах отломков и образование по их краю замыкающей костной пластинки.
Рентгенодиагностика вывихов относительно проста: на снимках определяется отсутствие головки в суставной впадине — полное несоответствие суставных концов костей (рис. Ш.228). Особенно важно проследить, не сопровождается ли вывих отрывом костных фрагментов от суставных концов. Костные осколки могут препятствовать нормальному вправлению вывиха. Для того чтобы распознать подвывих, необходимо тщательно рассмотреть взаимоотношения суставной головки и суставной впадины. На подвывих указывают частичное несоответствие суставных поверхностей, а также клиновидная форма рентгеновской суставной щели (рис. II 1.229).
Дата добавления: 2015-06-12; просмотров: 2325;
