Лучевые симптомы поражений легких
Легочные поражения весьма многообразны. Описание их лучевой картины —- задача специальных руководств и монографий. В вузовском учебнике целесообразно остановиться на семиотике наиболее важных заболеваний, с которыми студенты часто встречаются при курации больных в терапевтической и хирургической клинике.
2.4.1. Повреждения легких и диафрагмы
При острой закрытой или открытой травме грудной клетки и легких все пострадавшие нуждаются в лучевом исследовании. Вопрос о срочности его выполнения и объеме решают на основании клинических данных. Главная задача — исключить повреждение внутренних органов, оценить состояние ребер, грудины и позвоночника, а также обнаружить возможные инородные тела и установить их локализацию. Значение лучевых методов повышается в связи с трудностью клинического осмотра больных из-за шока, острой дыхательной недостаточности, подкожной эмфиземы, кровоизлияния, резкой болезненности и т.д.
В случае необходимости выполнения неотложных реанимационных мероприятий или оперативного вмешательства лучевое исследование, заключающееся в обзорной рентгенографии легких при повышенном напряжении на трубке, проводят прямо в реанимационном отделении или операционной. В отсутствие столь экстренных показаний и при ме-
нее тяжелом состоянии пострадавшего его доставляют в рентгеновский кабинет, где выполняют рентгенограммы легких и по возможности КТ. Кроме того, целесообразно провести сонографию органов брюшной полости, в частности почек. Патологические изменения в органах грудной полости могут постепенно нарастать, а с 3-5-го дня иногда к ним присоединяется такое осложнение, как пневмония, поэтому рентгенограммы легких при повреждении внутренних органов необходимо производить повторно в течение нескольких суток.
Переломы ребер, сопровождающиеся смещением отломков, легко обнаруживают на снимках. В отсутствие смещения распознаванию переломов помогает выявление параллевральной гематомы, а также тонкой линии перелома на прицельных рентгенограммах, произведенных соответственно болевой точке. Достаточно четко определяются переломы грудины, ключиц и позвонков. Обычно наблюдаются компрессионные переломы тел позвонков с различной степенью их клиновидной деформации.
Как при открытой, так и при закрытой травме грудной клетки может быть нарушена целость легкого (его разрыв).
Патогномоничным признаком разрыва легкого является скопление газа в плевральной полости — пневмоторакс (рис. Ш.23) или непосредственно в легочной паренхиме в виде полости — «травматическая киста*.
При одновременном повреждении плевры газ из плевральной полости поступает в мягкие ткани грудной стенки. На фоне этих тканей и легочных полей на снимках появляется своеобразный «перистый» рисунок — результат расслоения 'мышечных волокон газом. Кроме того, газ по интерстици-альному пространству легкого может проникнуть в медиастинальную клетчатку, что на рентгенограммах проявляется в виде эмфиземы средостения.
Непосредственно в легочной ткани могут выделяться разные по интенсивности, форме и протяженности участки уплотнения. Они представляют собой зону пропитывания паренхимы кровью, очаги отека, субсегментарных и дольковых ателектазов. Иногда кровоизлияния в легочную ткань проявляются в виде множественных мелких очагов или, наоборот, одиночной округлой гематомы (см. рис. Ш.23).
Нарушение целости плевры сопровождается кровоизлиянием. В большинстве случаев кровь скапливается в плевральной полости, обусловливая картину гемоторакса (см. рис. Ш.23). При горизонтальном положении пострадавшего гемоторакс вызывает общее понижение прозрачности легочного поля, а при вертикальном — затемнение в его наружном и нижнем отделах с косой верхней границей. Одновременное попадание в плевральную полость воздуха (при открытой травме) или газа из легкого (при разрыве легкого) обусловливает типичную картину гемо-пневмоторакса, при котором верхний уровень жидкости в любых положениях тела остается горизонтальным (см. рис. Ш.23).
Ранение диафрагмы сопровождается высоким положением ее поврежденной половины и ограничением двигательной функции. В случае пролапса органов брюшной полости через дефект в диафрагме рентгенолог обнаруживает в грудной полости необычное образование, отграниченное от легочной

 ткани и примыкающее к грудо
ткани и примыкающее к грудо
брюшной преграде (травматиче
ская диафрагмальная грыжа). Если
в грудную полость проникли петли
кишечника, то это образование
состоит как бы из скоплений газа,
разделенных узкими перегородка-
б N в г 1 ми. Для такой грыжи характерна
Рис. Ш.23. Рентгенологические прояв- изменчивость рентгенологической ления травмы легких и плевры (схема). картины при перемене положения
тела больного и повторных иссле-
а - пневмоторакс; б - гематома в легких; аншх Введение Контрастной
в — гемоторакс; г — гемопневмоторакс. м ^
Ч ' массы в желудок и кишечник дает
возможность установить, какие отделы пищеварительного канала пролабировали в грудную полость и где располагаются грыжевые ворота: на уровне последних отмечается сужение просвета кишки (см. рис. III. 14).
К сожалению, травма органов грудной полости нередко осложняется развитием пневмонии, абсцесса, эмпиемы плевры. Лучевые методы — рентгенография, томография, компьютерная томография — обеспечивают их распознавание. При подозрении на бронхоплевральный свищ прибегают к бронхографии. Для оценки состояния капиллярного кровотока в легком и функциональной способности легочной ткани полезна сцинтиграфия.
2.4.2. Острые пневмонии
Острая пневмония проявляется воспалительной инфильтрацией легочной ткани. В зоне инфильтрата альвеолы заполняются экссудатом, в связи с чем воздушность легочной ткани понижается и она сильнее, чем в норме, поглощает рентгеновское излучение. В связи с этим рентгенологическое исследование является ведущим методом распознавания пневмоний. Оно позволяет установить распространенность процесса, реактивные изменения в корнях легких, плевре, диафрагме, своевременно обнаружить осложнения и контролировать эффективность лечебных мероприятий.
Особенно важна рентгенография легких при атипично клинически протекающих пневмониях, вызванных микоплазмой, хламидией, легионел-лой, пневмониях у больных с иммунодефицитом и внутрибольничных пневмониях, возникших после хирургических операций и искусственной вентиляции легких.
С помощью правильно проведенного рентгенологического исследования могут быть распознаны все острые пневмонии. Воспалительный инфильтрат определяется как участок затемнения на фоне наполненных воздухом легких (рис. II 1.24). В этом участке нередко заметны содержащие воздух бронхи в виде узких светлых полосок. Границы инфильтрированной зоны нерезки, за исключением той ее стороны, которая примыкает к междолевой плевре.
Рентгенологическая картина долевых пневмоний определяется тем, какая доля легкого поражена (рис. III.2S). Сплошная инфильтрация целой
Рис. III.24. Острая левосторонняя пневмония. Инфильтрация аксиллярного отдела
верхней доли. В инфильтрате различимы узкие просветы бронхов.
а — рентгенограмма в прямой проекции; б — в левой боковой проекции.
доли встречается нечасто. Обычно процесс ограничивается частью доли или одним-двумя сегментами. Зная местоположение сегментов, можно безошибочно определить зону поражения. При дольковых пневмониях на рентгенограммах вырисовываются затемнения округлой или неправильной формы размером 1—2,5 см с нерезкими очертаниями, расположенные на фоне усиленного легочного рисунка группами в одном легком или обоих легких. Они могут соединяться в крупные фокусы сливной пневмонии. Наблюдаются также случаи мелкоочаговой пневмонии, когда поражены главным образом ацинусы. Размеры очагов при этом колеблются от 0,1 до 0,3 см (рис. III.26).
При острых пневмониях часто регистрируются инфильтрация клетчатки корня на стороне поражения и небольшое количество жидкости в реберно-
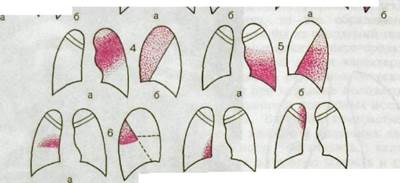
б 7
Рис. Ш.25. Рентгенологическая картина долевых пневмоний (схема), а — прямая проекция; б — боковая проекция; 1 — верхняя доля правого легкого, 2 — средняя, 3 — нижняя, 4 — верхняя доля левого легкого, 5 — нижняя, 6—8 — добавочные доли (варианты нормы), 9 — задняя, нижняя и доля непарной вены.
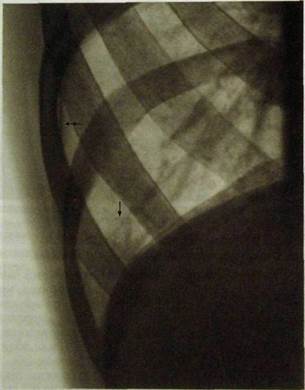
Рве. Ш.26. Прицельная рентгенограмма нижнего отдела правого легкого.
Стрелкой указаны мелкие пневмонические очаги, двойной стрелкой — полоска утолщенной плевры.
диафрагмальном синусе. Подвижность соответствующей половины диафрагмы уменьшается. В процессе выздоровления больного тень инфильтрированного участка на всем протяжении постепенно ослабевает или же распадается на отдельные мелкие участки, между которыми располагаются восстановившие свою воздушность легочные дольки. Рентгенологические изменения обычно наблюдаются дольше, чем клинические признаки выздоровления, поэтому заключение о полном излечении можно сделать на основании результатов совместной оценки клинических и рентгенологических данных. Одним из неблагоприятных осложнений пневмонии является гнойное расплавление легочной ткани с образованием абсцесса. В этих случаях в инфильтрате определяется полость, содержащая газ и жидкость (рис. 111.27, 111.28).
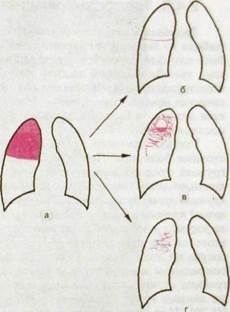
Рис. Ш.27. Исходы долевых пневмоний (схема).
а — инфильтрация доли; б — полное рассасывание инфильтрата; в — нагноение с образованием абсцесса; г — развитие рубцового поля.
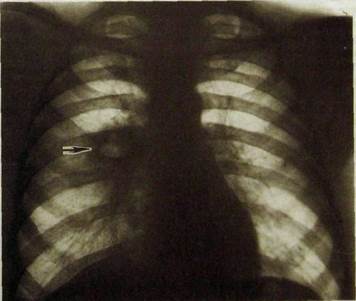
Рис. Ш.28. Правосторонняя абсцедирующая пневмония. В центре^прикорневого инфильтрата - полость; содержащая жидкость и газ (указано стрелкой).
2.4.3. Тромбоэмболия ветвей легочной артерии
Тромбоэмболия ветвей легочной артерии возникает, вследствие заноса эмбола из вен нижних конечностей и таза (особенно часто при тромбофлебите или флеботромбозе подвздошно-бедренного сегмента венозной системы), тромбированной нижней или верхней полой вены, сердца (при тром-боэндокардите). Клиническая диагностика далеко не всегда надежна. Классическая триада симптомов — одышка, кровохарканье, боли в боку — отмечается лишь у W больных, поэтому исключительную ценность имеет лучевое исследование.
Тактика лучевого исследования зависит от локализации тромба и состояния больного. При угрожающей клинической картине с резкой перегрузкой правого желудочка сердца показана срочная рентгенография или компьютерная томография органов грудной полости. Признаками закупорки крупной артерии являются увеличение правых отделов сердца, усиление сокращений правого желудочка, расширение верхней полой вены, ослабление легочного рисунка в зоне ветвления тромбированного сосуда. Возможно расширение этого сосуда проксимальнее пораженного отдела, а иногда и «ампутация» сосуда на этом уровне. Если есть возможность выполнить ангиографию на спиральном компьютерном томографе или магнитно-резонансную ангиографию легких, то точно определяют размеры и расположение тромба. Те же данные могут быть получены при срочной ангиопульмонографии (рис. II 1.29). При этом катетеризацию легочной артерии производят не только для контрастирования сосудов, но и для выполнения последующих антико-агуляционных и других эндоваскулярных вмешательств.
При менее тяжелом состоянии пациента в первую очередь также проводят рентгенографию органов грудной полости. Учитывают рентгенологические симптомы тромбоэмболии легочной артерии: расширение ствола легочной артерии, увеличение амплитуды сокращений правого желудочка сердца, ослабление сосудистого рисунка в зоне поражения, подъем диафрагмы на той же стороне, пластинчатые ателектазы в области сниженной перфузии, небольшое количество жидкости в ребер-но-диафрагмальном синусе.
Позднее в зоне поражения может развиться геморрагический инфаркт. Его объем зависит от калибра тромбированной артерии и колеблется от небольшого очага размером 2—3 см до целого сегмента. Основание уплотненного участка обычно расположено субплеврально, а сам он отбрасывает на пленку треугольную или овальную тень (рис. Ш.ЗО). При неблагоприятном течении возможны осложнения: распад тканей в зоне инфаркта, развитие абсцесса и пневмонии, плеврит.
Важную роль в распознавании тромбоэмболии крупных ветвей легочной артерии играет перфузионная сцинтиграфия. Соответственно участку пониженного или отсутствующего кровотока обнаруживается дефект накопления РФП (рис. 111.31). Чем больше этот дефект, тем более крупная ветвь артерии поражена. При эмболизации мелких ветвей отмечаются неоднородность изображения легких, наличие небольших участков поражения (рис. 111.32),
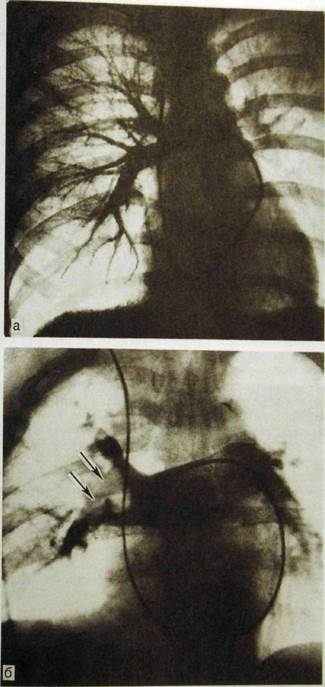
Рис. Ш.29. Ангиопульмонограммы.
а — легочная артерия и ее ветви не изменены; б — тромбоэмболия легочной артерии: крупные тромбы (указаны стрелками) в правой легочной артерии и ее долевых ветвях.
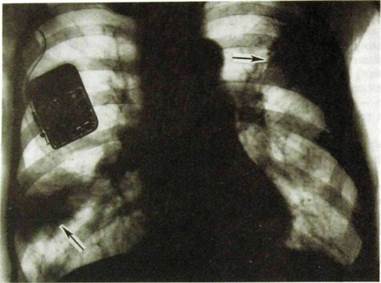
Рис. Ш.ЗО. Обзорная рентгенограмма легких. Инфаркты в обоих легких (указаны стрелками). Тень высокой («металлической») плотности от прибора — водителя ритма сердца.
Конечно, результаты сцинтиграфии нужно оценивать с учетом клинических и рентгенографических данных, поскольку сходные дефекты накопления могут наблюдаться при других легочных заболеваниях, сопровождающихся снижением легочного кровотока: пневмонии, опухоли, эмфиземе. Для того чтобы повысить точность интерпретации перфузионных сцинти-грамм, производят вентиляционную сцинтиграфию. Она позволяет выявить локальные нарушения вентиляции при обструктивных заболеваниях легких: обструктивном бронхите, эмфиземе, бронхиальной астме, раке легкого. Однако именно при тромбоэмболии на вентиляционных сцинтиграм-мах не возникает дефектов, так как бронхи в зоне поражения проходимы.
Таким образом, характерным признаком тромбоэмболии легочной артерии является дефект накопления РФП на перфузионных сдинти-граммах при нормальной картине на вентиляционных сцинтиграммах. Подобное сочетание при других заболеваниях легких практически не регистрируется.
2.4.4. Хронические бронхиты и эмфизема легких
Хронические бронхиты — группа распространенных заболеваний, при которых имеется диффузное воспалительное поражение бронхиального дерева. Различают простой (неосложненный) и осложненный бронхит. Последний проявляется в трех формах: обструктивный, спизисто-гной-ный и смешанный бронхит.
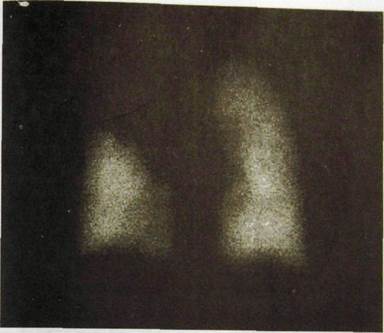
Рис.111.31. Перфузионная сцинтиграмма легких (снимок со спины). Тромбоэмболия левой верхнедолевой артерии. В область поражения РФП не поступил.
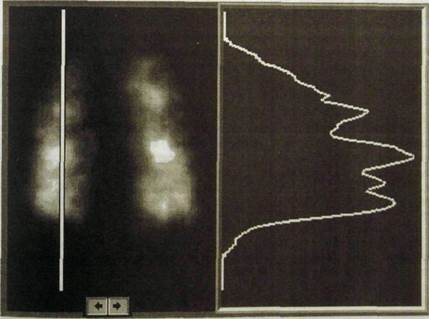
Рис. Ш.32.Перфузионная сцинтиграмма легких. Тромбоэмболия мелких ветвей легочной артерии. Неоднородность изображения легких. Справа — профилограм-ма, иллюстрирующая неоднородность распределения РФП в легком.
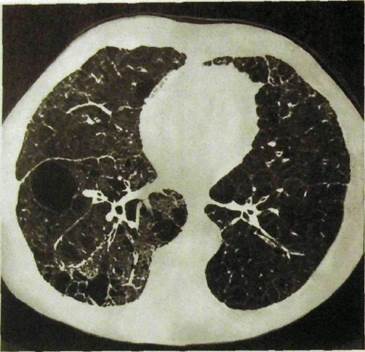
Рис. ГО.ЗЗ. Компьютерная томограмма. Обструктивный бронхит и диффузная эмфизема легких. Структура легких значительно перестроена. Фиброзные тяжи, бронхоэктазы, небольшие буллы и крупный эмфизематозный пузырь.
В диагностике простого бронхита лучевые методы не имеют большого значения, а главную роль играет фибробронхоскопия. Задача рентгенолога—в первую очередь исключить другие поражения легких, которые могут обусловить схожие клинические признаки (туберкулез легких, рак и т.д.). На рентгенограммах отмечается лишь усиление легочного рисунка, преимущественно в нижних отделах, вследствие утолщения стенок бронхов и перибронхиального склероза. Совсем другое дело — распознавание об-структивных форм бронхита, при которых результаты рентгенологических и радионуклидных исследований служат важным дополнением к клиническим данным. На рентгенограммах, томограммах и компьютерных томограммах при обструктивном бронхите отмечаются три группы симптомов: 1) увеличение объема соединительной ткани в легких; 2) эмфизема и легочная гипертензия; 3) относительно малые размеры сердца.
Увеличение объема соединительной ткани выражается прежде всего в утолщении стенок бронхов и перибронхиальном склерозе. Вследствие этого на снимках вырисовываются, особенно в прикорневых зонах, просветы бронхов, окаймленные узкой теневой полоской (симптом «трамвайных рельсов»). Если эти бронхи отражаются в осевом сечении, то они выделяются в виде небольших кольцевидных теней с наружным неровным контуром. В связи с развитием фиброзной ткани легочный рисунок принимает сетчатый вид. Как правило, обнаруживается и фиброзная деформация корней легких.
20В
Сужение просвета мелких бронхов ведет к развитию диффузной эмфиземы легких и легочной гипертензии. Рентгенологическая картина этих состояний была описана выше. Смещаемость ребер и диафрагмы при дыхании уменьшается, как и различия в прозрачности легочных полей на вдохе и выдохе; площадь легочных полей увеличена.
Рентгенологическая картина обструктивного бронхита настолько характерна, что обычно не возникает необходимости в специальном контрастировании бронхов — бронхографии. Бронхографические симптомы бронхита разнообразны. Наиболее важными из них считают проникновение контрастного вещества в расширенные устья бронхиальных желез (адено-эктазы), деформацию бронхов с неравномерностью контуров, спазмы бронхов в области их устья или на протяжении, незаполнение мелких ветвей, наличие маленьких полостей (каверникулы), скопления мокроты в просвете бронхов, обусловливающие различные дефекты накопления РФП в тени бронхов.
При сцинтиграфии легких, помимо увеличения легочных полей и общего уменьшения накопления РФП, нередко отмечаются дефекты в его распределении (см. рис. 111.22). Им соответствуют участки нарушенного кровотока и вентиляции — эмфизематозные пузыри и буллы. Очень четко вырисовываются эмфизематозные полости на компьютерных томограммах (рис. III.33).
2.4.5. Хронические пневмонии и ограниченные неспецифические пневмосклерозы
Рентгенологическое исследование позволяет распознать все формы и стадии течения хронических пневмоний. На снимках определяется инфильтрация легочной ткани. Она обусловливает неоднородное затемнение за счет сочетания участков инфильтрации и склероза, грубых фиброзных тяжей, просветов бронхов, окаймленных полосой перибронхиального склероза (рис. Ш.34). Процесс может захватывать часть сегмента, часть доли, целую долю или даже все легкое. В тени инфильтрата могут быть видны отдельные полости, содержащие жидкость и газ. Картину дополняют фиброзная деформация корня легкого и плевральные наслоения вокруг пораженного отдела легкого.
Однако врача всегда подстерегает опасность принять за хроническую пневмонию ограниченный неспецифический пневмосклероз, который возникает вследствие перенесенной пневмонии, завершившейся не полным рассасыванием инфильтрации, а развитием фиброзного (рубцового) поля. На рентгенограммах тоже определяется неоднородное затемнение, вызванное сочетанием участков склероза и дольковой эмфиземы. Измененный отдел легкого уменьшен, в нем различимы переплетающиеся тяжи фиброзной ткани, между которыми находятся розеткоподобные светлые участки — вздутые дольки, но в отличие от пневмонии нет очагов инфильтрации и тем более мелких гнойных полостей, очертания всех теневых элементов резкие, а не расплывчатые. На повторных снимках картина не меняется. Нет и кли-нико-лабораторных признаков хронического воспалительного процесса, если не считать признаков регионарного бронхита, который иногда обостряется в зонах пневмосклероза.
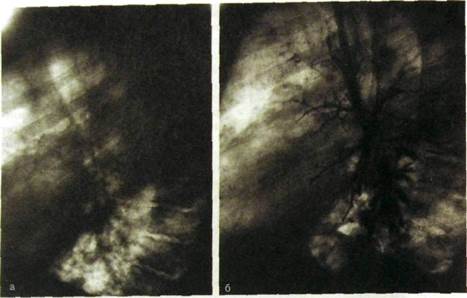
Рис. Ш.34. Хроническая неспецифическая пневмония в сочетании с пневмосклерозом.
а — рентгенограмма в боковой проекции: нижняя доля уменьшена, пронизана грубыми тяжами, между которыми имеются пневмонические очаги и участки долько-воя эмфиземы; б — бронхограмма: бронхи сближены, деформированы, их мелкие ветви не заполняются контрастным веществом.
Для того чтобы получить представление о состоянии бронхиального дерева при хронической пневмонии и бронхоэктатической болезни, проводят компьютерную томографию (рис. Ш.35), и лишь в том случае, если выполнить ее невозможно, прибегают к бронхографии. По бронхограммам удается различить изменения бронхов при указанных заболеваниях (рис. III.36). Как видно на рис. III.36, для хронической пневмонии характерна необычная картина. Изменения бронхов в зоне инфильтрации неоднотипны, контуры их неровные, участки сужения и расширения имеют разные размеры. При врожденных бронхоэктазах, наоборот, рентгенограммы разных больных словно копируют одна другую. Кистозные бронхоэктазы обусловливают множественные тонкостенные полости, не содержащие жидкости. Легочная ткань к периферии от полостей недоразвита, без очагов инфильтрации, легочный рисунок обеднен («кистозная гипоплазия легкого»). При диз-онтогенетических бронхоэктазах недоразвита и уменьшена часть легкого (например, вся нижняя доля). Бронхи в ней собраны в пучок, одинаково расширены и заканчиваются булавовидными вздутиями.
2.4.6. Пневмокониозы
При современном развитии промышленного и сельскохозяйственного производства проблема профилактики и раннего распознавания пылевых поражений легких — пневмокониозов — приобрела исключительное значение.
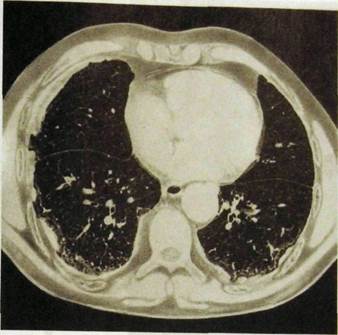
Рис. Щ.35. Компьютерная томограмма. Асбестоз легких. На фоне интерстициально-го фиброза и эмфиземы множественные бронхоэктазы. Крупные бляшки на плевре.
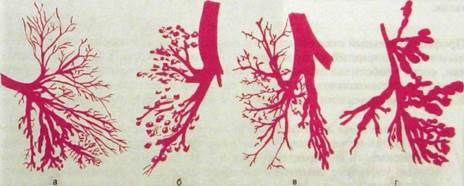
Рис. III.36. Различные типы поражения бронхиального дерева.
а — изменения бронхов нижней доли легкого и язычка при хронической пневмонии; б — кистозные бронхоэктазы; в — дизонтогенетические («ателектатические») бронхоэктазы; г — большие кистозные бронхоэктазы.
Главную роль здесь, несомненно, играет рентгенологическое исследование. Разумеется, диагностика основывается прежде всего на данных о многолетней работе пациента в условиях повышенного содержания неорганических и органических пылей в воздухе, но анамнестические сведения не всегда помогают.
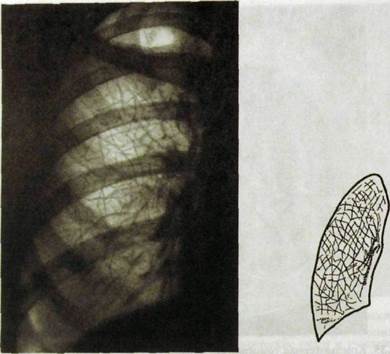
Рис. Ш.37. Рентгенограмма правого легкого и схема к ней. Интерстициалъный тип пневмокониоза. Видна мелкая сетчатость — проявление уплотнения межуточной ткани.
Профессиональный стаж может оказаться небольшим, а надежность противо-пылевых мероприятий на производстве — недостаточной. Еще коварнее случаи, когда у работника пылевой профессии развивается не пневмокониоз или не только пневмокониоз, но и другое диссеминированное поражение легких. Клинические проявления пневмокониоза в ранних стадиях скудны.
Ранняя, как и вся последующая, диагностика пневмокониозов основывается на результатах анализа рентгеновских снимков высокого качества. В зависимости от характера пыли и реактивности организма больного первые уловимые симптомы выражаются преимущественно в интерс-тициальных или очаговых изменениях, поэтому выделяют три типа заболевания: интерстициалъный, узелковый и узловой.
Интерстициалъный тип первоначально проявляется нежной сетчатос-тыо легочного рисунка в прикорневых зонах. Постепенно уплотнение межуточной ткани и соответственно перестройка легочного рисунка распространяются по легочным полям с некоторой тенденцией щадить верхушки и основания легких (рис. Ш.37). Впрочем, при асбестозе и талькозе сетчатость рисунка наблюдается главным образом в нижних отделах. Очаговые образования при асбестозе отсутствуют, но возникают плевральные наслоения, иногда мощные, в которых могут быть отложения извести. Интерсти-
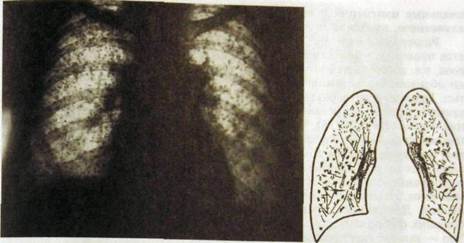
Рис. Ш.38. Обзорная рентгенограмма легких и схема к ней. Узелковый тип пнев-мокониоза. Многочисленные плотные очаги в обоих легких. Фиброзная деформация корней легких.
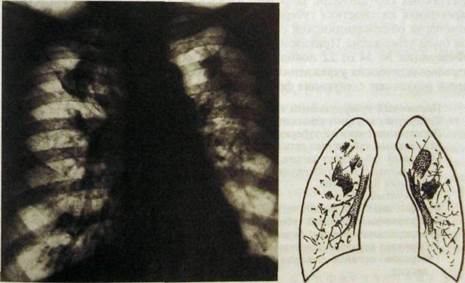
Рнс. Ш.39. Обзорная рентгенограмма легких и схема к ней. Узловой тип пневмо-кониоза. Большие участки уплотнения легочной ткани в верхних отделах. Мелкие множественные узелки на фоне интерстициального фиброза. Контуры сердца неровные из-за плевроперикардиальных сращений.
циальные изменения преобладают при пневмокониозе шлифовальщиков, алюминозе, вдыхании пыли вольфрама и кобальта, антракозе.
Развернутая картина силикоза и пневмокониоза шахтеров характеризуется наличием множественных очагов на фоне диффузного сетчатого фиброза, т.е. наблюдается узелковый тип болезни. Пневмокониотические узелки обусловлены разрастанием соединительной ткани вокруг пылевых частиц. Размеры очагов различны — от 1 до 10 мм, форма неправильная, очертания неровные, но резкие. Более густо они расположены в средних и нижних отделах (рис. III.38). Корни легких увеличены, фиброзно уплотнены, в них могут быть увеличены лимфатические узлы (очень показательно краевое, скорлупообразное обызвествление таких узлов). Периферические отделы легких вздуты. Признаком повышения давления в малом круге являются расширение крупных ветвей легочной артерии, небольшие размеры сердечной тени, гипертрофия мышцы правого желудочка, углубление его сокращений. Дальнейшее прогрессирование болезни ведет к формированию больших фиброзных полей и участков уплотнения (большие затемнения). Это — узловой тип поражения (рис. 111.39). Распознавание его не составляет труда. Необходимо лишь исключить нередко наблюдающееся сочетание конгломеративного пневмокониоза с туберкулезом легких.
2.4.7. Туберкулез легких
В основу всех мероприятий по борьбе с туберкулезом положен принцип предупреждения заражения и раннего распознавания болезни. Целям раннего выявления служат проверочные флюорографические обследования различных контингентов здорового населения, а также правильная и своевременная диагностика туберкулеза в амбулаториях, поликлиниках и стационарах общемедицинской сети. Клиническая классификация туберкулеза была утверждена Приказом Министерства здравоохранения Российской Федерации № 34 от 22 ноября 1995 г. Она обязательна для всех лечебно-профилактических учреждений страны. В соответствии с этой классификацией различают следующие формы туберкулеза органов дыхания.
Первичный туберкулезный комплекс. Туберкулез внутригрудных лимфатических узлов. Диссеминированный туберкулез легких. Милиарный туберкулез легких. Очаговый туберкулез легких. Инфильтративный туберкулез легких. Казеозная пневмония. Туберкулема легких. Кавернозный туберкулез легких. Фиброзно-кавернозный туберкулез легких. Туберкулезный плеврит (в том числе эмпиема). Туберкулез верхних дыхательных путей, трахеи, бронхов и др. Туберкулез органов дыхания, комбинированный с пылевыми заболеваниями легких.
Различают две фазы течения туберкулеза: а) инфильтрация, распад, обсеменение; б) рассасывание, уплотнение, рубцевание, обызвествление. Как видно, клиническая классификация туберкулеза легких основывается на морфологических данных, выявляемых при рентгенологическом исследовании.
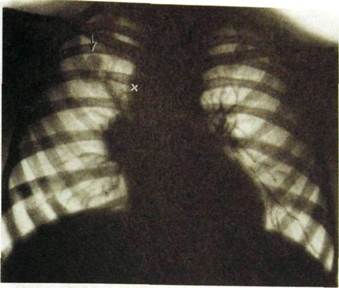
Рже. Ш.40. Первичный туберкулезный комплекс. Первичный очаг (указан стрелкой) в верхней доле. «Дорожка» от очага к корню легкого. Увеличены лимфатические узлы в корне и паратрахеальные (х).
Задачи рентгенологического исследования при обследовании больных с туберкулезом легких: 1) установить наличие туберкулезного процесса в легких; 2) охарактеризовать морфологические изменения в легких и внутригрудных лимфатических узлах; 3) определить форму и фазу болезни; 4) контролировать динамику процесса и эффективность терапии.
Первичный туберкулезный комплекс — очагацинозной или дольковой пневмонии, обычно расположенный субплеврально. От него к корню легкого тянутся узкие полоски лимфангита. В корне же определяются увеличенные лимфатические узлы — характерный признак первичного туберкулеза (рис. II 1.40). Видимая на снимках тень в легочном поле состоит из центрального творожистого участка и перифокальной зоны, которая обусловлена серозно-лимфоцитарным пропитыванием тканей. Под влиянием специфической терапии перифокальная зона уменьшается к концу 3—4-й недели и рассасывается за 3—4 мес. Лимфатические узлы постепенно уменьшаются, уплотняются. В течение 2—3 лет в легочном очаге и лимфатических узлах откладываются соли извести. Обызвествленный первичный очаг получил название очага Гона. Его обнаруживают при проверочных рентгенологических исследованиях у 10—15 % здоровых людей.
Туберкулез внутригрудных лимфатических узлов — основная форма внутригрудного туберкулеза, наблюдающаяся в детском возрасте. На рентгенограммах определяются увеличение одного или обоих корней легких и потеря дифференцированности их тени (рис. Ш.41). В одних случаях в корне вырисовываются увеличенные лимфатические
Дата добавления: 2015-06-12; просмотров: 2923;
