Анестезия при операциях на легких
Отмечаемое в последние годы расширение показаний к хирургическому лечению заболеваний легких у больных с высокой степенью операционного риска ставит перед анестезиологом ряд сложных задач. При нагноительных процессах легких, туберкулезе, онкологических заболеваниях еще до операции возникают нарушения газообмена, гемодинамики, функции печени, почек, обмена веществ, обусловленные интоксикацией, выключением пораженной легочной ткани из акта дыхания, вентиляционно перфузионными изменениями.
Увеличение числа больных пожилого и старческого возраста требует тщательного предоперационного обследования и определения функциональной операбельности в связи не только с основным, но и сопутствующими заболеваниями.
Предоперационная подготовка.Подготовку больного к анестезии и операции принято разделять на два этапа предварительную подготовку, осуществляемую в течение определенного времени до операции, и подготовку, непосредственно предшествующую общей анестезии — премедикацию.
Предварительная предоперационная подготовка является частью общей подготовки больного к операции. Длительность ее зависит от срочности хирургического вмешательства и состояния компенсаторно приспособительных реакций организма. Анестезиолог совместно с лечащим врачом оценивает информацию, получаемую с помощью специальных методов исследования, сопоставляет ее с характером и объемом предстоящей операции, определяет степень операционного риска.
Среди методов исследования в хирургии легких особое место занимают общее и раздельное определение легочных функций (показатели легочных объемов, вентиляционной, механической функций, диффузионной способности, вентиляционно-перфузионного соотношения, газового состава крови, КОС, насыщения крови кислородом и др.) У больных со значительным снижением общих функциональных резервов внешнего дыхания необходимо учитывать распределение показателей между пораженным и интактным легким. Операционный риск высок в тех случаях, когда при снижении общих функциональных резервов предполагается вмешательство на легком, выполняющем значительную часть общей «работы» аппарата дыхания.
При оценке изменений сердечно сосудистой системы наряду с физикальными данными важную роль играют показатели центральной и периферической гемодинамики, определение состояния кровообращения в малом круге. При патологических процессах, особенно при хронических нагноительных заболеваниях легких, происходит резкое сокращение объема сосудистого русла малого круга возрастает сопротивление легочных сосудов. К органическим изменениям сосудов присоединяется функциональный спазм в ответ на альвеолярную гипоксию увеличивающий легочную гипертензию. Гипоксия и гиперкапния какрезультат альвеолярной гиповентиляции вызывают перераспределение кровотока в малом круге мобилизацию сосудистых шунтов сброс неоксигенированной крови в систему большого круга. При длительном процессе спастическая сосудистая реакция в ответ на гипоксемию переходит в патологическую в результате чего меняется нормальное соотношение объемов вентиляции и крово тока. С помощью относительно простого (неинвазивного) метода — реопульмонографии — можно определить механизм компенсаторной перестройки сосудов малого круга, выявить повышение сопротивления в системе легочной артерии.
Предоперационная подготовка у больных с заболеваниями легких наряду с индивидуальными особенностями имеет ряд общих закономерностей. Она должна быть направлена на устранение обострения воспалительного процесса, перифокального воспаления, уменьшение гнойной интоксикации, улучшение функций дыхания, кровообращения, печени, почек, коррекцию нарушений обмена (белкового, водно электролитного, витаминного), КОС, волемических сдвигов.
У больных с избыточной бронхиальной секрецией, выделением большого количества мокроты бронхоспастическими реакциями большое значение имеет восстановление проходимости дыхательных путей с помощью постуральных дренажей, лечебной бронхоскопии, ингаляционной терапии «Осушение» трахео-бронхиального дерева играет важную роль в профилактике осложнений как во время операции (асфиксия, ателектаз), так и после нее (пневмония). Лечебная бронхоскопия наряду с санацией трахеобронхиального дерева создает условия для последующего введения антибиотиков, протеолитических ферментов, бронхолитических, антигистаминных препаратов в мелкие разветвления бронхов и легочную ткань (аэрозольный метод).
Премедикация основывается на индивидуальном подборе медикаментозных средств в зависимости от характера основного патологического процесса, сопутствующих заболеваний, вида анестезии. Она тесно связана с общей предоперационной подготовкой и включает назначение препаратов для снижения выраженности эмоциональных и избыточных рефлекторных реакций, потенцирования действия общих анестетиков, уменьшения интенсивности секреции слизистых желез дыхательных путей. Включение в премедикацию транквилизирующих (диазепам, дроперидол), анальгетических (промедол, фентанил), ваголитических (атропин, метацин), антигистаминных (димедрол, дипразин, супрастин) средств в большинстве случаев создает оптимальный фон для проведения анестезии.
Обычно на ночь назначают снотворные из группы барбитуратов и транквилизирующий препарат. В день операции, за 2 ч до ее начала, для снятия эмоционального напряжения также применяют транквилизатор (диазепам, хлозепид, триоксазин, мепротан). За 40—50 мин до анестезии внутримышечно или подкожно (в экстренных ситуациях внутривенно на операционном столе) вводят 10—20 мг промедола, 0,5—1 мг атропина, 5—10 мг диазепама или атропин в сочетании с препаратами для нейролептаналгезии (50—100 мкг фентанила, 2,5—5 мг дроперидола), при аллергических реакциях — антигистаминные средства, гормональные препараты. Диазепам и дроперидол обладают свойством уменьшать сопротивление в сосудах малого круга кровообращения и поэтому могут быть рекомендованы больным с явлениями легочной гипертензии. Необ ходимо подчеркнуть, что при заболеваниях легких следует избегать выраженного нейровегетативного торможения, чтобы предупредить длительное угнетение кашлевого рефлекса, замедленное пробуждение и восстановление самостоятельного дыхания в конце операции.
Вводная анестезия.Показания к применению препаратов для вводной анестезии при операциях на легких существенно не отличаются от общих положений разработанных в анестезиологии. Препараты должны давать быстрый наркотический эффект не угнетая функции дыхания и кровообращения быть малотоксичными. Несмотря на большой арсенал фармакологических средств для введения в анестезию не существует препарата, отвечающего всем требованиям. Клиницисты применяют различные комбинации препаратов в зависимости от индивидуальных особенностей больного, характера и объема операции, наркотического средства для поддержания анестезии, личного опыта.
В последние годы синтезировано большое количество средств для введения в анестезию, однако до сих пор при операциях на легких широко применяют производные барбитуровой кислоты (гексенал, тиопентал-натрий). Они обеспечивают быстрое и спокойное наступление наркотического сна (до III1-2 стадии), при медленном фракционном введении слабоконцентрированного 1—2% раствора незначительно угнетают дыхание и кровообращение, оказывают антигипоксическое действие. Больным с сопутствующими заболеваниями сердечно-сосудистой системы (миокардиодистрофия, коронарокардиосклероз, нарушения внутрисердечной проводимости и др.) барбитураты вводят только до момента потери сознания, после чего подключают основной общий анестетик. Это позволяет уменьшить их дозу до 250—300 мг. Уменьшения дозы барбитуратов можно достигнуть также включением в премедикацию препаратов с выраженным седативным эффектом.
Для быстрого угнетения кашлевого рефлекса и бронхоспастических реакций внутривенное введение барбитуратов сочетают с ингаляцией фторотана, закиси азота, метоксифлурана, а также с натрия оксибутиратом и препаратами для нейролептаналгезии. Из-за возможного усиления кардиодепрессивного эффекта показания к сочетанному применению барбитуратов и фторотана ограничены. При заболеваниях легких преимущества имеет гексенал, поскольку он не содержит серы и обладает менее выраженной способностью вызывать спастические реакции. Некоторые авторы для стабилизации гемодинамики во время индукции вводят кетамин в дозе 1—2 мг/кг в сочетании с диазепамом для предупреждения резкой тахикардии, гипертонуса. Продолжительность действия разовой дозы кетамина составляет 10—15 мин. Его применяют чаще всего у больных с заболеваниями легких, осложненных кровотечением.
Интубация.Мышечный релаксант выбирают в зависимости от продолжительности и травматичности операции, величины кровопотери, нарушений обмена электролитов, функционального состояния печени и почек. Преимущество деполяризующих релаксантов, применяемых в легочной хирургии, состоит в том, что они позволяют управлять релаксацией. Однако они не оказывают противошокового действия, а волнообразная релаксация при фракционном введении ухудшает технические условия для выполнения операции. Эти препараты используют при непродолжительных вмешательствах, не требующих стабильной миорелаксации и противошокового эффекта. Наиболее часто интубацию проводят на фоне деполяризующих релаксантов, а во время операции применяют препараты антидеполяризующего действия.
Интубация — важнейший и наиболее ответственный компонент общей анестезии при операциях на легких. При выборе способа интубации важно учитывать, чтобы он обеспечивал: 1) оптимальные условия для поддержания адекватного газообмена при различных операциях, в том числе и сопровождающихся нарушением герметичности дыхательных путей; 2) надежную защиту здоровых отделов легких от попадания в них патологического содержимого из пораженных частей; 3) аспирацию содержимого бронхиального дерева одного легкого без прекращения вентиляции другого; 4) полное или частичное выключение оперируемого легкого из вентиляции, быструю смену вида вентиляции (однолегочная, двулегочная); 5) оптимальные условия для технического выполнения операции (неподвижное, малоподвижное легкое); 6) безопасность и техническую легкость выполнения.
В зависимости от анатомо-топографических особенностей верхних дыхательных путей, резервных возможностей внешнего дыхания, характера основного патологического процесса, наличия сопутствующих заболеваний, объема и вида операции применяют: 1) эндотрахеальную интубацию (иногда в сочетании с положением для постурального дренажа); 2) эндотрэхеальную интубацию в сочетании с тампонадой бронхов пораженных отделов легкого или блокадой их специальными блокаторами; 3) эндобронхиальную интубацию здорового легкого; 4) раздельную интубацию главных бронхов обоих легких. При необходимости постоянной аспирации содержимого трахеобронхиального дерева интубацию сочетают с введением «управляемого» катетера.
Эндотрахеальная интубация широко применяется при внутригрудных операциях на сердце, органах средостения, пищеводе. Она позволяет поддерживать свободную проходимость дыхательных путей и создает условия для адекватной ИВЛ. В хирургии легких она имеет ряд значительных недостатков: не позволяет изолировать пораженное легкое от интактного, не создает условий для адекватной ИВЛ при нарушении герметичности дыхательных путей, а также для полного или частичного выключения пораженного легкого из вентиляции. Показания к ней ограничены: 1) малотравматичные операции, не сопровождающиеся нарушением герметичности дыхательных путей и выделением большого количества мокроты (удаление поверхностно расположенных опухолей, кист легкого, краевая резекция); 2) анатомо-топографические изменения верхних дыхательных путей вследствие патологического процесса (сужение голосовой щели, искривление, смещение трахеи и т.д.), затрудняющие выполнение других видов интубации или блокады бронхов.
Тампонада и блокада бронхов применяются для защиты здоровых отделов легкого при операциях, сопровождающихся выделением большого количества мокроты («влажное легкое»), при наличии бронхиальных свищей, а также при операциях, выполняемых на высоте легочного кровотечения. Строгое соблюдение правил тампонады и блокады бронхов позволяет надежно защищать здоровые отделы легких от попадения в них патологического содержимого во время операции и создает условия для адекватной ИВЛ при меньшем сопротивлении в дыхательных путях по сравнению с другими способами интубации (в частности, применением двухпросветных трубок).
Для выполнения тампонады или блокады бронхов необходимо иметь, кроме обычных принадлежностей для интубации, специальное оснащение: дыхательный бронхоскоп, набор бронхоблокаторов, проводников, вакуум-аппарат с катетерами.
Тампонаду бронхов осуществляют с помощью марлевых тампонов в виде узких полосок различной длины. Тампон вводят через бронхоскоп, используя металлический проводник, имеющий вид стержня или полой трубочки. П.А. Куприянов и соавт. (1948) сконструировали специальный бронхоскоп с боковой прорезью, облегчающей выполнение тампонады как главных, так и долевых бронхов.
Для блокады бронхов предложены различные блокаторы, большинство из которых представляют собой модификацию блокатора Мэджилла (рис. 24.1). Он имеет вид длинной резиновой трубки с раздувной манжетой на дистальном конце. Им можно блокировать как главные, так и долевые бронхи. Более надежны, так как прочнее фиксируются в бронхе, комбинированные бронхиальные блокаторы — соединение бронхоблокатора и эндотрахеальной трубки (бронхоблокатор Штюрцбехера). Для блокады правого верхнедолевого бронха предложена трубка Веллакота, для блокады левого бронха — бронхоблокатор Макинтоша — Литердела.
От ранее предложенных выгодно отличается двухпросветный обтуратор Сипченко. Благодаря металлической трубке, идущей внутри обтуратора, облегчаются управление им и выполнение блокады. Через внутренний просвет обтуратора можно постоянно отсасывать секрет бронхиального дерева, накапливающийся дистальнее манжеты.
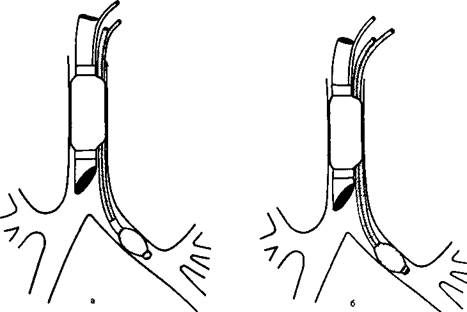
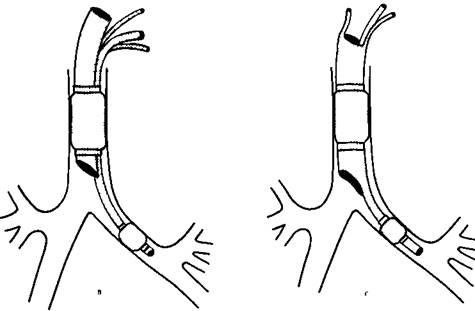
Рис. 24.1.Бронхоблокаторы
а – бронхоблокатор Мэджилла, б – бронхоблокатор Томпсона; в – бронхоблокатор Штюрцбехера; г – бронхоблокатор Макинтоша–Литердсла; д – двухпросветный обтуратор Сипченко; е – трубка Bеллакота; ж – блокада бронха по Краффорду.
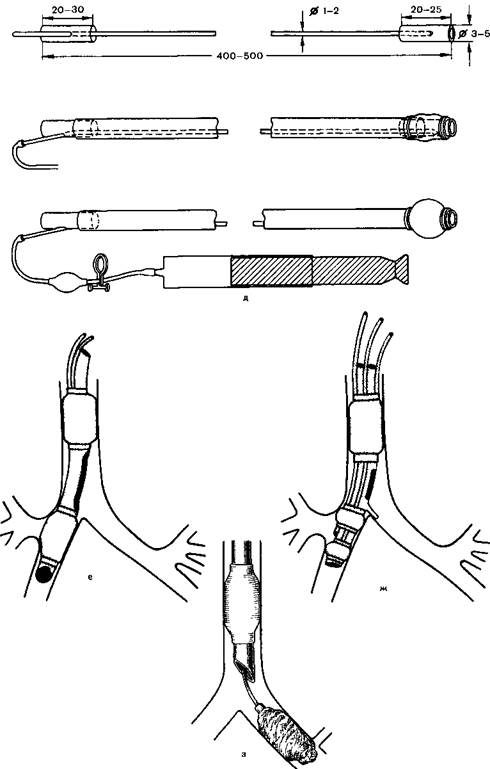
Рис24 1 Продолжение
Осложнения и опасности. Одной из главных причин, ограничивающих применение тампонады и блокады бронхов, является опасность их смещения, так как надежных методов фиксации нет. При смещении блокатора не только не достигается основная цель — защита здоровых отделов легких от попадания в них патологического содержимого, но и значительно затруднено проведение ИВЛ. Смещение блокатора может произойти на различных этапах: в момент удаления проводника или бронхоскопа, при укладывании больного в операционное положение, при манипуляциях хирурга. Особенно неудобно для применения тампонады и блокады бронхов положение больного на животе, при котором имеют место некоторый лордоз позвоночника и удлинение трахеи, приводящие к смещению блокатора. Последнее чаще наблюдается при блокаде правого главного бронха, что связано с особенностями его анатомического строения (небольшая длина). Выключение легкого или доли из вентиляции сопровождается нарушением вентиляционно-перфузионного соотношения, развитием эффекта шунта, при котором происходит сброс неоксигенированной крови из системы легочной артерии в большой круг кровообращения. При тампонаде и блокаде бронхов трудно создать необходимую степень коллабирования легкого или доли (за исключением обтуратора Сипченко), а это в свою очередь затрудняет техническое выполнение отдельных этапов операции. Тампонада и блокада бронхов (особенно долевых) требует определенных технических навыков и нередко бронхоскопического и рентгенологического контроля. Для профилактики осложнений необходимы постоянный контроль положения блокатора и тампона, тщательная аспирация содержимого трахеобронхиального дерева, особенно после подтягивания блокатора в трахею перед резекцией бронха, поскольку накапливающийся между концом блокатора, манжетой и бронхиальной стенкой инфицированный материал может попасть в трахею, здоровые отделы легких или грудную полость (при открытии бронха).
Эндобронхиальная интубация здорового легкого — менее сложный метод по сравнению с тампонадой и блокадой бронхов. Однако при этом вентиляция сопровождается ателектазом легкого на стороне операции и эффектом шунта, приводящим к гипоксемии. При интубации главных бронхов существует опасность перекрытия устья верхнедолевых бронхов (особенно справа). Однолегочная интубация не создает условий для удаления секрета из пораженного легкого и периодической его вентиляции, поэтому в остающейся легочной ткани, в частности при удалении одной доли, вследствие длительного ателектаза возникают глубокие патоморфологические изменения вплоть до спленизации, неблагоприятно влияющие на течение послеоперационного периода. В культе главного бронха удаляемого легкого при однолегочной интубации скапливается содержимое (кровь, гной, мокрота), которое при экстубации может попасть в главный бронх здорового легкого и вызвать даже асфиксию. Во избежание этого осложнения иногда прибегают к открытой обработке культи бронха с предварительным отсасыванием бронхиального содержимого. Повысить безопасность эндобронхиальной интубации можно путем сочетанного применения ее и бронхообтуратора Сипченко, вводимого в бронх пораженного легкого (так называемая двойная блокада). При этом создаются условия для эвакуации мокроты в течение всей операции, периодического расправления легкого и инсуффляции кислорода через внутренний канал, предотвращения попадания мокроты в здоровое легкое при экстубации. Как вариант этой методики может быть использовано введение «управляемого» катетера в бронхи оперируемого легкого.
В связи с отмеченными недостатками однолегочная интубация в настоящее время применяется в ограниченном числе случаев: при пульмонэктомиях по поводу тотального поражения легкого с полным выключением его функции (обширные бронхоэктазы, абсцессы, гангрена, рак, туберкулез) и при операциях, сопровождающихся нарушением герметизма в дыхательных путях (бронхиальные свищи, реконструктивные операции на трахее и бронхах).
Для выполнения эндобронхиальной интубации необходимо иметь то же оснащение, что и для эндотрахеальной, а также набор специальных эндобронхиальных трубок (рис. 24.2). При интубации правого бронха наиболее широко применяется трубка Гордона—Грина (можно использовать и обычную интубационную трубку небольшого диаметра со срезом справа во избежание перекрытия верхнедолевого бронха). Для интубации левого бронха используется трубка Макинтоша—Литердела. В 1957 г. во ВНИИР была создана трубка для правого бронха, позволяющая осуществлять вентиляцию правого легкого при одновременном выключении левого.
Осложнения и опасности. При однолегочной вентиляции наиболее часто осложнения возникают в результате смещения и перегибов трубок. Известны случаи соскальзывания трубки в противоположный бронх, когда возникает необходимость переинтубирования. При слишком глубоком введении трубки в бронх может быть перекрыто устье верхнедолевого бронха. В связи с этим при однолегочной вентиляции особое внимание следует уделять установлению и фиксации трубки в правильном положении, чтобы предотвратить осложнения, связанные со смещением и перегибом ее. При развитии гипоксемии вследствие шунтирования крови необходимо увеличить объем минутной вентиляции, изменить состав газонаркотической смеси (с повышенным содержанием кислорода), а иногда и перейти на двулегочную вентиляцию.
Раздельная интубация главных бронхов. Этот метод интубации в последние годы получил наиболее широкое распространение в хирургии легких, так как по сравнению с другими методами имеет ряд преимуществ: 1) позволяет поддерживать адекватную вентиляцию при различных видах оперативных вмешательств, в том числе и сопровождающихся нарушением герметичности в дыхательных путях оперируемого легкого; 2) надежно изолирует пораженное легкое от здорового при патологических процессах, осложненных кровотечением, выделением большого количества гноя, мокроты; 3) обеспечивает условия для того, чтобы непрерывно осуществлять аспирацию трахео-бронхиального дерева одного легкого, не прекращая вентиляции другого; 4) позволяет полностью или частично выключать оперируемое легкое из вентиляции, проводить независимую вентиляцию каждого легкого, при необходимости быстро переходить от однолегочной вентиляции к двулегочной; 5) создает максимальные удобства для выполнения операции путем изменения степени коллабирования легкого; 6) более надежен для профилактики имплантационных метастазов во время операций по поводу рака, а также переноса инфицированного материала в здоровое легкое.
Для проведения общей анестезии с раздельной интубацией главных бронхов необходим набор специальных двухпросветных трубок и соединительных элементов (коннекторы) к наркозному аппарату, позволяющих осуществлять раздельную вентиляцию легких одним наркозным аппаратом, аспирировать содержимое из бронха одного легкого, не прекращая вентиляции другого, создавать «управляемый» коллапс легкого, т. е., не уменьшая общего минутного объема вентиляции, снижать вентиляцию оперируемого легкого в большей или меньшей степени в зависимости от этапа операции.
При раздельной интубации бронхов наибольшее распространение в клинической практике получили трубки Карленса, Гебауэра, Кубрякова. По индивидуальным показаниям применяют также трубки Кипренского, ВНИИР, Брайса—Смита, Уайта (рис 243). Вопрос о показаниях к применению той или иной грубки предварительно решают на основании данных осмотра больного, томографии, бронхоскопии, бронхографии и бронхоспирометрии, с учетом патологического процесса, объема и вида оперативного вмешательства. Успех раздельной интубации бронхов во многом определяется правильным выбором типа и размера двухпросветной трубки и соблюдением техники интубации в зависимости от типа двухпросветной трубки. Трубка слишком большого размера затрудняет интубацию и делает ее травматичной. Трубку маленького размера трудно фиксировать, и она может далеко проходить в бронх.
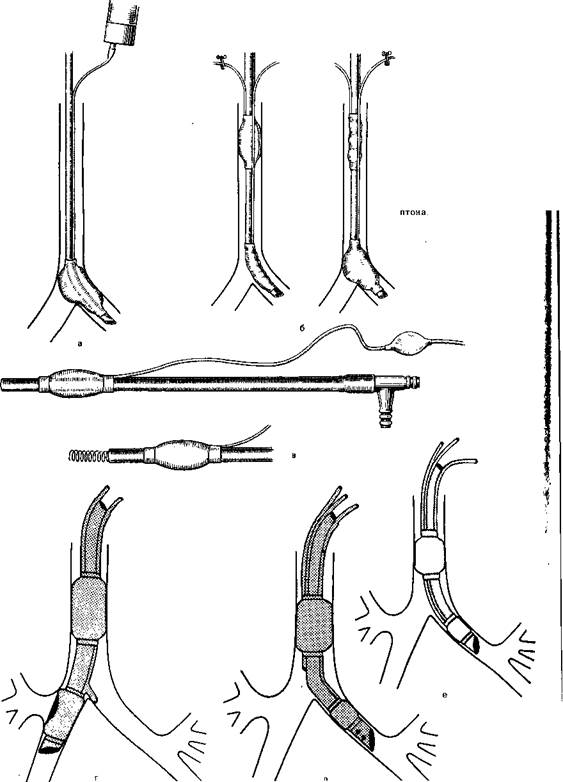
Рис. 24.2.Эндобронхиальные трубки для однолегочного наркоза.
а — трубка Гейля — Уотерса; б — трубка Ровенстайна; в — трубка Мэджилла; г — трубка Гордона — Грина; д — трубка Макинтоша — Литердела; е — трубка Бромптона.
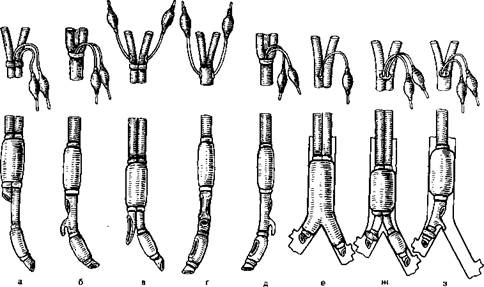
Рис. 24.3.Двухпросветные трубки (для раздельной интубации бронхов).
а — трубка ВНИИР (типа трубки Гебауэра): б — трубка Карленса; в —трубка Кубрякова; г — трубка Брайса — Смита; д - трубка Уайта; е, ж, з — трубки Кипренского (е, ж универсальные, з для пра вого бронха).
Осложнения и опасности. При раздельной интубации бронхов осложнения наиболее часто возникают в связи со смещением, перегибом, сдавлением, закупоркой трубки. Возможны также разрывы манжет, их «грыжевые» выпячивания, что нарушает разобщение и вентиляцию легких. При узкой трубке затруднено поддержание адекватной ИВЛ, возникают гиперкапния и гипоксемия. Сопротивление каждого канала трубки может достигать 0,4—0,7 кПа (4—7 см вод. ст.), что должно быть учтено при выборе режима ИВЛ. К недостаткам метода раздельной интубации относится возможность попадания инфицированного материала в здоровые отделы легкого, в частности при лобэктомии. Временное коллабирование легкого и тщательная аспирация бронхиального содержимого могут защитить здоровые участки оперируемого легкого. При аспирации через двухпросветные трубки рекомендуется пользоваться гонкими полиэтиленовыми катетерами, поскольку катетер большого диаметра может полностью обтурировать просвет трубки. Контроль за положением двухпросветных трубок осуществляют визуально (экскурсии грудной клетки), аускультативно (при попеременном выключении легкого) или рентгенологически.
Для проверки правильного положения трубки Карленса применяют контрольно-диагностические пробы [Вишневская М.А., 1965]:
1. Проба с раздельным дыханием: после раздувания бронхиальной манжеты правый канал трубки перекрывают и вентилируют только левое легкое. При правильном положении трубки дыхание проводится лишь слева, а справа отсутствует. После раздувания трахеальной манжеты при закрытии левого канала дыхание проводится лишь справа.
2. Проба с катетером: перед интубацией в оба канала трубки поочередно вводят полиэтиленовый катетер и делают на нем отметку, указывающую на достижение катетером дистального отверстия трубки. При правильном положении трубки катетер легко продвигается в бронхи обоих легких. Если же он встречает препятствие, то по метке можно определить его уровень. Чаще всего препятствие возникает в области проксимальной кривизны вследствие перегиба или сжатия трубки.
3. Контроль проксимального конца трубки: оба проксимальных отверстия трубки должны быть параллельны резцам или слегка повернутыми влево. Ротация вправо свидетельствует о том, что бронхиальный конец трубки находится в правом бронхе. О положении трубки можно также судить по длине проксимальной части, выступающей над зубами: если расстояние от верхних резцов до кольцеобразного валика на трубке больше, чем один — два пальца в поперечнике, то конец трубки не находится в главном бронхе.
4. Аускультативные данные: а) правильное положение трубки — дыхание прослушивается над обоими легкими. При перекрытии правого канала дыхание проводится только слева, а при перекрытии левого канала — только над правым легким; б) трубка находится глубоко в левом главном бронхе — справа и в верхних отделах левого легкого дыхание ослаблено. При перекрытии левого канала дыхание справа ослаблено, а слева отсутствует; в) если бронхиальный конец трубки находится в правом главном бронхе, в левом легком дыхание резко ослаблено. При перекрытии правого канала дыхание слева не проводится, а справа ослаблено в верхних отделах. При перекрытии левого канала дыхание справа не прослушивается, а слева — ослаблено; г) трубка расположена высоко в трахее, конец ее упирается в бифуркацию трахеи, шпора прижата к стенке трахеи — дыхание проводится с обеих сторон за счет левого канала. При перекрытии левого канала дыхание отсутствует, так как отверстие правого канала прижато к стенке трахеи и бронхиальная манжета частично перекрывает устье правого главного бронха. Если же перекрыт правый канал, то дыхание справа ослаблено. Интубация двухпросветными трубками затруднена и может привести к осложнениям при стенозе и деформациях, опухолях трахеи и главных бронхов, у детей, подростков, у женщин при маленьких размерах просвета дыхательных путей.
Поддержание общей анестезии.Выбор общего анестетика для поддержания анестезии при операциях на легких проводят с учетом следующих требований: препарат должен быть малотоксичным, легко управляемым, обеспечивать необходимую глубину анестезии при достаточном содержании кислорода в газонаркотической смеси, не оказывать отрицательного влияния на органы дыхания, быть взрывобезопасным.
Наиболее часто применяют закись азота в сочетании с препаратами для нейролептаналгезии или в смеси с фторотаном, метоксифлураном, энфлураном. Преимущества сочетания закиси азота с нейролептаналгезией состоят в: 1) выраженном анальгетическом эффекте, распространяющемся и на послеоперационный период; 2) уменьшении токсичности; 3) стабилизации гемодинамики; 4) улучшении перфузии периферических тканей и почечного кровотока; 5) снижении легочной гипертензии за счет спазмолитического действия дроперидола на сосуды малого круга кровообращения.
Для поддержания общей аналгезии соотношение закиси азота и кислорода должно составлять 1:1 или 3:2. Во время операции фракционно вводят дроперидол по 1,25—2,5 мг в зависимости от показателей гемодинамики, а на его фоне — фентанил по 50 мкг под контролем показателей адекватности анестезии.
Наряду с положительными препараты для нейролептаналгезии имеют ряд отрицательных свойств, что в практике легочной хирургии заставляет применять их дифференцированно: возможность развития бронхоспазма вследствие ваготонического эффекта фентанила, особенно в момент манипуляций на корне легкого, угнетение дыхания после операции, появление умеренной гипотермии, сопровождающейся дрожью, реже — экстрапирамидных симптомов При введении больших доз могут появиться признаки нарушения инотропной функции сердца [Tarchan S., Moffitt E., 1973], поэтому важно избегать передозировки препаратов, а введение фентанила рекомендуется прекращать после ушивания плевры.
Некоторые авторы [Страшное В.И., 1986, и др.] предпочитают для поддержания общей анестезии при операциях на легких применять фторотан и фентанил, а чаще эпидуральную анестезию, натрия оксибутират и в небольших дозах препараты для нейролептаналгезии. Закись азота применяют в периоде до торакотомии и при ушивании грудной стенки. Авторы подчеркивают, что соотношение закиси азота с кислородом 1:1 обеспечивает слишком поверхностную анестезию при травматичных операциях, а соотношение 2:1 или 3:1 создает недостаточную концентрацию кислорода в дыхательной смеси. Препараты для нейролептаналгезии недостаточно блокируют патологические реакции симпатико-адреналовой и гипоталамо-гипофизарно-адренокортикальной систем. Галогенсодержащие анестетики, особенно современные (энфлуран), не раздражают слизистые оболочки дыхательных путей, стабилизируют гемодинамику, не требуют дополнительного введения анальгетиков, в послеоперационном периоде сохраняют анальгетический эффект и не подавляют кашлевой рефлекс, в связи с чем и получили применение в легочной хирургии. Вместе с тем важно учитывать кардиодепрессивное действие галогенсодержащих анестетиков, которое имеет функциональный характер, но может привести к нарушению сердечной деятельности, особенно в условиях кровопотери и гиповолемии. В последние годы теоретически обоснованы и практически разработаны внутривенные методики общей анестезии с минимальным использованием или полным отказом от ингаляционных анестетиков. Имеются данные об успешном применении при операциях на легких и органах средостения атаралгезии, внутривенной анестезии на основе кетамина. Преимуществом внутривенных методик при операциях на легких является возможность использования дыхательных смесей с повышенным содержанием кислорода [Бунятян А.А. и др., 1982].
При операциях на легких необходимо избегать глубокой общей анестезии (не более III2 стадии), что важно для раннего пробуждения больного и восстановления кашлевого рефлекса.
Принципы инфузионно-трансфузионной терапии.В последние годы при операциях на легких наметилась тенденция к ограничению показаний к переливанию цельной донорской крови и более широкому применению ее компонентов, препаратов и кровезаменителей. При восполнении ОЦК важно учитывать тот факт, что легкие являются первым механическим и метаболическим фильтром на пути вводимой жидкости, в связи с чем необходим дифференцированный подход к составлению программ инфузионно-трансфузионной терапии для предупреждения «трансфузионного повреждения» легочной ткани. Количественный и качественный состав переливаемых сред целесообразно выбирать по патогенетическому принципу с учетом нарушений гомеостаза, функций различных органов на фоне редуцированного малого круга кровообращения, гиповолемии, анемии, изменений белкового, водно-электролитного обмена, КОС, центральной и периферической гемодинамики, микроциркуляции, реологических свойств крови, гемокоагуляции, состояния кровообращения в легких, выделительной функции почек.
Современная многокомпонентная анестезия, предусматривающая применение различных фармакологических средств и ИВЛ, во многом изменила характер компенсаторных реакций организма в ответ на оперативное вмешательство. При контроле эффективности инфузионно-трансфузионной терапии трудности возникают в связи с нестабильными условиями при операциях на легких, когда на протяжении небольшого отрезка времени меняются такие факторы, как податливость легких, их кровенаполнение, сосудистое сопротивление, внутрилегочное, внутригрудное давление, возникает опасность перегрузки малого круга кровообращения с развитием синдрома гипергидратации.
В последние годы в практике легочной хирургии при устранении гиповолемии, гипопротеинемии, электролитных сдвигов, нарушений микроциркуляции и реологических свойств крови получил распространение метод гемодилюции. С этой целью широко используются коллоидные, кристаллоидные растворы, препараты и компоненты крови.
Для стабилизации центральной гемодинамики, улучшения микроциркуляции и реологических свойств крови во время операции и для предупреждения побочных влияний препаратов, используемых при общей анестезии, целесообразно еще до индукции применять умеренную гиперволемическую гемоди-люцию. Дозированное увеличение ОЦК и его резерва (экстрацеллюлярный объем) с помощью препаратов гемодинамического действия и кристаллоидных растворов позволяет избежать гемодинамических нарушений, связанных с увеличением объема сосудистого русла вследствие сосудорасширяющего действия транквилизаторов, общих анестетиков, мышечных релаксантов, ганглиоблока-торов, эпидуральной анестезии.
При компенсации операционной кровопотери, не превышающей 15% ОЦК, можно ограничиться переливанием коллоидов и кристаллоидов в объеме не более 30% кровопотери. Если последняя превышает 15% ОЦК, то целесообразно перелить донорскую кровь в объеме 80% и плазмозаменители в объеме 60% от кровопотери. Положительный эффект дает введение быстрозамороженных эритроцитов, в которых долго сохраняется 2,3-ДФГ, а также альбумина, нативной плазмы.
В практике торакальной хирургии целесообразно применять умеренную гемодилюцию с сохранением гематокрита в пределах 32—35%, поскольку в условиях уменьшения дыхательной поверхности легких и редукции малого круга кровообращения снижение гематокрита ниже указанного уровня приводит к нарушению кислородно-транспортной функции крови, особенно у больных с ограниченными компенсаторными возможностями сердечно-сосудистой системы. Важно также учитывать факторы риска «трансфузионного повреждения» легких: перераспределение большого количества крови (особенно при пульмон-эктомии) в систему здорового легкого, гипергидратацию по гипертоническому или изотоническому типу из-за избыточного переливания растворов, быстрого введения (более 80—100 капель в минуту) инфузионных сред.
Ранний послеоперационный период.Ведущими патофизиологическими изменениями в первые дни послеоперационного периода являются нарушения функции дыхания и кровообращения, поэтому в комплексе профилактических и лечебных мер главную роль играет борьба с острой дыхательной недостаточностью и острой недостаточностью кровообращения. Внедрение в клиническую практику экспресс-методов диагностики способствует выявлению начальных изменений важнейших функций организма, своевременной и целенаправленной их коррекции.
В зависимости от причины, механизма развития острой дыхательной недостаточности различают: 1) нарушения вентиляции обструктивные (обтурация трахеобронхиального дерева слизью, мокротой, кровью, отек слизистых дыхательных путей и т.д.), рестриктивные (гемо-, пневмоторакс, деформация грудной клетки, высокое стояние диафрагмы и др.), нейрорегуляторные (болевые рефлексы, остаточная миорелаксация, угнетение дыхательного центра); 2) нарушения диффузии (внутриальвеолярный, интерстициальный отек легкого); 3) изменения вентиляционно-перфузионного соотношения (нарушения равномерности вентиляции альвеол — пневмония, ателектазы, коллабирование, нарушения кровообращения в малом круге — гипертензия, замедление скорости кровотока).
При интенсивной терапии большое значение имеет выделение ведущего фактора в развитии дыхательной недостаточности, от чего зависит выбор лечебных мер: санационные бронхоскопии и катетеризация трахеобронхиального дерева с активным отсасыванием содержимого, промыванием и введением лекарственных средств, ингаляции, использование бронхоспазмолити-ческих и отхаркивающих средств, оксигенотерапия и гелийоксигенотерапия, блокада болевых импульсов, применение режима ПДКВ при спонтанной вентиляции, фармакологических средств, устраняющих легочную гипертензию, улучшающих микроциркуляцию и реологические свойства крови, кардиото-низирующих, антигистаминных, мочегонных препаратов и др.
При профилактике послеоперационных легочных осложнений с успехом проводят длительную эпидуральную анестезию. Благодаря блокаде патологических и болевых импульсов улучшается легочная вентиляция, быстрее восстанавливается кашлевой рефлекс, проходимость трахеобронхиального дерева и жизненная емкость легких, нормализуются вентиляционно-перфузионные соотношения [Филиппов С.В., 1971; Щелкунов В.С., 1976; Шанин Ю.Н. и др., 1978; Страшнов В.И., 1987, и др.].
Главными причинами нарушения кровообращения в раннем послеоперационном периоде служат недостаточность венозного притока (гиповолемия, сосудистая недостаточность), сердечная и сердечно-легочная недостаточность.
При профилактике и лечении гиповолемии основная задача заключается в увеличении ОЦК путем инфузионно-трансфузионной терапии с учетом преобладания дефицита глобулярного или плазменного объемов, а также необходимость нормализации реологических свойств крови.
При недостаточности венозного притока вследствие вазодилатации, когда возникает несоответствие между ОЦК и объемом сосудистого русла, показано применение сосудотонизирующих препаратов (после восполнения ОЦК). У больных с явлениями адренокортикальной недостаточности может быть эффективным введение глюкокортикоидов. Применение катехоламинов (адреналин, норадреналин, изадрин, дофамин) допустимо с учетом характера их действия на адренореактивные структуры, в основном для положительного инотропного воздействия на миокард, если не удается улучшить насосную функцию сердца с помощью дигитализации, восполнения ОЦК, нормализации КОС и электролитных нарушений. Если после восстановления ОЦК и ЦВД артериальное давление остается низким, то положительный эффект может быть получен от введения норадреналина. При гипотензии, олигурии, высоких показателях ЦВД целесообразно применять дофамин. Изадрин вводят в сочетании с норадреналином для уменьшения сосудосуживающего действия последнего и получения кардиостимулирующего эффекта.
Сердечная недостаточность поправожелудочковому типу чаще развивается у больных, страдающих хроническими нагноительными заболеваниями, у которых еще до операции диагностировано легочное сердце. Лево-желудочковая недостаточность обычно наблюдается у больных пожилого возраста с сопутствующей гипертонической болезнью, ИБС. Проведение инфу-жонно-трансфузионной терапии у этого контингента больных значительно затруднено из-за опасности перегрузки сердца и срыва компенсаторных механизмов. Важнейший этап лечения острой сердечной недостаточности поддержание энергетических ресурсов и сократительной функции миокарда. Хорошее действие оказывают сердечные гликозиды в сочетании с панангином, калия хлоридом и калийсберегающими мочегонными средствами. На функцию возбудимости и проводимости миокарда у больных с тяжелой гнойной интоксикацией, хронической анемией положительно влияют анаболические стероидные препараты (ретаболил, неробол).
В механизме сердечно-легочной недостаточности главную роль играет неспособность сердца обеспечить адекватный сердечный выброс при достаточном венозном возврате крови. Она сопровождается нарушением процессов диффузии, гипоксемией, а затем и гиперкапнией. Утолщение альвеолярно-капиллярной мембраны, потеря эластичности бронхиол приводят к развитию экспираторного закрытия дыхательных путей, появлению зон гиповентиляции, шунтированию крови. В клинической картине сердечно-легочной недостаточности наблюдаются признаки отека легких.
При профилактике и лечении сердечно-легочной недостаточности главную роль играют меры, направленные на улучшение сократительной способности миокарда, уменьшение гипертензии малого круга кровообращения, борьбу с гипоксией, снижение гипергидратации, устранение метаболических нарушений. С этой целью применяют сердечные гликозиды, а при резком снижении артериального давления — изадрин, иногда в сочетании с дофамином. Названные препараты увеличивают сердечный выброс, восстанавливают диурез. Для уменьшения давления в малом круге вводят внутривенно капельно нитроглицерин. Одновременно осуществляют оксигенотерапию, гелий-оксигенотерапию, применяют средства для пеногашения. В отсутствие эффекта показан режим спонтанного дыхания с ПДКВ или ИВЛ. С целью уменьшения гипергидратации используют средства, повышающие осмотическое и онкотическое давление (40% раствор глюкозы, альбумин, концентрированные растворы плазмы), диуретические препараты, для уменьшения проницаемости альвеолярно-капил-лярной мембраны показаны антигистаминные средства, глюкокортикоидные гормоны. Особое значение имеет применение седативных, аналгезирующих, адренолитических, антигипоксических препаратов.
Дата добавления: 2015-04-25; просмотров: 2651;
