ПОДХОД К ПАЦИЕНТУ С ТРАВМОЙ ПОЗВОНОЧНИКА 8 страница
вание любого пациента должно включать в себя осмотр, пальпацию, оценку двигательной активности и неврологического статуса, а при необходимости перкуссию и аускультацию.
Далее следует подробное описание всестороннего физического обследования, особенно амбулаторных больных с поражением шейного отдела позвоночника.
ОСМОТР
Тщательный осмотр должен включать в себя наблюдение за позой, движениями и походкой больного. Существенную информацию можно получить, наблюдая за тем как он передвигается, встает со стула, раздевается, взбирается на функциональный стол. Необходимо обратить внимание на позу стоя, сидя и положение лежа на спине, на наличие чрезмерного лордоза, кифоза или сколиоза.
Незначительные патологические изменения шейного отдела могут выявляться при обычных движениях головой, шеей, руками во время разговора. Походка должна быть ровной и плавной, при этом голова должна находиться в плоскости, перпендикулярной полу. Следует обратить внимание на нормальный шейный лордоз и посмотреть, одинаковая ли высота плеч у обследуемого.
Необходимо внимательно осмотреть надключичные области на наличие асимметрии. Деформация ключиц может свидетельствовать о предшествующем переломе либо вывихе или воспалении грудино-ключичного сочленения, расположенного медиаль-нее.
На наличие асимметрии обследуют также плечи и руки. Односторонняя атрофия мышц может свидетельствовать о сдавлении шейного спинномозгового корешка или о наличии синдрома верхней апертуры грудной клетки.
При осмотре кожи отмечаются шрамы или рубцы, экхимозы. эритемы или узелки. Следует выяснить причину асимметрии шеи — как следствие врожденной патологии или резкого мышечного спазма.
Подбородок должен располагаться по средней линии, однако может отклоняться как в пораженную сторону, так и в здоровую. В случае острой боли пациент может поддерживать подбородок руками, чтобы расслабить болезненные мышцы или воспаленные суставы. Для предотвращения болезненной вибрации шеи больной осторожно ступает ногами. Необходимо провести осмотр грудной клетки сзади. Спина должна быть симметричной. Смещение лопатки может быть результатом спазма трапециевидной мышцы вследствие травмы или повреждения добавочного нерва. Крыловидная лопатка свидетельствует о слабости передних лестничных мышц.
Следует также проверить движения шеи—сгибание, разгибание, наклоны вбок и вращение.
ПАЛЬПАЦИЯ
Костные структуры
Шейный отдел позвоночника проще всего пальпировать у худых людей. Пальпацию лучше проводить в положении пациента лежа на спине, хотя некоторые структуры, особенно нижний остистый отросток, хорошо пальпируются в позе больного лежа на животе или сидя.
Задняя часть шеи. Пальпацию задней части шейного отдела позвоночника начинают с затылка и иниона* —куполообразного выступа на нем (рис. 54). Отсюда рука обследующего продвигается латерально к сосцевидному отростку, выявляя болезненность или деформации (рис. 55). Затем пальпирующий возвращается к средней линии, двигаясь каудально. Следующим костным выступом является остистый отросток осевого позвонка; задняя дуга атланта обычно недосягаема (рис. 56). Зачастую последовательно удается пропальпировать все остальные отростки от С„ до Суіь выступающий позвонок Т,. У худых и хорошо расслабленных пациентов можно различить раздвоенность отростков С ,„- -
CV|.
Как видно из рис. 57, ориентируясь по впереди лежащим структурам, можно точно определить пальпируемый позвонок. Щитовидный хрящ покрывает СIV и С v, первая дуга перстневидного хряща лежит на одной линии с С VI. Часто только по размеру можно различить С Vn, хотя у некоторых лиц Т, может выступать значительнее. В качестве переходного позвонка между грудным и шейным отделами CV1I обычно неподвижен при сгибании или расгибании шеи, тогда как С Vl ощутимо двигается вперед или назад.
Давление на остистый отросток при пальпации через дуги передается на тела позвонков, вызывая болезненность воспаленных участков.
| * Инион — антропометрическая точка, расположенная на пересечении верхней выйной линии с срединной сагиттальной плоскостью головы.— Прим. ред. |
Мелкие суставы позвонков пальпируются на любом уровне примерно на 1—3 мм вбок между остистыми отростками с каждой стороны (рис. 58). Болезненность при пальпации может вызываться при синдроме задней суставной поверхности, спондилезе, подвывихе или смещении позвонка. Воспаление чаще всего встречается на уровне С у— С v„ - области наибольшей подвижности шейного отдела. Для того чтобы пальпировать сами суставы требуется полное расслабление пациента. Если вышележащая мышца спазмирована, следует попытаться пропальпировать суставы вокруг брюшка пораженной мышцы. У более тучных больных можно лишь дать давление на суставы, тогда как пропальпировать сами костные структуры не удается.
Рис. 54. Пальпация основания черепа и иниона (см. рис. 57).

Рис. 56. Пальпация остистых отростков.
Боковая часть шеи. Несмотря на то что задняя дута атланта недоступна для пальпации, поперечные отростки Cj относительно легко обнаружить (см. рис. 57). Продвигаясь по боковой поверхности шеи от сосцевидного отростка книзу, пальцы пальпирующего обнаруживают поперечный отросток осевого позвонка. Это самый широкий поперечный отросток во всем шейном отделе, и слабое двустороннее надавливание на него вызывает болезненность.
Следуя далее вниз и немного вперед в соответствии с лор-дозным изгибом шеи, обследующий может пропальпировать и остальные поперечные отростки, но только в случае полного расслабления мышц худых пациентов. Поскольку передний бугор поперечного отростка С VI выступает значительно, его можно пропальпировать на уровне перстневидного хряща. Не рекомендуется пальпировать это образование одновременно с обеих сторон, потому что в этой точке близко к поверхности проходят сонные антерии, двустороннее сдавление которых может ограничить артериальный кровоток.
Передняя часть шеи. Врач пальпирует костные и хрящевые структуры передней части шеи, стоя перед пациентом. Книзу от нижней челюсти и немного кпереди находятся латеральные части U-образной подъязычной кости (см. рис. 57). С помощью болыпо
го и указательного пальцев ее можно ухватить с двух сторон, вызвав при этом неприятное ощущение у больного. При глотании обнаруживается подвижность кости. Ниже подъязычной кости легко пальпируется широкий щитовидный хрящ. По верхнему краю последнего врач может определить верхнюю щитовидную вырезку, по передней поверхности—выступ гортани (адамово яблоко).
Щитовидный хрящ постепенно сужается и покрывает позвонки Сiv и Су.
Сразу под щитовидным хрящом расположен эластический конус гортани, ниже которого находится перстневидный хрящ, покрывающий С VI- На этом уровне сбоку можно обнаружить передний бугорок поперечного отростка CVi- Далее исследующий может пропальпировать щитовидную железу и хрящевые кольца.
На уровне яремной (верхней) вырезки грудины прощупывается ее рукоятка, а латеральнее—грудиноключичные сочленения. Ключицы определяются до уровня плеч.
Выше ключиц находятся надключичные ямки в виде небольших вдавлений. На этом уровне можно пропальпировать некоторые изменения костей, например костную мозоль от перелома ключицы или ребра.
Мягкие ткани
После проведения пальпации костных структур шеи врач должен обследовать те же области, обращая внимание на мягкие ткани. Грудиноключично-сосцевидная мышца делит шею на переднюю и заднюю части.
Передняя часть шеи. Вновь оптимальным для пальпации является положение пациента лежа на спине. Грудиноключично-сосцевидная мышца обычно выделяется на шее, но выступает особенно рельефно, если попросить больного повернуть голову в противоположную сторону. Пальпация брюшка мышцы может выявить мышечный спазм или местную гематому, являющихся результатом чрезмерного разгибания. Мышца значительно выступает при болезненной спастической кривошее. Сравнение с мышцей противоположной стороны может выявить разницу в силе и размерах.
Медиальнее грудиноключично-сосцевидной мышцы расположена цепь передних лимфатических узлов. У здоровых людей они не пальпируются, но увеличиваются при инфекционных процессах в ухе, горле, верхних дыхательных путях, опухолевом или метастатическом поражении.
Медиальнее грудиноключично-сосцевидной мышцы на уровне перстневидного хряща хорошо пальпируются пульсирующие сонные артерии. Их можно ощупывать с обеих сторон, но следует Делать это аккуратно, чтобы не нарушить кровоснабжение головы. Это единственная область на шее, в которой может быть при-
Рис. 59. Структуры надключичной области.
менена аускультация с целью выслушивания шумов сонных артерий.
Спереди от места верхнего прикрепления грудиноключично-сосцевидной мышцы располагается околоушная слюнная железа, лежащая над углом нижней челюсти. Хотя в норме палъпаторно она не выделяется, больные могут жаловаться на неприятные ощущения при пальпации. Железу можно прощупать при ее поражении (закупорка протока, опухоли, синдром Шегрена и эпидемический паротит).
Нижнее прикрепление грудиноключично-сосцевидной мышцы ограничивает переднюю часть надключичной ямки. В норме эта область представляет собой слабое вдавление. Внимательное обследование этой области может выявить патологическую припухлость, воспаленные надключичные лимфатические узлы, шейные ребра, фиброзные пучки, измененную подкожную мышцу шеи (которая в норме гладкая, плоская и незаметная до тех пор, пока не вовлекается в патологический процесс). В надключичной ямке глубже подкожной мьгшцы удается иногда пальпировать лестничные мышцы. При значительном повреждении связочного аппарата в результате чрезмерного разгибания шеи лестничные мышцы могут быть спазмированными и болезненными. Между этими мышцами проходят подключичная артерия, вена и плечевое сплетение (рис. 59). Сдавление этих структур в результате синдрома
верхней апертуры грудной клетки может привести к нарушениям чувствительности и кровоснабжения верхней конечности, которые проявляются сильной болью в надключичной ямке и наличием постстенотической артериальной дилатации. Вследствие развития последней в данной области могут выслушиваться шумы. Опухоль Пенкоуста, исходя от верхушечного сегмента легкого, может прорастать в область надключичной ямки и проявляться припухлостью, асимметрией, болью или синдромом верхней апертуры грудной клетки.
Задняя часть шеи. Мягкие ткани заднего отдела шеи удобнее пальпировать у сидящего пациента. Однако часто это неприемлемо для больного с резкой болью, так как требует от него значительной мышечной активности, чтобы держать голову прямо. В этом случае пострадавшего лучше обследовать в положении лежа на животе.
Самой поверхностной структурой заднего отдела шеи являет-
Рис. 61. Вы иная связка.
ся трапециевидная мышца, идущая от иниона до Тхп до вертикали и до акромиально-ключичных сочленений по горизонтали (рис. 60).
Обследование следует начинать сверху, ведя пальпацию вдоль каждого остистого отростка. Мышца часто повреждается в результате чрезмерных усилий при разгибании, сгибании, наклонах вбок и поворотах туловища. Больные жалуются на боль в области трапециевидной мышцы, возникающую после чрезмерного разгибания или «хлыстовой» травмы в результате резкого рефлекторного выпрямления шейного отдела позвоночника. Одновременная двусторонняя пальпация выявляет изменения тонуса мышц, припухлости или асимметрию. Область наибольшей болезненности обычно расположена сверху вдоль широкого брюшка мышцы, проходящего от средней линии шейного отдела к акро-миально-ключичному отростку.
Под трапециевидной мышцей латеральнее остистых отростков в шее располагается мышца, выпрямляющая туловище. Хотя ее не удается пальпировать, в случае чрезмерного разгибания или «хлыстовой» травмы, сопровождающихся повреждением связочного аппарата, эта мышца является динамическим стабилизатором задней части шеи. При повреждении в данной области появ-

ляется болезненность в результате мышечного спазма. Верхняя выйная связка простирается вдоль остистых отростков от иниона до С VII или Т, (рис. 61). При серьезной травме от чрезмерного разгибания эта связка может быть разорвана или растянута. Значительные повреждения также могут проявляться разрывом межпозвоночных связок, чаще всего в нижней части шейного отдела. Болезненность при глубокой пальпации данной области, связанная с растяжением межпозвоночных промежутков, свидетельствует о значительном повреждении.
При воспалении больших затылочных нервов определяется болезненность вдоль участков их прохождения—сверху и сбоку от иниона, с обеих сторон поперек затылка и височно-затылочных областей (рис. 62). Клинические проявления неврита больших затылочных нервов часто принимают за головные боли при мигрени, однако при тщательном обследовании данной области удается избежать ошибки в диагнозе. В случае воспалительного процесса в ухе, горле или волосистой части кожи головы пальпируется задняя цепь лимфатических узлов, проходящая вдоль передне-бокового участка трапециевидной мышцы.
О функциях и иннервации мышц шейного отдела позвоночника см. табл. 6.
Функция Мышца Иннервация
 |


 Наклон головы вперед
Наклон головы вперед
Наклон головы назад
Повороты головы (сокращение мышц одной стороны)
| с с с ^iv» *-~v *^vi С г Cvlu С vi С VIII С vi СУш Добавочный нерв |
Верхняя косая мышца головы Грудиноключично-сосцевидная (если голова в нейтральном положении или наклонена вперед)
Ременная мышца головы Полуостистая мышца головы Длиннейшая мышца головы Остистая мышца головы Трапециевидная
Малая задняя прямая мышца головы
| С, Добавочный нерв С, |
Большая задняя прямая мышца головы
Верхняя косая мышца головы Нижняя косая мышца головы Грудиноключично-сосцевидная (если голова немного наклонена назад)
| С iv "С VI |
| Сі С viii с, Добавочный нерв |
Трапециевидная (поворот лица Добавочный нерв в противоположную сторону) Ременная мышца головы (поворот лица в ту же сторону) Длиннейшая мышца головы (поворот лица в ту же сторону) Полуостистая мышца головы (поворот лица в ту же сторону) Нижняя косая мышца головы (поворот лица в ту же сторону) Грудиноключично-сосцевидная (поворот лица в ту же сторону)
Наклоны головы в стороны
Сгибание шеи
1. Трапециевидная
2. Ременная мышца головы
3. Длиннейшая мышца головы
4. Полуостистая мышца головы
5. Нижняя косая мышца головы
6. Латеральная прямая мышца головы
7. Длинная мышца головы
1. Длинная мышца шеи
2. Передняя лестничная мышца
3. Средняя лестничная мышца
4. Задняя лестничная мышца
Добавочный нерв Сщ' С rv
С [v С vi
С vi Сущ
с, с v„, с,
С j— с и
С і— - С ці
 |
 Разгибание шеи
Разгибание шеи
Наклоны шеи в стороны
Ротация шеи * (сокращение мышц одной стороны)
10. Большая задняя прямая мышца головы
11. Короткие мышцы-вращатели
12. Длинные мышцы-вращатели
1. Мышца, поднимающая лопатку
2. Ременная мышца шеи
3. Подвздошно-реберная мышца шеи
4. Длиннейшая мышца шеи
5. Полуостистая мышца шеи
6. Многораздельные мышцы
7. Межпоперечные мышцы
8. Лестничные мышцы
9. Грудиноключично-сосцевидная
10. Нижняя косая мышца головы
11. Короткие мышцы-вращатели
12. Длинные мышцы-врашатели
13. Длинная мышца шеи
1. Мышца, поднимающая лопатку (поворот лица в ту же сторону)
2. Ременная мышца шеи (поворот лица в ту же сторону)
3. Подвздошно-реберная мышца шеи (поворот лица в ту же сторону)
4. Длиннейшая мышца шеи (поворот лица в ту же сторону)
5. Полуостистая мышца шеи (поворот лица в ту же сторону)
6. Многораздельные мышцы (поворот лица в противоположную сторону)
7. Межпоперечные мышцы (поворот лица в ту же сторону)
8. Лестничные мышцы (поворот лица в противоположную сторону)
9. Грудиноключично-сосцевидная мышца (поворот лица в противоположную сторону)
10. Нижняя косая мышца головы (поворот лица в ту же сторону)
11. Короткие мышцы-вращатели (поворот лица в ту же сторону)
12. Длинные мышцы-вращатели (поворот лица в ту же сторону)
С—С
i viii
Добавочный нерв
С щ, Сру
с,
с, сVIll С, С vhi
C,„— C,v, задний лопаточный нерв C]v С у] С VI С VIII
С vl "С уш
С, с VH,
с__ с
v i v viii
Сі -Сvnl С ні С viii Добавочный нерв
с,
С г ^vhi
С| с vul
с__ с
ii vi
Сш—CIV, задний лопаточный нерв
С iv С .'і
| С vi | С уш |
| с vi' | с с ^ vii' |
| Сг- | с ^ та |
| с,- | -С '-'viii |
| с,- | с viii |
| с - 4 iii | — С viii |
Добавочный нерв С,
с__ с
viii
С, Сущ
Возможно в сочетании с наклоном в сторону в направлении дугоотростчатых суставов [3].
ОБЪЕМ ДВИЖЕНИЙ
Различают шесть основных видов движений шеи: сгибание, разгибание, наклоны вправо и влево. Примерно половина объема сгибания и разгибания происходит между затылком, С, и Сп. Остальное количество движения осуществляется за счет нижележащих позвонков, с большим размахом движений в самых нижних позвонках—Cv—CVII. Боковые наклоны распределены между всеми позвонками. Ротация осуществляется в сочетании с боковым движением. Почти половина вращательных движений происходит между атлантом и осевым позвонком, остальные равномерно распределены между нижележащими позвонками [1].
Обследование движений шеи включает в себя три аспекта: активное, пассивное и с нагрузкой. Патологические процессы в мышцах и связках шеи строго специфичны, поэтому отражаются на определенном виде движений. Полное отсутствие подвижности шеи в основном связано с истерией. Обычно одно или два движения сохраняются всегда, хотя и осуществляются медленно, с помощью обследующего. Ограничение подвижности зависит от характера травмы, однако скорее всего нарушаются разгибание и сочетание вращательных движений с боковыми наклонами, так как именно с этими действиями связана наибольшая нагрузка на дугоотростчатые суставы.
Оценка объема движений включает в себя осмотр и пальпацию. Обычно обращают внимание на симметричность мышц и координацию, а также на выражение лица пострадавшего. Все действия должны выполняться больными с открытыми глазами, так как сдавление позвоночных артерий может вызвать слабый синдром позвоночной артерии, проявляющийся нистагмом.
Двигательная активность шеи представляет важную информацию, касающуюся объема движений, мышечной силы и степени податливости исследуемого органа. Небольшое надавливание сверх максимального диапазона движений в течение нескольких секунд или повторные резкие движения могут сопровождаться болью, не вызываемой самим движением. Болезненность и парестезии могут возникнуть при слабом растягивании или сдавлении шеи исследующим.
При пассивных движениях мышцы полностью расслаблены, что позволяет врачу оценить состояние связок, сухожилий и оболочек. При поражении последних пациент жалуется на боли при пассивных движениях, типичные для воспалительного процесса. Однако связки и сухожилия болезненны лишь при растягивании.
Особое внимание обследующий должен обращать на «чувство предела» (разгибание) в виде четкого ощущения упора одной кости в другую (при разогнутом локте) [2]. «Эластическое напряжение» проявляется чувством пружинящего сопротивления сгиба
нию (при согнутом локте). Эти тесты отражают полный объем подвижности связок и сухожилий. Однако следует помнить, что наличие четких пределов движений возможно лишь при интакт-ных сухожилиях и связках.
Движения с сопротивлением, оказываемым врачом, являются изометрическим тестом для определенных групп мышц. В то время как свободно осуществляется широкий объем движений, незначительная нагрузка, оказываемая врачом, может вызвать очаговую боль.
При тщательном обследовании можно также определить мышечную слабость—результат поражения нерва.
Характерные движения
Объем движений можно оценить по степени подвижности. В табл. 6 Macgee [3] указаны мышцы, участвующие в каждом виде движений шеи.
Сгибание. Шея сгибается приблизительно на 90°, при этом подбородок подходит к груди на расстояние 25 см (рис. 63). При сгибании позвонки перемещаются кпереди относительно друг друга, и межпозвоночные отверстия увеличиваются. Данное движение осуществляется в основном за счет передних сгибателей шеи, гру-диноключично-сосцевидных, лестничных и предпозвоночных мышц.
Активное движение должно производиться ровно, а результатом нормального пассивного движения должно являться прикосновение подбородка к груди. Боль при активном сгибании шеи может быть мышечного или сухожильного происхождения. Пассивное сгибание может растягивать связочные элементы и также вызывать боль. Болезненность бывает следствием повреждения межпозвоночного диска, так как последний при сгибании спереди сдавливается.
Разгибание. Предел разгибания шеи составляет примерно 70° от вертикальной плоскости (см. рис. 63). Основными разгибателями являются трапециевидная и околопозвоночные мышцы (лестничные, полуостистые, разгибатели головы) и малые собственные мышцы шеи. Боль при активном движении отражает патологические процессы в этих мьпицах. Разгибание может явиться причиной нарушения целостности передних структур шеи, однако наиболее частой причиной боли являются дугоотростчатые суставы. При этом обследующий должен придерживать больного сзади для предотвращения падения последнего назад.
Наклоны вбок. Боковые наклоны могут осуществляться примерно на 45° в каждую сторону, хотя с усилием можно склонить голову к плечу (рис. 64). В этом движении участвует группа лестничных и малых собственных мышц шеи. При исследовании врач кладет руки на плечи больному, чтобы воспрепятствовать подъему плеч к голове и наклону всего позвоночника вбок. Травмы от боковых движений случаются редко, при этом обычно травми-
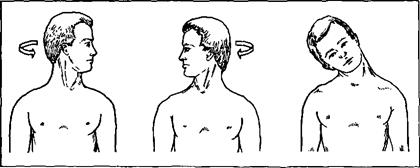
Рис. 64. Наклоны головы вбок и вращательное движение.
руются суставы. Повреждения мышц можно обнаружить при сокращении этих мышц или растяжении при движении в противоположную сторону.
Ротация. Ротация также включает в себя наклоны вбок, а ее пределы составляют примерно 50° в каждую сторону (см. рис. 64). В движении участвуют грудиноключично-сосцевидная и малые собственные мышцы шеи. Врач опять же должен удерживать плечи пациента. А боль в мышцах или сухожилиях можно обнаружить как при сокращении, так и при растяжении.
НЕВРОЛОГИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Полное неврологическое обследование шейного отдела включает в себя оценку состояния мышц шеи и специфических неврологических функций верхних конечностей. Об исследовании объема движений и движений с сопротивлением см. предьщущий раздел и табл. 6. Дальнейшее обсуждение акцентирует внимание обследующего на специфических нарушениях двигательных, чувствительных и рефлекторных функций и соответствующих им нервных корешков шейного отдела.
Над шейными и первым грудным позвонками выходят восемь шейных нервов. Первые три или четыре из них формируют шейное сплетение, остальные пять и первый грудной нерв— плечевое. Эти сплетения и отходящие от них нервы описаны в разделе «Анатомия».
С, и С„
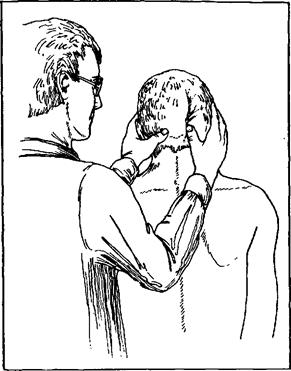
Исследование двигательной функции. Мышцы, иннервируемые нервными корешками С, и Сп, ответственны за сгибание шеи. В табл. 7 [3] подробно описаны все специфические мышцы, иннервируемые каждым из нервных корешков. При исследовании сгибания шеи против сопротивления обследующий оказывает давление на лоб больного, фиксируя неподвижно его туловище (рис. 65).
Исследование чувствительности области, особенно иннерви-руемой С „, определяется по большому затылочному нерву, который проходит латеральнее иниона и иннервирует волосистую часть затылка.
Є ш
Исследование двигательной функции. Нервный корешок Сш иннервирует трапециевидную, лестничные и длинные мышцы головы и шеи. Их состояние может быть оценено по наклонам головы вбок. Обследующий, фиксируя плечо и упираясь в голову руками, просит больного наклонить ее вбок (рис. 66).
Исследование чувствительности. Это обследование заключается в определении чувствительности кожи в верхней части шеи.
Исследование двигательной функции. Нервный корешок C,v иннервирует главным образом трапециевидную и лопаточные мышцы, а также лестничные мышцы и диафрагму. Исследование заключается в поднимании плеч против сопротивления, оказываемого с обеих сторон обследующим (рис. 67).
Исследование чувствительности. Чувствительные волокна С Iv иннервирует кожу верхней части грудной клетки в околоключичных областях.
Нервный Исследуемое Мышцы
корешок действие
С,, С„ Сгибание шеи Латеральная прямая, передняя прямая, длин-
ная мышца головы, длинная мышца шеи, грудиноключично-сосцевидная
Сш Сгибание шеи вбок Длинная мышца головы, длинная мышца
шеи, трапециевидная, средняя лестничная
CIV Поднятие плеча Диафрагма, трапециевидная, мышца, подни-
мающая лопатку, передняя и средняя лестничные
Су Отведение плеча Большая и малая ромбовидные, дельтовид-
ная, надостная, подостная, малая круглая, двуглавая, передняя и средняя лестничные
Cv. Сгибание локтя Передняя зубчатая, широчайшая мышца спи-
и разгибание ны, подлопаточная, большая круглая, боль-
запястья шая грудная (ключичная часть), двуглавая,
клювовидно-плечевая, плечевая, плечелуче-
вая, супинатор, длинный лучевой разгиба-
тель запястья, передняя, средняя и задняя
лестничные
CV[I Разгибание локтя Передняя зубчатая, широчайшая мышца спи-
и сгибание запя- ны, большая грудная (грудинореберная
стья часть), малая грудная, круглый пронатор,
лучевой сгибатель запястья, поверхностный
сгибатель пальцев, длинный и короткий лу-
чевые разгибатели запястья, разгибатель
пальцев, разгибатель мизинца, средняя
и задняя лестничные
CVUI Разгибание боль- Большая грудная (грудинная часть), малая
шого пальца грудная, трехглавая, поверхностный и глу-
и отклонение бокий сгибатели пальцев, длинный сгиба-
локтя тель пальцев, длинный и короткий сгиба-
тель большого пальпа, квадратный прона-
тор, локтевой сгибатель запястья, длинная
и короткая мышцы, отводящие большой
палец, мышца, противопоставляющая бо-
льшой палец кисти, средняя и задняя лест-
ничные
Дата добавления: 2015-06-12; просмотров: 955;
