Люмбальгия
Подострая или хроническая поясничная боль — люмбальгия как первое проявление поясничного остеохондроза встречается еще чаще, чем люмбаго: по И.А.Шехтеру (1966) - в 57%, по А.М.Прохорскому (1971) — в 59%. Нейрохирурги, как правило, анализирующие группы больных с тяжелым и длительным течением, указывают на более частое начало заболевания в форме люмбаго и более редкое — в форме люмбальгии (Дубнов Б.Л., 1967). Очередное обострение также нередко начинается с люмбальгии. Если процесс локализуется в области Ly-vi и выше, т.е. на уровнях, где отдавливаемая выпяченным диском задняя продольная связка достаточно широка, обострения могут проявляться лишь люмбальгией в течение ряда лет, долго не переходя в радикулярную стадию. В таких случаях больные обычно лечатся в поликлинике. В неврологических стационарах они тоже встречаются чаще, чем пациенты с люмбаго. В нашей клинике за 1967-1970 гг. больные люмбальгией составляли 14% по отношению ко всем больным поясничным остеохондрозом. Среди них были и лица моложе 25 лет, при этом больных с люмбаго такого возраста в стационаре не было. Преобладали мужчины в возрасте от 30 до 50 лет.
Началу болей чаще всего предшествуют неловкие, но нерезкие движения, длительное пребывание в неудобной позе, физические перегрузки и охлаждение. Согласно наблюдениям нашей клиники, а также при специальной пробе со статической нагрузкой, боли в пояснице легко провоцируются у тех пациентов с остеохондрозом, у которых имеется статическая недостаточность стопы — плоскостопие (Ива-ничев Г.А., 1974), мы наблюдали больных, у которых приступ начинался после ушибов ноги, при разнашивании тесной обуви. Боли могут начаться, в отличие от того, что обычно наблюдается при люмбаго, не сразу, а через день-два и даже через 1-2 недели (HackettG., 1956).
Исподволь или подостро в течение одного-двух дней появляются и постепенно усиливаются ноющие боли в пояснице, чаще в нижних ее отделах. Нередко они испытывают-ся преимущественно в области крестца. Некоторые пациенты, склонные к сенестопатическим переживаниям, описывают их как давящие («в пояснице мышцы вдавливаются, сжимаются, укорачиваются»), мозжащие, как чувство утомления, неустойчивости. Боли эти, чаще возникая в утренние часы, могут исчезать или уменьшаться после ходьбы, разминки. Играют роль, видимо, факторы застоя и отека. Они усиливаются при продолжительном пребывании в положении сидя, стоя, после работы внаклон. В постели больные принимают позу, облегчающую боль. При поражении пре-сакрального диска больные лежат преимущественно на здоровом боку, при поражении IV поясничного диска — на больном. Складывается впечатление, что они предпочитают положение на стороне выпуклой части нижнепоясничного сколиоза. Находясь в согнутом положении, больные с трудом разгибаются. Разгибание, сопровождаясь уменьшением сагиттального размера позвоночного канала, видимо, усиливает компрессионные явления, особенно у лиц с врожденным стенозом канала. E.Morcher (1981) считает, что о таком стенозе следует думать, когда люмбальгия протекает с потребностью садиться после 100 метров ходьбы и когда больному трудно кифозировать поясничный отдел. Чтобы разогнуться, больные иногда пользуются вспомогательным
приемом: кладут руку на поясницу и давят на нее. Из-за си-нергического напряжения поясничных мышц им трудно умываться, чистить зубы, гладить. Усилению болей при наклоне вперед особенно способствуют явления нейроостео-фиброза в межостистых, надостной, крестцово-остистой связках, а также в капсуле крестцово-подвздошного сочленения. Больные вынуждены часто менять позу, опираться на ладони вытянутых рук, продвигаться на переднюю часть сидения или, наоборот, прижиматься к спинке стула всем туловищем. Раньше обычного в положении стоя или сидя появляется ощущение усталости в пояснице.
Нередко такие длительно протекающие обострения, не отягощенные жестокими симптомами, определялись ортопедами как недостаточность позвоночника, неустойчивость, «нестабильность». Эти понятия формировались в связи с особенностями не столько симптоматики, сколько течения патологических процессов в позвоночнике в связи с клиническими признаками патологической подвижности ПДС. Первое сообщение на эту тему сделал невропатолог A. Hildebrandt (1933). S.Friberg и C.Hirsch (1949) связали неустойчивость ПДС с нарушением фиксационной способности дистрофически пораженного фиброзного кольца. Когда неустойчивость эта имеет отношение к пояснично-крестцо-вому сегменту, ее определяют как преспондилолистез или акцентуированный уклон крестца (Walgner К., 1929). При всех этих процессах речь идет о подвывихах, о горизонтальных смещениях в сагиттальном направлении, в отличие от стабильных повреждений типа переломов и разрывов (Цивьян Я.Л., 1971). Усилия ортопедов по определению понятия нестабильности в клиническом плане успехом не завершились. Ко времени специального Кембриджского симпозиума опрос 30 специалистов выявил 30 различных определений нестабильности (Nachemson A., 1985). На том же симпозиуме S.V.Paris рассматривал несколько степеней растяжимости связок и фиброзного кольца (анкилоз, легкая и выраженная гипомобильность, норма, легкая и выраженная гипермобильность). Следующая степень — нарушение фиксирующей функции связок и фиброзного кольца — нестабильность: локальная подвижность выше нормы со сдвигом или качаниями смежных позвонков при их пальпации в положении лежа и стоя — спондилолистез.
Л.Н.Анацкая и В.К.Забаровский (1993) различают три варианта дисфиксации ПДС: гипермобильную, моносегментарную и патологическую гипермобильность одного ПДС на фоне генерализованной гипермобильности суставов. Многолетние исследования харьковских ортопедов Н.И.Хвисюка, Н.А.Коржа, С.Д.Шевченко и др. (1988) обосновали определение нестабильности как снижения прочности анатомических структур двигательного сегмента и их жесткости, т.е. уменьшения их способности препятствовать нефизиологическим перемещениям, избыточным деформациям. Выделены степени функциональной недостаточности:
1 — утомляемость и боли корригируются средствами разгрузки позвоночника;
2 — эти проявления исчезают лишь в положении лежа или при вынужденных позах;
3 — больные не могут сохранять вертикальное положение без внешней опоры.
Г.С.Юмашев и соавт. (1972) указали на приуроченность синдрома к возрасту 18-26 лет. Заболевают лица, занятые
Глава IV. Синдромы поясничного остеохондроза
активной физической деятельностью, нередко спортивной. После длительного периода дискомфорта в пояснице у них нередко развиваются более тяжелые синдромы остеохондроза. В последующем интенсивность болей нарастает, они становятся постоянными, сохраняясь и в покое, усиливаются при кашле, чихании, перемене положения тела, при субмаксимальном напряжении. Точнее, нестабильность — вариант люмбальгии с дисфиксацией пораженного ПДС. С.Ф.Секач и соавт. (1982) описывают грубые корешковые нарушения и перемежающуюся хромоту спинного мозга — возможные сочетания с облигатными люмбальгическими проявлениями нестабильности. При этом, однако, если в одном из ПДС имеет место дисфиксация, естественная дуга поясничного отдела по ходу сгибания-разгибания деформируется. Вершина дуги во время наклонов определяется между блокированными сегментами, а в нестабильном ПДС нередко появляется хруст. Вслед за тем больной совершает дополнительные движения, иногда с альтернированием сколиоза, происходит деблокирование. Эти проявления называют болезненной дугой (Супах J., 1984), блок-моментом (Анацкая Л.Н., Забаровский В.К., 1984) или симптомом замыкания-размыкания. Если при этом возникает неудержание корпуса и даже падение, говорят о giving away syndrome (Machaby, 1971). При пальпации остистых отростков пораженного ПДС определяется болезненность и «разработанность» нормального пружинирования, иногда наличие «ступеньки».
Введенное P.Hanraets (1959) понятие немощной спины (weak back) объединяет по формальному признаку, в частности по слабости мышц спины, различные состояния и заболевания: атрофии, аплазии, аномалии, нейро- и миелоген-ные нарушения иннервации мышц, заболевания мышц, включая миопатии и миальгии. Объем движений в поясничном отделе, особенно наклон вперед при люмбальгии, ограничен. Если в норме наклон туловища по отношению к вертикали в среднем составляет 70°, этот угол при люмбальгии составляет в среднем 38°; при попытке увеличить наклон резко усиливаются боли в пояснице. Эти движения менее ограничены при разгибании: соответственно в норме — 29°, при люмбальгии — в среднем 21°. Еще менее ограничены наклоны в стороны.
Электромиографические признаки изменения функциональных свойств поясничной мускулатуры при люмбальгии соответствуют во многом признакам, выявляемым визуально и пальпаторно (исследования клиники 1967 г. — Т.И.Бо-бровникова; 1970 — В.А.Лисунов; 1971 — А.И.Усманова; 1972 — И.З.Марченко, 1972 — Э.М.Авербух). В положении лежа на животе, когда удается расслабить поясничные мышцы, в норме, как известно, электрическая активность поясничных мышц почти не регистрируется. Лишь изредка у некоторых лиц с изменениями статики J.Denslow и C.Hassett (1942) выявляли спонтанную активность покоя в ригидных участках паравертебральных мышц. Они связывали это с участками возбуждения в спинальных аппаратах. У наших больных в трети наблюдений на суммарной элект-ромиограмме в покое и при синергических изменениях тонуса регистрировалась активность I типа по Юсевич. Это соответствует и клинически выявляемому дефансу в данных мышцах. В 1972 г. ГС.Юмашев и соавт. регистрировали такие же изменения при люмбальгии в связи с нестабильностью, особенно к концу дня, при утомлении. В описанном
положении на животе редкая активность покоя выявлялась лишь в единичных наблюдениях, если только у больных не было корешковой компрессии. В положении же стоя с помощью накожных электродов активность типа Па или Пб регистрировалась чаще. Исчезновение активности I типа в положении больных стоя наступало в разные сроки на одной и другой сторонах. Результаты некоторых исследований с помощью игольчатых электродов будут представлены при описании ишиальгических сколиозов.
Изменения функциональных свойств поясничной мускулатуры, как и поперечно-полосатых мышц вообще, требуют учета таких качеств, как способность к развитию максимального усилия и максимальной скорости сокращения (Персон Р., 1956). Эти свойства меняются при устойчивом укорочении или удлинении мышцы. Между тем они работают наиболее эффективно в условиях оптимальной длины, неодинаковой для различных групп мышц (Pohl R., Kenny Е., 1949; Гурфинель B.C., Левик Ю.С., 1985). При изменении указанных свойств глубоких и поверхностных мышц позвоночника меняются их координаторные отношения, возникают ощущения локального дискомфорта.
Симптомы «натяжения» при люмбальгии выражены четко, хотя сопровождающие их поясничные боли слабее, чем при люмбаго. Зато зона распространения болей шире: часто они испытываются и в ягодице, и в надколенной ямке, обычно больше на одной ноге — предвестник будущей люм-боишиальгии. Симптом Ласе га при люмбальгии и некорешковой люмбоишиальгии встречается также часто, в среднем в 90%. Г.С.Демьянов (1925, 1933), сделавший ряд тонких наблюдений при поясничных болях, не без основания заметил, что при них боль в момент вызывания симптома Ласе-га даже резче, чем при «ишиасе».
Если при люмбаго болезненна вся поясничная область и интенсивная пальпация типичных болевых точек затруднительна, то больным люмбальгией удается расслабить поясничные мышцы. Это позволяет определить болезненные точки нижних поясничных межпозвонковых суставов, крестцово-подвздошных сочленений, межостистых и илио-люмбальных связок, остистых отростков, а в некоторых случаях — и точки Школьникова-Осна. Как показывает динамическое наблюдение, а также сопоставление зоны болевых точек с результатами рентгенологического исследования, болевые точки в большинстве случаев соответствуют актуальному уровню, т.е. локализации сегмента, ответственного за данное обострение. Довольно четкое представление об источнике болей дают точки, связанные с поверхностно расположенными связками: с наружными листками капсулы крестцово-подвздошного сочленения. Они, как крест-цово-остистая и крестцово-бугорная, в филогенезе были мышцами. Растяжения и дистрофические изменения этих связок как причина пояснично-крестцовых болей и некоторой нестабильности соответствующего сустава давно привлекали внимание врачей, особенно ортопедов (Baer W., 1917; Катан Д.А., 1941; Magnuson Р., 1944; Travell J. et al, 1946). Одновременно с задними крестцово-подвздошными связками в процесс вовлекаются обычно подвздошно-пояс-ничные (Hackett G., 1956), фиксирующие, как ванты, поперечные отростки V поясничного позвонка к подвздошным костям. При пальпации места их прикрепления к подвздошной кости боль нередко отдает в верхнюю половину передне-внутренней поверхности бедра, реже — в яичко,
Ортопедическая неврология. Синдромология
половые губы и ткани над лобком. Из верхних и средних отделов крестцово-подвздошной связки она может иррадии-ровать в ягодицу и задне-латеральные отделы бедра, редко—в область позади наружной лодыжки. От нижней части той же связки боль может распространяться в переднюю верхнюю ость подвздошной кости. На отдаче боли в голень и стопу мы остановимся при изложении рефлекторных синдромов ног. Болезненность фиброзных тканей крестцово-подвздошного сочленения вызывают их растяжением. Оно возможно как в силу местных причин, так и по механизму признаков на расстоянии. Так, например, иногда боли в крестце обусловлены поражением межпозвонковых суставов грудопоясничного перехода. Иногда они возникают одновременно с пубальгией.
Для определения патологического состояния и болезненности тканей подвздошно-крестцового сочленения могут применяться следующие приемы. Симптомы Б.П.Кушелев-ского: боли в крестцово-подвздошном сочленении при давлении на гребень подвздошной кости в боковом положении больного; боли при растяжении сустава давлением со стороны обеих костей в положении больного на спине. Симптом Гейта: боли возникают при форсированном сгибании бедра в тазобедренном суставе при согнутом коленном суставе больного, лежащего на спине. По мнению K.Lewit (1973), эту пробу следует проводить, стремясь приблизить колено больного к его гомолатеральному плечу. Напомним (см. главу о методике исследования), что при этом натягивается и крестцово-бугорная связка. Симптом Боннэ: боль в области сочленения при повороте бедра внутрь при согнутой в коленном суставе ноге, т.е. при отведении голени кнаружи. K.Lewit (1973) рекомендует подобный же прием (сгибание в коленном и тазобедренном суставах), но с одновременным приведением бедра. Эта проба, по его мнению, сопровождается и натяжением подвздошно-поясничной связки, откуда боль может иррадиировать в пах. Он полагает, что боль может ощущаться и в большом вертеле, если у больного имеется тазобедренный периартроз. При этом следует учитывать наши данные о проявлениях синдрома грушевидной мышцы, о нейроостеофиброзе в месте прикрепления мышцы к большому вертелу. В целях растяжения крестцово-под-вздошных связок и раскрытия соответствующего сустава автор предлагает и следующую пробу: производят резкое приведение и сгибание бедра, коленом к противоположному плечу. Это усиленный вариант симптома Собразэ: боль в области сочленения при запрокидывании одной ноги на другую в сидячем положении. Симптом Фергюсона: больному предлагают медленно встать на стул сначала здоровой, а потом больной ногой, опираясь на руку врача, затем спуститься со стула сначала больной ногой. При этом, если поражено сочленение, возникают сильные боли. Симптом Ларрея: боли в области сочленения, возникающие, когда больной быстро садится. Симптом Фолькман-Эриксена: боли в области сочленения при давлении на гребень крестца. При наличии нейроостеофиброза в зоне рецепторов периартикуляр-ных тканей крестцово-подвздошного сочленения довольно четко обнаруживаются явления раздражения. Когда они сочетаются с грубой дискогенной неврологической патологией вышерасположенного поясничного уровня, возможны и соответствующие явления выпадения.
Мы встречали сотни больных, обращавшихся по поводу диагностированного у них «сакроилеита» малярийной,
гриппозной и другой инфекционной этиологии. Если отвлечься от туберкулезных и бруцеллезных сакроилеитов, хотя и при этих инфекциях сопутствующие дискогенные пояс-нично-крестцовые боли часто тоже необоснованно связывают с данными этиологическими факторами, следует признать, что почти всегда в таких случаях приходилось констатировать дистрофическое поражение позвоночника у больного с какой-либо инфекцией. Старая литература по сакро-илеитам требует в большой степени осторожной интерпретации. Сказанное, естественно, не относится к случаям с рентгенологически подтвержденным расхождением краев сустава, их зазубренностью и рарефикацией, т.е. к случаям хонд-рита, остеохондрита и остеомиелита с соответствующими изменениями крови и другими общеинфекционными признаками. Что же касается склероза суставных поверхностей, особенно в нижней части сочленения, то эти рентгенологические находки не имеют отношения к инфекционному поражению и связаны с процессами дистрофическими (RendlichK, 1936; HackettG., 1956; Рейнберг С.А., 1964).
По мнению C.Hershey (1943), передние разрастания в нижних отделах крестцово-подвздошного сочленения часто оказывают влияние на располагающийся здесь люмбо-сакральный нервный ствол. Подробности о крестцово-под-вздошных дистрофических изменениях см. ниже.
Вертеброгенная люмбальгия сопровождается иногда распространением боли и на копчиковую зону. Изолированная боль в копчиковой области определяется как кокцигодиния (Simpson S., 1959). Она встречается чаще у женщин, особенно в период беременности, после тяжелых родов, продолжительного сидения на жестком месте, падений на копчик и других травм. Кокцигодиния может сопровождаться висцеральной патологией в связи с воздействием на нервы, направляющиеся к органам малого таза и к тазовому дну. U.Fernstrom (1960), L.Zuckchwerdt et al. (1964) придают особую роль раздражению тазовой части симпатической цепочки. AJeamet (1969) говорит о возникающей при кокци-годинии «невральгии» внутреннего полового и анального нервов. При кокцигодинии в близлежащих тканях и нервных элементах находят дегенеративно-дистрофические изменения (Перов Ю.А., Углова М.В., 1967). Ортопеды придавали основное значение изменениям костных, дисковых и связочных структур копчика и крестцово-копчикового сочленения. Предполагалось одновременное образование гематом в области нервного сплетения. Согласно Т.А.Хасано-ву (1966), поверхностное расположение копчика делает его весьма уязвимым в отношении травмы. По данным А.В.Каштана (1967), кокцигодиния возникает у 10-15% больных после травмы копчика. Чаще всего травматическую кокци-годинию авторы связывали с вывихами копчика (Хаса-нов Т.А., 1967; Битюгов И.Д., 1981 и др.) с последующим развитием остеохондроза и деформирующего артроза копчиковых суставов и постоянной травматизацией нервного сплетения (Рыжих Л.Н., 1956 и др.). Патоморфологическое исследование копчиковых позвонков выявило искривление в области сочленения. Межпозвонковый диск всегда был деформирован, особенно при вывихах, и дегенеративно изменен. Микроскопически выявлены разволокненные ткани диска с образованием кист, а также папилломатозные выросты. Любое нарушение целостности обильно иннервируе-мых костно-хрящевого и связочного аппаратов приводит подчас к длительным болевым проявлениям.
Глава ГУ. Синдромы поясничного остеохондроза
В диагностике важнейшее значение придавалось рентгенологическим признакам остеохондроза крестцово-копчи-кового диска: его уплотнению, субхондральному склерозу, костным разрастаниям. Часто обнаруживалась деформация копчика за счет подвывиха, большей частью кпереди. Существенный пересмотр проблемы был произведен в связи с клиническими исследованиями G.Thiele (1937). При наличии поясничного остеохондроза незначительные изменения в области копчика (небольшое отклонение его кпереди без подвывиха, расщепление крестцовых дужек и пр.) способствуют распространению болей с поясницы на копчиковую область. В таких случаях лечение, направленное на поясничные диски, избавляет от оставшихся упорных болей после лечения по поводу геморроя, трещин ануса и др. (Юмашев ГС. и соавт., 1970 и др.). В свою очередь, проктологи выделяют вторичную кокцигодинию, возникающую в связи с поражением смежных органов и тканей, в связи с проктитами, парапроктитами и пр. Явления ирритации в копчиковой зоне вызываются не только воспалительными процессами, но и миозитом и спазмами мышц тазового дна, что и обусловливает боль (Simpson J., 1929; Аминев A.M., 1956; Баркан М.Б., 1967). G.Thiele (1937) подчеркнул значение контрактуры леватора ануса. На основании перректаль-ного исследования он пришел к заключению, что кокциго-диния — это чаще боль не в самом копчике, а в тканях, расположенных латерально от него.
Жалобы при кокцигодинии сводятся к разнообразным болевым ощущениям в области копчика: ноющим, мозжащим, «судорожным», «разъедающим», часто «глухим», причем на этом фоне пароксизмально возникают ощущения жжения. Боли и парестезии иррадиируют нередко в анус, ягодицы, крестец, половые органы, нижнюю часть поясницы и задние отделы бедер. Они часто уменьшаются в положении больного стоя и усиливаются в положении на спине, сидя, особенно на жестком сидении, при акте дефекации, иногда при кашле, при наклонах туловища вперед, при вызывании симптомов растяжения. Эти симптомы связаны с мышечно-тоническими реакциями и соответствующим раздражением рецепторов фиброзных образований. Отсюда и характерная болезненность при боковом давлении на копчик, реже — при давлении на него сзади. По мнению B.Hackett (1956), такая болезненность при поражении крестцово-копчикового сочленения сочетается с отрицательным результатом перректального исследования, при котором боли не усиливаются. В тех случаях, когда имеет место синдром тазового дна или пудендонейропатия, прощупывается болезненная седалищная ость. По данным K.Lewit (1973), болезненность копчика лишь у 20% обследованных сочеталась со спонтанными болями.
Выше было указано, что импульсация из экстеро- и про-приоцепторов пораженных тканей ноги сказывается на начале и дальнейшем течении люмбальгии. Имеются данные о том, что клиническая картина этого болевого симптомо-комплекса, включая и картину кокцигодинии, меняется и при висцеральной патологии. Когда остеохондроз сочетается с колитом и заболеванием гениталий, у 88% этих больных висцеральные боли локализуются на пояснично-крестцово-копчиковом уровне (Петров Б.Г., 1973). З.З.Алимов (1973) выявлял отдачу болей в поясницу у ряда больных недеструктивной формой острого холецистита, обычно на 2-5 сутки развития висцерального заболевания. В.А.Дельва (1965) на-
блюдал подобное у больных инфарктом миокарда. Обстоятельную сводку заболеваний, при которых встречаются боли в пояснице, составил К.Ф.Канарейкин (1972). Следует, однако, учесть, что без второго очага, т.е. без одновременного поражения поясничной области, сами по себе указанные висцеральные заболевания не могут вызвать картину люмбальгии с ее характерными особенностями, описанными в этой главе.
Зона, в которой выявляются болевые точки на стороне больного органа или преимущественно на этой стороне, шире, чем зона спонтанных болей. То же касается и тонических реакций поясничных мышц. Эти симптомы при поражениях желудка локализуются обычно слева, при поражении двенадцатиперстной кишки — справа. В тех случаях, когда у обследуемого имеет место вертеброгенная люмбаль-гия, толчкообразная пальпация больного органа, особенно при колите и поражении гениталий, часто сопровождается отдачей боли в поясницу.
На характер поясничных болей могут влиять импульсы не только из тканей конечностей, из висцеральных очагов, но и из отдаленных отделов самого позвоночника. Проявления мышечно-тонических, нейродистрофических и вазомоторных нарушений в области копчика прослеживаются как хронические или хронически-ремиттирующие. Они обостряются в связи с воздействием статико-динамических факторов, охлаждения, метеорологических сдвигов и патологической импульсации из близрасположенных органов. Заболевание сопровождается часто ипохондрическими реакциями, обостряется под влиянием эмоциональных стрессов. При прямой травме копчика заболевание начинается остро, при хронической же травматизации, а также тогда, когда заболевание развивается в связи с местной инфекцией, кок-цигодиния развивается исподволь.
Боли в пояснице и ногах при шейном остеохондрозе описывались неоднократно. Уже в одном из первых сообщений, в котором речь шла о спинальной компрессии грыжей диска (Midleton G., Teacher J., 1911), указывалось на боли в пояснице и ногах у пациента со сдавлением нижнего грудного отдела спинного мозга на стороне грыжи диска. В 1925 г. H.Parker и A.Adson описали больного, у которого подобное сдавление верхнегрудного отдела спинного мозга сопровождалось болью, иррадиировавшей вниз в обе ноги всякий раз, когда больной сгибал голову. В последующем при спинальной компрессии у больных шейным остеохондрозом отмечались кордональные симптомы Лермита, причем не только в единичных случаях (Clarke E., Robinson P., 1956), но и довольно часто, даже у половины больных (O'ConneU., 1955). Интересными представляются три наблюдения T.Langfitt и F.Elliott (1967), в которых кордональные боли в пояснице и ногах были единственными симптомами шейной спинальной компрессии. Удаление опухоли или грыжи диска на шейном уровне приводило к исчезновению болей в пояснице и ногах. В отличие от поясничных дискогенных болей и парестезии, кордональные боли в пояснице и ногах, обусловленные шейной спинальной компрессией, не зависят от нагрузок на поясничный отдел; они не уменьшаются при растяжении поясничного отдела позвоночника. Наоборот, боли иногда уменьшаются при переходе в вертикальное положение и при ходьбе, особенно ночью. По характеру они тупые, сверлящие, им нередко предшествуют парестезии в обеих ногах и нижних отделах туловища. В отдельных слу-
Ортопедическая неврология. Синдромология
чаях наступает внезапная кратковременная слабость в обеих ногах, причем на той стадии, когда нет еще других, в том числе пирамидных, спинальных расстройств.
Шейная дискогенная патология может проявляться на поясничном уровне не только кордональными болями, но и местными поясничными дискогенными синдромами, в первую очередь люмбальгией. Среди больных, у которых имеется сочетание синдромов шейного и поясничного остеохондроза, обострение в 20% дебютирует болями в шее (Бобровникова Т.Н., Заславский Е.С., Каменщикова Р.Я., 1971). Присоединяющаяся люмбальгия или люмбоишиаль-гия, реже корешковый синдром в абсолютном большинстве наблюдений развивается на той же стороне, что и синдром шейного остеохондроза (Frykholm R., 1951; Torkildsen A., 1956; Teng P., Papatheodoron С, 1964). Известны также случаи, в которых поясничная патология возникает первично, а шейная присоединяется в последующем (Штульман Д.Р., Макарова Е.В., Румянцев Ю.В., 1967). В последние годы в связи с нашими данными о позных миоадаптивных синдромах, о так называемых двигательных стереотипах в литературе появилось много публикаций по такого рода взаимовлияниям различных звеньев двигательной системы (Janda V., 1979; Lewit К., 1985; ВасильеваЛ.Ф., 1991 имн. др.).
Таким образом, взаимосвязь синдромов поясничного остеохондроза с патологией других отделов опорно-двигательного аппарата и внутренних органов, периферических отделов нервной системы является клинической реальностью. К этому следует присоединить психогенные влияния на синдромы поясничных болей и другие церебральные влияния, о которых пойдет речь при обсуждении деформаций позвоночника. Все эти биомеханические, нейрогенные и не обсуждавшиеся в данной главе гуморальные факторы, присоединяясь к непосредственному действию пораженного диска, способствуют созданию разнообразных проявлений болевых поясничных синдромов.
Приводим клиническую иллюстрацию люмбальгии, прослеженной в течение продолжительного периода.
Больной Ю., 51 год,врач. В возрасте 37 лет в течение шести дней лежал в постели по поводу люмбаго. Настоящее обострение началось без видимого повода, если не считать попытку разносить тесную обувь и возникшее одновременно обострение хронического тонзиллита. На второй день после начала этого обострения стал испытывать тупые боли в крестцово-подвздошной области слева. Особенно неприятными они становились в момент вставания со стула (первые шаги делал не разгибаясь), в постели при значительном поясничном кифозировании, например, в положении на спине на высокой подушке. В положении стоя наклон впереди вправо, начиная с 10-15°, становился болезненным. Боль в крестцово-подвздошной области и ягодице усиливалась в момент вращения бедра внутрь и уменьшалась при его отведении. В период обострения объективно определялся блок движений в нижнепоясничном отделе позвоночника вправо. Напряжение левой многораздельной мышцы сохранялось при стоянии на левой ноге. При наклоне вперед ки-фозирование было недостаточным — 2 мм по курвиметру, не доставал пальцами рук 40 см до пола. Разгибание происходило свободнее и было безболезненным. Определялся положительный симптом Боннэ-Бобровниковой слева, а при вызывании симптома Ласега на 60-70° боль появлялась в пояснице. Незначительная местная болез-
ненность определялась в зоне межостистой связки и сустава между IV и V поясничными позвонками и в верхних отделах крестцово-подвздошного сочленения слева, а также в области левой грушевидной мышцы. Через
25 дней после начала обострения поехал в командировку, где вновь усилились боли, вернулась прежняя разбитость. Через 4-5 суток боли почти прекратились. Оставалось чувство дискомфорта в пояснице, которое переходило в нерезкую боль в момент вставания со стула. Через два месяца нерезкие боли стал испытывать справа, а не слева, они слегка усиливались в момент наклона влево. Через полгода после начала обострения во время отпуска исчезли и все эти незначительные остаточные болевые ощущения. Еще через год после купания в непривычно для больного холодной воде появился опоясывающий лишай слева в зоне 7-10 грудных дерматомов. Температура тела была в течение 10-й дней непостоянно субфе-брильной (принимал тетрациклин), лейкоцитоз крови — 8000, РОЭ — 13 мм/час. Испытывал чувство общей разбитости. На 10 день появилась распирающая, рвущая боль, но только в паравертебральной зоне под левой лопаткой. Боль усиливалась при резких движениях в плечевых суставах, а также ночью, в покое. Она испытывалась в глубине, «в мышцах, в ребрах». В положении больного стоя, при значительном наклоне вперед, а также лежа на животе под левой лопаткой определялось паравертеб-ральное выбухание протяжением в 6-8 см. Пальпирующими пальцами ощущалось очень болезненное уплотнение мышечной массы в одной точке. Здесь же зона гиперестезии. Поколачивание по остистым отросткам не вызывало неприятных ощущений, но при интенсивной пальпации появлялась значительная болезненность в зоне Vl-Х грудных позвонков. Со стороны поясничной области — ни субъективных, ни существенных объективно выявляемых расстройств. Нерезкие боли под лопаткой оставались в течение 3-4 месяцев, а затем бесследно исчезли. При осмотре через три года (1973 г.) жалоб нет, лордоз по курвиметру 18 мм, при максимальном разгибании —
26 мм, при максимальном сгибании — 18 мм. Едва заметное визуально и пальпаторно преобладание напряжения левой многораздельной мышцы, но при стоянии на левой ноге мышца выключалась полностью. На спондилограм-мах, выполненных в период ремиссии, — некоторое уплощение IV поясничного диска с незначительным утолщением противолежащих замыкающих пластинок. Специальное лечение люмбальгии по настоянию больного не проводилось.
Осмотр еще через три года (1976 г.). Лишь однажды в возрасте 56 лет появилось чувство распирания, «кола» в пояснице слева. Боль чуть уменьшилась после грелки, но оставалась всю ночь. Затем, в возрасте 58 лет, долго расчищая снег у гаража, почувствовал нерезкую ноющую боль в пояснице, о которой тут же, прекратив работу вна-клон, забыл. В 73 года, т.е. через 36 лет после первого обострения, в момент быстрого наклона вперед ощутил нерезкую боль в пояснице, а через несколько дней возникли жестокие проявления компрессии Ls и Si корешков (описание см. ниже).
Таким образом, люмбальгия началась у мужчины в 51 год. Из провоцирующих факторов можно было бы назвать незначительное обострение хронического тонзиллита. В прошлом обычно на основании подобного рода анамнестических сведений (т.е. по принципу: после этого, значит из-за этого) и рождались представления об «инфекционном
Глава TV. Синдромы поясничного остеохондроза
|

|
|
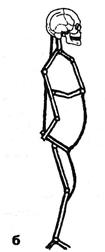
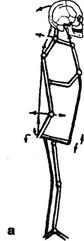
Рис. 4.2. Модель человеческого тела (по Giintz E, 1958). Зависимость сагиттальных изгибов позвоночника от степени наклона таза. Соответствующие изгибы в коленном суставе.
причинном факторе». Однако обострение это без изменений в анализах крови, без повышения температуры тела — одно из многочисленных у больного. Больше того, развитие истинной нейротропной герпетической инфекции у того же больного ничем не сказалось на давно пораженной остеохондрозом поясничной области: за 14 лет до появившейся люмбальгии у больного был приступ люмбаго. Интересно, что и клинические проявления в вертебропаравертебраль-ной области при истинном инфекционном поражении корешка в ганглиорадикулярном участке у того же пациента были иными, чем те, которые отмечались в зоне люмбальгии. Боли в паравертебральных мышцах, пораженных ней-роинфекцией, испытывались не только днем при их синер-гическом напряжении при движениях рук, но и ночью. Остистые отростки были болезненны на большом протяжении. Сами паравертебральные мышцы выглядели и ощущались не напряженными, а разбухшими. У больного развивалась люмбальгия — одно из вертеброгенных заболеваний, которое проявляется рефлекторной реакцией паравертебральных мышц на моносегментарное позвоночное поражение. Что касается провоцирующей роли травматизации стопы при разнашивании тесной обуви, то такого рода эксте-ро-, проприоцептивные воздействия как факторы, участвующие в формировании вертеброгенных синдромов, наблюдались нами часто. Активная мышечно-контрактурная фиксация позвоночника привела к почти полному исчезновению лордоза. Даже вставая со стула, больной сохранял согнутое положение поясницы. Попытки встать, разогнуться, т.е. преодолеть эту контрактуру, приводили к усилению болей. Боли усиливались и при нагрузке на разгибатели поясницы при длительном положении сидя, когда эти мышцы удерживают туловище от падений вперед, а также при растяжении этих мышц в согнутом положении лежа на боку, при попытке наклониться в здоровую сторону. Выражением мышечно-тонической реакции являлось напряжение паравертебральных мышц слева. Напряжение оставалось и в положении стоя на ипсилатеральной левой ноге. Это происходило, судя по всему, вследствие раздражения рецепторов фиброзных тканей как самих напряженных мышц, так и связок, и суставных капсул. Об этом говорит болезненность соответствующих точек межостистых связок и капсулы левого крестцово-подвздошного сочленения. Передняя часть капсулы связана с грушевидной мышцей, которая так-
же была слегка вовлечена в процесс и при натяжении которой (ротация бедра внутрь) боль усиливалась. Нагрузки на пораженные позвоночные сегменты при вызывании симптома Ласега приводили к раздражению болевых рецепторов в этих сегментах и к усилению боли. Учитывая подострое развитие поясничных болей, хронически-ремиттирующее течение всего заболевания, характерные мышечно-тониче-ские расстройства, типичные болевые точки и характерные рентгенологические изменения, диагноз должен быть сформулирован так: люмбальгия с негрубыми проявлениями синдрома грушевидной мышцы слева с умеренными болевыми ощущениями, выпячивание диска Liv-v-
Дата добавления: 2015-04-07; просмотров: 1493;
