Синдром внутричерепной гипертензии (ВЧГ).
Синдром ВЧГ относится к общемозговым синдромам. Чтобы представить за счет чего повышается внутричерепное давление при заболеваниях головного мозга, необходимо знать доктрину Монро-Келли, предложенную этими двумя авторами более 200 лет назад. Суть доктрины заключается в следующем. Внутричерепные объемы (рис. 5) заключены в ригидном костном образовании – полости черепа и суммарный объём внутричерепных компонентов (кровь, ликвор и мозговое вещество) остается постоянным.
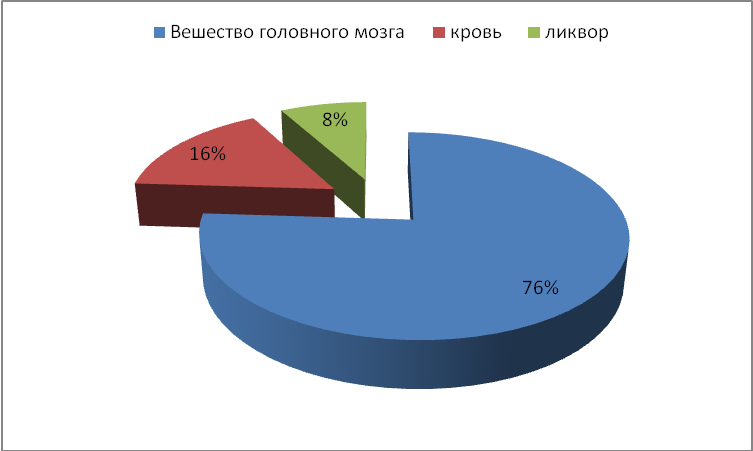
Рис. 5. Соотношение внутричерепных объемов
Основное место в соотношении внутричерепных объемов принадлежит головному мозгу, на долю которого приходится 76%. 8% объема внутричерепного содержимого (ОВЧС) занимает ликвор. Оставшиеся 16% - это артериальная и венозная кровь, протекающая по сосудам головного мозга и синусам полости черепа. В норме объем полости черепа больше, чем ОВЧС, т.е. в полости черепа имеются так называемые резервные пространства, объем которых увеличивается с возрастом в силу атрофических процессов головного мозга. При появлении в полости черепа дополнительного объема (гематома, опухоль) объем внутричерепного содержимого компенсаторно уменьшается, в первую очередь за счет ликвора, а затем за счет уменьшения кровенаполнения головного мозга. При дальнейшем увеличении в размерах дополнительного патологического внутричерепного объемного образования эти компенсаторные возможности исчерпываются, и внутричерепное давление начинает повышаться.
Клиническими симптомами ВЧГ являются головная боль, рвота, головокружение и нарушение сознания. Охарактеризуем эти симптомы последовательно.
1. Головная боль
Источником болевых ощущений при ВЧГ является давление увеличенного объема внутричерепного содержимого на твердую мозговую оболочку (ТМО), которая имеет большое количество болевых рецепторов. Так как избыточному давлению подвергается вся ТМО, то боль является диффузной. По причине давления на твердую мозговую оболочку изнутри полости черепа головная боль имеет распирающий характер. Следующая характеристика боли – ее постоянный характер. Головная боль при ВЧГ имеет суточную динамику – она достигает максимума в ночные и утренние часы. Так как больной во время сна находится в горизонтальном положении, происходит затруднение оттока венозной крови и ликвора из полости черепа, что приводит к дополнительному увеличению ОВЧС.
2. Рвота
Рвота возникает на высоте головной боли, т.е. в ночные, а чаще в утренние часы, сразу после сна и, следовательно, не связана с приемом пищи. Она не имеет предвестников в виде чувства тошноты и возникает внезапно, не принося облегчения.
3. Головокружение
О головокружении при ВЧГ следует сказать, что оно отличается от вестибулярного головокружения тем, что имеет постоянный и несистемный характер.
4. Нарушение сознания
Речь идет о нарушении сознания, а не о его утрате. ЧМТ всегда сопровождается более или менее длительной утратой сознания в момент травмы. Если при травме не было утраты сознания, то диагноз ЧМТ является сомнительным. Ясное сознание соответствует субъективному ощущению, формирующемуся в результате взаимодействия личности с внутренним и внешним миром, и проявляется прежде всего адекватной реакцией на внешние раздражители. Различают качественные и количественные аспекты сознания. Уровень бодрствования является основной количественной характеристикой сознания. Содержательная часть и ясность сознания представляют собой его качественные характеристики. Во всем мире нарушения сознания оцениваются по шкале комы Глазго, предложенной еще в 60-ых годах прошлого столетия. По этой шкале по баллам оценивают 3 параметра: открывание глаз, словесный ответ и двигательный ответ (рис. 6).

Рис. 6. Школа комы Глазго
Результаты оценки сознания приведены на рисунке 7.

Рис. 7. Результаты оценки сознания по ШКГ
Шкала комы Глазго позволяет провести бальную оценку сознания. Однако является весьма приблизительной и далеко не в полной мере отражает суть происходящего. Неудовлетворенность этой шкалой побудила группу отечественных исследователей во главе с нейрохирургом акад. А.Н. Коноваловым предложить отечественную классификацию нарушений сознания. Также как и в ШКГ в отечественной классификации выделяют ясное сознание, оглушение, сопор и кому. Ясное сознание - это термин, указывающий на то, что индивид адекватно ориентируется в месте, времени, в обстановке, ситуации и в собственной личности. Оглушение делится на две степени тяжести: умеренное (I), глубокое (II). При оглушении I больной сидит, т.к. стоять ему тяжело, но все-таки он в состоянии поддерживать вертикальное положение. Сидит с опущенной головой, гиподинамичен (малоподвижен), не интересуется окружающим. На вопросы отвечает с некоторой задержкой тихим голосом. Пациент доступен для диалога (с ним можно поговорить о его семье, работе и т.д.). Для того чтобы оценить степень нарушения сознания врач должен задать вопросы, позволяющие ему понять ориентируется ли пациент в месте, во времени и собственной личности. Ориентация в месте: «Где вы находитесь?», ориентация во времени: «Какой сейчас год? Какое время года? Какое время суток?», ориентация в собственной личности: «Сколько вам лет?» На все эти вопросы пациент в оглушении I отвечает правильно. При оглушении II пациента доставляют в приемное отделение на каталке, т.к. он не в состоянии поддерживать вертикальное положение. Пострадавший производит впечатление спящего человека. На обращение открывает глаза, фиксирует взор. Пациент не доступен для диалога. На вопросы отвечает односложно с большой задержкой. Часто для того чтобы получить ответ необходимо несколько раз повторить один и тот же вопрос громким голосом, еще лучше «потормошить» больного. По ответам можно судить, что больной дезориентирован в месте, во времени и в собственной личности. Он не правильно называет место, где находится. В приемном покое, или даже в машине скорой помощи вы услышите, что он находится дома, или на работе, или на даче и т.д. Пациент дезориентирован во времени, неправильно называя текущий год, текущий сезон, время суток. Пострадавший также дезориентирован в собственной личности и ошибается в своем паспортном возрасте. Если больного с оглушением II оставить в покое, то он закрывает глаза и засыпает, следовательно, для оглушения II характерны также быстрая истощаемость и сомнолентность (сонливость). Сопор (от лат. sopor — оцепенение, вялость, сон). Больной лежит с закрытыми глазами, производя впечатление спящего. На обращение не реагирует. Словесный контакт отсутствует. В ответ на болевое раздражение открывает глаза, не фиксируя взгляд, на лице появляется гримаса боли, пострадавший может застонать (это максимум, что вы можете от него услышать). Такие реакции не имеют никакого отношения к сознанию. Тем не менее, больной, находящийся в сопоре, все-таки еще находится в сознании. Определить это мы можем на основании его ответа на болевые раздражения, который является целесообразным. Целесообразный (адекватный) ответ на болевое раздражения - это локализация источника раздражения рукой и его устранение (или хотя бы попытка этого действия). Следовательно, при проверке ответа на болевое раздражение мы должны наносить его в разных участках тела. Если больной совершает хотя бы попытку движения рукой в сторону наносимого болевого раздражения, то он находится в сопоре.
Кома (от греч. κῶμα — глубокий сон). Врачи древней Греции назвали это состояние глубоким сном на основании признака непробуждаемости в виде отсутствия открывания глаз в ответ на раздражения. Как следует из выше изложенного, больные в оглушении II, сопоре производят впечатление спящих, но при оглушении II больной открывает глаза («пробуждается») в ответ на обращение, при сопоре – в ответ на болевое раздражение. В случае комы, реакции в виде открывания глаз, мы не увидим ни при каких раздражениях («непробуждаемость»). В ответ же на болевые раздражения возникают лишенные целесообразности, патологические двигательные ответы. В зависимости от их характера, или их отсутствия, а также от состояния витальных функций, кома делится на три степени тяжести: кома I, кома II, кома III.
Кома I. В ответ на болевое раздражение пациент совершает стереотипное медленное, тоническое сгибание верхних конечностей (конечности, если имеется гемипарез) в локтевых суставах. При этом кисти расслаблены и находятся в висячем положении (Рис. 8). Такой ответ также называется декортикационной (de – отсутствие, cortex – кора головного мозга) ригидностью, в состав которой также входит экстензорно-пронаторное положение стоп. Термин «декортикационная ригидность» пришел в медицину из нейрофизиологии. На ранних этапах ее развития функции головного мозга изучали на животных методом перерезок и экстирпаций. При перерезке головного мозга на уровне лучистого венца (под корой) у животных развивалось именно такое перераспределение мышечного тонуса.
Рис. 8. Кома I. Двигательный патологический ответ на болевое раздражение
Следует сказать, что исследование ответов на болевое раздражения у больных находящихся в коме подразумевает нанесение массивных болевых раздражений (давление на точку выхода I ветви тройничного нерва, давление средним межфаланговым суставом указательного пальца на грудину, давление карандашом на ноготь) (рис. 9).

Рис. 9. Методика исследования двигательного ответа на болевое раздражение у больных, находящихся в коме
При коме первой степени тяжести – витальные (жизненно важные) функции стабильны. У больных определяется адекватное дыхание с частотой дыхательных движений не более 20 и достаточной глубиной дыхательной экскурсии грудной клетки. Артериальное давление (АД) у больных в коме I, как правило, повышено. Повышение артериального давления и появление брадикардии при ВЧГ впервые описал Х. Кушинг. Эта реакция организма на ситуацию внутричерепной гипертензии носит название рефлекса Кушинга. Рефлекс Кушинга имеет компенсаторный характер. При увеличении объема ВЧС артерии коры головного мозга придавливаются к внутренней поверхности костей черепа, что приводит к уменьшению перфузионного давления в них (церебральное перфузионное давление – ЦПД), которое рассчитывается по формуле: ЦПД = системное артериальное давление (САД) – внутричерепное давление (ВЧД). Следовательно, повышение системного артериального давления является компенсаторной реакций, направленной на повышение ЦПД. Из сказанного следует, что проведение гипотензивной терапии при повышении АД у больного с ВЧГ не только бессмысленно, но и вредно. Это правило не распространяется на ситуации, когда верхнее давление превышает 190 мм рт. ст. При таком давлении происходит срыв регуляторных механизмов мозгового кровообращения и помимо суженных сосудов появляются сосуды, находящиеся в состоянии дилатации. В такой ситуации возникает реальная угроза развития церебрального кровоизлияния.
Кома II. В ответ на болевое раздражение у больных возникает экстензорно-пронатороное (экстензия – разгибание, пронация – поворот кнутри) тоническое движение верхними конечностями (рис. 10). Такой ответ называется децеребрационной (de – отсутствие, cerebrum – большой мозг) ригидностью (комментарий см. – кома I). Шея находится в состоянии гиперэкстензии.
Рис. 10.Кома II. Двигательный ответ на болевое раздражение
В зависимости от состояния витальных функций кома второй степени тяжести делится на кому II А и кому II Б. При коме II А витальные функции стабильны и еще сохраняется рефлекс Кушинга. Для комы II Б характерно нарушение витальных функций. В первую очередь это касается функции дыхания. У больных развиваются патологические типы дыхания. Наиболее часто встречается центральная одышка и реже периодическое дыхание Чейн-Стокса (рис. 11). Центральная одышка характеризуется частым, поверхностным дыханием. Частота дыхательных движений может достигать 60 и более в 1минуту. При такой частоте дыхания грудная клетка не в состоянии совершать достаточный объем дыхательного движения, поэтому дыхание поверхностное.

Рис. 11. Спирография при коме IIБ. 1 – центральная одышка, 2 – дыхание Чейн-Стокса
Так как у больных имеется тризм (патологическое напряжение) жевательной мускулатуры, то выдох совершается через плотно сжатые губы. Поэтому дыхание у этих больных шумное. Следующая характерная черта центральной одышки – равнофазность дыхательных движений. Если в норме выдох длиннее вдоха, то при центральной одышке фаза вдоха равна фазе выдоха. Шумное, частое, равнофазное дыхание послужило поводом для второго названия этого типа дыхания. Центральную одышку еще называют «машинным» или «механическим» дыханием. Второй тип патологического дыхания – дыхание Чейн-Стокса - характеризуется периодами нарастающих по амплитуде дыхательных движений. По достижении максимальной амплитуды следует фаза уменьшения амплитуды дыхания. Между такими периодами имеется фаза апноэ. Эти типы дыхания называются патологическими не только потому, что они отражают патологию дыхательного центра. Они патологические по своей сущности, так как не обеспечивают необходимой оксигенации организма. Эти типы дыхания приводят к развитию гипоксии, в том числе, и головного мозга. При коме IIБ у больного уже выявляется артериальная гипотония, еще не достигающая критических значений (например, у нормотоника может определяться давление 100/60 мм рт. ст.). Но если мы вспомним сказанное о компенсаторном значении повышения системного АД при ВЧГ, то становится понятным, что головной мозг больного испытывает ишемию. Травма, гипоксия и ишемия головного мозга сопровождается травматическим, гипоксическим и ишемическим отеком, что приводит к дальнейшему увеличению объема внутричерепного содержимого и нарастанию ВЧГ. Сказанное делает понятным на данном этапе необходимость реанимационных мероприятий, включающих в себя лечебный наркоз, искусственную вентиляцию легких и поддержание АД на постоянном уровне. Процесс неуклонного роста ОВЧС приводит к ситуации, при которой исчерпываются компенсаторные возможности резервных пространств полости черепа, наступает критическая декомпенсация состояния больного, а ВЧГ переходит в неуправляемую стадию.
На рисунке видно, что за счет резервных пространств полости черепа по мере увеличения внутричерепного содержимого на 1 – 2 участке кривой ВЧГ растет медленно. На 2 – 3 участке рост ВЧГ становится более интенсивным (субкомпенсация). 3 – 4 – резкий скачок внутричерепного давления (декомпенсация, неуправляемая ВЧГ).
Наши терапевтические возможности ограничиваются 1 – 2 – 3 участком кривой. 3 - 4 участок кривой клинически характеризуется развитием комы III, которая является по сути агональным (терминальным) состоянием.
Кома III характеризуется тотальной арефлексией, диффузной мышечной атонией и грубыми нарушениями витальных функций. У больного определяется отсутствие всех рефлексов (сухожильных, защитных, фотореакций зрачков и т.д.), отсутствует двигательная реакция на боль. Дыхательная функция характеризуется брадипноэ не чаще 10 дыхательных движений в минуту. Дыхание нерегулярное по частоте и амплитуде (атактическое дыхание) (рис. 13).
Рис. 13. Кома III. Спирография. Атактический тип дыхания
У больного имеется артериальная гипотония, достигающая критических значений (например, 40/20 мм рт. ст.).
Дата добавления: 2015-05-28; просмотров: 2305;
