Рак ободочной кишки
Актуальность проблемы и распространенность заболевания
Ведущая роль в причинах смертности от онкологических заболеваний по‑прежнему принадлежит опухолям органов пищеварения, в том числе и колоректальному раку. Индивидуальный риск развития данного заболевания достигает 5–6%. Это означает, что в течение жизни 1 из 20 человек заболевает раком этой локализации. Ежегодно в мире диагностируется около 1 миллиона новых случаев рака ободочной кишки. В России, как и во многих европейских странах и странах Северной Америки, заболеваемость раком ободочной кишки в последние годы неуклонно возрастает, давно превысив аналогичные показатели рака прямой кишки, составив 16,2 на 100 тысяч населения.
Лишь у 20 % больных рак диагностируется в I–II стадиях. Большая часть новообразований ободочной кишки (около 40 %) выявляется в III стадии. У каждого третьего больного с впервые в жизни установленным диагнозом рака ободочной кишки выявлены отдаленные метастазы. И только около 2 % опухолей выявляется при профилактических осмотрах.
Этиология
Причины возникновения рака ободочной кишки в достаточной степени не изучены, хотя известны основные факторы риска развития данного заболевания.
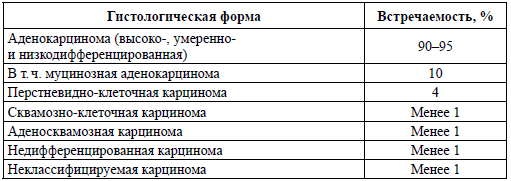
Таблица 2. Гистологическая классификация рака ободочной кишки
1. Возраст пациентов старше 50 лет. После 40 лет возрастает количество аденом и других новообразований толстой кишки. После 50 лет риск развития колоректального рака удваивается в каждую последующую декаду жизни. 2. Особенности питания. К диетическим факторам, повышающим риск развития рака ободочной кишки относятся: избыточное употребление жиров, избыточное питание, чрезмерное употребление алкоголя (особенно пива), употребление пищи с ограниченным содержанием клетчатки.
3. Генетические синдромы (см. Доброкачественные опухоли).
4. Предшествующие заболевания: аденомы ободочной кишки, неспецифический язвенный колит, болезнь Крона ободочной кишки, ранее перенесенный рак ободочной кишки, ранее перенесенный рак женских гениталий или молочной железы.
5. Наличие в анамнезе колоректального рака у кровных родственников.
Классификация рака ободочной кишки
По характеру роста различают экзофитные и эндофитные опухоли. Экзофитные опухоли растут в просвет кишки в виде полипа, узла или ворсинчатого образования, напоминающего цветную капусту. При распаде экзофитной опухоли возникает блюдцеобразный рак, который имеет вид язвы с плотным дном и валикообразными краями, выступающими над поверхностью непораженной слизистой.
Эндофитный (инфильтративный) рак растет преимущественно в толще кишечной стенки. Опухоль распространяется по периметру кишки и охватывает ее циркулярно, вызывая сужение просвета. При распаде эндофитного рака видна обширная плоская язва, расположенная по периметру кишки со слегка приподнятыми плотными краями и неровным дном (язвенная или язвенно‑инфильтративная форма). Эндофитные опухоли чаще встречаются в левой половине ободочной кишки.
Наиболее часто рак развивается в сигмовидной (у 50 %) и слепой (у 15 %) кишке, реже в остальных отделах (восходящая кишка поражается у 12 %, печеночный изгиб – у 8 %, поперечная кишка – у 5 %, селезеночный изгиб – у 5 %, нисходящая кишка – у 5 %).
Рак ободочной кишки возникает в слизистой оболочке, затем переходит на все слои кишечной стенки и выходит за ее пределы, прорастая в окружающие органы и ткани. Распространение опухоли по протяжению кишечной стенки незначительное, даже при эндофитном росте не превышает 4–5 см, составляя чаще всего 1–2 см.
Гистологическая классификация рака ободочной кишки представлена в таблице 2:
Специфической особенностью рака ободочной кишки является довольно длительное местное распространение опухоли (включая прорастание в окружающие органы и ткани) при отсутствии метастазов в регионарные лимфатические узлы, они могут появиться довольно поздно. Метастазирование опухоли происходит лимфогенным (у 30 %), гематогенным (у 50 %) и имплантационным (у 20 %) путем.
Лимфогенный путь. Различают 3 этапа метастазирования в регионарные лимфатические узлы:
I этап – эпиколические и параколические лимфатические узлы;
II этап – промежуточные или собственно брыжеечные лимфатические узлы;
III этап – парааортальные, в область корня брыжейки ободочной кишки.
Обычно поражаются метастазами последовательно каждая группа, но нередко бывают исключения и метастазы могут быть найдены в промежуточной или базальной группе, а эпипараколические лимфатические узлы остаются интактными.
Далее лимфа собирается в лимфатическую цистерну, расположенную поперечно в области 1‑2‑го поясничных позвонков. От цистерны лимфа по грудному лимфатическому протоку вливается в венозную систему в области левого венозного угла (место слияния подключичной вены с внутренней яремной). Там же обычно определяются надключичные метастазы.
Гематогенный путь метастазирования связан с прорастанием опухоли в венозную сеть с последующим распространением по току крови – прежде всего в печень, легкие, кости и другие органы.
Имплантационный путь метастазирования, или контактный, связан с прорастанием опухолью всех слоев стенки кишки, отрывом раковых клеток от основной массы опухоли и их имплантацией по брюшине. Эти раковые клетки дают начало мелкобугристому высыпанию, называемому канцероматозом брюшины. Последний обычно сопровождается раковым асцитом. Проявлением канцероматоза являются метастазы в пупок и по брюшине малого таза. Эти метастазы могут быть определены при пальцевом ректальном и вагинальном исследованиях. Их обнаружение свидетельствует о запущенном процессе.
Дата добавления: 2015-05-13; просмотров: 1074;
