Соответствие различных диагностических признаков
Наиболее типичная ситуация, когда в интенсивной медицине, по крайней мере хирургического профиля, за диагностическими ошибками в оценке системы кровообращения следует трагическая развязка, - случаи кровотечения. Поскольку большинство из нашей братии ориентированы преимущественно на патологию именно хирургического профиля, постольку в данном параграфе уместно обсуждать соответствующие обстоятельства. Чтобы уяснить важность оценки любого очень информативного диагностического признака именно в его взаимосвязи с другими симптомами, попытаемся разобраться в ситуации операционной кровопотери.
В случаях кровотечений опасности и диагностических, и лечебных ошибок подстерегают любого из нас как на этапе оценки кровопотери, так и при расчете адекватности ее возмещения.
Вполне естественно начать с оценки величины кровопотери. К сожалению, основным мерилом здесь остается ОПЫТНЫЙ ГЛАЗ ХИРУРГА. Последние 3 слова выделены не кавычками, а крупным шрифтом преднамеренно. Формально организация хирургической помощи у нас предусматривает далеко не первую роль анестезиолога в лечении операционной кровопотери. Течет кровь из-под ножа хирурга, гемотрансфузию во время операции проводит трансфузиолог. Анестезиолог как бы в стороне. И практически в административном плане за кровопотерю и гемотрансфузионные осложнения взыскания накладывают, как правило, не на анестезиологов. Казалось бы, зачем нам, анестезиологам, шевелить эти узлы? Как бы ни облегчалась наша жизнь ограждающими нас административными мерами, ничто, связанное с операционной кровопотерей и ее последствиями, не выходит за пределы забот анестезиолога. И мудрые хирурги, смиренно несябремя ответственности за пролитую кровь, с почтением и благодарностью принимают все, что делают по этому поводу "на общественных началах" анестезиологи, если последние не менее мудры. Мудрого хирурга не требуется убеждать, что его многоопытный глаз определит кровопотерю с точностью, заведомо меньшей, чем ее определяет трансфузиолог или анестезиолог. Я не знаю ни одного случая,- когда кровопоторю как-то оценил сам трансфузиолог. Во-первых, для временных (буквально на час) трансфузиологов эти обязанность - дссадная накладка на его основную работу. Во-вторых, не cyществует административных стимулов для принуждения траисфузиолога оценивать операционную кровопотерю. Если его и заставит это делать, он все равно оценку спросит у анестезиолога. В общем, при всяческом содействии сохранению формального status quo анестезиологу не уклониться от участия в оценки кроволотери и расчете ее восполнения. А укпонившийся-таки в итоге получает забот еще больше.
Операционная кровопотеря - предмет заботы анестезиолога с первого осмотра больного. Хирург знает своего пациента лучше анестезиолога, Но анестезиолог лучше хирурга знает физиолого-биохимические предпосылки к кровопотере и перспективы ее купирования. Эти знания используются при анализе данных предоперационного обследований Здесь речь не пойдет о показателях гемокоагуляции и проницаемости кровеносных сосудов. Литературных источников с такой информацией хватает. Стоит лишь отметить, что большинство случаев массивных операционных кровопотерь происходит на фоне нормальных предоперационных показателей свертывания-противосвертывания крови. Тогда зачем их предварительно анализировать? Вот тут-то и проявляется роль МЕЛОЧЕЙ.
Во-первых, определимся в анестезиологическом понимании нормы. 250 тысяч тромбоцитов в 1 мм3 - норма, и 200 тысяч - тоже норма. Даже если содержание тромбоцитов в крови не ниже 100 тысяч в 1 мм3, этот однократно определенный показатель сам по себе еще не свидетельство какой-то патологии. Спонтанная кровоточивость возникает только при тромбоцитопении 30 тысяч в 1 мм3 и ниже (З.С. Бйркаган, 1988; А.А. Маркосян, 1966; И.Н. Мокеев, 1996; И.А. Шамов, 1986). В большинстве случаев предоперационных осмотров анестезиолог находит такие результаты обследования, какие формально позволяют заявлять о неожиданности катастрофы, Но только формально. На самом деле как раз правилом является то, что для операционно-анестезиологических осложнений бывают предпосылки, заранее не выявляемые. Наши возможности по прогнозированию осложнений недостаточные, тем не менее далеко невсе из реальных таких возможностей используются. Вернемся к тромбоцитам. Для многих патологических состояний характерны изменения свертывающей системы крови, близкие к срыву в катастрофу. Они не проявляются функционально, нобез особых затрат находятся. Таков поздний токсикоз беременных (В.Н. Серов, А.Д. Макацария, 1987; В.Н. Серов и соавт., 1989). Анестезиолог обязан насторожиться, увидев однонаправленные изменения какого-либо показателя. Стойкая тенденция к снижению содержания тромбоцитов в крови при токсикозе беременных, даже если этот показатель не вышел за предел нормы, - признак опасности тромбогеморрагического синдрома. Для выявления этого признака требуется повторение анализов крови. При однократном анализе крови об опасности тромбогеморрагического синдрома предупреждает сочетание симптомов, например, снижение содержания в крови тромбоцитов и наличие продуктов деградации фибрина (X. Дон, 1995). Адекватное предоперационное обследование пациента - забота уже лечащего врача. Тромбоциты - только пример конкретизации общей закономерности, соответствующей оценке любой функциональной системы. К сожалению, для того чтобы своевременно выявлять предпосылки к осложнениям, кроме понимания нужен еще и интерес. Отсутствие его, в наших условиях вполне естественное, достаточно надежно прикрывается широким простором для формального отношения к делу. А это забота уже организаторов стратегии отечественного здравоохранения, интеллектуалы среди которых - экзотика. В результате организация предоперационной подготовки пациентов такова, что анестезиолог в свой первый перед операцией визит к больному получает совершенно недостаточно информации для систематизированной оценки состояния организма. А лечащий врач за лавиной своих забот предоперационное обследование (общепринятый не без умысла термин "преднаркозное" обследование - неправильный) воспринимает как досадную, но неизбежную мелочь. "Я травматолог. Вот повреждение, которое я должен исправить руками. Больной не может ждать. Какие еще тромбоциты? Зачем 30-летнему здоровяку электрокардиограмма?" В спор включается прогрессивный администратор. "Почему обследование недостаточное? Чего требует анестезиолог? Список мне! Сегодня же приказом по больнице обязываю всех обследовать по этому списку." А у следующего больного необходимое предоперационное обследование утвержденному списку не соответствует. Тут уж возмущается администратор: "Вас, Ивановых, не поймешь. Я не могу издавать приказ на каждый случай. Сочиняйте общепринятый список исследований." Принимается компромисс, все достоинства которого в конце концов обрушиваются на пациента. Опять неладно? Что же делать? Сей опус не инструкция для администраторов, а маячный проблеск для интеллектуалов.
Сигналы опасности катастрофы а системе кровообращения могут быть обнаружены и за ее пределами. Проанализировав кровопотерю при родоразрешении (преимущественно, но не только оперативном) в различных группах родильниц (от 8 до 22 женщин), а также некоторые дородовые гематологические показатели, мы (Л.Г. Малышева и соавт., 1991) выявили значимую прямую корреляцию (коэффициент корреляции от 0,46 до 0,68) между лейкоцитарным индексом интоксикации по Кальф-Калифу (в этих группах он был от 1 до 2) и величиной кровопотери, измеряемой анестезиологами гравиметрически. Кровопотеря была от 14 до 23 мл/кг. Это еще один пример (частый случай) общей взаимосвязи между функциональными системами организма.
Перед завершением разговора о соотношении различных диагностических признаков опасности гемодинамической катастрофы уместно еще задержать внимание на общем состоянии, на фоне которого может грянуть гром. Каковы исходные резервы данного организма? Здесь уже отмечалась постоянная реаниматологическая актуальность этого вопроса. Исходная централизация кровообращения или анемия - состояния, требующие соответствующих (специфических) действий. И заявления о неожиданности катастрофы на таком фоне убедительными считаться не могут. Анемия и централизация - это только два примера, общее число которых - бесконечность.
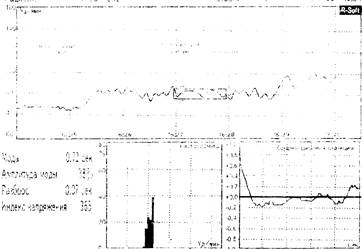
Вычислительная техника дает возможность не только быстро выполнить сложные диагностические мероприятия (как отраженным здесь математический анализ сердечного ритма), но и документировать результаты простейших диагностических тестов (учащение пульса при ортостатической пробе как показатель дефицита ОЦК).
Предусматривали катастрофу или нет, - кровь пролилась. Что делать? во-первых, оценить. Причем оценка нужна не после, а в процессе. В процессе? Как часто? Один глупец в состоянии назадавать столько вопросов, что все мудрецы не успеют ответить. Вопрос о частоте оценки кровопотери неуместен, т.к. решение его составная часть непрерывной цепи постоянно решаемых анестезиологом вопросов. А назначаемый на каждую операцию трансфузиолог - только исполнитель?Это он сам предпочитает взять себе такую роль. А по идее, он парательно с анестезиологом допжен решать этот вопрос непрерывно. По мнению В.В. Филатова (цит. по И.К. Пермякову, 1979) «трансфузиолог не только врач, но и химик, и бухгалтер».
Оценить операционную кровопотерю - это определить не только ее объем, но и значение для оперируемого потерянного объема крови и каждого ее компонента с учетом проведенной за время кровопотери инфузии. И эта задача решается на фоне сопоставления информации о показателях системы кровообращения с информацией о других функциональных отправлений. Одновременно оценивается перспектива динамики рассматриваемых показателей.
Пример.
На каком-то этапе операции одного из врачей (Пессимист) встревожила кровопотеря. Всегда находится оппонент (Оптимист), отрицающий тревогу. Взвешивание окровавленных салфеток убеждает далеко не всех (даже среди анестезиологов). Приглашается лаборант. Содержание гемоглобина в крови - 105 г/л. Ну чего тут тревожиться? Вполне приличный показатель. Обойдемся без гемотрансфузии. Обойдемся ли? Чтобы решить эту задачу, как раз и нужен учет целого ряда МЕЛОЧЕЙ:
- процент снижения концентрации гемоглобина в сравнении с исходной,
- масса тела оперируемого,
- роль гемодилюции влитыми растворами,
- времямежду эпизодом кровотечения и анализом крови (само по себе кровотечение концентрацию гемоглобина не меняет, для естественной гемодилюции на треть нужно до получаса, а наполовину - больше часа, так считают Б.С.Уваров и соавт., 1986),
- центральная и периферическая гемодинамика,
- диурез.
Располагая только этой информацией, любой врач, усвоивший программу первичной специализации по анестезиологии, обязан представить себе:
- сиюминутную значимость кровопотери,
- перспективу всех функциональных систем на этом фоне,
- оптимальный доступный лечебный комплекс,
- диагностические мероприятия для обеспечения обратной связи.
Следует еще помнить, что после этапа постгеморрагической гемодилюции из-за выхода воды в интерстиций концентрация гемоглобина может временно повыситься (Б.С.Уваров и соавт.,1986). Отечность тканей при этом без труда выявляется измерением окружности какой-то части тела (голень над стопой).
Приведенные выше рекомендации пригодны и для оценки кровопотери, и для оценки результатов ее коррекции.
На примере операционной кровопотери здесь представлено принципиальное положение о необходимости оценивать любые расстройства системы кровообращения, учитывая различные факторы и влияющие на нее, и зависимые от ее состояния.
4.1.4. Оценка эффективности лечения
При обсуждении представленной здесь проблемы будет сделана попытка высветить особенности, характерные для системы кровообращения. Принципиальная же основа вышеуказанной оценки общая для всех систем.
Одной из особенностей системы кровообращения в сравнении с дыханием является наличие механизмов автономной регуляции кровоснабжения различных органов. Кроме того, существует ранжировка, в соответствии с которой соблюдается, так сказать, очередность включения-выключения кровотока в различных частях организма в процессе патогенеза (саногенеза). Из этих особенностей вытекают три положения. Во-первых, при оценке коррекции всей гемодинамики не обойтись без внимания к каждой конкретной зоне кровообращения. Во-вторых, применяя средства локального воздействия на систему кровообращения, приходится оглядываться на общий результат. В третьих, рассчитывать на успешность восстановления кровотока там, где он нарушен вследствие типичного течения патологического процесса раньше и больше, чем в других местах, можно только при купировании ведущего патогенетического звена. При кровопотере, например, первоочередной задачей, наряду с восполнением потерянного объема крови, является восстановление содержания гемоглобина в ней до уровня не ниже 100 г/л (В.И. Зубков и соавт., 1996).
Имеется еще одна особенность последствий тяжелых гемодинамических нарушений, достойная внимания. Восстановительные (саногенетические) процессы после нормализации кровотока далеко не соответствуют зеркальному отражению патогенеза следствий тяжелых нарушений гемодинамики. Это обстоятельство явилось основанием для выделения целой (ранее не существующей) нозологической единицы ПОСТРЕАНИМАЦИОННАЯ БОЛЕЗНЬ (В.А. Неговский и соавт., 1987).
За такими обобщениями уместно повторно предупредить о тщетности ожидания найти здесь фундаментальные выкладки. Слова о локальном кровотоке и постреанимационной болезни означают всего-навсего, что обсуждение комплекса МЕЛОЧЕЙ будет проводиться с оглядкой на выделенные здесь особенности кровообращения.
Какие же малоучитываемые факторы способствуют или препятствуют успешному лечению гемодинамических расстройств в интенсивных блоках? Приоритетным из таких факторов является строгий учет. Как в переходном к коммунизму социалистическом периоде приоритетным признавался учет, так и в переходном реанимационном периоде преждевсего должен быть учет. Что и как учитывать, здесь уже обговорено. В реальности, к сожалению, повторяется притча из повести (и кинофильма) коллеги о пирамидоне и бесалоле. Время изменяет только средства. Методы те же.
Как лечили смертельные сердечно-сосудистые расстройства лет эдак 30 - 40 назад? Артериальную гипотонию купировали мезатоном, против кровоточивости применялся хлористый кальций. В современных больницах наиболее ходовое средство против гипотензивных состояний - инфузия в вену. Выбор инфузата опустим - это тема для другого разговора. Результат не оценивается или оценивается без обратной связи. В этом основа всех бед. Налил, а там куда кривая выведет...
Она в большинстве случаев способна вывести к выживанию. Человек настолько совершенное создание, что способен к саморегуляции на фоне весьма мощных и упорных атак. И условия для его выживания нужны вполне доступные. А первейшее из них - учет. Разве невозможно учесть, сколько человеку надо, сколько он получил поэтапно и каковы потери за эти же этапы? Методы расчета гемогидробаланса отработаны давным давно, и каждый интенсивист обязан начинать и заканчивать свою работу таким расчетом. Да, это кропотливая работа, да, она не соответствует зарплате анестезиолога. Но вопросы о зарплате принявшие клятву Гиппократа должны решать на баррикадах, сооруженных не из тел своих пациентов, а из другого материала.
Пусть доступность расчета ГГБ будет опротестована ссылкой на скудность средств для его коррекции. А какие средства нужны, чтобы предотвратить ятрогенную гипергидратацию? Достаточно умерить "лечебную" активность. Ведь не на пустом месте родилась английская поговорка о том, что инфузионной терапией утоплено больше людей, чем при форсировании Ла-Манша. Если я, проводя инфузии в вену (не важно чего), обнаруживаю нарастание ЦВД, увеличение окружности голени, то даже уверенность в правильности расчета инфузионной программы не заставит меня продолжать ее без остановки и промежуточной переоценки ситуации. Но для этого требуется снизойти до МЕЛОЧИ - измерить окружность голени. На фоне осведомленности о системах Коне, Хелиге, лабораторных автоматах возиться с сантиметром - конечно, занятие позорное. Больные гибнут? Так у них же тяжелые расстройства.
Не жаль нескольких строк, для того чтобы отметить, что измерение окружности голени - только один из тьмы методов получения творчески работающим врачом полезной информации. Может, и не надо бы об этом. Только на вопрос о первоочередных его действиях у постели роженицы, бьющейся в экламптических судорогах, один из коллег вполне серьезно ответил: "Начну с измерения окружности голеней".
Налаженного учета маловато не только для выживания, но даже для оценки врачебных действий. Надо бы оценить ещевсе то, что учитывалось. В эталонных интенсивных блоках учитывается и анализируется весьма обильная информация. Мы обговариваем только МЕЛОЧИ.
Система кровообращения человека тем удобна для реаниматологической оценки, что изменения ее функций проявляются через множество легко отмечаемых признаков.
Поскольку человек теплокровный, постольку ограниченная некими пределами температура его органов является признаком жизни. И этот признак может оцениваться на ощупь. Пальцы реаниматолога не термометр, но разницу в 2 градуса они отметить вполне в состоянии. Изменения кровотока приводят к более выраженным перепадам температур.
Здесь уместно напомнить, что пальцы реаниматолога отмечают температуру поверхности тела. Температура в данной точке - величина, производная от соотношения полученного и отданного тепла. Поверхность тела, кожа - это составная часть оболочки, где теплопродукция ничтожна в сравнении с основным ее местом - ядром. Ядром теплопродукции являются такие органы, как печень, мышцы, где происходят интенсивные биохимические процессы (А.И. Воложин и соавт., 1995; Г.М. Данишевский, 1968; И.С. Кандрор, 1968; А. Лабори, 1970).
При мало меняющихся внешних условиях теплопотерь у пациентов интенсивного блока температура каждой точки поверхности тела определяется общей теплопродукцией и количеством тепла, принесенным в данную точку. Поскольку к поверхности тела тепло доставляется преимущественно кровью, постольку температура является объективным показателем кровотока в данном месте.
И еще одно напоминание. За снижением кровотока (например, в кисти) следует охлаждение. А охлаждение - провокатор сужения кровеносных сосудов. Результат - патологическое кольцо. Холодовой паралич мышц сосудистой стенки - предмет другой темы, там иной диапазон температур.
За пальпаторной оценкой изменения температуры некоего места на поверхности тела (стопы например) следует представление других показателей функции кровообращения. Охлаждение кистей и стоп при теплой подмышечной области свидетельствует о сосудистом спазме а конечностях. Это означает, что изменился объем сосудистого русла. При этом он или не уменьшился, тогда увеличилось кровенаполнение других органов, или уменьшился, тогда часть крови покинула сосудистое русло. За этим следует поиск признаков перераспределения крови, путей выхода из сосудистого русла крови или ее компонентов, признаков потери плазмы или эритроцитов. Анализ полученной информации сопоставляется с ожидаемым эффектом лечебных мероприятий.
Таким образом, оценка эффективности купирования гемодинамических расстройств осуществляется через учет показателей функции кровообращения и комплексный, систематизированный анализ информации. Температура - только один из множества анализируемых показателей. Полный их перечень каждый интенсивист составляет сам для конкретной ситуации.
Дата добавления: 2015-03-09; просмотров: 771;
