Переливание компонентов крови
при ДВС-синдроме показано в случае продолжающегося кровотечения и/или необходимости оперативного вмешательства. Лабораторные данные при этом служат основанием только для выбора объема заместительной терапии и контроля ее эффективности. Лабораторные признаки коагулопатии в отсутствие (или при прекращении) кровотечения являются нерациональным основанием для трансфузий, послед-
ствия которых в этом случае плохо прогнозируются.
При количестве тромбоцитов менее 50,0-109/л вводят тромбокон-центрат из расчета 1 доза/10 кг массы тела больного.
Тяжелая форма анемии (НЬ<8 г/ дл) служит показанием для переливания эритроцитной массы (предпочтительно отмытой). По опыту клинических наблюдений трансфузия одной дозы эритроцитной массы (при оставленном кровотечении) повышает содержание гемоглобина в среднем на 1 г/дл, а гема-токрита — на 3 %.
Необходимость в свежезамороженной плазме теоретически обоснована очевидным дефицитом плазменных факторов свертывания. Эффективной дозой плазмы считают 15 мл/кг массы тела. Необходимо поддерживать фибриноген на уровне 100—150 мг/дл, а содержание других плазменных факторов не ниже 50 % их нормы. Однако свежезамороженная плазма в отличие от донорских тромбоцитов и отмытых эритроцитов при ДВС-синдроме небезопасна. Ее введение, как показывает клинический опыт, может поддержать или усугубить существующую коагулопатию.
Антикоагулянты.Достоверных сведений о положительном или отрицательном влиянии антикоагулянтов на исход ДВС-синдрома нет. Соответственно регламент такой терапии точно не определен. Несмотря на то что антикоагулянты помогают некоторым больным, их назначение при ДВС-синдроме требует особой осторожности. При острой акушерской патологии и печеночной недостаточности следует отказаться от них вовсе. Гепарин также категорически противопоказан при ДВС-синдроме, развившемся на фоне черепно-мозговой травмы.
Введение гепарина целесообразно только при наличии в клинической картине ДВС-синдрома признаков
тромботического/ишемического поражения органов и тканей и не ранее 4—6 ч после начала этиотроп-ного лечения. Достаточным основанием для его назначения может послужить олигурия, сохраняющаяся, несмотря на стабилизацию АД и интенсивное восполнение внутрисосу-дистого объема. Гепарин показан также при молниеносной пурпуре, прогрессирующем цианозе и похолодании конечностей, заставляющем подозревать развитие гангрены. Кроме того, гепарин в комбинации с антифибринолитиком позволяет контролировать кровотечение и диссеминированное тромбообразо-вание при ДВС-синдроме онкологической природы — при раке предстательной железы, остром промие-лоцитарном лейкозе.
Предпочтительны «малые» дозы гепарина — по 500 ЕД/ч или 5— 10 ЕД/кг/ч в виде постоянной ин-фузии. В связи с тем что антикоагу-лянтный потенциал гепарина реализуется только в присутствии антитромбина III, каждые 2—3 ч необходимо вводить по 1—2 дозе свежезамороженной плазмы. На этом фоне доза препарата может быть увеличена до 750—1000 ЕД/ч. Адекватность и безопасность гепаринотерапии обычно контролируют по АЧТВ. Допустимо двукратное увеличение этого показателя.
Антифибринолитики,по общему мнению, противопоказаны при ДВС-синдроме, так как они повышают риск образования микротромбов и инфарктов. Тем не менее в ряде случаев, после того как все терапевтические возможности исчерпаны, а кровотечение продолжает-
ся, прибегают к антифибринолити-кам. Подобная мера отчаяния обязательно должна подкрепляться документальным свидетельством острого фибринолиза — повышенного уровня плазмина.
Нагрузочная доза аминокапроно-вой кислоты составляет 5—10 г, поддерживающая доза — 2—4 г/ч. Аминокапроновая кислота абсолютно противопоказана при желудочковой тахикардии, гипотензии и гипо-калиемии.
Ингибиторы протеаз (в частности, контрикал) рекомендуют вводить по 350 000—700 000 ЕД внутривенно однократно и по 150 000 ЕД каждые последующие 1—4 ч. Гемо-статический эффект таких мегадоз, однако, не подтвержден, и их применение ввиду чрезвычайно высокой стоимости препаратов представляется неоправданным.
Особенности ухода. Следует воздержаться от любых ин-вазивных манипуляций или заменить их альтернативными неинва-зивными. Так, оксигенацию и вентиляцию можно контролировать по пульсоксиметрии, а не по пробам артериальной крови. При неизбежности подобных процедур необходимо обеспечить их максимальную безопасность. Катетеризацию центральной вены лучше проводить под ультразвуковым контролем. Для продленной эндотрахеальной интубации предпочтительны трубки с манжеткой низкого давления. Местное применение сосудосуживающих средств (раствор адреналина 1:100 000) снизит риск геморрагических осложнений эндоскопической санации TБД.
Список литературы
Александров В.H., Бобринская И.Г., Зверев BA. и др. Значение градиента коллоидно-осмотического давления в диагностике и лечении отека легких у больных с инфарктом миокар-
да//Анест. и реаниматол. — 1982. — № 3. - С. 45-49.
Гутген X., Сиггард-Андерсен У. Кислотно-основное равновесие — современное состояние вопроса//Акту-
альные проблемы анестезиологии и реаниматологии. — Архангельск— Тромсё, 1995. — С. 113-116.
Копылов П.M. Гипофосфатемия у хирургических больных пожилого и старческого возраста и ее коррекция: ав-тореф. дис. канд. мед. наук. — M., 1998.
Лосев H.И., Воинов В.А. Физико-химический гомеостаз организма//В кн.: Госмеостаз/Под ред. П.Д. Горизон-това. — M.: Медицина, 1981. — С. 186.
Малышев В.Д. Интенсивная терапия острых водно-электролитных нарушений. — M.: Медицина, 1985. — С. 157.
Малышев В.Д., Андрюхин И.M., Копылов П.M., Сиротинская А.Ю. Гипофосфатемия: этиология, патогенез, клинические проявления и лечение (обзор)//Анест. и реаниматол. — 1995. - № 5. - С. 44-51.
Малышев В.Д., Андрюхин И.M., Бочаров BA. и др. Динамика показателей неорганического фосфора крови при операциях на органах желудочно-кишечного тракта//АН ест. и реаниматол. - 1998. - № 3. - С. 53-57.
Маневич А.З., Маркин CA., Залетов С.Ю., Маневич А.А. Значение коллоидно-осмотического давления для клинической анестезиологии и реаниматол огии//Анест. и реаниматол. — 1981. -№ 3. -С. 63.
MapUHO IJ. Интенсивная терапия: Пер. с англ. - M.: ГЭОТАР, 1998. -С. 415-424; 639.
Рут Г. Кислотно-щелочное состояние и электролитный баланс: Пер. с англ. — M.: Медицина, 1978.
Рябов Г.А. Критические состояния в хирургии. — M.: Медицина, 1979. — С. 260.
Рябов Г.А. Острый нефротический синдром (острая почечная недостаточ-ность)//В кн.: Синдромы критических состояний. — M.: Медицина, 1994. - С. 305-324.
Сиротинская А.Ю. Нарушения баланса фосфора на этапах хирургического лечения больных с абдоминальной патологией: автореф. дис. канд. мед. наук. — M., 1998.
Тарроу А.Б., Эриксон Дж.К. Теоретические и клинические основы анестезиологии: Пер. с англ. — M.: Медицина, 1977. - С. 436.
Хартиг В. Современная инфузионная
терапия и парентеральное питание: Пер. с англ. — M.: Медицина, 1982. -С. 231.
Энциклопедия клинических лабораторных тестов: Пер.с англ./Под ред. проф. Норберта У. Тица. — M.: JTa-бинформ, 1997. — С. 960.
Brandt K. R., Miles J. M. Relationship between severity of hyperglycemia and metabolic acidosis in diabetic ketoaci-dosis//Mayo Clin. Prog. — 1988. — Vol. 63. - P. 1071-1074.
Campbell C. H. The sever lactic acidosis of thiamine dediciency: Acute pernicious or fulminating beriberi//Lancet. — 1984. - Vol. 3. - P. 446-449.
Desai Т.К., Carlson R. W., Geheb M.A. Hy-pocalcemia and hypophosphatemia in acutely ill patients//Crit. Care Clin. —
1987. - Vol. 5. - P. 927-941. EHn RJ. Magnesium metabolism in health and disease//Disease-A-Month. —
1988. -Vol. 34. - P. 173.
Espinel C.H., Gregory A. W. Differential diagnosis of acute renal failure//Clin. Nephrol. - 1980. - Vol. 13. - P. 73.
Flaked G., Villarread D., Chapman D. Is hypokaliemia a cause of ventricular ar-rythmias?//J. Grit, illness. — 1986. — Vol. 1. - P. 66-74.
Janson C., Birnbaum G., Baker FJ. Hypo-phosphatemia//Ann. Ernerg. Vtd. — 1983. -Vol. 12. - P. 107-116.
Iseri L. T. Magnesium in coronary artery di-sease//Drugs. — 1984; 2S (Suppl. 1).— P. 151-160.
Javeheri S., Kazemi H. Metacolic alkalosis and hypoventilation in humans//Amer. Rev. Respir. Dis.— 1987.—Vol. 136.— P. 1011-1016.
Knochel J. P. Etiologies and management of potassium deficiency//Hosp. Pract. — 1987. - Vol. 22. - P. 153-162.
Kriesberg R.A. Acid-base and electrolyte disturbances in the alcogolic//In: Dellinger R. P. ed. The sucstence abuser. — Philadelphia: J.D. Lippin-cott, 1987. - P. 66-77.
Kriesberg R.A. Diabetic ketoacidosis: An update//Crit. Care Clin. — 1987. — Vol. 3. - P. 817-834.
Reinhart R.A. Magnesium metabo-lism//Arch. Intern. Med. — 1988. — Vol. 248. - P. 2415-2420.
Roberts W. Principles of fluid and electrolyt balance and imbalance//Fluid and blood component therapy in critically ill and injured. Contemporary issues
in Critical care Nursing. — 1981. — P. 79.
Roswell R. H. Severe hypercalcemia: Causes and specific therapy//J. Crit. Illness. — 1987. -Vol. 2. - P. 14-21.
Smith S. M., eng RHK, Buccini F. Use of D-lactic acid measurements in the diagnosis of bacterial infections//.!. Infect. Dis. - 1986. - Vol. 354. -P. 658-664.
Solomon R. The relationship between disorders of potassium and magnesium ho-meostasis//Semm. Nephrol.— 1987.— Vol. 7. - P. 253-262.
Steiner R. W. Interpreting the fractional excretion of sodium//Amer. J. Med. — 1984. - Vol. 77. - P. 699-702.
Yu G.C., Lee D. B. Clinical disorders of phosphorus metabolism//West J. Med. - 1987. - Vol. 147. - P. 564-576.
Williams M.E., Rosa R.M. Hyperkaliemia: Disorders of internal and external potassium balance//! Int. Care Med. — 1988. - Vol. 3. - P. 52-64.
Whang R. Magnesium deficiency: Patho-genesis, prevalense, and clinical impli-cations//Amer. J. Med. — 1987. — Vol. 82 (ЗА). - P. 24-29.
Zaioga G.P., Chernov B. Calcium metabolism. In: Endocrine aspects of acute ill-ness//Clinics in critical care medicine. — Vol. 5. — New York: Churchill Livingstone, 1985.
Таблица 36.1. Секторальное распределение жидкости
при необходимости осуществлять инотропную поддержку. Примером может служить следующее наблюдение.
ПациентM., 52 лет, рост 175 см, масса тела 70 кг. Параметры гемодина-мики: АД 123/83 мм рт.ст., ЧСС 63,8 уд/мин; MOC 5,8 л/мин; ОПСС 1338 5 дин-с/см5; УПСС 2618,1 дин-с/см -м2; ДНЛЖ 15,2 мм рт.ст.; СИ 2,9 л/мин-м2; УО 90,1 мл; ИУРЛЖ 63,7 г/м2; ИМРЛЖ 4,1 ктм/ мин/м ; А 800 кгм/мин.
Тип кровообращения нормокинети-ческий.
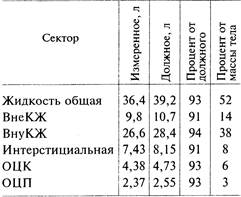
Из табл. 36.1 видно, что дефицит общей жидкости у больного равен 2,8 л; дефицит внутри- и внеклеточной жидкости незначительный. Объем восполнения жидкости равен 2,8л.
На основе приведенного выше примера можно сделать заключение, что имеющиеся дефициты жидкости могут быть устранены назначением в основном изотонических кристаллоидных растворов типа раствора Рингера и 5 % раствора глюкозы; при этом инотропной поддержки не требуется [Федоров С.В., 2001].
Во всех случаях шока, кровопоте-ри, травмы, тяжелых гемодинами-ческих нарушений основным критерием ИТТ является транспорт
кислорода, который определяется не только фактическим нормальным его уровнем, но иногда должен превосходить его (см. главы 3, 29). Инфузии растворов проводят с учетом имеющихся нарушений ге-модинамики, системы регуляции водного и электролитного обмена, в которой участвуют в первую очередь сердце и сосуды, почки, надпочечники, гипофиз и легкие. Эта регуляция нарушается при различных состояниях и заболеваниях, например при шоке, сердечной или почечной недостаточности, в послеоперационном периоде, при гастроинтести-нальных потерях, несбалансированном поступлении и выделении жидкости.
Важнейшие условия правильности инфузионной терапии — дозировка, скорость инфузии, состав растворов. Следует учитывать, что передозировка вводимой жидкости часто более опасна, чем некоторый ее дефицит. Инфузии растворов, как правило, проводят на фоне нарушенной системы регуляции водного баланса, поэтому быстрая коррекция водно-электролитного баланса часто невозможна и опасна. Выраженные нарушения водно-электролитного баланса и распределения инфузионных сред обычно требуют длительной (многочасовой, иногда многодневной) терапии. Особенное внимание при проведении ИТТ необходимо уделять больным с сердечной, легочной и почечной недостаточностью, пациентам пожилого и старческого возраста. Обязателен контроль клинического состояния, гемодинамики, дыхания, диуреза больного. Лучшие условия достигаются при мониторинге функции сердца, легких, мозга, почек. Чем тяжелее состояние пациента, тем чаще проводят лабораторные исследования и определение различных клинических показателей. Большое значение имеет ежедневное определение массы тела больного (весы-кровать).
Таблица 36.2. Потеря воды и электролитов в биологических жидкостях [по Randall]
| Жидкость | Средний объем потерь, мл/24 ч | Концентрация электролитов, ммоль/л | |||
| Na+ | К-ь | сг | НС05 | ||
| Плазма крови | 136-145 | 3,5-5,5 | 98-106 | 23-28 | |
| Желудочный сок | |||||
| — содержащий HCl | 10-110 | 1-32 | 8-55 | О | |
| — не содержащий HCl | 8-120 | 1-30 | |||
| Желчь | 700-1000 | 133-156 | 3,9-6,3 | 83-110 | |
| Панкреатический сок | 113-153 | 2,6-7,4 | 54-95 | ||
| Секрет тонкого кишечника | 72-120 | 3,5-6,8 | 69-127 | ||
| » илеостомы свежей | 100-4000 | 112-142 | 4,5-14 | 93-122 | |
| » » старой | 100-500 | 15-30 | |||
| » цекостомы | 100-3000 | 48-116 | 11,1-28,3 | 35-70 | |
| Жидкая фракция фекалий | |||||
| Пот | 500-4000 | 30-70 | 0-5 | 30-70 | ° |
Показания к ИТТ могут быть экстренными:
• шок, обусловленный потерей значительного объема жидкости, острая гиповолемия;
• предоперационная подготовка при экстренных оперативных вмешательствах;
• интраоперационные возмещения потерь крови, плазмы и других жидкостей;
• послеоперационный период (окончательная коррекция всех предыдущих и продолжающихся потерь жидкости);
• тяжелая травма;
• сниженный венозный возврат (независимо от причин);
плановыми:
• предоперационная подготовка к плановой операции;
• обеспечение суточной потребности организма в воде и электролитах в тех случаях, когда невозможен или ограничен энтеральный путь усвоения жидкости и электролитов (в комбинации с ЭП или ПП).
Для составления общей программы ИТТ выявляют наличие секто-
ральных дефицитов жидкости методом импедансной волюметрии, оценивают параметры ЦГД, учитывают клинические признаки гиповоле-мии, определяют содержание важнейших электролитов в сыворотке крови, КОС, гематокрит, осмоляр-ность и КОД плазмы, уточняют противопоказания к назначению того или иного компонента лечения. Путем подбора растворов и добавления к ним электролитных концентратов создается основа для сбалансированной инфузионной терапии. Инфузионную терапию в процессе осуществления программы, как правило, корректируют. Продолжающиеся патологические потери должны быть адекватно возмещены. При этом объем и состав теряемых жидкостей (выделения из желудка и кишечника, по дренажам, диурез и т.д.) необходимо точно измерять и по возможности определять их состав. Если это не удается, нужно исходить из данных ионо-грамм и подбирать соответствующие растворы.
В табл. 36.2 представлен электролитный состав биологических жидкостей организма. Пользуясь этой
таблицей, выбирают необходимые инфузионные среды, соответствующие патологическим потерям. При очень тяжелых нарушениях необходимо проводить обширную коррекцию. Доля базисных растворов при этом оказывается небольшой. В этих случаях базисные растворы используют как дополнение к корригирующим.
ИТТ включает в себя базисную инфузионную терапию [Хартиг В., 1982], т.е. обеспечение физиологической потребности организма в воде и электролитах, и корригирующую инфузионную терапию, целью которой является коррекция имеющихся нарушений водно-электролитного баланса, в том числе концентрации белков и гемоглобина крови. Общий объем указанной терапии состоит из двух частей: 1) объема и состава инфузионных сред для базисного обеспечения; 2) объема и состава инфузионных сред для коррекции нарушений. Таким образом, суточный объем в зависимости от выявленных нарушений может быть большим или приравниваться только к физиологическим условиям поддержания баланса воды и электролитов.
Дата добавления: 2015-03-09; просмотров: 1051;
