Внутрибольничные пневмонии.
Репозиция – это сопоставление костных отломков. Перед тем, как фиксировать отломки кости при переломе шейки бедра, их нужно сопоставить. В некоторых случаях для того, чтобы повысить шансы на срастание перелома шейки бедра, репозицию выполняют не анатомическую, т.е. не восстанавливают исходное, предшествующее перелому положение кости, а специальную – т.е. отломки смещают таким образом, чтобы перелом стал более "простым". В частности, линии перелома шейки бедра стараются придать более «горизонтальное» положение, что уменьшает риск смещения в послеоперационном периоде. После того, как будет выполнена репозиция, выполняют фиксацию перелома.
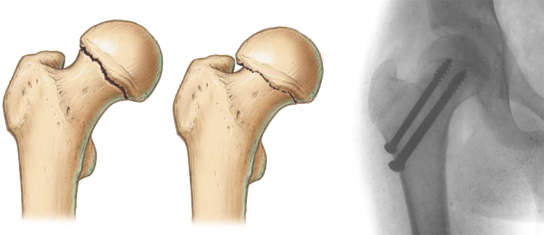
Специальная репозиция, при которой смещению отломков придают более «горизонтальное» положение
У молодых пациентов с переломами шейки бедра фиксацию чаще всего выполняют тремя большими винтами. Винты могут быть каннюлироваными, т.е. иметь внутри себя полый канал, как инъекционная игла. При их использовании сначала в кость вводятся несколько тонких металлических спиц, выбираются наиболее удачно расположенные из них, на эти спицы одевают винты и ввинчивают в кость, как по направителю.
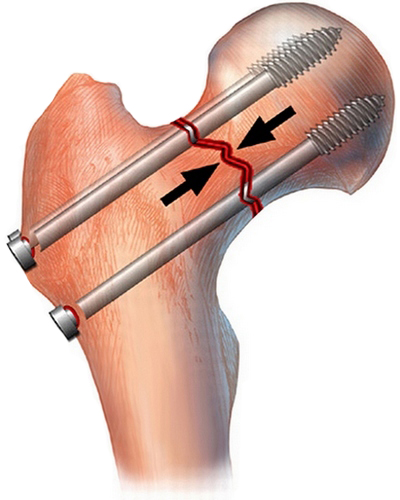
Остеосинтез тремя винтами при переломе шейки бедра у молодых пациентов. Такое введение обеспечивает быстроту и точность выполнения операции. Винты, введенные таким образом, сдавливают между собой отломки кости, что повышает стабильность фиксации и вероятность сращения.
Фиксация отломков при переломе шейки бедра может быть выполнена и более массивными металлическими конструкциями (компрессионный бедренный винт DHS, компрессионный мыщелковый винт DCS), но это достаточно громоздкие фиксаторы, и если сломана только шейка бедра, травматологи предпочитают пользоваться несколькими отдельными винтами.
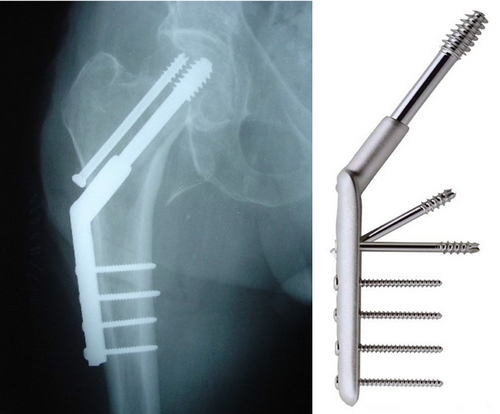
Остеосинтез перелома шейки бедра системой DHS (Dynamic Hip Screw - динамический бедренный винт)
Используемая ранее фиксация при переломах шейки бедра с помощью пучка тонких спиц, трехлопастного гвоздя в настоящее время практически не применяется как ненадежная, а предпочтение безоговорочно отдается более современным и стабильным методам фиксации.
Видеоролики упражнений по реабилитации после остеосинтеза шейки бедренной кости вы можете посмотреть на нашем сайте (кликните мышкой, чтобы перейти к статье, посвященной реабилитации).
В тех случаях, когда после перелома шейки бедра слишком велик риск таких осложнений, как несращение перелома, остеонекроз головки и шейки бедренной кости (аваскулярный или асептический некроз), что чаще бывает у пожилых пациентов, при значительном смещении отломков, сложном переломе шейки бедра, оптимальным лечением является эндопротезирование тазобедренного сустава.
При эндопротезиовании тазобедренного сустава по поводу перелома шейки бедра выполняется замещение только шейки и головки бедренной кости (однополюсное эндопротезирование) или замещение как шейки с головкой, так и вертлужной впадины (двуполюсное или тотальное эндопротезирование).
При замещении обоих компонентов сустава (головка и впадина) эндопротезирование называется тотальным. Компоненты эндопротеза могут фиксироваться за счет вколачивания в кость во время операции - так называемая бесцементная фиксация пресс-фит (press-fit). Впоследствии кость прорастает в пористую поверхность или специальные борозды эндопротеза. Чашка эндопротеза (тазовый компонент, замещающий вертлужную впадину) при бесцементной фиксации также имеет пористое покрытие для последующего прорастания кости. Чашка может дополнительно фиксироваться винтами.
Бесцементный метод фиксации более предпочтителен для молодых пациентов: он обеспечивает хорошую фиксацию благодаря высокой плотности кости и более благоприятен в отношении повторной операции по замене эндопротеза. Хотя сроки службы эндопротезов постоянно увеличиваются благодаря развитию технологий, они все еще остаются ограниченными и у молодых пациентов в будущем может потребоваться плановая замена эндопротеза.
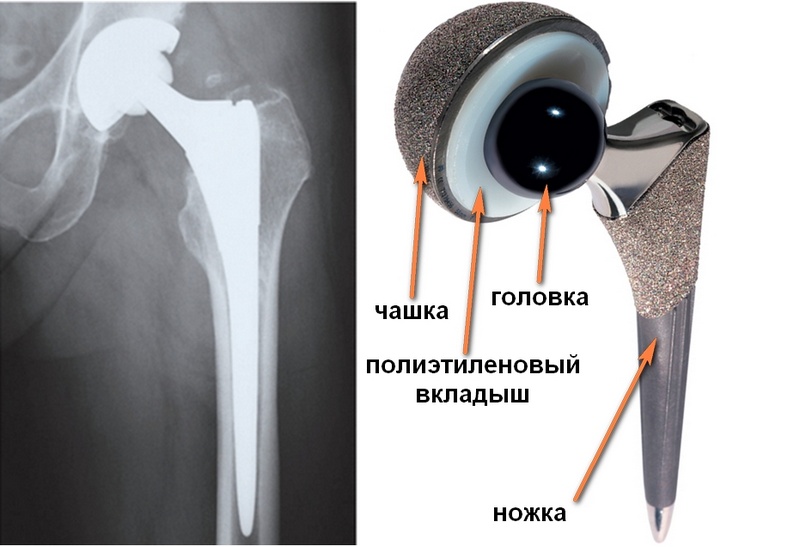
Тотальное (двуполюсное, т.е. замещается и шейка бедренной кости, и вертлужная впадина) бесцементное эндопротезирование при переломе шейки бедра. Слева – рентгенограмма после операции. Справа – внешний видбесцементного эндопротеза с пористым покрытием. Представлена одна из самых рапространенных компоновок бесцементного эндопротеза, состоящая из чашки, вкладыша из высокомолекулярного полиэтилена, металлической головки и ножки.
У пожилых пациентов с переломами шейки бедра чаще выбирают фиксацию эндопротезов с помощью особого полимерного цемента, который обеспечивает быструю и надежную фиксацию даже в условиях снижения прочности и плотности костей, часто наблюдаемой у этой группы пациентов. Однако если сопутствующие заболевания у пожилого пациента с переломом шейки бедра не критичны, а состояние кости хорошее, то возможна установка и бесцементного эндопротеза.
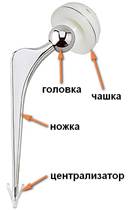
Эндопротез цементной фиксации
Принципиальное отличие цементных и бесцементных моделей эндопротезов заключается в принципе их фиксации. Бесцементные компоненты эндопротеза покрыты пористым или гидроксиапатитовым покрытием, устанавливаются в кость по методу «плотной посадки» и впоследствии кость врастает в поверхность импланта. Бесцементные эндопротезы фиксируются в кости специальным полимерным цементом, как правило изготовленным из полиметилметакрилата.
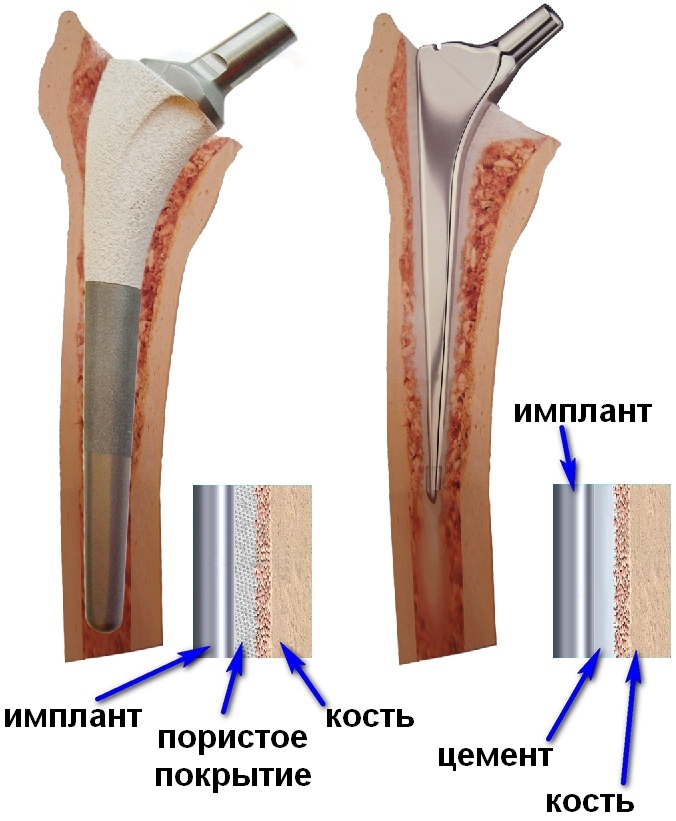
Цементная и безцементная фиксация ножек эндопротеза
У больных с переломами шейки бедра еще более преклонного возраста, физически ослабленных, которым необходимо выполнить более щадящую операцию, обычно выполняют замещение только шейки и головки бедренной кости, сохраняя собственную вертлужную впадину. Это уменьшает длительность операции, сокращает кровопотерю и улучшает переносимость операции.
При выборе этого метода лечения перелома шейки бедра могут использоваться однополюсные (униполярные) эндопротезы, головка которых непосредственно контактирует с поверхностью хряща суставной впадины. Это самая щадящая операция, ее выполняют пожилым пациентам в наиболее тяжелом состоянии. Недостатком этой операции является то, что непосредственный контакт головки с эндопротезом приводит к достаточно быстрому изнашиванию суставного хряща.
Уменьшить его износ можно за счет уменьшения трения между хрящом и головкой эндопротеза. Для этого головка делается в виде двух полусфер, вложенных одна в другую (по типу кукол-матрешек), при этом движения в таком суставе происходят между полусферами головки, что позволяет уменьшить износ и разрушение суставного хряща. Такие эндопротезы называют биполярными.
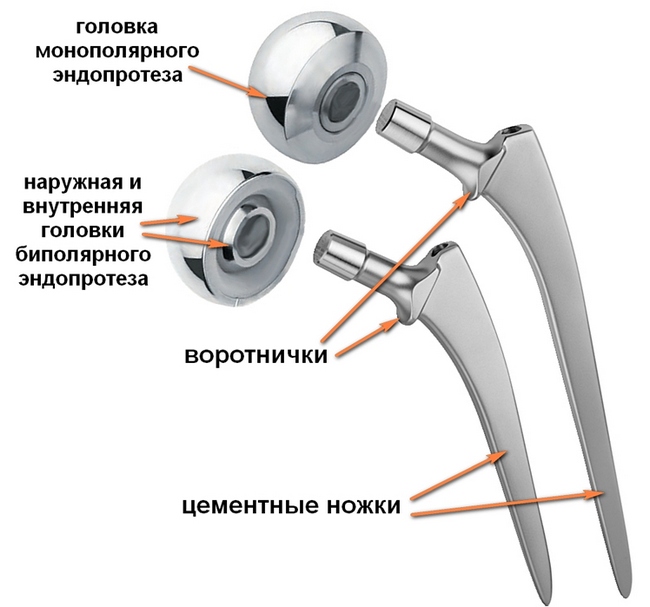
Биполярные и монополярные эндопротезы тазобедренного сустава, применяемые у пожилых ослабленных пациентов с переломами шейки бедра и высоким риском осложнений – при такой модели эндопротезирование чашки не производится, т.е. чашка эндопротеза не устанавливается и головка эндопротеза скользит по хрящу вертлужной впадины
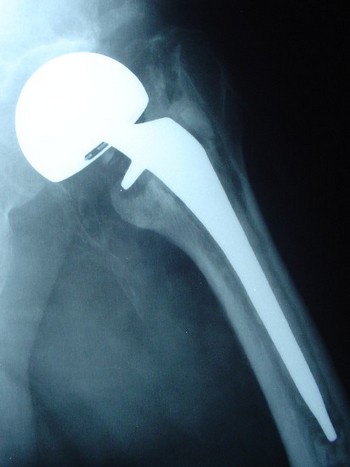
Рентгенограмма тазобедренного сустава пациента, которому было выполнено биполярное эндопротезирование по поводу перелома шейки бедренной кости. Чашка не устанавливалась, головка эндопротеза скользит по хрящу вертлужной впадины
Внутрибольничные пневмонии.
Внутрибольничной (госпитальной, нозокомиальной) считают пневмонию, развившуюся через 48 часов и более после поступления в стационар, если больной до этого не находился в инкубационном периоде. В структуре внутрибольничных инфекций пневмония занимает второе-третье место (после инфекций мочевыводящих путей и наравне с раневой инфекцией) по распространенности и первое- по смертности от внутрибольничных инфекций. Но непосредственной причиной гибели больных пневмония бывает только в 30-50% случаев, когда инфекция становится основной причиной исхода.
Сложности, с которыми встречается врач в практической работе , начинаются с эпидемиологии- госпитальные пневмонии не относят к заболеваниям, требующим регистрации, поэтому точной их статистики нет. Предполагается, что госпитальная пневмония составляет 5-10 случаев на 1000 госпитализированных. Однако имеются данные об увеличении этого показателя до 30-100 случаев на 1000 при проведении ИВЛ.
В настоящее время больных госпитальной пневмонией принято разделять на группы, для которых характерен определенный ''набор'' возбудителей, а выбор антибактериальных препаратов имеет определенные особенности. По рекомендации Американского торакального общества , выделение этих групп производится на основании тяжести заболевания ( легкая, средне-тяжелая, тяжелая), наличие дополнительных факторов риска ( бактериемия, ИВЛ, послеоперационный период, массивная антибактериальная терапия, пребывание в палатах интенсивной терапии ( ранняя- до 5 дней, поздняя - более 5 дней после госпитализации)):
1. Группа:
- Больных легкой и средне-тяжелой пневмонией, развившейся в любое время после госпитализации после госпитализации приотсутствии дополнительных факторов риска;
- Больные тяжелой формой пневмонии, возникшей вскоре после поступления в стационар
2. Группа:
В неё входят больные легкой и средне-тяжелой пневмонией , развившейся в любое время после госпитализации при наличии дополнительных факторов риска.
3. Группа:
- Больные с тяжелой пневмонией , развившейся вскоре после госпитализации при наличии факторов риска.
- Больные поздней пневмонией тяжелого течения.
В методических рекомендациях Комиссии по антибиотической политике Минздрава РФ и РАМН использованы те же критерии разделения больных на группы, но справедливо подчеркивается роль вентилятор-ассоциированных пневмоний ( ВАП), т.е. пневмоний, развившихся после ИВЛ.
Госпитальные пневмонии предложено разделять на две группы:
1. – пневмонии, развившиеся в отделениях общего профиля у больных без факторов риска и ранние ВАП ( ИВЛ менее 5-7 дней), возникшие в отделении интенсивной терапии у больных, не получавших антибактериальную терапию.
2. – пневмонии, возникшие у пациентов в отделениях общего профиля при наличии факторов риска и поздние ВАП, развившиеся на фоне длительного лечения антибиотиками в отделении интенсивной терапии.
Первая группа фактически идентична первой группе Американского торакального общества, а вторая-второй и третьей группе.
Диагноз ВБП обычно устанавливается при наличии трех и более из перечисленных критериев:
1. клинические признаки пневмонии;
2. лйкоцитоз ( более 10 000 клеток в 1 мкл, либо 10% и более палочкоядерных форм нейтрофильных гранулоцитов в лейкоцитарной формуле;
3. рентгенологические признаки пневмонии;
4. микробиологические критерии;
5. патофизиологические признаки пневмонии;
6. отчетливая положительная динамика на фоне антибактериальной терапии.
К клиническим критериям ВБП относят боль в груди, кашель, признаки консолидации легочной ткани, определяемые при перкуссии и аускультации, лихорадку. Рентгенологическим критерием ВБП является появление на обзорной рентгенограмме органов грудной клетки нового инфильтрата после 48 часов с момента госпитализации.
В качестве материала для микробиологического исследования используются мокрота, смывы из трахеи и бронхов, кровь. плевральный экссудат, ткань легкого.
Спектр возбудителей при ВБП разнообразен и включает как грамположительную, так и отрицательную флору и анаэробы.
Выделяют флору, характерную для ранних ( до 5 суток пребывания в стационаре) и поздних (свыше 5 суток) госпитальных пневмоний. Причем в первом случае возбудители аналогичны внебольничной флоре и заболевших в стационаре в ранние сроки госпитализации лечат так же как и пациентов с внебольничными пневмониями.
Распространителями бактериальной флоры могут стать пациенты, находящиеся в стационаре при воздушно-капельном пути её передачи и сам больной с источником инфекции в верхних дыхательных путях.
Поздние пневмонии наблюдаются в 20-60% случаев госпитальных пневмоний и составляют основную трудность в лечении.
В нижние дыхательные пути возбудители попадают из эндогенных источников, от других пациентов, от медицинского персонала, при интубации, введении назогастральных катетеров, через медицинский инструментарий и приборы.
Основные микроорганизмы, вызывающие внутрибольничные пневмонии, смотрите в таблице № 1.
Дата добавления: 2015-02-10; просмотров: 1439;
