ПЕРИОСТИТ ОСТРЫЙ ГНОЙНЫЙ ПЕРИОСТИТ ЧЕЛЮСТИ
Острый гнойный периостит челюсти — острое гнойное воспаление надкостницы альвеолярного отростка или тела челюсти. Чаще поражается надкостница альвеолярного отростка, реже — тела челюстей (85,6%), реже — небной (небный абсцесс) (5%) или подъязычной (9,4%) складки. Чаще процесс развивается на нижней челюсти. Заболевание преимущественно возникает у лиц молодого и среднего возраста (от 16 до 40 лет), чаще у мужчин.
На нижней челюсти причиной развития острого гнойного периостита чаще всего являются первые большие коренные зубы, зуб мудрости, реже — вторые большие коренные зубы и вторые малые коренные, первые малые коренные, вторые резцы и одинаково часто — первые резцы и клыки.
На верхней челюсти острый гнойный периостит возникает при распространении инфекции от первых больших коренных зубов, первых малых коренных и затем вторых малых коренных зубов. Реже причиной воспалительного процесса являются большие коренные зубы и вторые резцы, далее — первые резцы, клык, зубы мудрости.
Этиология. При исследовании гноя в случае острых гнойных периоститов находят смешанную микрофлору, состоящую из стрептококков и стафилококков различных видов, грамположительных и грамотрицательных палочек и нередко гнилостных бактерий.
Патогенез. Острый гнойный периостит является осложнением острого или обострения хронического периодонтита, в том числе маргинального. Этот процесс может также возникать при
затрудненном прорезывании зубов, нагноении радикулярных кист, воспалении полуретенированных, ретенированных зубов, одонтоме, заболеваниях пародонта, а также осложнять консервативное лечение зубов. Иногда заболевание развивается после травматического удаления зуба или при активации инфекции после этого вмешательства.
Общие неблагоприятные факторы — охлаждение, переутомление, стрессовые ситуации — являются фоном для развития воспалительного процесса.
При острых и обострившихся хронических периодонтитах гнойный очаг может не иметь возможности опорожниться через канал зуба или десневой карман или отток через них бывает недостаточным. Экссудат начинает распространяться из периодонта в сторону надкостницы. Инфекция проникает через мелкие отверстия в компактной пластинке альвеолы, по питательным каналам и каналам остеонов. Определенное значение имеют изменения в стенке альвеолы, а именно остеокластическая резорбция. Микроорганизмы могут также распространяться из периодонта в надкостницу по лимфатическим сосудам.
Нарушение целости тканей периодонта при остром и обострении хронического периодонтита определяет функциональную недостаточность неспецифических и специфических гуморальных и клеточных реакций для подавления инфекционного воздействия. Антигенное раздражение усиливает сенсибилизацию, нарушается ге-модинамика. Поэтому воспаление в надкостнице челюсти как защитная реакция проявляется ярко и характеризуется нормергичес-кой, иноща гиперергической воспалительной реакцией.
Вследствие индивидуальных особенностей реакций организма (дисбаланс иммунитета) у отдельных больных отмечаются вялое течение периостита челюсти, а также первично-хроническая форма, отражающие гиперергическую воспалительную реакцию.
Патологическая анатомия. При развитии острого процесса в надкостнице макроскопически наблюдаются утолщение ее вследствие отека, разволокнение и частичное отслоение от подлежащей кости. Микроскопически она и прилежащие мягкие ткани инфильтрированы лейкоцитами, имеются сосудистые изменения: полнокровие сосудов, стаз и участки кровоизлияний в отдельных местах.
Инфильтраты из кругло- и плазмоклеточных элементов располагаются вокруг сосудов надкостницы. Наряду с этим наблюдается фибриноидное набухание (гомогенизация) волокон соединительной ткани и стенок сосудов. Внутренний слой надкостницы быстро расплавляется под отслоенной надкостницей, между ней и костью скапливается серозно-гнойный экссудат, содержащий много нейтро-фильных лейкоцитов.
В серозном экссудате вокруг микроорганизмов образуются скопления лейкоцитов — возникают микроабсцессы. Эти очаги сливаются между собой, образуя значительную массу гнойного экссудата, который еще больше отслаивает надкостницу (рис. 55).
В результате омертвения участка периоста и последующего его расплавления нарушается целость отслоенной от кости воспаленной
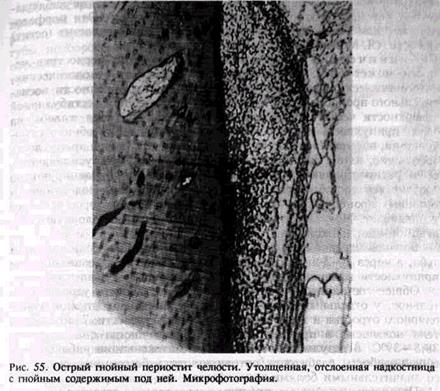
надкостницы и гнойные массы прорываются под слизистую оболочку преддверия рта. В окружности места прободения периоста нередко сосуды заполнены гнойными тромбами с частично разрушенными стенками. Но на 5—6-й день обычно гнойник прорывается через слизистую оболочку в полость рта.
В некоторых случаях как отражение интенсивности и остроты процесса может наблюдаться пазушное рассасывание костной ткани.
Вследствие резорбции костной ткани, расширения мозговых полостей и питательных каналов происходит истончение кортикального слоя челюсти и даже образование в ней дефектов. Это способствует распространению лейкоцитов в костную ткань. Одновременно костный мозг выглядит отечным, в отдельных участках костномозговых полостей наблюдается лейкоцитарная инфильтрация. Иногда при значительной отслойке гнойным экссудатом надкостницы может нарушаться кровоснабжение кортикального слоя и некротизируются отдельные участки поверхностных слоев кости. Возникает вторичный кортикальный остеомиелит челюсти. При таком процессе наблюдается массивная инфильтрация лейкоцитами волокнистых структур Расширенных костномозговых полостей (Г. А. Васильев).
По периферии поднадкостничного гнойника наблюдается пери-
остальное новообразование кости. Обычно эти изменения наблюдаются у детей, подростков, молодых здоровых людей. Эти морфологические изменения трактуются как хронический периостит (остит) челюсти (Я. М. Биберман, А. Г. Шаргородский).
Клиническая картина острого гнойного периостита челюсти может быть разнообразной и зависит от этиологических, патогенетических факторов, локализации и протяженности воспалительного процесса. Чаще поражается надкостница с вестибулярной поверхности челюстей. В таких случаях наблюдаются жалобы на боли, припухлость мягких тканей лица, нарушение общего самочувствия, повышение температуры тела. Вначале боли и припухлость небольшие, затем быстро, на протяжении 2—3 дней, усиливаются. Боли распространяются иногда на всю челюсть, иррадиируют по ходу ветвей тройничного нерва: в ухо, висок, глаз. Под влиянием тепловых процедур боль усиливается, холод на некоторое время ее успокаивает. Могут наблюдаться общие жалобы на головную боль, недомогание, плохой сон.
Больной нередко отмечает, что вначале появились боли в области зуба, а через 1—3 дня припухли мягкие ткани. При возникновении припухлости на лице боль в зубе значительно уменьшилась.
Общее состояние при остром гнойном периостите удовлетворительное, у отдельных больных при поражении надкостницы альвеолярного отростка и тела челюсти — средней тяжести. Температура тела повышена в пределах 37,5—38°С, но иногда она достигает 38,5—39°С. В результате возникающей интоксикации наблюдаются общая слабость, разбитость, потеря аппетита, бессонница, связанная со значительными болями.
При остром гнойном периостите альвеолярного отростка или тела челюстей с вестибулярной стороны в области окружающих челюсть мягких тканей появляется воспалительный отек. Его локализация и распространение зависят от зуба, явившегося источником инфекции. Так, при периостите, развившемся вследствие гнойного процесса в верхних резцах, наблюдается значительная отечность верхней губы, переходящая на крылья и дно носа. Увеличенная губа резко выступает вперед. Если гнойный процесс распространяется от верхнего клыка и верхних малых коренных зубов, то гнойный очаг может локализоваться в надкостнице, покрывающей альвеолярный отросток и область клыковой ямки; при этом коллатеральный отек захватывает значительный участок средней и нижней трети лица. Отекают ткани щечной, скуловой области, нижнего и нередко верхнего века. Острый гнойный периостит, развившийся вследствие гнойного процесса верхних больших коренных зубов, характеризуется припухлостью щечной, скуловой, околоушной областей, доходящей почти до ушной раковины. Иногда припухлость распространяется на нижнее веко.
Третий верхний большой коренной зуб может служить источником инфекции, и периостит возникает в области бугра верхней челюсти. Отек на лице появляется позже обычного и локализуется в щечной и височной области.
|
Для острого гнойного периостита, причиной которого являются нижние резцы, характерна отечность нижней губы, подбородочной области и иногда переднего отдела подподбородочного треугольника. При распространении инфекции от клыка и малых коренных зубов появляется коллатеральный отек нижнего отдела щечной области, угла рта, опускающийся в поднижнечелю-стной треугольник.
Гнойные периоститы в области больших коренных зубов нижней челюсти характеризуются коллатеральным отеком нижнего отдела щечной, поднижнечелюстной и околоушно-же-вательной области (рис. 56). Наиболее выражены общие симптомы и местная разлитая отечность тканей при распространении процесса на надкостницу основания нижней челюсти. Распространение процесса на надкостницу ветви нижней челюсти вызывает воспалительную инфильтрацию жевательной и медиальной крыловидной мышц, что приводит к воспалительной их контрактуре (I, II степени).
При остром гнойном периостите наблюдается в разной степени выраженности регионарный лимфаденит.
В преддверии рта при остром гнойном периостите челюсти наблюдаются гиперемия и отек слизистой оболочки альвеолярного отростка, переходной складки и щеки на протяжении 3—5 зубов. Переходная складка вследствие воспалительной инфильтрации утолщается, сглаживается и при ощупывании отмечается диффузный болезненный валикообразный инфильтрат.
Через 5—6 дней, а иногда и раньше, участок периоста прорывается в результате омертвения и расплавления его под действием гноя, который проникает под слизистую оболочку. Боли значительно уменьшаются. По переходной складке возникает ограниченная припухлость в виде валика, покрытая тонкой слизистой оболочкой. Гной нередко просвечивает через нее, придавая желтоватый цвет слизистой оболочке, при пальпации четко определяется флюктуация. Гнойник может самопроизвольно вскрываться в полость рта, после чего боли стихают и воспалительные явления идут на убыль.
Острый периостит нижней челюсти с язычной поверхности альвеолярного отростка характеризуется коллатеральным отеком и увеличением лимфатических узлов в поднижнечелюстном треугольнике. Иногда отмечается нерезко выраженный отек тканей щечной области. Открывание рта свободное, но у отдельных больных в связи с инфильтрацией медиальной крыловидной мышцы может быть болезненным и ограниченным.
При периостите нижней челюсти с язычной поверхности альвеолярного отростка больной испытывает боли при глотании и разговоре^ При осмотре отмечаются отек и инфильтрация надкостницы bq внутренней поверхности челюсти, при пальпации в этом участке —т болезненность. Отек и гиперемия слизистой оболочки могут появц ляться в области подъязычной складки. Наблюдается отек небно-язычиой и небно-глоточной дужек. Движения языка становятся затрудненными и болезненными, появляются ограничение и болезненность при открывании рта. г.
При остром гнойном периостите альвеолярного отростка верхней челюсти со стороны собственно полости рта (небный абсцесс) изменений на лице нет, пальпируются увеличенные поднижнечелю-стные лимфатические узлы.
При небном абсцессе на твердом небе возникает припухлость, которая быстро приобретает полушаровидную или овальную форму. В ее окружности нет значительного воспалительного отека из-за отсутствия подслизистого слоя. Увеличение гнойника ведет к сглаживанию поперечных небных складок. При пальпации в центральном отделе инфильтрата появляются размягчение и флюктуация. Развитие небного абсцесса характеризуется распространением воспалительной припухлости с твердого неба на слизистую оболочку мягкого неба, небно-язычную и небно-глоточную дужки, вследствие чего появляется болезненность при глотании. •
Скопление под надкостницей твердого неба гнойного экссудата вызывает отслаивание мягких тканей от кости. Это сопровождается болями, нередко пульсирующего характера, усиливающимися при разговоре и приеме пищи. Через неделю и более от начала заболевания гнойник прорывается наружу и гной изливается в полость рта.
Диагноз основывается на данных клинической картины и лабораторных исследованиях.
У больных с острым гнойным периоститом челюсти при исследовании крови отмечаются увеличение содержания лейкоцитов до? 10,0—12,0* ЮУл, значительный нейтрофилез (до 70—78%). У отдельных больных число лейкоцитов может быть 8,0—Q.O'lO'/n. СОЭ , у значительного числа больных остается нормальной, иногда увеличивается до 15—20 мм в час, у единичных больных — до 50—60 мм в час. Увеличение СОЭ в динамике заболевания может указывать на недостаточность оперативного вмешательства или развитие вторичного кортикального остеомиелита. Изменений в моче в основном нет, лишь у отдельных больных обнаруживают белок — от следов до 0,33 г/л и лейкоциты — 10—20 в поле зрения. На рентгенограмме изменений в кости челюсти нет.
Дифференциальный диагноз. Несмотря на яркие клинические симптомы острого гнойного периостита челюсти, при его диагностике иногда допускаются ошибки. Этот процесс следует дифференцировать от острого периодонтита, абсцессов ряда локализаций, флегмон, лимфаденитов, острых сиаладенитов и главное — от острого остеомиелита челюсти. А. И. Евдокимов (1955) дает четкие
критерии для дифференцирования заболевания: «Одонтогеиный пе-риостит как самостоятельную нозологическую единицу следует отличать от диффузного острого периодонтита и остеомиелита. Различие периостита от периодонтита определяется локализацией очага воспаления, когда последний протекает внутри лунки, а периостит — на поверхности альвеолярного отростка. Коллатеральный отек при периодонтите ограничивается десной, не распространяясь на мягкие ткани. Разграничение между периоститом и остеомиелитом оправдывается характером клинического течения и отсутствием костных поражений при периостите в виде образования секвестров и микроскопических изменений структуры кости».
Кроме того, в отличие от острого периодонтита острый периостит челюсти характеризуется отсутствием или наличием незначительной болевой чувствительности при перкуссии зуба, явившегося источником инфекции. Воспалительные изменения слизистой оболочки по переходной складке при остром периодонтите бывают в виде отека, а при остром периостите челюсти — воспалительной инфильтрации. При остром периодонтите в отличие от гнойного периостита при рассечении надкостницы гной не обнаруживается.
При остром воспалении околоушной и поднижнечелюстной слюнной желез в глубине отечных тканей пальпируется плотная болезненная железа, характерно выделение гнойного секрета из ее протоков.
Острый гнойный периостит необходимо дифференцировать от острого остеомиелита челюсти. Острый остеомиелит челюсти характеризуется выраженной интоксикацией организма: лихорадочным типом температурной реакции, головной болью, разбитостью, слабостью, ознобом и потом и др. Более выражена реакция регионарных лимфатических узлов. Периостальное утолщение кости наблюдается с обеих сторон челюсти: в полости рта воспалительные изменения слизистой оболочки бывают как со стороны преддверия, так и собственно полости рта. Характерны болезненная перкуссия нескольких зубов соответственно участку пораженной кости, их подвижность. На нижней челюсти при остеомиелите наблюдается онемение нижней губы и кожи подбородка — симптом Венсана.
Острый периостит челюсти дифференцируют от гнойных заболеваний околочелюстных мягких тканей — абсцесса, флегмоны, лимфаденита. При периостите ткани отечны и мягки на ощупь, при абсцессе, флегмоне, лимфадените пальпируется плотная ограниченная или разлитая инфильтрация. При расположении абсцесса или флегмоны в поверхностных областях лица и шеи, прилегающих к верхней и нижней челюсти, кожа над инфильтратом спаяна, лоснится и гиперемирована. При поражении глубоких областей лица в видимых при внешнем осмотре тканях имеется перифокальный отек, но в отличие от периостита нет характерных изменений по переходной складке.
Особые трудности для дифференциального диагноза представляют периостит нижней челюсти с язычной стороны и абсцесс переднего отдела подъязычной области или заднего отдела — челюстно-языч-
Ного желобка. В передних и задних отделах подъязычного пространства виден увеличенный подъязычный валик за счет плотного в болезненного инфильтрата. При абсцессе челюстно-язычного желоба отмечаются ограничение открывания рта и болезненное глотание. Вместе с тем» как и при периостите, инфильтрат расположен по ходу альвеолярного отростка, не наблюдается ограничения откры" вания рта.
Периостит нижней челюсти с язычной стороны могут ошибочно принимать за воспаление протока поднижнечелюстной слюнной железы. Но при этом в случае расположения слюнного камня в протоке инфильтрат расположен по его ходу, из выводного отверстия выделяется густая вязкая слюна или гнойно-слизистый секрет. При пальпации можно определить инородное тело — камень и далее это подтвердить рентгенологически. При периостите же локализация инфильтрата и наличие чистой слюны позволяют опровергнуть диагноз сиаладенита.
Лечение острого гнойного периостита челюсти должно быть косплексным и состоять из оперативного вскрытия гнойника, консервативной лекарственной терапии и др. В начальной стадии развития острого периостита челюсти (острый серозный периостит) лечение можно начать с вскрытия полости зуба, удаления распада из канала и создания условий для оттока, в других случаях — с удаления зуба, являющегося источником инфекции. Все манипуляции провопят под инфильтрационной или проводниковой анестезией. Эти лечебные .мероприятия вместе с лидокаиновой или тримекаи-новой блокадой с антибиотиками, протеолитическими ферментами, разрезом по переходной складке до кости, лекарственной терапией могут способствовать стиханию воспалительных явлений.
При остром .гнойном периостите челюсти проводят неотложное хирургическое вмешательство — вскрытие гнойного поднадкост-ничного очага и создание оттока экссудата (первичная хирургическая обработка гнойной раны). Эта операция обычно осуществляется в амбулаторных условиях, у отдельных больных — в стационаре.
Оперативное вмешательство по поводу острого гнойного периостита производят под местным обезболиванием — проводниковой или инфильтрационной анестезией. Для инфильтрационной анестезии используют тонкую иглу, через которую обезболивающий раствор медленно вводят под слизистую оболочку и инфильтрируют ткани по намеченной линии разреза. Иглу не следует вводить в полость гнойника. Хороший эффект дает лекарственная подготовка больных. Иногда операцию проводят под наркозом.
Если поднадкостиичный гнойник расположен в области преддверия рта, то разрез лучше проводить клювовидным скальпелем параллельно переходной складке через весь инфильтрированный участок; рассекают слизистую оболочку, подслизистую ткань и надкостницу до кости соответственно 3—5 зубам. Чтобы предупредить слипание краев раны и обеспечить отток гноя, в рану рыхло вводят узкую полоску тонкой (перчаточной) резины.
При локализации гнойника под надкостницей в области бугра верхней челюсти разрез следует производить по переходной складке в области маляров верхней челюсти, но для вскрытия воспалительного очага следует распатором или желобоватым зондом пройти из разреза по кости в направлении бугра верхней челюсти (назад и внутрь). Таким же способом вскрывают гнойный очаг при периостите верхней челюсти, распространившемся иа клыковую ямку.
Воспалительный. очаг, при. периостите с язычной поверхности нижней челюсти рекомендуется вскрывать разрезом слизистой оболочки альвеолярного отростка до кости, в месте наибольшего вы-бухания инфильтрата. Желобоватым зондом проходят по поверхности кости вниз и, отодвигая надкостницу, дают отток гною.
При небном абсцессе разрез проводят в области наибольшего выбухания тканей, немного отступя от основания альвеолярного отростка, или у средней линии неба, параллельно ей. Затем в операционную рану вводят широкую полоску из тонкой (перчаточной) резины, что позволяет избежать слипаиия краев раны и создает условия для хорошего оттока гноя. Лучшие результаты дает иссечение из стенки гнойника небольшого участка слизистой оболочки треугольной формы, что обеспечивает более свободный отток гноя.
При вскрытии воспалительного очага в области надкостницы ветви челюсти, на ее наружной и внутренней поверхности применяют особые приемы. При периостите на внутренней поверхности ветви челюсти разрез производят серповидным скальпелем с ограничителем или обычным скальпелем до кости, рассекают ткани в ретромолярной области (у основания небно-язычной дужки), распатором проходят на внутреннюю поверхность ветви челюсти, создавая отток экссудата из очага воспаления.
Поднадкостничный гнойник по наружной поверхности ветви нижней челюсти следует вскрывать разрезом, проведенным вестибулярно на уровне второго и третьего больших коренных зубов по косой линии до кости, далее распатором проходят поднадкостнично в направлении угла нижней челюсти, отводя кнаружи жевательную мыщцу. В рану после вскрытия очага обязательно глубоко вводят резиновую полоску для дренирования. Отсутствие на следующие сутки эффекта от такого вмешательства является основанием для госпитализации и проведения оперативного вмешательства наружным доступом.
После вскрытия гнойного очага целесообразно дать больному прополоскать рот слабым раствором перманганата калия или 1—2% раствором гидрокарбоната натрия, а также промыть рану раствором этакридина лактата, грамицидина, хлоргексидина. Хороший эффект дают орошение полости абсцесса раствором димексида с оксацил-лином (50 мл дистиллированной воды) и аппликации на рану 40% линимента димексида в течение 15 мин.
Если зуб, явившийся источником инфекции, разрушен и не представляет функциональной или эстетической ценности, то его следует удалить одновременно с вскрытием поднадкостничного гнойника. Это позволит улучшить опорожнение гнойного очага и будет
сяособстровать более быстрой ликвидации воспалительных явлений. | Удадевие зуба ииоща откладывают в связи с предполагающимися,! техническими трудностями этой операции или неудовлетворитель ным состоянием больного. В других случаях зуб сохраняют: рас| крывают его полость, освобождают канал корня от продуктов распада и потом проводят консервативное лечение хронического периодон- | тита. |
Лекарственное лечение острого гнойного периостита заключается | в назначении сульфаниламидных препаратов (норсульфазол, сульфа- | диметоксин, сульфадимезин и др.), нитрофурановых препаратов (фу- | разолидон, фурадонин), пиразолоновых производных (анальгии,ами- | допирин, фенацетин и др., а такжеих комбинации), антигистаминных | препаратов (димедрол, супрастин, диазолин и др.), препаратов каль- | ция, витаминов (поливитамины, витамины С по 2—3 г в сутки). |
Больного назначают на прием на 2-й день после операции. При | осмотре и опросе определяют степень стихания воспалительных | явлений и в зависимости от этого назначают дополнительное лече- | ние. При перевязках проводят местное лечение раны, соблюдая | рекомендации, приведенные ранее. |
При остром гнойном периостите челюсти для более быстрого | прекращения воспалительных явлений на 2-й день после вскрытия | гнойника следует назначить физические методы лечения: светотеи- | лолечение (соллюкс-лампа), теплые ванночки из антисептических | или дезодорирующих растворов, мазевые повязки (повязки по Дуб^ | ровину, с вазелином, 20% камфорным маслом, маслом облепихи, | шиповника), УВЧ, СВЧ, флюктуоризацию, лазерную терапию re- I лий-неоновыми лучами. Проводят ЛФК. |
В большинстве случаев воспалительные явления быстро (через | 2—3 дня) идут на убыль. Если стихание воспаления задерживается, | то 2—3 раза проводят блокаду: инфильтрацию окружающих воспа- | лительных тканей со стороны кожи 0,25—0,5% растворами триме- | каина, лидокаина или новокаина в количестве 40—50 мл с фура- | цилином, ферментами. |
Отдельным ослабленным больным, а также лицам с нарастанием | воспалительных явлений назначают антибиотики. Обязательным ус- | ловием эффективности антибиотикотерапии является вскрытие гной- | ника (первичная хирургическая обработка). В условиях поликлиники | целесообразно применять антибиотики широкого спектра действия | (полусинтетические пенициллины, тетрациклин, олететрин, окса- J циллин, производные метронидазола и др.) по 100 000 ЕД 5—6 раз | в сутки в течение 5—6 дней; в стационаре — инъекции этих | препаратов 3—4 раза в день в течение 6—7 дней. |
Исход. Своевременно начатое и правильно проведенное ле- | чение острого гнойного периостита челюсти заканчивается выздо- | ровлением. Через 3—5 дней больные становятся трудоспособными. | При наличии небного абсцесса толщина и плотность отслоенных от J неба мягких тканей не позволяют вскрыться гнойнику самопроиз- | вольно. Нередко это ведет к омертвению кортикальных отделов | кости и развитию вторичного кортикального остеомиелита. |
182 |
Погрешности в лечении, прогрессирование воспалительного процесса у некоторых бальных вызываю! распространение гнойного экссудата в кость и развитие острого остеомиелита челюсти или в околочелюстные мягкие ткани с образованием абсцесса или флегмоны.
Профилактика острого периостита челюсти заключается в санации полости рта и лечении хронических одонтогенных очагов.
Дата добавления: 2015-01-21; просмотров: 2489;
