Глава 18 ПАТОФИЗИОЛОГИЯ ПОЧЕК
Печеночная желтуха (паренхиматознаяили гепатоцеллюлярная) развивается при острых и хронических заболеваниях печени любой этиологии (вирусной, алкогольной, аутоиммунной), а также при тяжело протекающих инфекциях (тифы, малярия, острая пневмония), сепсисе, отравлениях грибами, фосфором, хло-
роформом и другими ядами. Возникает она в результате поражения гепатоцитов.При этом лизосомы печеночных клеток выделяют желчь в лимфатические и кровеносные сосуды. Возможно и обратное всасывание желчи из желчных протоков в кровь. В крови отмечается гиперби-лирубинемия как за счет конъюгированного, так и неконъюгированного билирубина, что связано со снижением активности глюкуронилтрансферазы в поврежденных клетках и нарушением образования глюкуронидов билирубина. Моча имеет темный цвет, что связано с билирубине-мией (прямой билирубин) и уробилинурией (нарушено превращение уробилиногена, всасывающегося в кровь из тонкой кишки и поступающего в печень). В моче находят желчные кислоты и следы стеркобилина.
При многих поражениях печени желтуха обусловлена главным образом повышением уровня конъюгированного билирубина. То же самое происходит и при внепеченочной обструкции желчных путей. Дифференцировать внутрипеченоч-ную и внепеченочную желтухи на основании уровня или соотношения конъюгированного и неконъюгированного билирубина в сыворотке крови не представляется возможным. В связи с этим начальный этап диагностики заключается в том, чтобы отличить паренхиматозные заболевания печени и обструкцию желчных путей (механическая желтуха) от заболеваний, протекающих преимущественно с неконъюгированной гипербилирубинемией.
Семейные нарушения экскреторной функции печени. Синдром Дабина - Джонсона.Наследуется по аутосомному типу и характеризуется хронической идиопатической желтухой, представляющей собой доброкачественную гипер-билирубинемию с повышением преимущественно связанного билирубина. Задержка билирубина является своеобразным симптомом или маркером этого заболевания. В основе его лежит извращенный метаболизм адреналина в гепато-цитах, в результате чего развивается меланоз печени. Печень приобретает черный цвет, отсюда второе название этой болезни - «болезнь черной печени». Такой цвет печени является пато-гномоническим признаком синдрома Дабина -Джонсона. Общая архитектоника печени не страдает, структура ее остается нормальной. Функционально отмечается дефект экскреции билирубина, а также нарушение экскреции копро-порфирина с повышением его уровня в суточной

 моче. Уровень билирубина в сыворотке крови обычно составляет от 30 до 150 мкмоль/л, в основном за счет конъюгированного. Признаки холестаза (кожный зуд, стеатоз, повышение уровня щелочной фосфатазы в сыворотке крови) обычно отсутствуют. Нарушение экскреции проявляется отсутствием изображения желчных путей при пероральной и внутривенной холецистог-рафии. Типично запаздывание и повышение кривой элиминации свободной фракции билирубина из плазмы через 90 мин. Это происходит в результате рефлюкса из печени конъюгированного красителя и отражает нарушение максимального печеночного транспорта. При синдроме нарушается экскреция многих метаболитов, в том числе конъюгированного билирубина и йодированных красителей, но экскреция желчных кислот остается в норме. Усиливает гипербили-рубинемию прием контрацептивов.
моче. Уровень билирубина в сыворотке крови обычно составляет от 30 до 150 мкмоль/л, в основном за счет конъюгированного. Признаки холестаза (кожный зуд, стеатоз, повышение уровня щелочной фосфатазы в сыворотке крови) обычно отсутствуют. Нарушение экскреции проявляется отсутствием изображения желчных путей при пероральной и внутривенной холецистог-рафии. Типично запаздывание и повышение кривой элиминации свободной фракции билирубина из плазмы через 90 мин. Это происходит в результате рефлюкса из печени конъюгированного красителя и отражает нарушение максимального печеночного транспорта. При синдроме нарушается экскреция многих метаболитов, в том числе конъюгированного билирубина и йодированных красителей, но экскреция желчных кислот остается в норме. Усиливает гипербили-рубинемию прием контрацептивов.
Синдром Роторавстречается крайне редко. Клинически он схож с синдромом Дабина -Джонсона, однако темный пигмент в гепатоци-тах отсутствует и конъюгированный билирубин в сыворотке крови больше состоит из моноконъ-югированного, чем из диконъюгированного. Кроме того, нарушений экскреции копропорфирина не отмечается. Желчный пузырь при холецис-тографии обычно визуализируется, так как отсутствует типичное для синдрома Дабина - Джонсона нарушение экскреции. Напротив, при синдроме Ротора в большинстве случаев страдает депонирующая способность печени. Синдром имеет доброкачественное течение, наследуется по аутосомно-рецессивному типу.
Доброкачественный семейный рецидивирующий холестаз- это редкий синдром, при котором возникают рецидивы кожного зуда с желтухой. Во время приступа повышается уровень щелочной фосфатазы и желчных кислот в сыворотке крови, а в биоптате печени находят признаки холестаза. Однако механической обструкции желчных путей не отмечается и при холе-цистографии желчные пути визуализируются. В межприступный период функция и морфология печени не отличаются от нормы. Предполагается врожденный характер патологии, так как начинается она в детском возрасте и болеют обычно члены одной семьи.
Рецидивирующая желтуха беременных,или внутрипеченочный холестаз беременных.Чаще это происходит в IIIтриместре, но может проявиться в любое время после 7-й недели бере-
менности. Возникает внутрипеченочный холес-газ, проявляющийся кожным зудом и желтухой. В сыворотке крови несколько возрастает уровень билирубина (не превышая 60 мкмоль/л), повышены активность щелочной фосфатазы и уровень холестерина, однако активность трансами-наз остается в пределах нормы. Гистологически в печени отмечается картина холестаза разной степени выраженности. Через 7-14 дней после родов признаки холестаза полностью проходят. Важно подчеркнуть, что возможны рецидивы внутрипеченочного холестаза при последующих беременностях. Следует дифференцировать эту патологию от желтух другого происхождения, например при вирусных гепатитах, а также от идиопатической «острой жирной печени» беременных и тетрациклиновой «жирной печени», где летальность очень высока, так как в этих случаях отмечается тяжелое диффузное повреждение паренхимы печени.
Возможны приобретенные нарушения экскреторной функции печени, например лекарственный холестаз.Возникновение внутрипеченочного холестаза связано с приемом целого ряда препаратов, особенно пероральных контрацептивов, эстрогенов, анаболических стероидов и др. Выделяют так называемую послеоперационную желтухуи доброкачественный послеоперационный печеночный холестаз.Возникновение их, по-видимому, связано с пигментной перегрузкой печени, особенно после переливания крови (возможный гемолиз консервированной крови), реже после резорбции крови из внесосу-дистых пространств и вследствие гемолитической анемии. Возможно снижение функции печени из-за гипоксемии и гипотензии либо повреждения печеночных клеток гепатотоксичны-ми препаратами (анестетики, особенно галотан). Одновременно могут вовлекаться в процесс почки, что снижает экскрецию билирубина из-за некроза канальцев вследствие шока или гипоксемии. При послеоперационном внутрипеченоч-ном холестазе, который развивается после большой и продолжительной операции, увеличивается уровень не только конъюгированного билирубина, достигая 200-400 мкмоль/л, но значительно повышается и активность щелочной фосфатазы. В типичных случаях уровень амино-грансфераз увеличивается незначительно, так как отсутствует некроз гепатоцитов. Желтуха купируется спонтанно, если в клинике не преобладают другие системные осложнения.

 Ярким проявлением внутрипеченочного хо-лестаза является холестатический гепатит,причиной которого могут стать вирусный и алкогольный гепатиты, лекарственные поражения печени. Следует отметить, что дифференциальный диагноз основан на признаках самих заболеваний, вызывающих внутрипеченочный холе-стаз. Для синдрома внутрипеченочного холеста-за характерно: желтуха, потемнение мочи, светлый кал, возможен кожный зуд. Нередко выражены гепато- и спленомегалия. Как правило, отмечается повышение активности щелочной фосфатазы, уровня конъюгированного билирубина, холестерина, фосфолипидов, а-, Р- и у-гло-булинов. До сих пор используется преднизоло-новый тест: прием стероидных гормонов в течение 5 дней приводит к снижению уровня билирубина, что, естественно, не возникает при механической желтухе.
Ярким проявлением внутрипеченочного хо-лестаза является холестатический гепатит,причиной которого могут стать вирусный и алкогольный гепатиты, лекарственные поражения печени. Следует отметить, что дифференциальный диагноз основан на признаках самих заболеваний, вызывающих внутрипеченочный холе-стаз. Для синдрома внутрипеченочного холеста-за характерно: желтуха, потемнение мочи, светлый кал, возможен кожный зуд. Нередко выражены гепато- и спленомегалия. Как правило, отмечается повышение активности щелочной фосфатазы, уровня конъюгированного билирубина, холестерина, фосфолипидов, а-, Р- и у-гло-булинов. До сих пор используется преднизоло-новый тест: прием стероидных гормонов в течение 5 дней приводит к снижению уровня билирубина, что, естественно, не возникает при механической желтухе.
Подпеченочная желтуха (механическаяили обструктивная) развивается при возникновении препятствия току желчи по внепеченоч-ным желчным протокам.Термины «обтураци-онная желтуха» и «холестаз» не являются синонимами, так как во многих случаях при наличии холестаза механическая блокада желчных путей отсутствует, а холестаз оказывается внутрипеченочный. Причинами подпеченочной желтухи могут быть обтурация печеночного или общего желчного протоков и большого дуоденального (фатерова) сосочка камнем, опухолью, паразитами, послеоперационными рубцами, спайками; атрезия (гипоплазия желчных путей), сдавление желчных протоков снаружи опухолью близлежащих органов, кистами, лимфоузлами (лимфогранулематоз), вследствие индуративно-го панкреатита.
Главное патогенетическое звено подпеченочной желтухи - это нарушение выделения конъюгированного билирубина через внепеченочные желчные протоки. Возникает его регургитация, т. е. задержка и обратный заброс. Это сопровождается повышением давления во внутрипеченоч-ных желчных протоках, скоплением билирубина во всем билиарном дереве и на уровне гепато-цитов (парахолия). Отмечается картина внепе-ченочного холестаза, биохимические проявления которого характеризуются повышением содержания в сыворотке крови преимущественно конъюгированного билирубина. Если обтурация неполная, интенсивность гипербилирубинемии очень вариабельна. Так, при неполной обтура-
ционной желтухе уровень общего билирубина сыворотки крови чаще не превышает 68,0-100,0 мкмоль/л. Реакция на стеркобилин в кале положительная или слабоположительная, в моче определяются как желчные пигменты, так и уробилин. При гипербилирубинемии свыше 135-177 мкмоль/л обычно имеет место полная обтураци-онная желтуха, когда желчь вообще не поступает в ДПК либо поступает изредка и в небольших количествах. В этих случаях концентрация билирубина в плазме крови, представленного преимущественно конъюгированным, может достигать высоких цифр - до 850 мкмоль/л и более. Выделение уробилиновых тел с калом и мочой понижено или отсутствует, наблюдается били-рубинурия (моча обычно бывает очень темной), кал светлый вследствие уменьшения содержания в нем желчных пигментов. В крови содержатся все составные части желчи, в том числе обладающие токсическими свойствами желчные кислоты (холемия), что объясняет появление таких симптомов, как кожный зуд, брадикар-дия, гипотония. Повышенная концентрация в плазме желчных кислот может вызывать сильный кожный зуд вследствие отложения их в коже. Из-за отсутствия желчи резко ослабляется пищеварение в кишечнике, отмечается стеа-торея, нередко с калом выделяется до 70 % жиров, содержащихся в пище. Нарушается всасывание жирорастворимых витаминов A, D, Е, К. Нарушение образования факторов свертывания крови, для синтеза которых необходим жирорастворимый витамин К, приводит к удлинению протромбинового времени уже на ранней стадии заболевания. Гиперхолестеринемия при длительной полной обтурационной желтухе со временем нарастает. При хроническом холестазе также наблюдаются поражение костей (печеночная ос-теодистрофия), отложения холестерина (ксанто-мы, ксантелазмы) и пигментация кожи вследствие накопления меланина.
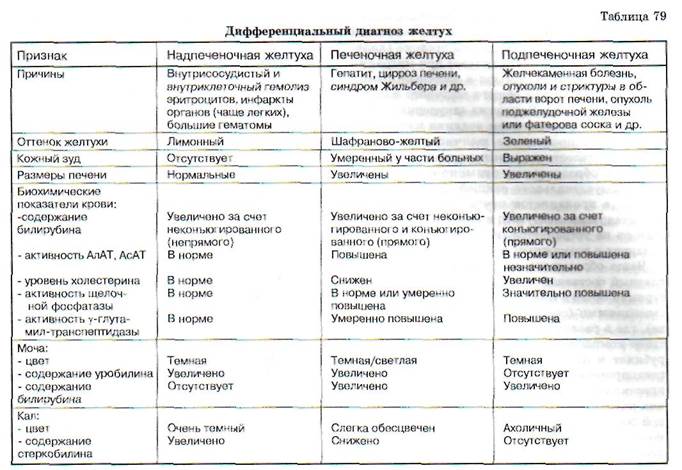
Принципы дифференциальной диагностики желтух представлены в табл. 79.
Наиболее частой причиной подпеченочной желтухи является холедохолитиаз. При закупорке камнем общего желчного протока характерен выраженный болевой приступ по типу печеночной колики, нередка лихорадка, вслед за которыми возникает желтуха. Застой желчи вследствие обтурации желчного протока, как правило, приводит к холециститу и восходящему хо-лангиту. Поэтому в клинике этого заболевания
|
превалирует триада: боль, желтуха, лихорадка. В связи с тем, что закупорка камнем общего желчного протока обычно бывает неполной, желтуха носит ундулирующий характер и реакции на уробилин и билирубин в моче, а также стер-кобилин в кале могут быть то положительными, то отрицательными. Уровень билирубина в сыворотке крови хотя и достигает высоких цифр, но редко превышает 170 мкмоль/л. Наличие камней в печеночном протоке обычно обусловливает ту же клинику. Камни же пузырного протока вызывают водянку желчного пузыря без синдрома желтухи. При закупорке камнем большого дуоденального сосочка часто возникает полная обтурация желчных путей со стойкой желтухой.
Опухоли гепатопанкреатодуоденальной зоны часто сопровождаются подпеченочной желтухой. Желтуха нередко начинается без болей, с ахо-личным стулом. Позже возникает болевой синдром. Иногда боль бывает приступообразной, чаще ноющего характера, отличается прогрессирую-
щим течением. Рак желчных путей и большого дуоденального сосочка нередко сопровождается положительным симптомом Курвуазье (увеличение желчного пузыря), а гипербилирубинемия достигает высоких цифр - до 500 мкмоль/л. При раке большого дуоденального сосочка часто возникает дегтеобразный стул или положительная реакция кала на скрытую кровь. Рак головки поджелудочной железы также, как правило, сопровождается механической желтухой, и в подавляющем большинстве случаев пальпируется увеличенный желчный пузырь. Кроме того, возможно сдавление опухолью общего желчного протока при метастазировании рака желудка, кишечника, первичном раке печени и при болезнях крови - лимфогранулематозе, лейкозах.
17.2.2. Образование желчных камней
Подпеченочные желтухи нередко связаны с образованием камней с локализацией чаще все-
го в желчном пузыре (холецистолитиаз),реже -в печеночном желчном протоке (печеночный холелитиаз)и общем желчном протоке (холе-дохолитиаз).Желтуха возникает при миграции камней из желчного пузыря в желчный проток с обтурацией камнем общего желчного или печеночного протока. Возможна закупорка пузырного протока с появлением водянки или эмпиемы пузыря, прободение желчного пузыря в брюшную полость с развитием желчного перитонита и образованием пузырно-кишечных и холедоходуоденального свищей. Холедохолити-аз всегда проявляется печеночной коликой и подпеченочной желтухой, и практически всегда, если он не устраняется, возникает восходящий холангит с возможным переходом в сепсис.
Чаще образуются холестериновые камни,главный составной компонент которых - холестерин (в 50-99%). Они могут быть чистыми или смешанными (содержат около 70% холестерина), где в различных соотношениях содержатся такие компоненты, как карбонат, фосфат, били-рубинат и пальмитат кальция, фосфолипиды, гликопротеины и мукополисахариды. По данным кристаллографии, холестерин в желчных камнях находится в форме моногидрата и в безводной форме. Смешанные холестериново-пигмент-но-известковые камнив желчном пузыре, как правило, встречаются в большом количестве и часто отшлифовываются вследствие взаимного трения. Предрасполагают к образованию холестериновых камней прежде всего женский пол (у женщин в возрасте до 50 лет желчные камни встречаются в два раза чаще, чем у мужчин) и ожирение, являясь фактором риска у женщин моложе 50 лет. Играет роль и характер питания: несбалансированное высококалорийное, с избыточным содержанием животных жиров, богатое холестерином, очищенными углеводами, с низким содержанием пищевой клетчатки. Однако у больных с ожирением малокалорийное питание (2100 ккал/сут и ниже) и длительные периоды голода также могут приводить к образованию камней желчного пузыря. Нередко кам-необразование связывают с гиподинамией и более длительным прохождением пищи по желудочно-кишечному тракту. Кроме того, важными факторами риска возникновения желчных камней являются гиперлипидемия с низким уровнем липопротеидов высокой плотности и высоким уровнем триглицеридов, а также такие заболевания, как сахарный диабет, гипотиреоз,
циррозы печени (до 30% пациентов имеют желчные камни), болезнь Крона, резекция тонкой кишки, беременность, прием некоторых лекарственных препаратов (эстрогены, оральные контрацептивы, клофибрат, октреотид - лечение акромегалии). К факторам, повышающим частоту камяеобразования, относится и семейная предрасположенность.
Реже встречаются билирубино-известковыеи пигментные камни.Билирубино-известковые камни (черного цвета) состоят из билирубината кальция и содержат меньше 30% холестерина. Возникают они чаще при хроническом гемолизе, например при анемии - врожденной микро-сфероцитарной или серповидноклеточной, при искусственных сердечных клапанах и протезах, всех формах цирроза печени, особенно алкогольном. К образованию же пигментных камней предрасполагают инфекции билиарного тракта, аномалии желчного пузыря и желчевыводящих путей. Пигментные камни, содержащие белковую основу, известь и примесь меди, имеют черно-зеленый цвет. Мягкими же коричневыми камнями являются пигментные желчные камни, которые также состоят из билирубината кальция и, кроме того, из пальмитата и стеарата кальция и холестерина. Встречаются они крайне редко, преимущественно во внутрипеченочных желчных протоках при хроническом склерозирующем холангите и билиарных инвазиях: описторхозе, клонорхозе, лямблиозе, аскаридозе и др. Крайне редко в желчном пузыре обнаруживаются камни, состоящие из карбоната кальция и фосфора. Редко встречаются и чистые известковые камни- белые, твердые, бугристые, образующиеся в результате воспалительных изменений и пропитывания известью клеточных обломков и белковых масс. Они, как правило, мелкие и могут мигрировать в желчные протоки.
Холестерин, как известно, не растворяется в воде, однако в желчи благодаря фосфолипидам (лецитину) и желчным кислотам он сохраняется в растворимом состоянии в виде макромоле-кулярных агрегатов, называемых смешанными мицеллами. Смешанные мицеллы способны удерживать холестерин в термодинамическом стабильном состоянии, которое оценивается низким индексом насыщения холестерина. Рассчитывается индекс из молярного соотношения холестерина, желчных кислот и фосфолипидов. Концентрация холестерина в желчи, по мнению ряда авторов, не зависит от его уровня в сыворотке
крови. На образование холестериновых камней влияют три основных фактора: 1) перенасыщенность печеночной желчи холестерином, 2) осаждение моногидрата холестерина в виде кристаллов, 3) нарушение функций желчного пузыря.
Перенасыщенность печеночной желчи холестерином, предрасполагая к образованию холестериновых камней, не является единственным звеном в патогенезе. Важную роль здесь играет и активация резорбционных процессов в отношении воды и желчных кислот, а также нарушение синтеза последних в печени. Это уменьшает концентрацию желчных кислот в желчи и формирует высокий индекс насыщения холестерином вследствие возрастания соотношения холестерин/желчные кислоты. При таком индексе холестерин не может быть транспортирован в виде смешанных мицелл. Его избыток транспортируется в фосфолипидных пузырьках, которые нестабильны и могут формировать крупные многослойные пузырьки, из которых и осаждаются кристаллы моногидрата холестерина. Осаждение кристаллов холестерина из многослойных пузырьков является ключевым моментом камне-образования. Ускоряют кристаллизацию холестерина в литогенной желчи белки, к которым относятся аминопептидаза, кислый а,-гликопро-теин, иммуноглобулины и фосфолипаза С. В центре холестериновых камней находится билирубин, что позволяет предполагать возможность осаждения холестерина в желчном пузыре на белково-пигментные комплексы.
В камнеобразовании имеют значение и другие факторы: бактериальная флора, способствующая деконъюгации желчных кислот, гиперсекреция муцина эпителием слизистой оболочки желчного пузыря. Муцин, обволакивая и адсорбируя кристаллы холестерина, образует матрикс
формирующегося камня. Кроме того, большое значение придается сдвигу рН желчи в кислую сторону (рН ниже 6) и нарушению моторной активности желчного пузыря. Связь между медленным опорожнением желчного пузыря и повышенной частотой образования желчных камней у больных, находящихся длительно на парентеральном питании, и у беременных свидетельствует о том, что застой желчи является одним из факторов, способствующих камнеобразо-ванию. При застое желчи нарушается ее коллоидная стабильность, снижается концентрация желчных кислот и фосфолипидов и нарастает литогенность желчи. При заболеваниях желчного пузыря процесс непрерывного обновления желчи замедлен, что также создает условия для осаждения желчи, кристаллизации холестерина и возможного образования желчной замазки (желчный сладж), состоящей из взвеси кристаллов моногидрата холестерина, гранул билируби-ната кальция и других солей. Последняя исчезает самостоятельно у 70% больных, а у 20% развивается желчекаменная болезнь.
Механизм образования пигментных камней связывают с повышенной активностью Р-глюкуронидазы вследствие инфицирования желчи. Фермент бактерий Р-глюкуронидаза разлагает билирубиндиглюкуронид, растворимый в воде, на плохо растворимый неконъюгированный билирубин. Последний выпадает в осадок и, соединяясь с кальцием, превращается в билиру-бинат кальция. Причиной перенасыщения желчи неконъюгированным билирубином считают внутрисосудистый гемолиз, который может быть врожденным и приобретенным. Играют роль и изменения рН, уровня кальция в желчи, избыточная продукция органической матрицы (гли-копротеид).
Глава 17 / ПАТОФИЗИОЛОГИЯ ПЕЧЕНИ
Глава 18 ПАТОФИЗИОЛОГИЯ ПОЧЕК
Почки относятся к жизненно важным органам. Основное назначение почек - сохранение постоянства внутренней среды (гомеостаза):
1) поддержание на постоянном уровне объе
ма внеклеточной жидкости и ее осмолярности
иутем влияния на размер экскреции воды и на
трия;
2) регуляция содержания во внеклеточной жидкости калия, магния, кальция, фосфора, хлора и других электролитов;
3) участие в поддержании на нормальном уровне рН крови путем задержки в организме, удаления и продукции кислых и щелочных субстанций;
4) удаление из плазмы крови токсических и
конечных продуктов обмена, избытка глюкозы,
аминокислот, пептидов и полипептидов, в том
числе различных гормонов, а также чужерод
ных веществ (лекарственные препараты, яды и
пр.);
5) участие в регуляции кровяного давления
и эритропоэза.
Значительная часть перечисленных функций связана с экскреторной деятельностью почек, суммарным результатом которой является образование мочи.
Дата добавления: 2015-03-19; просмотров: 1571;
