Недостаточность вазопрессина: несахарный диабет
При несахарном диабете центрального генеза способность почек сохранять воду в организме нарушается вследствие недостаточной секреции АВП в ответ на нормальные физиологические стимулы.
Патофизиология. Недостаточная секреция вазопрессина в ответ на соответствующие стимулы может быть результатом повреждения нескольких функциональных звеньев физиологической цепи процессов, регулирующих выброс гормона в кровоток. С концептуальных позиций можно выделить четыре типа центрального несахарного диабета. Больные с патологией первого типа обнаруживают крайне незначительное повышение осмоляльности мочи при увеличении осмоляльности плазмы (кривая на рис. 323-2) и отсутствие признаков секреции АВП при введении гипертонического солевого раствора. Такие больные практически лишены мобилизуемого АВП. При втором типе заболевания в условиях дегидратации наблюдается резкое возрастание осмоляльности мочи (кривая 2 на рис. 323-2), но при введении солевого раствора отсутствует осмотический порог. У таких больных нарушен осморецепторный механизм, но сохранена способность секретировать АВП в ответ на гиповолемию или тяжелую дегидратацию. У больных третьего типа при увеличении осмоляльности плазмы происходит некоторое повышение осмоляльности мочи (кривая 3 на рис. 323-2), но осмотический порог секреции АВП повышен. У таких больных механизм секреции заторможен, а осморецептор имеет, так сказать, более высокую точку настройки. При заболевании четвертого типа кривая зависимости между осмоляльностью мочи и плазмы сдвинута вправо (кривая 4 на рис. 323-2). Секреция АВП у таких больных начинается при той же осмоляльности плазмы, что и в норме, но в количественном отношении оказывается ниже нормальной.
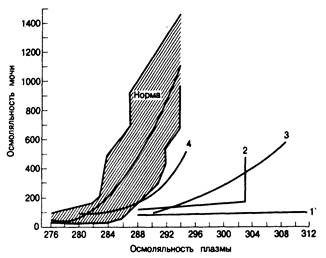
Рис. 323-2. Связь между осмоляльностью плазмы и мочи при различном уровне гидратации у здоровых взрослых людей (затемненная область) и у больных с четырьмя типами несахарного диабета.
У больных с несахарным диабетом второго — четвертого типов в ответ на тошноту, никотин, метахолин, хлорпропамид или клофибрат может возникать выраженный антидиурез, что указывает на достаточность синтеза и запасов АВП для реализации способности адекватного концентрирования мочи при наличии соответствующего стимула к секреции гормона. В редких случаях у больных со вторым — четвертым типами патологии может иметь место бессимптомная гипернатриемия, сопровождающаяся лишь незначительными признаками несахарного диабета.
Этиология. Причины несахарного диабета у 100 больных, удовлетворяющих критериям, описанным в разделе «Диагностические тесты» (см. ниже), с давностью заболевания не менее 6 мес перечислены в табл. 323-1. Несахарный диабет часто начинается в детстве или раннем зрелом возрасте (медиана возраста начала — 21 год). Мужчины болеют чаще, чем женщины. К основным причинам несахарного диабета относятся следующие. 1. Неопластические или инфильтративные повреждения гипоталамуса или гипофиза, включая хромофобные аденомы, краниофарингиомы, герминомы, пинеаломы, метастазы опухолей, лейкоз, гистиоцитоз Х и саркоидоз. Эти причины обусловили несахарный диабет у 32 больных (группы 1, 3, 7 и 9 в табл. 323-1). Примерно у 60% этих больных имелись признаки частичной или полной утраты функций передней доли гипофиза. 2. Хирургические или лучевые вмешательства на гипоталамусе или гипофизе или применение разрушающей лучевой терапии. Эти причины вызвали несахарный диабет у 20 больных, причем почти всегда он сопровождался недостаточностью функций передней доли гипофиза (гипопитуитаризм). Несахарный диабет, явившийся следствием хирургических вмешательств, развивается обычно через 1—6 дней после операции и часто исчезает через несколько дней; спустя еще 1—5 дней он либо продолжает отсутствовать, либо возобновляется и становится хроническим. Удаление задней долги гипофиза вызывает постоянный несахарный диабет только в том случае, если ножка гипофиза перерезана достаточно высоко, чтобы вызвать ретроградную дегенерацию большинства нейронов супраоптического ядра. 3. Тяжелые травмы головы, сопровождающиеся обычно переломами черепа, вызвали несахарный диабет у 17 больных, причем недостаточность передней доли гипофиза встречалась примерно Лишь у одной шестой их числа. Спонтанная ремиссия травматического несахарного диабета наблюдалась у 4 больных, что связано, вероятно, с регенерацией поврежденных аксонов в ножке гипофиза. 4. Сосудистые повреждения служили причиной несахарного диабета лишь в редких случаях (4 больных). У трех из них несахарный диабет сочетался с церебральной патологией, обусловленной остановкой сердца с последующим восстановлением его дея
Таблица 323-1. Характеристика 100 больных с постоянным несахарным диабетом
| Причина заболевания | Возраст начала, годы | Общее число | Мужчины | Женщины | |
| медиана | колебания | ||||
| 1. Гистиоцитоз Х | 1,5 | 1—20 | |||
| 2. Идиопатический несахарный диабет | детство— 66 | ||||
| 3. Первичная опухоль мозга или гипофиза | 17,5 | 3—58 | |||
| 4. Травма | 5—48 | ||||
| 5. Операция на гипофизе | 6—68 | ||||
| 6. Разрыв внутричерепной | |||||
| аневризмы | |||||
| 7. Саркоидоз | |||||
| 8. Недостаточное кровоснабжение | |||||
| мозга | 37—73 | ||||
| 9. Метастазы опухолей, включая лейкемию | 44—71 | ||||
| В с е г о... |
1 Медиана возраста начала для всех 100 больных — 21 год. Результаты получены авторами в Сиракузском Медицинском Центре, Нью-Йорк (расположены в порядке возрастания медианы возраста начала заболевания).
тельности. 5. Идиопатический несахарный диабет (у 27 больных) обычно начинался в детстве и редко (менее чем в 20% случаев) сопровождался дисфункцией передней доли гипофиза. Такой диагноз можно устанавливать лишь после тщательных, но безуспешных поисков любых признаков опухоли, инфильтративного процесса, сосудистого повреждения или других возможных причин недостаточности АВП. Наличие гипопитуитаризма, гиперпролактинемии или рентгенологических признаков повреждения внутри или выше турецкого седла должно стимулировать продолжение поисков причины заболевания через 3—12 мес. Уверенность в диагнозе идиопатического несахарного диабета возрастает с увеличением длительности периода получения отрицательных результатов исследования. Имеются сообщения, что при идиопатическом несахарном диабете в супраоптическом и паравентрикулярном ядрах уменьшено число нейронов. В редких случаях доку монтирована доминантная наследуемость заболевания.
Клинические проявления. При несахарном диабете почти всегда присутствуют полиурия, чрезмерная жажда и полидипсия. Для заболевания характерно внезапное возникновение этих симптомов —независимо оттого, проявляется ли оно впервые или в результате исчезновения эффектов вводимого вазопрессина в условиях длительной терапии. В тяжелых случаях моча выглядит очень светлой, а ее количество может становиться огромным (до 16—24 л в сутки), что требует мочеиспускания каждые 30—60 мин днем и ночью. Чаще, однако, объем мочи увеличивается лишь умеренно (2,5—6 л в сутки), а иногда он может быть менее 2 л в сутки, что у части больных вообще не вызывает жалоб. В тяжелых случаях концентрированность мочи (менее 290 мосмоль/кг, удельный вес менее 1,010) ниже, чем сыворотки, но при легком несахарном диабете может быть и выше (290—600 мосмоль/кг).
Небольшое повышение осмоляльности сыворотки, обусловленное гипотоничной полиурией, стимулирует жажду. Больные поглощают большое количество жидкости, предпочитая охлажденные напитки, и часто проявляют чрезмерную озабоченность их доступностью. Хотя жажда возникает, вероятно, вторично по отношению к потере воды, введение вазопрессина зачастую снимает или уменьшает жажду даже без питья.
Нормальная функция центра жажды обеспечивает тесную сопряженность полидипсии и полиурии, так что дегидратация редко проявляется чем-то иным, кроме легкого повышения концентрации натрия в сыворотке. Однако без адекватного восполнения экскретируемой воды дегидратация становится выраженной и приводит к слабости, лихорадке, психическим расстройствам, прострации и смерти. Это происходит на фоне возрастания осмоляльности сыворотки и концентрации натрия в ней, которая иногда превышает 175 мэкв/л. При несахарном диабете вследствие повреждения преоптического ядра адипсия отсутствует, но при нарушении функции гипоталамического центра жажды из-за вовлечения его в патологический процесс адипсия может иметь место. Чаще дегидратация возникает в бессознательном состоянии, связанном с наркозом при хирургических операциях, тепловым ударом или другими причинами. Больным несахарным диабетом, находящимся без сознания, особенно опасно вводить большие объемы изотопического солевого раствора внутривенно или гиперосмолярные белковые смеси через желудочный зонд без одновременного введения достаточных количеств воды.
В редких случаях осложнением полиурии может быть гидронефроз; это особенно характерно для тех больных, которые из-за атонии мочевого пузыря, стриктур мочеточников или других причин не в состоянии полностью опустошать мочевой пузырь.
Диагностические тесты. Диагностика несахарного диабета основана на том, что повышение осмоляльности плазмы, вызываемое лишением жидкости или введением гипертонического солевого раствора, сопровождается меньшей, чем в норме, секрецией АВП. Это можно установить, определив уровень АВП в плазме или моче (рис. 323-3) или продемонстрировав недостаточный прирост осмоляльности мочи при экзогенном введении супрамаксимальных количеств вазопрессина. Определения осмоляльности плазмы и мочи настолько просты и надежны, что необходимость определять уровень АВП возникает лишь в редких случаях, когда результаты определения осмоляльности оказываются недостаточно четкими.
Оценка зависимости между осмоляльностью плазмы и мочи.Нормальная зависимость между осмоляльностью плазмы (если только нет повышения уровня
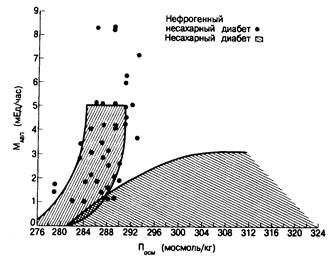
Рис. 323-3. Зависимость между осмоляльностью плазмы (Посм) и экскрецией АВП с мочой (МАВП)у здоровых людей (затемненная область слева), больных с несахарным диабетом центрального генеза (затемненная область справа) и больных с нефрогенным несахарным диабетом (отдельные точки).
Соответствующие показатели у больных с синдромом неадекватной секреции АДГ(СН АД Г) располагаются левее нормальных колебаний. (По А. М. Moses, in: P. Czernichow and A.G.Robison (eds.) Frontiers of Hormone Research, vol. 13. Diabetes insipidus in man. Basel, Karger, 1985.)
мочевины или глюкозы в крови) и осмоляльностью мочи показана на рис. 323-2. Если результаты нескольких одновременных определений осмоляльности плазмы и мочи у больного с полиурией находятся на диаграмме значительно правее затемненной области, это говорит о возможном диагнозе центрального или нефрогенного несахарного диабета. Последний более вероятен, если повышена концентрация АВП в плазме или моче или если реакция на экзогенно вводимый АДГ оказывается ниже нормальной (см. ниже «Дегидратационный тест»). Сопоставление осмоляльности плазмы и мочи особенно целесообразно в послеоперационном периоде у нейрохирургических больных. Это помогает быстро дифференцировать несахарный диабет от последствий парентерального введения избытка жидкости. У таких больных внутривенную гидратацию можно временно приостановить, и данные повторных определений осмоляльности плазмы и мочи расположить так, как на рис. 323-2, чтобы выяснить, сохраняется ли между ними нормальная связь.
Дегидратациониый тест. Сопоставление осмоляльности мочи в условиях дегидратации с таковой после введения вазопрессина служит простым и надежным способом диагностики несахарного диабета и дифференцирования недостаточности вазопрессина от других причин полиурии.
Максимальная способность концентрировать мочу у разных людей широко варьирует, и у больных с неспецифическими заболеваниями, у которых АВП продуцируется в достаточных количествах, нельзя определить абсолютные нижние границы «нормы». Невозможно разграничить достаточную и недостаточную секрецию АВП просто по уровню осмоляльности мочи, устанавливающемуся после определенных периодов воздержания от питья. С другой стороны, если на фоне длительной дегидратации введение вазопрессина вызывает дальнейший рост осмоляльности мочи, то это служит веским доказательством существования недостаточности вазопрессина.
Методика. 1. Достаточно долгое воздержание от питья, способное обеспечить стабильную ежечасную осмоляльность мочи (ежечасный прирост менее 30 мосмоль/кг по крайней мере в течение 3 ч подряд). Это обычно сопровождается уменьшением массы тела не менее чем на 1 кг. Больным, у которых суточный объем мочи превышает 10л, прекратить прием жидкости следует между 4 и 6 ч утра с тем, чтобы обеспечить тщательное наблюдение за ними. Тест заканчивают, когда масса тела уменьшится на 2 кг или ухудшится клиническое состояние больного. Больным с полиурией при объеме мочи менее 10 л в сутки прием жидкости следует прекратить между 6 ч вечера и полуночью и продолжать тест до полудня следующего дня.
2. Пробы мочи для определения осмоляльности берут ежечасно с 6 ч утра не менее чем до полудня, а лучше до тех пор, пока осмоляльность трех последовательных проб не станет стабильной.
3. В 11 ч утра (если дегидратацию начали в 6 ч утра) или после третьего стабильного результата определения осмоляльности мочи больному дают вазопрессин — 5 ЕД препарата в водном растворе, или 1 мкг десмопрессина подкожно, или 10 мкг десмопрессина путем орошения слизистой оболочки носа.
4. Осмоляльность плазмы определяют сразу после введения вазопрессина, а осмоляльность мочи — в порции, собранной в течение 1 ч после его введения.
Во время дегидратационного теста необходимо следить за жизненно важными функциями, хотя при соблюдении данной методики побочные эффекты возникают редко.
Интерпретация полученных результате в. У лиц с нормальной функцией гипофиза осмоляльность мочи после инъекции вазопрессина возрастает не более чем на 9%, какова бы ни была максимальная ее осмоляльность после одной дегидратации (см. рис. 323-3). При несахарном диабете центрального генеза прирост осмоляльности мочи после введения вазопрессина превышает 9%. Чтобы дегидратация была достаточной, осмоляльность плазмы до инъекции вазопрессина должна превышать 288 мосмоль/кг. У больных с полиурией, обусловленной патологией почек, снижением уровня калия или нефрогенным несахарным диабетом (см. ниже), осмоляльность мочи в условиях дегидратации увеличивается незначительно, а после инъекции вазопрессина более не возрастает. Больным, потребляющим много воды (первичная полидипсия), часто требуется более длительный период сухоядения, чтобы осмоляльность плазмы достигла 288 мосмоль/кг и чтобы осмоляльность мочи вышла на плато. После введения экзогенного вазопрессина осмоляльность мочи у них возрастает не больше чем на 9%.
Введение гипертонического солевого раствора. Для того чтобы выяснить, обусловлена ли недостаточность АВП нарушением осморецепторной функции, требуется оценить реакцию почек на введение гипертонического солевого раствора. Осмоляльность мочи и плазмы нужно определять до инфузии 5% солевого раствора и сразу после этого с тем, чтобы рассчитать изменения клиренса свободной воды и таким образом получить надежные результаты теста (рис. 323-4). У больных с нарушенной толерантностью к солевой нагрузке этот тест проводить опасно.
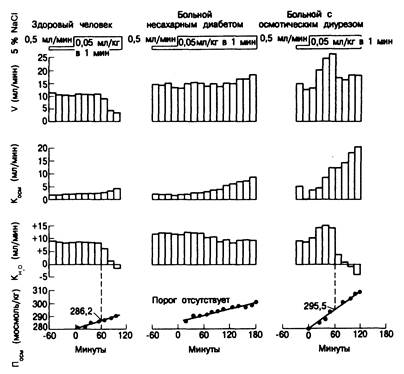
Рис. 323-4. Диагностическая значимость реакции на инфузию 5% солевого раствора у лиц, получивших предварительную водную нагрузку (20 мл/кг).
У здорового человека (слева) при введении 5% раствора NaCl со скоростью 0,05 мл/кг в 1 мин отмечали постепенный рост осмотического клиренса (К ) и резкое падение скорости тока мочи (V) и клиренса свободной воды (КН2О), когда осмоляльность плазмы (Посм) достигла осмотического порога секреции АВП (286,2 мосмоль/кг). У больного несахарным диабетом (в середине) инфузия 5% раствора NaCl не вызвала падения V или КН2О, несмотря на возрастание Посм выше 300 мосмоль/кг. У третьего пациента (справа) инфузия 5% раствора NaCl обусловила быстрый рост Косм за счет осмотического диуреза, что предотвратило падение V. Это могло бы указывать на несахарный диабет, но падение КН2О свидетельствует о секреции АВП при достижении осмотического порога (295,5 мосмоль/кг), который повысился вследствие стероидной терапии. (По A.M.Moses, D.H.P.S.Streeten, Amer. J.Med.42:367, 1967).
Методика. 1. Вначале дают водную нагрузку (20 мл/кг, через рот), а затем каждые 15 мин восполняют потерю жидкости с мочой равными объемами выпитой воды.
2. Внутривенно (в предплечье) вводят 5% раствор хлорида натрия (лучше с помощью инфузионного насоса) со скоростью примерно 0,5 мл/мин, чтобы восполнить потерю растворенных веществ с мочой, до стабилизации мочеотделения (обычно около 8—20 мл/ мин) в течение по крайней мере четырех 15-минутных интервалов.
3. Скорость инфузии 5% солевого раствора увеличивают до 0,05 мл/кг в 1 мин и инфузию продолжают до тех пор, пока резко не снизится скорость мочеотделения на протяжении по крайней мере двух 15-минутных периодов, либо пока не пройдет десять 15-минутных периодов ускоренной инфузии, либо пока у больного не появятся головная боль, тошнота или другие неблагоприятные симптомы (хотя бы один из них).
4. Через постоянную канюлю или иглу, помещенную в вену другой руки, каждые 15 мин, не менее чем за 15 мин до начала ускоренной инфузии, берут пробы крови.
Таблица 323-2. Основные полиурические синдромы
Дата добавления: 2015-03-17; просмотров: 1218;
