Раздел 6 1 страница. Воспалительные заболевания челю-стно-лицевой области (ЧЛО) часто встречаются в детском возрасте
Воспалительные заболевания челю-стно-лицевой области (ЧЛО) часто встречаются в детском возрасте. В последние годы отмечаются не только увеличение частоты этих заболеваний, но и значительное изменение типичной клинической картины их проявлений: рост хронических форм, неадекватная реакция на проводимое лечение.
Эти заболевания чаще всего развиваются вследствие осложненного кариеса, проявляясь другими, более тяжелыми формами воспаления в ЧЛО.
Различают неспецифические и специфические воспалительные заболевания. Наиболее часто встречаются неспецифические формы, возбудителем которых является об-лигатно-анаэробная флора. По клиническому проявлению эти болезни могут быть острыми и хроническими. У детей, особенно младшего возраста, отмечаются невыраженные (переходные) под-острые формы.
По этиологии среди этих заболеваний выделяют одонто генные, травматические и гематогенные заболевания, однако превалируют одонтогенные.
Знание построения схемы развития воспалительных заболеваний ЧЛО является основным фактором грамотной формулировки диагноза.
ных тканей, если это представляет опасность для пульпы или уменьшает стабильность зуба.
Насколько оправдано использование этого метода в детской стоматологии, покажут отдаленные результаты.
Распространение процесса при одонтогенном воспалении:
• контактный путь — из кариозного зуба в окружающую костную ткань и под надкостницу;
• по венозному и кровеносному руслу (преимущественно венозному) в окружающие мягкие ткани;
• по лимфатическому руслу в систему лимфатических узлов, прежде всего регионарных.
Каждый из этих путей имеет конкретные зоны распространения с развитием в них типичных патомор-фологических признаков воспалительной реакции тканей, находящихся в зоне воспалительного очага.
Клиническое проявление воспалительного заболевания в тканях разного анатомо-топографического строения и их комплексная оценка позволяют составить симптомокомп-лвкс, определяющий нозологическую форму заболевания ЧЛО. Кроме местных клинических признаков, наблюдается выраженная реакция организма ребенка. Особенности общей реакции детского организма характеризуются нарастанием общей интоксикации организма, обусловленной возрастным несовершенством анатомо-топографического строения и функционального состояния органов и систем. Чем меньше возраст ребенка, тем более выражена общая интоксикация.
При многих формах воспалительных заболеваний ЧЛО общесоматические признаки заболевания предшествуют местным, что весьма затрудняет раннюю диагностику и отдаляет начало активного лечения больного ребенка, способствует переходу острого воспаления в хроническое. В отдельных случаях (что свойственно только детям и подросткам) заболевание может протекать без клинически выраженной острой формы, что получило наименование первично-хронической формы (остеомиелит, неспецифические хронические паренхиматозные паротиты).
Значительное изменение микробного пейзажа, наблюдаемое в последние годы, адаптированность его к широко распространенным антибактериальным и другим лекарственным препаратам изменяют клиническую картину, затрудняют своевременную диагностику и лечение, становятся причинами перехода острого воспаления в хроническое.
Тем не менее именно детскому возрасту свойственны диффузное распространение воспалительного заболевания в тканях местно и динамическая смена признаков его проявления, чему способствуют незрелые иммунобиологические реакции, низкая реактивность организма, возрастные особенности строения зубов (молочных и постоянных), челюстных костей, мягких тканей, сосудистого и лимфатического русла.
Острая стадия заболевания характеризуется бурным нарастанием и размножением микробных ассоциаций, а хроническая — адаптацией микробных ассоциаций к антителам, лекарственным средствам и воздействием на низкий уровень иммунозащитных свойств организма ребенка. Понимание этих принципиальных различий, характеризующих фор-
мы течения рассматриваемых заболеваний, является базовым в формировании протокола лечения для как острых, так и хронических воспалений.
Лечение ребенка в остром периоде состоит из двух (однонаправленного действия) мероприятий:
а) хирургического вмешательст
ва — устранения причин и созда
ния оттока экссудата путем широ
кого вскрытия очагов скопления
гноя и дренирования ран с после
дующим пофазовым воздействием
на раневой процесс препаратами,
способствующими раннему очище
нию ран от продуктов распада, сни
жению содержания микробных ас
социаций и введением в рану пре
паратов, ускоряющих репаративную
регенерацию;
б) детоксикационной программы,
направленной на снижение инток
сикации организма, подавление
возбудителя антибактериальными
средствами с применением проти
вовоспалительных, общеукрепляю
щих, иммуностимулирующих комп
лексов.
Пути введения лекарств (per os, внутримышечно, внутривенно, лин-гвагенно, внутриартериально) диктуются характером и тяжестью проявления воспалительного заболевания ЧЛО, фазой его течения и индивидуальными особенностями организма ребенка.
При лечении ребенка в хроническом периоде заболевания ставят другие тактические задачи: в начальный период необходимо удалить первоначальный источник заболевания (чаще всего разрушенный зуб). В протоколе лечения остается детоксикационная терапия, значительную роль в этот период играет такой комплекс, который обеспечивает мощное воздействие на организм в целом: стимулирующая терапия, физиолечение современными комплексами (УВЧ, УФО, лазеротерапия, ультразвуко-
вая и др. в одном из выбранных режимов), гипербарическая оксигена-ция, использование повязок противовоспалительного и рассасывающего действия. Воздействие на микроорганизм включает проводимую циклами антибактериальную терапию как с профилактической целью, так и в период обострения. При снижении иммунитета требуется включение в комплексный протокол лечения средств пассивной иммунизации, осторожного проведения активной иммунизации и применение стимуляторов неспецифического иммунитета.
Лечение воспалительных заболеваний ЧЛО у детей относится к сложным задачам. Успешное решение их зависит от ранней диагностики и ранней полноценной комплексной терапии.
6.1. Пульпит
6.1.1. Особенности развития пульпита
Пульпит — воспаление пульпы, представляющее собой непосредственное и наиболее распространенное осложнение кариеса зуба.
Детский стоматолог должен уметь оценивать состояние пульпы зуба, принимая во внимание ряд факторов: возраст, а значит степень сформированности корней зубов, конституцию, общие заболевания ребенка.
Пульпа зуба образуется из зубного сосочка и располагается в полости зуба. В однокорневых зубах ко-ронковая пульпа без резких границ переходит в корневую. В многокорневых зубах между коронковой и корневой пульпой имеется четкая граница — устья корневых каналов. Пульпа представляет собой рыхлую соединительную ткань, состоящую
ИЗ ОСНОВНОЮ ВСШ.С1,1ва, Nji^iunnmA
и волокнистых элементов, сосудов и нервов. Несмотря на общность происхождения, имеется ряд отличий в строении корневой и коронковой пульпы, что делает корневую пульпу более устойчивой к различным повреждениям. Так, в коронковой части больше клеточных элементов, а в корневой — волокнистых. Коронковая пульпа имеет меньше магистральных сосудов и нервных стволов. Корневая же часть пульпы получает дополнительное количество питательных веществ со стороны сосудов перио-донта. Это является теоретической основой ампутационных методов лечения.
Пульпа зуба в течение всей жизни человека подвергается изменениям функционального и морфологического характера. Она развивается параллельно с формированием корня зуба. По мере взросления ребенка происходит некоторое уменьшение размеров полости зуба за счет работы одонтобластов, уменьшается число клеток и увеличивается количество волокнистых элементов.
Таким образом, можно сказать,
что пульпа является одним из сое
динительнотканных образований,
которые имеют функциональную
автономию. Доказаны высокая
жизнедеятельность, реактивная
способность, пластическая функ
ция и устойчивость пульпы. Толь
ко пульпа с полноценными ее
функциями обеспечивает трофи
ку всех тканей зуба и предохраня
ет периодонт от одонтогенного
инфицирования и развития очага
хрониосепсиса. Пульпа обладает
всем комплексом защитно-при
способительных механизмов,
обеспечивающих ее высокую жиз
неспособность.
Воспалительный процесс в пульпе является результатом реакции
тканей на различные раздражители. На возникновение воспаления и его интенсивность существенное влияние оказывают защитные факторы организма в целом и в самой пульпе в частности, а также сила и длительность воздействия раздражителя.
Наиболее частой причиной пульпита являются биологические агенты (микробы, чаще всего стрептококки и стафилококки, их токсины), проникающие в полость зуба из кариозной полости через слой дентина, расположенный между полостью и пульпой. Второй по частоте причиной возникновения пульпита является механическая травма, возникающая при отломе части коронки или при препарировании кариозной полости. Реже пульпит возникает от чрезмерных термических и химических воздействий при лечении кариеса.
Инфицирование пульпы может произойти и гематогенным путем в период острого инфекционного заболевания ребенка, особенно при значительной бактериемии.
Классификация пульпита у детей не отличается от таковой у взрослых, принятой в Московском государственном медико-стоматологическом университете на основе классификации Е.Е. Платонова.
I. Острый пульпит:
а) очаговый (частичный) —
Pulpitis acuta localis (partialis);
б) диффузный (общий) — Pul
pitis acuta diffusa (totalis).
II. Хронический пульпит:
а) фиброзный — Pulpitis chro
nica fibrosa;
б) гангренозный — Pulpitis
chronica gangraenosa;
в) гипертрофический — Pulpitis
chronica hypertrophica.
III. Хронический пульпит в стадии обострения — Pulpitis chronica exacerbata.
Развитие воспаления в пульпе и клиническая картина пульпита имеют ряд особенностей:
1) воспаление пульпы зуба у ребенка может возникать при неглубокой кариозной полости. Это связано с тем, что в молочных и постоянных зубах с не-сформированными корнями слой дентина тонкий, он мало минерализован и имеет широкие канальцы, по которым микроорганизмы быстро проникают в полость зуба;
2) воспаление, возникнув, быстро распространяется на всю коронковую и корневую пульпу. Это связано с наличием у детей в полости зуба большего, чем у взрослых, количества клеточных элементов и основного вещества, развитой сети кровеносных сосудов, что ведет к быстрому развитию экссудатив-ного процесса. Вовлечению корневой пульпы в воспалительный процесс способствуют широкие устья каналов не-сформированных зубов;
3) в детском возрасте преобладают хронические формы пульпита, которые бывают не только исходом острого воспаления, но и как первичный хронический процесс. Это происходит из-за хороших условий оттока воспалительного экссудата через широкий корневой канал в периодонт и по широким дентин-ным канальцам в кариозную полость;
4) одна и та же форма пульпита может протекать с различными клиническими проявлениями в разные периоды развития зуба, что связано с возрастными особенностями строения зуба и пульпы и влечет за собой различные условия возникновения и оттока экссудата;
5) все формы пульпита при морфологическом исследовании пульпы характеризуются наличием элементов гнойного воспаления. Сенсибилизация пульпы стафилококками, которые в преобладающем количестве находятся в кариозной полости, ведет к быстрому нагноению пульпы;
6) острый пульпит и обострение хронического пульпита молочных зубов и зубов с несформированными корнями часто протекают с явлениями воспаления периодонта. Это обусловлено поступлением инфекции в периодонт, который также имеет особенности строения в детском возрасте;
7)в связи с реактивностью детского организма острые и обострившиеся формы пульпита иногда носят гиперер-гический характер.
Воспаление пульпы встречается у яетей любого возраста. Пульпит моляров как молочных, так и постоянных зубов наблюдается в 5 раз чаше, чем резцов и клыков. Причем воспаление пульпы моляров нижней челюсти возникает чаще, чем одноименных зубов верхней челюсти. Это совпадает с частотой поражения зубов кариозным процессом.
Значительно чаще, чем у взрослых, в детском возрасте при пульпитах (острых и обострившихся хронических) возникает реакция со стороны периодонта. Это связано с поступлением в периодонт вирулентной инфекции, токсинов и продуктов обмена воспаленной пульпы, особенно при пульпите в несформированных молочных и постоянных зубах, когда апикальное отверстие широкое и экссудат проникает из пульпы в периодонт.
Определенное значение имеют особенности строения периодонта в детском возрасте: большое количество клеточных элементов, кровеносных и лимфатических сосудов, более рыхлая соединительная ткань. Все это делает его более реактивным при воздействии неблагоприятных факторов по сравнению с периодонтом постоянных сформированных зубов. Костная ткань, ограничивающая периодонт, имеет небольшую толщину кортикальной пластинки; тонкие костные балочки, большие костномозговые пространства, что также влияет на развитие воспаления в окружающих тканях.
Клиническая картина. Острый частичный пульпит молочных зубов встречается очень редко, так как при наличии вирулентной инфекции и пониженной сопротивляемости организма ребенка эта форма быстро переходит в диффузное воспаление. Слабо выраженная болевая реакция в молочных и постоян-
ных зубах с несформированными корнями обусловлена хорошим оттоком экссудата через широкий корневой канал и широкие дентин-ные канальцы. В результате эта форма пульпита в младшем возрасте проходит незамеченной для ребенка и его родителей. Они к врачу не обращаются и кратковременная фаза острого частичного воспаления через 2 ч переходит в общую. При гистологических исследованиях пульпы молочных зубов с диагнозом острого частичного пульпита ни в одном случае диагноз не подтвердился [Чупрынина Н.М., 1985].
У более старших детей клиническая картина острого частичного пульпита складывается из кратковременных болевых приступов, чередующихся с длительной ремиссией, что напоминает течение пульпита у взрослых.
Острый очаговый пульпит следует дифференцировать от острого общего и хронического фиброзного пульпита. Диагноз острого частичного пульпита может быть поставлен при случайном вскрытии пульпы в процессе препарирования кариозной полости или при отломе коронки на уровне пульпы, если стоматологическая помощь оказана не позже чем через 1—2 ч. При такой форме пульпита прогноз для сохранения пульпы благоприятный в связи с ее высокой способностью к регенерации.
Особое внимание необходимо уделить острому пульпиту, возникающему в результате травмы и отло-ма коронки с обнажением пульпы. Именно эта ситуация является основной причиной острого пульпита фронтальной группы зубов у детей в возрасте от 7 до 11 лет.
В первые часы после травмы изменения в пульпе расцениваются как острый очаговый пульпит, но имеются некоторые особенности клинической картины этого состояния. Ребенок предъявляет жалобы
 на боли в зубе при вдыхании холодного воздуха и приеме пищи, т.е. от механических и температурных раздражителей. Характерных для острого пульпита ночных и приступообразных болей нет.
на боли в зубе при вдыхании холодного воздуха и приеме пищи, т.е. от механических и температурных раздражителей. Характерных для острого пульпита ночных и приступообразных болей нет.
Если родители ребенка не обращаются к врачу, то из-за инфицирования пульпы процесс развивается как хронический фиброзный или гангренозный пульпит.
При несформированном корне зуба в случае отлома коронки апикальная часть пульпы и зона роста могут оставаться жизнеспособными около 1 мес после травмы.
Острый диффузный (общий) пульпит. Клинические проявления этой формы пульпита разнообразны и зависят от возраста ребенка, его реактивности и сопротивляемости инфекции, а также от групповой принадлежности зуба и степени его сформированное™.
У ослабленных детей раннего возраста острое общее воспаление пульпы может сопровождаться реактивным воспалением периодонта и разрежением костной ткани челюсти. Клинически это выражается болезненной перкуссией, гиперемией слизистой оболочки альвеолярного отростка, болью и утолщением надкостницы, отеком мягких тканей, увеличением и болезненностью регионарных лимфатических узлов. При такой форме пульпита страдает общее состояние ребенка: поднимается температура тела до 38—39 °С, нарушаются сон, аппетит, ребенок становится капризным и беспокойным. Такое течение острого общего пульпита следует дифференцировать в первую очередь от обострений хронического периодонтита, хронического гангренозного пульпита в стадии обострения, периостита челюсти. Учитывая ряд сходных симптомов при этих заболеваниях, единственно надежным диагностическим признаком является состояние пульпы после ее обнажения.
Следующий клинический вариант — развитие острого общего пульпита при сформированных корнях зубов у более старших детей. В этом случае симптоматика четко выражена и характеризуется резкой пульсирующей самопроизвольной болью приступообразного характера, возникающей без воздействия внешних раздражителей. Боли носят иррадиирующий характер ремиссии, короткие, усиливаются к вечеру, особенно ночью.
В период формирования или резорбции корней клиническая картина общего острого пульпита молочных зубов может быть слабо выраженной за счет хорошего оттока воспалительного экссудата через широкие дентинные канальцы и через широкое апикальное отверстие несформированных и рассасывающихся корней. Эти же условия способствуют быстрому переходу острой стадии воспаления в хроническую.
Острый общий пульпит продолжается недолго и переходит в хроническую форму или заканчивается гибелью пульпы. Чем меньше возраст ребенка, тем чаще некротизи-руется пульпа. Прогноз для пульпы при остром общем пульпите благоприятен, если лечение проводится своевременно; корневую пульпу иногда удается сохранить, а в ко-ронковой изменения носят необратимый характер.
Диагностика пульпита у детей значительно сложнее, чем у взрослых: возникают трудности при осмотре ребенка, сборе анамнеза, субъективные данные ненадежны и часто их невозможно собрать, в большинстве случаев приходится ориентироваться только на объективные сведения. Постановка диагноза только на основании клинического обследования часто приводит к ошибкам.
Хронические формы пульпита встречаются значительно чаще, чем острые, у детей любого возраста как молочных, так и постоянных зубов. Наиболее часто встречается хронический фиброзный, затем хронический гангренозный и наиболее редко хронический гипертрофический пульпит.
Развитие хронического пульпита молочных зубов происходит чаще как первичный хронический процесс, реже как исход острого. На ранних стадиях хронического пульпита болевые ощущения выражены больше, а по мере нарастания воспалительных изменений они ослабевают.
Н.М. Чупрынина (1985) отмечала, что болевые ощущения при хроническом пульпите выявлены только у 44 % детей.
Хронический фиброзный пульпитвыявляется во время плановых профилактических осмотров и санации полости рта. При осмотре обнаруживается кариозная полость, чаще небольшого размера, со светлым размягченным дентином. Полость зуба обычно не вскрыта. Зондирование болезненное, при удалении размягченного дентина возникает незначительная кровоточивость пульпы. Боли от температурных раздражителей довольно быстро проходят.
Хронический фиброзный пульпит молочных и постоянных несформированных зубов протекает с незначительными болевыми ощущениями или бессимптомно. В анамнезе иногда отмечаются боли в прошлом. Дифференцировать хронический фиброзный пульпит следует от хронического гангренозного пульпита и глубокого кариеса. Трудности в дифференциальной Диагностике этих заболеваний возникают в тех случаях, если не вскрыта полость зуба.
Хронический гипертрофический пульпитвстречается редко. Длительно действующие хронические
раздражения способствуют пролиферации соединительной ткани в пульпе. Коронка значительно разрушена, под влиянием постоянного травмирования ткань пульпы разрастается в виде полипа на широкой ножке. Обнаженная пульпа малочувствительна при поверхностном зондировании, глубокое зондирование болезненно. Размеры разросшейся пульпы различны. Иногда она незначительно возвышается над уровнем крыши полости зуба, а иногда заполняет всю кариозную полость. Разросшаяся гипертрофированная пульпа кровоточит при зондировании и представляется тканью красного цвета. Из опроса выясняется, что зуб когда-то болел, но затем боли исчезли и осталась только незначительная болезненность во время еды. Дифференцировать хронический гипертрофический пульпит следует от десневого сосочка, вросшего в кариозную полость, и от грануляционной ткани, образовавшейся при периодонтите и вросшей в полость зуба через перфорационное отверстие в дне или стенке зуба или через устья каналов рассосавшихся корней при хроническом гранулирующем периодонтите.
Хронический гангренозный пульпит.Вторая по частоте форма хронического пульпита у детей развивается после острого диффузного или хронического фиброзного пульпита. Жалобы незначительные, иногда их нет; из опроса удается выявить, что когда-то зуб болел, цвет зуба может быть изменен (более темный). Кариозная полость может быть различной глубины, но чаще неглубокая. Иногда отмечается гнилостный запах изо рта, что связано с распадом пульпы под влиянием микробов. Хронический гангренозный пульпит может протекать при неглубокой кариозной полости, в типичных случаях обнаруживается сообщение с полостью зуба. Зондирование болезненно в
17Q
глубине полости зуба или в устьях каналов. Препарирование кариозной полости безболезненно, при вскрытии видна серая масса с характерным гнилостным запахом. В многокорневых зубах состояние корневой пульпы в разных каналах не всегда бывает одинаковым: в одних — зондирование болезненно в устье, в других — в глубине канала. На десне соответственно проекции верхушки корня может быть свищ. Регионарные лимфатические узлы увеличены и слабоболезненны.
Дифференцировать хронический гангренозный пульпит следует от хронического фиброзного пульпита, хронического периодонтита. При отсутствии жалоб и неглубокой кариозной полости клиническую картину хронического гангренозного пульпита дифференцируют от картины среднего кариеса; при обострении процесса дифференцируют от острого общего пульпита, острого периодонтита, обострения хронического периодонтита.
Значительную трудность представляет дифференциальная диагностика гангренозного пульпита от хронического гранулирующего периодонтита зубов с ^сформированными корнями. В этом случае грануляционная ткань может прорастать в корневые каналы, заполняя значительную их часть. Следует учитывать, что при хроническом гангренозном пульпите на рентгенограмме четко проецируется здоровая зона роста корня зуба в виде округлого участка просветления с четкими ровными границами.
К сожалению, при этой форме пульпита не удается сохранить ни коронковой, ни корневой пульпы, поэтому при лечении чаще применяют метод полного удаления ее. Только в постоянных зубах с незаконченным формированием корней надо стремиться сохранить верхушечную часть пульпы и зону роста зуба.
Обострение хронического пульпита может развиваться при любой его форме вследствие усиления вирулентности микроорганизмов, находящихся в пульпе, ухудшения условий для оттока экссудата, при ослаблении защитных сил организма ребенка. Жалобы такие же, как при пульпите, возможна постоянная ноющая боль, усиливающаяся при надавливании на зуб; отек окружающих мягких тканей, острое воспаление регионарных лимфатических узлов. Иногда ухудшается общее состояние ребенка. В анамнезе отмечается боль в зубе раньше. Кариозная полость может быть различной глубины. При закрытой полости зуба ее вскрывают, но пульпа менее болезненная, чем при остром пульпите. Дифференциальную диагностику проводят с острым общим пульпитом (особенно с реакцией окружающих мягких тканей у детей раннего возраста), острым периодонтитом, обострением хронического периодонтита. На рентгенограмме отмечаются деструктивные изменения в области верхушки корня и в бифуркации молочных моляров.
Внутрипульпарная гранулема выявляется в молочных и постоянных зубах, преимущественно в резцах (рис. 6.1). Это вариант хронического редко встречающегося воспаления пульпы, характеризующийся превращением пульпы в грануляционную ткань. При локализации внутрипульпарной гранулемы в коронковой пульпе она по мере разрастания приближается к дентину, резорбирует его и цемент корня со стороны пульпарной полости, в результате происходит перелом корня. Обычно внутрипульпарная гранулема обнаруживается случайно при рентгенологическом исследовании по поводу другого заболевания. Лечение проводят сразу после обнаружения гранулемы, иначе, разрастаясь, грануляции могут привести к перфорации стенки канала и
проелому корня. Пломбирование постоянных зубов осуществляют со штифтом. Каналы молочных зубов пломбируют пастой.
При хронических формах пульпита— фиброзном и особенно гангренозном - рентгенологически выявляются изменения в периодон-те и кости, а также у верхушки корня и в области бифуркации моля-оов При фиброзной форме хронического пульпита молочных зубов изменения на рентгенограмме обнаруживаются в 50-57 %, а при гангренозной форме до 80—100 % случаев [Колесов А. А., Жилина В.В., 1987; Чернухина Т.М. и др., 1999]. Между клинической картиной пульпита и состоянием пери-апикальных тканей часто наблюдается несоответствие диагнозу, особенно при хроническом гангренозном пульпите.
Несмотря на большую работу профилактических отделений детских стоматологических поликлиник, осложненные формы кариеса молочных зубов все же встречаются нередко. В настоящее время, в период неблагоприятной экологической обстановки, увеличилось число детей с хроническими соматическими заболеваниями, аллергическими реакциями, сниженным иммунитетом.
Известными русскими клиницистами А.И. Нестеровым, Н.Д. Стра-жеско была прослежена связь хронического пульпита с общими заболеваниями. Т.Ф. Виноградова (1968) указывала, что в 62 % случаев хронический пульпит молочных зубов заканчивается периодонтитом.
Учитывая, что очаги хронической инфекции одонтогенного происхождения могут неблагоприятно влиять на течение общих заболеваний детей, назрела необходимость пересмотреть вопрос о показаниях к лечению молочных зубов при хронических формах пульпита.
Решение о целесообразности лечения хронического пульпита мо-
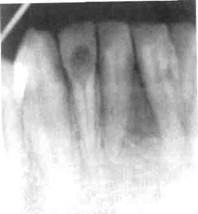
Рис.6.1. Внутрипульпарная гранулема резца.
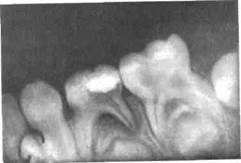
Рис.6.2. Хронический фиброзный пульпит первого молочного моляра. Разрежение костной ткани в области бифуркации и заднего корня.
лочного зуба следует принимать после рентгенологического обследования, сопоставив и клинические, и рентгенологические проявления заболевания.
При фиброзной форме хронического пульпита молочных зубов изменения у бифуркации на рентгенограмме выявляются в 30—50 % пораженных зубов, а при гангренозной форме — до 80 % (рис. 6.2):
В детской стоматологической практике традиционно используются контактная и внеротовая рентгенография в боковой проекции, а
также ортопантомограмма, но они информативны в основном при заболеваниях моляров нижней челюсти; при заболеваниях верхних моляров такие методы, как и панорамная рентгенография, не приемлемы, так как деструктивные изменения в периапикальных тканях молочных зубов закрываются зачатками постоянных. Более перспективным является метод внеротовой контактной рентгенографии в косой проекции, позволяющий получить изображение не только нижнего зубного ряда, но и верхнего. Изображение боковых отделов челюстей в натуральную величину возможно без проекционных искажений. Тканевая и эффективная эквивалентная доза в 28—30 раз ниже, чем при обследовании того же числа зубов методом внутриро-товой контактной рентгенографии. Исследование в идентичных проекциях позволяет следить за динамикой деструктивных изменений или репаративного процесса в челюсти [Ковылина О.С. и др., 2001]. Метод внеротовой контактной рентгенографии в тангенциальной (или косой) проекции выполняется с помощью рентгеновского аппарата «5Д-2» и не требует такого специального дорогостоящего оборудования как, например, ортопанто-мограф.
6.1.2. Лечение пульпита
Чувство тревоги перед посещением стоматолога испытывают 80 % детей. Наибольший страх вызывает бормашина. Стоматологические вмешательства больше, чем другие, ассоциируются с болью и прочими неприятными ощущениями, поэтому проблема премедикации особенно актуальна в детской стоматологической практике. Психологические и фармакотерапевтические приемы у беспокойных детей с повышенной эмоциональной реак-
Дата добавления: 2014-12-14; просмотров: 1134;
