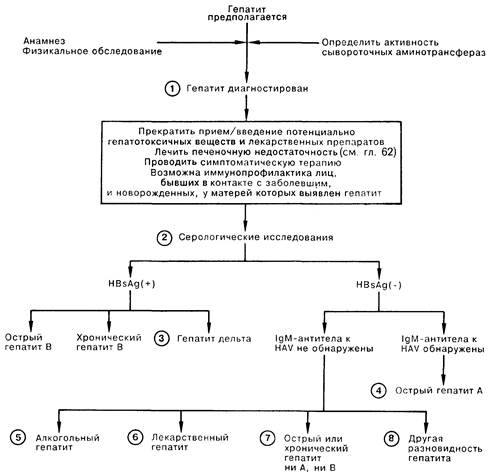
ГЕПАТИТ
1. Подозрение на гепатит обычно возникает при появлении у больного желтухи или при обнаружении повышенной активности трансаминаз в сыворотке крови (обычно в 5—10 раз больше нормы). В число биохимических анализов при первичном обследовании входят: определение активности трансаминаз (АлАТ и АсАТ), содержания билирубина сыворотки, электролитов сыворотки, глюкозы крови, а также общий анализ крови и ПВ. Тяжесть гепатита определяют по клиническим признакам (значительная тошнота, рвота, энцефалопатия), а также по результатам лабораторных методов исследования (гипогликемия, ПВ более 20 с). Следует прекратить введение потенциально гепатотоксических лекарственных веществ и начать симптоматическое лечение. Иммунопрофилактика показана для лиц, бывших в тесном контакте с заболевшим, а также для новорожденных, у матерей которых обнаружен поверхностный антиген вируса гепатита В (HBsAg).
2. Ключ к этиологии гепатита может быть получен при анализе данных анамнеза и физикального обследования. Наиболее частой является вирусная этиология: в анамнезе могут быть поездка в развивающиеся страны (гепатит А), гемотрансфузии (ни А ни В, реже В), в/в введение наркотиков (В, ни А ни В, либо дельта), гомосексуализм (все виды), работа в дневном госпитале (А). Причиной поражения печени могут также быть прием лекарств и алкоголь. Распознать хроническое заболевание печени помогает обнаружение звездчатой гемангиомы (вариант телеангиэктазии), эритемы ладоней, гинекомастии или атрофии яичек. Скрининговое серологическое исследование включает определение HBS-антигена и антител класса IgM против вируса гепатита А (IgM анти-HAV). При подозрении на хроническое заболевание печени следует определить антитела класса IgG против антигена вируса гепатита В (анти-НВс), так как некоторые больные с хронической инфекцией вирусом гепатита В могут быть HBsAg( -), но анти-НВс(+).
3. Инфекция вирусом гепатита дельта встречается исключительно у лиц, одновременно инфицированных вирусом гепатита В; проявляется либо в форме острого, нередко клинически тяжелого гепатита, возникающего на фоне хронического гепатита В, либо в форме острого, часто молниеносного гепатита, представляющего собой симультанную инфекцию вирусом гепатита В и возбудителем гепатита дельта.
4. Антитела анти-HAV класса IgM встречаются при остром гепатите А; антитела анти-HAV класса IgG лишь указывают на перенесенную инфекцию.
5. Признаками острого алкогольного гепатита обычно являются желтуха, лихорадка, умеренная гепатомегалия, лейкоцитоз, а также активность АсАТ менее 300 МЕ/л, которая в то же время превышает активность сывороточной АлАТ. Для того чтобы отличить алкогольный гепатит от других заболеваний печени, может потребоваться биопсия печени.
6. В числе препаратов, обладающих гепатотоксичсским эффектом, следует назвать фторотан, альфа-метилдофа, изониазид, дифенин, препараты фенотиазинового ряда, а также парацетамол при его передозировке. Если этиология заболевания печени не выяснена, следует подозревать токсическое действие любого препарата, который принимал больной.
7. Диагноз гепатита ни А ни В ставится методом исключения; возбудителем(ями) его могут быть вирус гепатита ни А ни В, а также иногда вирус Эпстайна—Барр или цитомегаловирус. Большая часть посттрансфузионных гепатитов относится к типу ни А ни В; характерным исходом инфекции является хроническое заболевание печени.
Интерпретация серологических тестов при гепатите1
| Тип гепатита | Анти- HAV (все ан титела) | Анти- HAV (IgM) | HBsAg | Анти- НВс (все ан тичела) | Анти- НВс (IgM) | Анти- HBs2 | HBeAg3 | Анти дельта (IgM)4 |
| Острый А | + | + | Н.о.5 | Н.о. | Н.о. | Н.о. | Н.о. | Н.о. |
| Острый В | Н.о. | Н.о. | + | + | + | — | +/— | — |
| Хронический В | Н.о. | Н.о. | +/— | + | +/— | — | +/— | — |
| Острый дельта + хронический В | Н.о. | Н.о. | + | + | +/— | — | +/— | + |
| Острый дельта + острый В | Н.о. | Н.о. | + | + | + | — | +/— | + |
| Острый или хронический ни А ни В | Н.о. | — | — | — | — | Н.о. | — | — |
1 Комбинация серологических вариантов встречается при одновременном инфицировании разными вирусами или при возникновении одной инфекции на фоне существовавшей прежде.
2 Анти-HBsAg-антитела обычно встречаются либо у пациентов, полностью выздоровевших после инфицирования вирусом гепатита В, либо у лиц, иммунизированных вакциной против гепатита В. Низкие титры этих антител иногда обнаруживаются одновременно с HBsAg.
3 Определение HBeAg, а также HBV-ДНК в сыворотке крови служит критерием активной репликации вируса и возможности передачи инфекции.
4 Тесты для определения дель гагепатита пока не вошли в широкую клиническую практику.
5 Н.о. - не относится к данному типу вирусного гепатита.
Глава 64
КРОВОТЕЧЕНИЕ ИЗ ВЕРХНЕГО ОТДЕЛА ПИЩЕВАРИТЕЛЬНОГО ТРАКТА
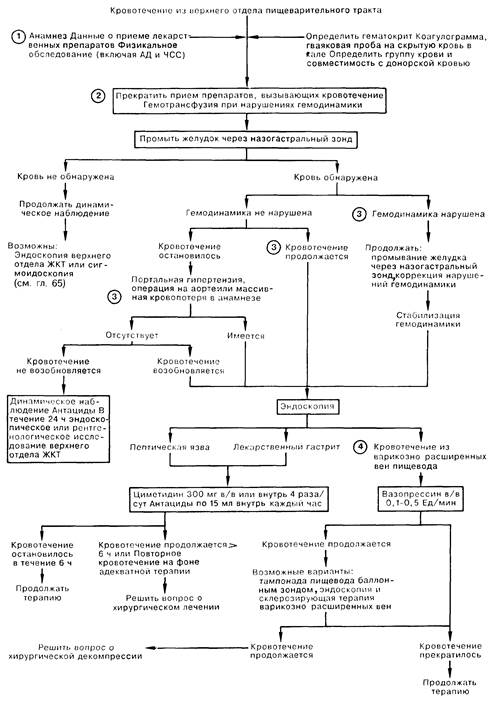
1. Кровотечение из верхнего отдела ЖКТ представляет собой распространенное в медицинской практике состояние, при котором встречается значительное количество осложнений (в связи с гемотрансфузиями, ишемией миокарда и мозга), а летальность достигает 10%. При подозрении на кровотечение необходимо принять активные меры по обеспечению стабильности гемодинамических параметров и быстро установить место кровотечения. Примерно у 75% больных это состояние связано с пептической язвой или лекарственным гастритом (вследствие приема алкоголя или противовоспалительных препаратов). Тщательный расспрос больного помогает конкретной диагностике при выявлении таких факторов, как абдоминальная боль, прием лекарственных препаратов, оперативное вмешательство на аорте либо заболевание печени. Физикальное обследование должно быть направлено в первую очередь на выявление портальной гипертензии ввиду высокой вероятности кровотечения из варикозно-расширенных вен, так как кровотечение приводит к утяжелению состояния больных и требует специализированного лечения.
2. Определить состояние гемодинамики больного можно при помощи постуральных функциональных проб, наблюдения за динамикой гематокрита, а также благодаря своевременному выявлению гипоперфузии жизненно важных органов (например, ишемия миокарда или мозга).Как правило, при наличии кровотечения проводят коагулологическое исследование, определение группы крови больного, а также пробу на групповую совместимость с донорской кровью. У больных с гипотензией и/или признаками серьезной дисфункции жизненно важных органов проведение реанимационных мероприятий требует возмещения дефицита ОЦК кровью и плазмозамещающими растворами до начала более специализированных диагностических мероприятий. Следует ввести назогастральный зонд для повторного промывания физиологическим раствором; эта процедура не останавливает кровотечение, но позволяет оценить его активность, а также отмыть желудок от крови для проведения эндоскопического исследования. Не следует слишком полагаться на сомнительные результаты назога-стрального промывания желудка, так как отсутствие крови в аспирате не исключает кровотечения, если источник последнего расположен дистальнее закрытого привратника, а также учитывая, что незначительное количество крови и дающего положительную гваяковую пробу материала может быть получено вследствие повреждения слизистой при введении зонда.
3. Нет доказательств, что применение антацидов или циметидина способствует остановке острого кровотечения. Эндоскопия является наиболее эффективным средством для определения источника кровотечения; ее проводят лишь после реанимационных мероприятий; во время процедуры следует обратить особое внимание на свободную проходимость дыхательных путей. Больные со стабильной гемодинамикой и быстро остановившимся кровотечением не нуждаются в экстренной эндоскопии; им проводят либо эндоскопическое либо рентгенологическое исследование верхнего отдела ЖКТ в течение 24 ч от момента прекращения кровотечения. При подозрении на кровотечение из нижнего отдела ЖКТ следует избегать введения бария. Экстренная эндоскопия показана следующим больным: 1) при портальной гипертензии, в связи со специфической лечебной тактикой при кровотечении из варикозно-расширенных вен пищевода; 2) при протезах аорты ввиду важности своевременного выявления аортокишечного свища; 3) при массивном или повторном кровотечении на фоне кровоостанавливающей терапии, когда рассматривается вопрос о необходимости оперативного вмешательства.
4. У большинства больных кровотечение останавливается и без лечебного вмешательства; отсюда трудности в оценке эффективности стандартной терапии. Больным с пептической язвой и/или лекарственным гастритом следует прекратить прием всех потенциально опасных препаратов. Положительный эффект антацидов или циметидина отмечается примерно у 70% этих больных. Возможность хирургическою вмешательства следует рассматривать в том случае, если больному потребовалось перелить свыше 1500 мл крови в течение 24 ч или при повторном кровотечении на фоне адекватной терапии. У больных с кровотечением из варикозно-расширенных вен в качестве первичной лекарственной терапии с переменным успехом используется Pittressin (препарат вазопрессина)*. Упорное кровотечение служит показанием для тампонады баллонным зондом и/или эндоскопии со склерозирующей терапией варикозных вен; эти процедуры проводятся опытными специалистами. Подобная тактика при кровотечениях эффективна у 50-90% больных. Хирургическая декомпрессия портальной системы является эффективным средством, однако сопровождается высокой операционной смертностью и значительным риском послеоперационных осложнений.
* Можно использовать отечественный препарат питуитрин для инъекции.—Примеч. ред.
Глава 65
КРОВОТЕЧЕНИЕ ИЗ НИЖНЕГО ОТДЕЛА ПИЩЕВАРИТЕЛЬНОГО ТРАКТА
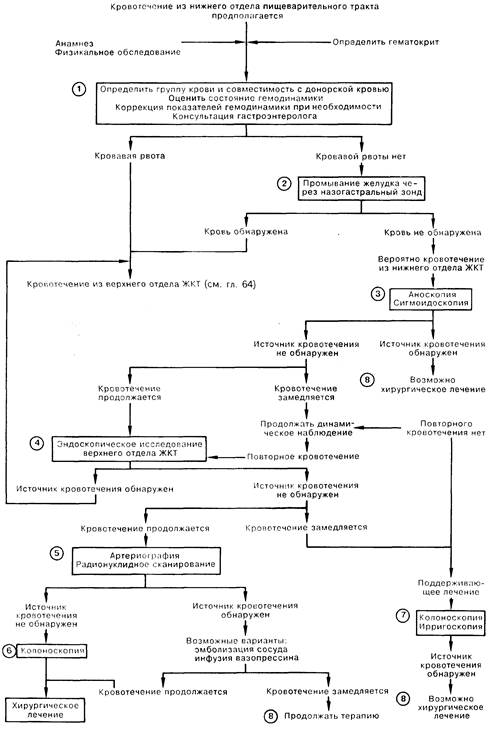
1. При кровотечении из нижнего отдела пищеварительного тракта следует быстро оценить величину кровопотери (клинические признаки, постуральные изменения) и определить, имеется ли дисфункция жизненно важных органов (например, ишемия миокарда), а также начать коррекцию имеющихся нарушений. Анамнез и физикальное обследование помогают различить кровотечение из верхнего (гематемезис, указания на боль в эпигастрии после еды либо язвенную болезнь, прием нестероидных противовоспалительных препаратов) и нижних (гематохезия — свежая кровь в кале, указания на колит или недавние изменения характера пищеварения) отделов желудочно-кишечного тракта (ЖКТ).
2. Отсутствие крови в аспирате, полученном с помощью назогастрального зонда, не является однозначным признаком кровотечения из нижнего отделаЖКТ; кровотечение может быть перемежающимся; кровь может не попадать ретроградно через привратник в желудок. Следы крови в аспирате говорят о вероятной локализации источника кровотечения в верхнем отделе ЖКТ.
3. Необходимо проведение аноскопии и жесткой сигмоидоскопии для выявления новообразований дистального отдела толстой кишки, геморроя или колита. Удовлетворительной альтернативой является гибкая сигмоидоскопия.
4. Примерно у 10% больных, которым выполняют артериографию по поводу подозреваемого кровотечения из нижнего отделаЖКТ, источник кровотечения на самом деле расположен в верхнем отделе пищеварительного тракта; именно поэтому желательно выполнение эндоскопического исследования верхнего отдела ЖКТ.
5. При артериографии можно локализовать источник со скоростью кровотечения не менее 0,5 мл/мин; в 25 50% исследований не удается обнаружить место кровотечения, в основном из-за его прекращения. Первую инъекцию контрастного вещества делают в верхнюю брыжеечную артерию (тонкий кишечник и правая половина толстой кишки), за исключением тех случаев, когда имеется подозрение на кровотечение из верхнего отдела ЖКТ (инъекция в чревный ствол) или из нисходящего отдела толстой кишки (инъекция в нижнюю брыжеечную артерию). У больных с портальной гипертензиеи чрезвычайно важно получить снимки венозной фазы артериографии для выявления варикозно расширенных вен кишечника. Если удается локализовать источник артериального кровотечения, можно оставить катетер в артерии, а затем попытаться остановить кровотечение эмболизацией сосуда или инфузией раствора вазопрессина. Диагностическим методом выбора является сканирование с введением меченного 99mТе серного коллоида (сканирование пула крови) или меченных пертехнетатом (99mТс) эритроцитов. Ввиду более высокой чувствительности сканографии (при инъекции меченых эритроцитов удается выявить кровотечения от 0,1 мл/мин) в некоторых клиниках артериографию проводят лишь после радионуклидного исследования.
6. Примерно у 2/3 больных с активным кровотечением колоноскопия позволяет выявить его источник. Иногда у больного с активным кровотечением предпочтительнее выполнить артериографию, чем эндоскопическое исследование; в этой ситуации колоноскопию проводят при невозможности локализовать кровотечение с помощью артериографии и возникновении необходимости в экстренном оперативном вмешательстве. Для лечения кровотечений из сосудистых эктазий или других патологически измененных сосудов в некоторых клиниках используют лазерную коагуляцию под колоноскопическим контролем, а также электрокаутеризацию.
7. Ирригоскопия не используется в обследовании больных с активным кровотечением, так как не всегда возможно выявить источник кровотечения, а введенный барий затрудняет последующее проведение артериографического или эндоскопического исследования. При обследовании больных с недавно остановившимся желудочно-кишечным кровотечением ирригоскопия с двойным контрастом и колоноскопия взаимно дополняют друг друга. До 40% патологических изменений, которые не удалось выявить при ирригоскопии, обнаруживаются с помощью колоноскопии; иногда ирригоскопия позволяет выявить источник кровотечения, не замеченный при колоноскопии. При этом ирригоскопию обычно проводят до начала колоноскопии. Если источник кровотечения не обнаружен при помощи этих двух методов исследования, следует обратить внимание на целесообразность обследования верхнего отдела ЖКТ и/или элективной артериографии для выявления сосудистых аномалий.
8. Среди заболеваний, часто приводящих к кровотечениям из нижнего отдела ЖКТ, встречаются новообразования, приобретенные и врожденные сосудистые аномалии, артериально-кишечные свищи, дивертикулез толстой кишки, инфекционные заболевания кишечника, ишемическая болезнь кишечника, меккелев дивертикул, геморрой, а также некоторые другие расстройства. Примерно в 75% случаев кровотечения из нижнего отдела ЖКТ прекращаются самостоятельно.
Дата добавления: 2014-12-30; просмотров: 956;
