Радионуклидное (дополнительное) исследование
Основанием для направления на радионуклидное исследование является клиническая ситуация, наблюдающаяся на консультативном приеме в стоматологической клинике: выраженный болевой синдром в околоушно-жевательной области неясной этиологии без патологических изменений ВНЧС по данным рентгенографии.
Радионуклидное исследование1 можно проводить по методу одно-
 1 Выполнялось совместно с Е.А.Беловой (Московский научно-исследовательский институт им. П.А.Герцена).
1 Выполнялось совместно с Е.А.Беловой (Московский научно-исследовательский институт им. П.А.Герцена).
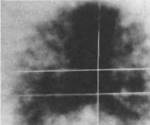

 Рис. 3.61. Сцинтиграмма черепа, горизонтальный срез на уровне ВНЧС. Симметричное по интенсивности изображение сустава в норме. Кривая «широкого профиля» также симметрична.
Рис. 3.61. Сцинтиграмма черепа, горизонтальный срез на уровне ВНЧС. Симметричное по интенсивности изображение сустава в норме. Кривая «широкого профиля» также симметрична.
фотонной эмиссионной КТ на гамма-камере «Тошиба 90 В» (Япония) через 2 ч после введения 500— 600 МБк технефора, меченного технецием-99 пертехнетатом. Выбор радиофармпрепарата обусловлен его избирательным накоплением в костной ткани.
Объектом исследования является голова больного. При наличии жалоб на боль в других отделах тела проводят сцинтиграфию всего скелета.
Компьютерная обработка результатов исследования включает получение томографических изображений на уровне ВНЧС в аксиальной плоскости и математическую обработку изображений с получением количественных критериев различия включения радиофармпрепарата в ВНЧС с обеих сторон. С этой
целью выбирают «зоны интереса» в области проекции ВНЧС, а также в затылочной или теменной костях с целью использования их в качестве стандартной привязки. В результате деления счета в «зоне интереса» (ВНЧС) на счет в затылочной или теменной костях получают коэффициент накопления (КН).
Исследование не требует специальной подготовки больного и не имеет противопоказаний, кроме беременности. Продолжительность проведения процедуры 50 мин.
Компьютерная обработка результатов исследования осуществляется по двум направлениям.
1. Оптимизация представления
полученных изображений для об
легчения их визуальной оценки.
Исходным материалом служат суммарные срезы на уровне суставов в горизонтальной (трансаксиальной), фронтальной (корональ-ной) и сагиттальной плоскостях. Проводят следующие компьютерные манипуляции: сглаживание по точкам, вычитание фона, выбор районов интереса, построение «широкого профиля». Использование в обычной практике профильного (в виде кривой) представления счета в ячейках матрицы, на наш взгляд, недостаточно объективно, так как отражает счет лишь в одной строке. «Широкий профиль», включающий в себя несколько строк ячеек матрицы, соответствующих изображению ширины всего ВНЧС, значительно повышает статистическую достоверность результатов счета, а также делает кривую более наглядной.
2. Математическая обработка
изображений с получением количе
ственных критериев различия
включения препарата в суставах.
В норме при интактных зубных ря
дах на сцинтиграммах выявляется
симметричное изображение ВНЧС
справа и слева со значениями КН,
равными 1 — 1,2 (рис. 3.61).
Аномальные сцинтиграммы получены у всех больных с нарушени-
ями функциональной окклюзии. Выявленные аномалии при визуальной оценке характеризовались следующими признаками. В области ВНЧС повышением захвата радиофармпрепарата с одной или с обеих сторон, причем в последнем случае — асимметричное. Вспомогательным критерием для оценки зон как аномальных служил «широкий профиль», позволяющий достоверно определить асимметрию включения радиофармпрепарата в виде различия в подъеме кривой.
Сопоставление результатов ра-дионуклидного исследования области ВНЧС с клиническими и рентгенологическими данными показывает высокую чувствительность использованного метода для определения факта поражения сустава.
Представляется важной информация о том, что костные ткани сустава реагируют на измененную функцию жевания на ранних стадиях мышечно-суставной дисфункции, когда на рентгенограммах изменения не выявляются.

|
| Диагностика психосоматических расстройств |
Многочисленные публикации свидетельствуют о большом значении психогенных мышечно-суставных дисфункций и заболеваний ВНЧС [Хватова В.А., 1993, 1996; Трезу-бов В.Н., Булычева Е.А., 1999; Го-рожанкина Е.А. и др., 2003; Магх-kors R., Muller-Fahlbusch H., 1981; Freesmeyer W., 1993, и др.].
Психосоматические депрессии при хронических заболеваниях организма — благоприятный фон для развития гипертонуса жевательных мышц, снижения адаптации к нарушениям окклюзии.
К сожалению, эти пациенты выявляются после неоднократного безуспешного применения различных методов стоматологического лечения, когда у врача возникает чувство отчаяния, а у больного — недоверие к врачу. Стоматолог должен быть знаком с основами медицинской психологии, выявлять этих пациентов до того, как будут проводиться те или иные стоматологические вмешательства, успех которых маловероятен.
Любое такое вмешательство тяжело переносится пациентами в психологическом смысле, поэтому оно не должно проводиться (кроме ургентной терапии) в период напряженных жизненных ситуаций пациента. В противном случае может наступить психологическая реакция на «неправильное» лечение.
После каждого стоматологического вмешательства должен быть перерыв перед последующими мероприятиями (удаление зубов, пе-
риод выздоровления, депульпация зубов, период выздоровления, временные коронки, период адаптации и т.д.).
План и время проведения вмешательства должны определяться в зависимости от самочувствия пациента, его профессиональной деятельности и личной жизни. Стоматологическая санация, требующая длительного времени (месяцы), включает эндодонтию, удаление зубов, лечение заболеваний паро-донта, ортопедическую помощь (иммедиатпротезы, постоянные протезы); каждое мероприятие может дать обострение. Когда лечение совпадает со временем психических стрессовых нагрузок (экзамены, уход на пенсию и др.), отсутствует адаптация к протезу как к инородному телу, даже если работа выполнена отлично. При этом конфликтные ситуации развиваются бурно и остро.
Тревога пациента может быть связана с отсутствием информации о своем заболевании, поэтому разъяснительная психотерапия, внимание врача к больному являются лечебным воздействием. При неврологических расстройствах разъяснительная терапия неэффективна, показан курс психотерапии, состоящий из гипнотерапии и аутогенной тренировки.
Выбор форм и средств индивидуальной психотерапии должен проводиться с участием психотерапевта или психиатра.
Существуют различные методы психологического исследования —
Ч.Д. Спилберга, Ю.Л. Ханина, тест Люшера, В.А.Доскина и соавт. В различных медицинских клиниках широко применяют Миннесотский многопрофильный личностный тест в различных модификациях.
Методика включает утверждения, касающиеся общего состояния здоровья, сердечно-сосудистых, желудочно-кишечных, мочеполовых, неврологических и прочих расстройств, сексуальных и семейных отношений, привычек, навязчиво-стей, страхов, галлюцинаций, общих социальных и моральных установок, самооценки и др. Профиль личности выводится на основании математической обработки разложенных испытуемым на «верные» и «неверные» по отношению к нему карточек с утверждениями. Профиль личности составляют 10 основных шкал: ипохондрии, депрессии, истерии, психопатии, мужественности-женственности, паранойи, психастении, шизофрении, гипомании, интроверсии.
Проведение этих методов исследования требует много времени и специальных условий, поэтому на массовом стоматологическом приеме они трудноосуществимы. В то же время имеются признаки и критерии, с помощью которых стоматолог может оценить психологический статус пациента [Хватова В.А., 1996].
Особенности анамнеза пациента:
• длинный анамнез;
• частая смена врачей («феномен
киллера»);
• часто изменяющиеся жалобы;
• фиксация на мнимой причине
заболевания (например, «неправи
льное положение нижней челюсти»,
«неправильно изготовленные проте
зы», «зубы слишком большие» или
«слишком маленькие» и т.п.);
• успех заранее предрешен: «Вы,
доктор, устраните все недостатки» и
т.п.;
• неверие в успех: «прошлый раз
точно такой же протез не подошел»;
• постоянно изменяющееся мне
ние о результатах лечения: «то луч
ше, то хуже, то совсем все прошло,
хотя существенных изменений, на
пример в положении нижней челю
сти, врачом не предусмотрено;
• резко выражен эффект «плаце
бо».
Если найдены многие из этих признаков, необходима консультация невропатолога, психолога, психотерапевта.
Критерии, с помощью которых стоматолог может заподозрить психосоматические нарушения (диагностика таких нарушений должна основываться на сумме критериев):
1) обращающее на себя внимание несоответствие между большим количеством жалоб и отсутствием (или незначительной выраженностью) окклюзионных нарушений. Возможен дисморфофобический синдром — боязнь какого-либо дефекта.
Различают истинную, ложную и сверхценную дисморфофобии. Истинная дисморфофобия — действительно есть какой-либо дефект (неправильный прикус, рубцы на коже лица и т.д.); сверхценная — незначительный дефект, рубчик при скрытых психопатиях, у лиц тревожных, впечатлительных; ложная — дефекта нет, но больной убежден в его существовании: «есть запах изо рта», «в челюсти гнойник — разрежьте и убедитесь». Это галлюцинаторные бредовые трактовки (возможны при депрессии и шизофрении).
Мы наблюдали пациентов, предъявляющих жалобы на неудобство при пользовании протезами, «завышение» или «занижение» прикуса, асимметрию лица («смещение носа в сторону») после фиксации мостовидных протезов, коронок. Одна пациентка, например, неоднократно переделывала мостовид-ный протез для верхней челюсти, так как, по ее мнению, «из-за протеза верхняя челюсть падает вниз».
При объективном исследовании окклюзии было выявлено, что стоматологический статус без патологии. Заключение психиатра: астенонев-ротический синдром, депрессивное состояние на фоне соматического заболевания;
2) несовпадение зоны боли и неприятных ощущений с зонами соматической и вегетативной иннервации. Эти ощущения часто имеют сенестопатический характер, что находит отражение в детальном описании больным своих ощущений: «обруч сдавливает голову», «язык не помещается во рту», «стрела проходит от подбородка на лоб» и т.п.
В литературе описаны специфические признаки иллюзорных и галлюцинаторных головных болей и болей в области лица: необычность, вычурность жалоб, когда пациенты описывают боль в виде кольца вокруг головы, короны из колючей проволоки, червей внутри головы, электрических разрядов в костях головы и челюстях, мозг больных «звенит», «гремит», «одна доля мозга заходит за другую», «высыхают и с болью разрываются сосуды». Необычность болевых характеристик объясняется аффективными расстройствами и своеобразной интерпретацией физиологических ощущений. При этом сенсорные расстройства вторичны и развиваются вследствие основного психического заболевания, поэтому психотические симптомы (ажитация, бессонница, психомоторная заторможенность, ускоренная речь, аутизм) всегда превалируют над болевым синдромом.
Дисморфофобия с болевым компонентом при отсутствии в анамнезе психической болезни, особенно в молодом возрасте, как правило, указывает на дебют шизофрении. В отличие от органических цефал-гий и прозопалгий ощущения при психалгиях смутные, плохо определяются больными, а попытки врача
выявить их конкретные характеристики вызывают раздражение пациентов. Причем, если проводится ежедневный тщательный опрос пациентов, выясняется, что конкретных стереотипных болевых участков нет, болевые ощущения переходят с места на место, носят блуждающий характер;
3) «текучесть» жалоб, частые из
менения локализации боли (напри
мер, утром боль в области ВНЧС,
вечером — в зубе верхней челюсти
слева, затем справа на противопо
ложной челюсти). Зубы лечат, депу-
льпируют, удаляют, а боль переме
щается в соседний интактный зуб;
4) собственная концепция при
чин и методов лечения заболевания.
Никакое лечение не помогает. Боль
ные раздражительны, слабодушны,
обсуждают лечение, говорят, что их
«неправильно лечат», имеют множе
ство протезов, изготовленных в раз
ных клиниках, ставят себе сами диа
гнозы: «вывих челюсти», «снижение
прикуса» и т.п.). Больные с исте
рией и симулянты, как правило, не
могут выразить эмоциональное
страдание, которое соответствовало
бы описываемой ими боли;
5) фиксация на неприятных ощу
щениях. Зубы, сустав и стомато
лог занимают особое место в жизни
больного.
Больные, страдающие канцерофобией, требуют к себе особого внимания. Они отмечают, что раньше были полны энергии, а теперь печальны и бездеятельны. Особенно им тяжело вечером, в конце недели, в праздничные дни. Описаны случаи суицидальных попыток из-за «некачественных» протезов, которыми они уже много лет без жалоб пользовались;
6) связь жалоб с жизненной ситу
ацией, биографией. Если причина
заболевания не ясна, возникает
мысль о его связи с определенной
ситуацией: смена работы, смерть
близкого человека, уход на пенсию,
смена жилья (даже с улучшением).
В литературе эти факторы рассматриваются как провоцирующий момент депрессий.
Общие признаки этой группы больных:
• стеничность, психологическая
стрессоустойчивость;
• вовлечение в поиск «лучшего
врача» ближайших родственников;
• обилие имеющихся на руках
медицинских документов о предше
ствующем лечении;
• твердое намерение лечиться и в
дальнейшем для достижения вооб
ражаемого «хорошего» состояния
здоровья;
• образные описания своих бо
лезненных ощущений с использова
нием характеристик превосходной
степени (нестерпимая, ужасная, не
выносимая) при несоответствии ми
мики таким ощущениям;
Для диагностики имеет значение отношение пациента к своей болезни, к окружающим, к самому себе. Различают следующие типы отношения пациента к болезни [по А.Е.Личко, Н.Я.Иванову, 1980]:
• тревожно-депрессивный —
страх, тревога, сомнения, поиск ав
торитетных мнений;
• меланхолический — неверие в
выздоровление вплоть до суицид
ных мыслей, отсутствие интереса к
необходимым для диагностики ме
тодам исследования;
• обсессивно-фобический — во
ображаемые маловероятные опасе
ния;
• ипохондрический — сосредото
ченность на субъективных пережи
ваниях;
• неврастенический — вспышки
раздражения при болях;
• эйфорический — легкомыслен
ное отношение к болезни, «само все
пройдет»;
• паранойяльный: болезнь — ре
зультат злого умысла, халатности
врачей.
В норме пациент содействует лечению, а при неблагоприятном прогнозе переключается на что-ли-
бо другое, например на заботу о близких, работу и др.
Если стоматологические мероприятия, направленные на улучшение состояния зубочелюстной системы, не дают эффекта, необходимо пытаться убедить пациента провести дополнительную консультацию у специалиста другого профиля (например, у невропатолога). Для убеждения пациента имеются следующие возможности:
1) наблюдение, повторные кор
рекции. Например, явные дефекты
съемных протезов лучше исправ
лять на старых протезах, не спе
шить снимать мостовидные проте
зы, не сошлифовывать по просьбе
пациента «мешающие зубы», а сна
чала оценить объективность жалоб;
2) подробное выслушивание жа
лоб в самом начале, при первом по
сещении. Пациент расскажет: когда
сделал протезы, были ли переделки
и сколько раз. Во время беседы об
ратить внимание на соответствие
тяжести высказываемых жалоб и
эмоционального состояния пациен
та при описании своих ощущений.
Например, «несовместимая с
жизнью» боль сопровождается
внешне безразлично (эмоциональ
но не окрашена). Нередко в беседе
и при опросе можно выявить вяло
текущую шизофрению («поставлен
ная амальгамовая пломба излучает
колебания и я имею возможность
общаться с другими людьми»,
«шприц воздействовал на глаза и
мозг» и т.п.), дисморфофобию или
дисморфоманию («после цементи
ровки мостовидного протеза у меня
перекосилось лицо, сдвинулся
«нос», «падает верхняя челюсть»,
«изменяется радиус зубных рядов»
и т.п.). Таким образом, имеются
необычные жалобы, не укладываю
щиеся ни в какие рамки;
3) лицам, пользующимся съем
ными протезами, например при
полном отсутствии зубов, предлага
ют не пользоваться протезом 1 нед.
Если жжение не проходит, можно
обратить внимание пациента на то, что жалобы «не связаны с протезом», что «это, очевидно, на нервной почве»;
4) если проводниковая анестезия
не снимает боль, надо объяснить
пациенту, что причина боли не в
зубочелюстно-лицевой системе;
5) использовать эффект «плаце
бо». Если анестезия снимает боль,
то это еще не повод для диагности
ки. В следующее посещение нужно
сделать «анестезию» изотоническим
раствором натрия хлорида. Если
боль опять «исчезла», следует запо
дозрить сенсорные психопатологи
ческие нарушения, но умолчать об
этом, а пациенту порекомендовать
обратиться к специалисту другого
профиля.
Диагноз подтверждается тем, что транквилизаторы, антидепрессанты, нейролептики способствуют уменьшению и исчезновению неприятных ощущений и боли в жевательных мышцах и суставе.
Если стоматолог не обращает внимания на субъективную оценку
больным своей боли, не учитывает вышеназванные критерии, могут возникнуть диагностические и лечебные ошибки.
В поликлиниках, обслуживающих не менее 30 тыс. взрослого населения, по приказу Министерства здравоохранения (№ 750 от 31.05.1985 г.) предусмотрены должности врача психотерапевта и психолога. К сожалению, этот приказ не выполняется.
Проблема также в том, что психиатрическое обследование не всегда выявляет психические нарушения и депрессивные расстройства. Полный комплекс лечебных мероприятий дает незначительный эффект или отсутствие такового. По-видимому, длительно формировавшаяся психогения приобретает условно-рефлекторный характер и требует принципиально новых подходов. Эта медицинская проблема, очевидно, может быть решена при участии неврологов, психиатров, психотерапевтов, патофизиологов [Степанченко А.В.,1998].

|
Дата добавления: 2014-12-26; просмотров: 1023;
