ТУПА ТРАВМА ЖИВОТА
Тупа травма живота виникає найчастіше при автодорожніх травмах, ударах у живіт.
Необхідно пам’ятати, що алкогольне сп'яніння маскує необхідну для діагностики симптоматику.
Діагностика. Виділяють дві групи потерпілих:
1 - особи з клінічною картиною гострої крововтрати;
2 - особи з симптоматикою перитоніту з наростаючими ознаками ендогенної (швидкоплинної, загальної) інтоксикації.
Загальні ознаки гострої внутрішньочеревної кровотечі:
· скарги на загальну слабкість, запаморочення; малоінтенсивний біль у животі;
· блідість шкірних покривів та слизових оболонок;
· мармуровість кінцівок, що свідчить про важку крововтрату;
· тахікардія;
· зниження артеріального тиску нижче 100 мм рт. ст.
 Місцеві ознаки тупої травми живота виявляються під час огляду. Поверхневі садна та гематоми слід подумки спроектувати на органи черевної порожнини, що розташовані у цій ділянці, щоб визначити, які з них можуть бути ушкодженими (залежно від сили впливу травмівного чинника).
Місцеві ознаки тупої травми живота виявляються під час огляду. Поверхневі садна та гематоми слід подумки спроектувати на органи черевної порожнини, що розташовані у цій ділянці, щоб визначити, які з них можуть бути ушкодженими (залежно від сили впливу травмівного чинника).
Невідкладна медична допомога:
1. Застосувати: місцево — лід на живіт, або туге бинтування живота еластичним бинтом.
2. Необхідно екстрено доставити потерпілого у хірургічне відділення.
ЧЕРЕПНО-МОЗКОВА ТРАВМА
 Черепно-мозкова травма(ЧМТ) — це об'єднувальне поняття, яке включає ушкодження покривів черепа та вмісту черепної коробки — речовини мозку, черепних нервів, кровоносних судин, ємкостей (шлуночків мозку.
Черепно-мозкова травма(ЧМТ) — це об'єднувальне поняття, яке включає ушкодження покривів черепа та вмісту черепної коробки — речовини мозку, черепних нервів, кровоносних судин, ємкостей (шлуночків мозку.
Розрізняють три види ЧМТ: струс (комоція), забій (контузія) та здавлювання головного мозку.
Діагностика.
Струс головного мозку характеризується втратою свідомості від декількох секунд до 30 хв. Після відновлення свідомості спостерігаються слабкість, головний біль, нудота, можливе блювання, бурхлива реакція на подразники (світло, звук); недооцінювання свого стану (можлива відмова від госпіталізації). Ретроградна амнезія.
Забій головного мозку виникає на фоні струсу і характеризується наявністю загальномозкової та вогнищевої симптоматики.
Розрізняють три ступені важкості.
1. Легкий ступінь. Втрата свідомості триває від декількох хвилин до 1-2 год. Можливе відновлення свідомості вже у догоспітальний період. Асиметрія рефлексів. Парез мімічних м'язів. Можливе порушення дихання внаслідок западання нижньої щелепи або аспірації блювотних мас.
2. Середній ступінь. Втрата свідомості триває від десятків хвилин до декількох годин. У подальшому спостерігається млявість, сонливість, оглушення. Можливе психоемоційне збудження. Порушення зіничних, окорухові порушення, ністагм (мимовільні тремтячі рухи очних яблук). Підвищення артеріального тиску, тахікардія або тенденція до брадикардії (зниження пульсу). Можливі порушення дихання або виражена задишка.
3. Важкий ступінь. Втрата свідомості триває від декількох годин до декількох діб або навіть тижнів. Потерпілий неспроможний контактувати, може лише відкривати очі на гучний крик або больові подразники. Спостерігаються окорухові порушення (розбіжна косоокість, плавальні рухи очних яблук, іноді асиметричні; порушення реакцій зіниць, розміру та форми зіниць). Характерна зміна тонусу м'язів, положення кінцівок (підвищення тонусу згиначів рук та розгиначів ніг, підвищення тонусу згиначів однієї руки та розгиначів іншої, підвищення тонусу розгиначів рук та ніг, симетричне зниження м'язового тонусу аж до атонії), асиметрія глибоких рефлексів, патологічні ознаки на стопах.
Здавлювання головного мозку виникає на тлі струсу та забою. Частіше спричиняється розвитком внутрішньочерепної гематоми, рідше — здавлюванням мозку уламками кісток черепа або набряком головного мозку, що поступово розвивається. Дає себе знати синдром внутрішньочерепної гіпертензії. Характерним є розширення зіниць, брадикардія (порушення ритму серця), вогнищеві епілептичні напади, іноді виникає «світлий» проміжок, який характеризується нетривалим проясненням свідомості та зменшенням неврологічної симптоматики (від декількох годин до 2 діб після травми).
Диференційна діагностика проводиться з метою відрізнити ЧМТ від алкогольного або інших екзогенних отруєнь, гострих порушень мозкового кровообігу.
Невідкладна медична допомога:
У разі струсу головного мозку невідкладна допомога не потрібна. За умови значного збудження дати заспокійливі препарати. Обов'язкове транспортування до неврологічного відділення.
У разі забою мозку та здавлювання головного мозку
- за умови розвитку термінального стану — серцево-легенева реанімація.
У разі притомності:
- огляд і механічне очищення ротової порожнини від крові, слизу, сторонніх тіл та блювотних мас;
- уведення повітрепроводу або відтягання нижньої щелепи вперед та утримування її для забезпечення вільної прохідності дихальних шляхів;
- голову не розгинати;
- у разі недостатності самостійного дихання проведення штучної вентиляції легень за допомогою лицевої маски та дихального мішка, 10-12 дихань за 1 хв.
У разі больового синдрому:
внутрішньом'язеве або внутрішньовенне (повільно) уведення 50 % розчину анальгіну (4 мл), 1-2 % розчину димедролу (2 мл ) і (або) 0,5 % розчину трамадолу (2-4 мл дорівнює 200-400 мг) чи іншого ненаркотичного анальгетика у відповідних дозах.
Медичні препарати, до складу яких входить опіум, не вводити!
3. За наявності ран голови та зовнішніх кровотеч з них — обробка рани і її країв антисептиком та накладання асептичної пов'язки, підвищене положення голови, зупинка кровотечі пальцевим натискуванням.
4. Транспортування до стаціонару, який має нейрохірургічне відділення. У разі критичного стану — у відділення інтенсивної терапії або реанімації.
СПІНАЛЬНА ТРАВМА
 Спінальна травма найчастіше виникає у разі надмірного згинання або перерозгинання хребта у найбільш рухомих місцях, що спостерігається серед нирців, у результаті падіння з висоти на спину, у разі авто- та мототравми, сильного прямого удару ззаду.
Спінальна травма найчастіше виникає у разі надмірного згинання або перерозгинання хребта у найбільш рухомих місцях, що спостерігається серед нирців, у результаті падіння з висоти на спину, у разі авто- та мототравми, сильного прямого удару ззаду.
Діагностика: біль у точці дії травмівної сили під час пальпації за лінією остистих відростків, болісність за умови м'якого осьового навантаження на хребет, порушення рухів у верхніх та нижніх кінцівках, відчуття оніміння, поколювання в одній із рук, випадання тактильної та больової чутливості у кистях та стопах. За наявності супровідної травми органів грудної порожнини (пневмо-, гемоторакс) — наростаюча дихальна недостатність, а за наявності травми органів черевної порожнини — клінічна картина гострої крововтрати та травматичного шоку.
Диференційна діагностика. Спінальну травму слід відрізняти від гострого грудного та попереково-крижового радикуліту, вивиху міжхребцевих дисків.
Невідкладна медична допомога.
1. Основні принципи: відновлення вільної прохідності дихальних шляхів, а в разі гострої дихальної недостатності — штучна вентиляція легень (ШВЛ).
2. Знеболювання.
3. Транспортна іммобілізація.
3. Підтримка зниженого периферійного судинного тонусу.
Травма хребта без ушкодження спинного мозку
Невідкладна медична допомога:
· знеболювання;
· «шийний комір» незалежно від рівня ушкодження хребта, винесення потерпілого на ношах за допомогою 3-5 осіб;
· транспортування на ношах зі щитом у положенні „лежачи на спині” у травматологічне або нейрохірургічне відділення.
Травма хребта з ушкодженням спинного мозку
Невідкладна медична допомога: Необхідно виключити супровідну травму (пневмоторакс, травму органів черевної порожнини, внутрішню та зовнішню кровотечу).
· Наявність дихальної недостатності після відновлення прохідності дихальних шляхів — кількість дихальних рухів понад 40-50 за 1хв або менше ніж 8 за 1 хв є показанням до ШВЛ.
· Зупинка зовнішньої кровотечі.
· «Шийний комір» незалежно від рівня ушкодження хребта;
· Обережне укладання на ноші із щитом за участю 3-5 осіб;
· Транспортування до багатопрофільної лікарні (нейрохірургічне або реанімаційне відділення) після підвищення AT не нижче ніж до 90 мм рт. ст. та адекватної вентиляції легенів.
СИНДРОМ ТРИВАЛОГО ЗДАВЛЮВАННЯ
Синдром тривалого здавлювання (СТЗ) виникає унаслідок надходження у кровоносне русло продуктів розпаду тканинних елементів у разі їх тривалого роздавлювання. У результаті розвивається згущення крові, гостра ниркова недостатність, синдром гострого ушкодження легенів. СТЗ супроводжується вираженим больовим синдромом.
Діагностика. При огдяді - тривале здавлювання м'яких тканин, сильний біль в ушкоджених частинах тіла, психомоторне збудження, нестабільність гемодинаміки.
Місцево: порушення чутливості, набряк тканин, шкіра блискуча та бліда з синюшним забарвленням, пухирі з серозно-геморагічним вмістом, м'язи щільні (дерев'янисті).
Диференційна діагностика. СТЗ слід відрізняти від гострої артеріальної та венозної непрохідності, переломів кісток кінцівок.
Невідкладна медична допомога:
1. Знеболювання: наркотичні та ненаркотичні анальгетики.
2. Іммобілізація: іммобілізація травмованих кінцівок транспортними шинами (ЦІТО, Крамера) у фізіологічному положенні. У разі можливості перед іммобілізацією провести бинтування еластичним бинтом від периферії до центру. Після іммобілізації охолодити кінцівку за допомогою льоду, снігу, холодної води.
УРАЖЕННЯ ЕЛЕКТРОСТРУМОМ
Уражаюча дія електроструму значною мірою залежить від сили струму, який проходить через тіло потерпілого, а також шляхів його поширення, тривалості дії та стану організму.
Необхідно мати на увазі, що:
· чим вища напруга струму в електромережі, тим вища сила струму, який проходить через тіло потерпілого, і тим більша його ушкоджуюча дія;
·  зниження електричного опору в місці входження електроструму, наприклад, за рахунок вологи (вода, піт) або більш щільнішого контакту із струмонесучим предметом, здатне у декілька разів збільшити силу уражаючого струму за умови однієї і тієї ж напруги у мережі, і, відповідно, збільшити його ушкоджуючу дію
зниження електричного опору в місці входження електроструму, наприклад, за рахунок вологи (вода, піт) або більш щільнішого контакту із струмонесучим предметом, здатне у декілька разів збільшити силу уражаючого струму за умови однієї і тієї ж напруги у мережі, і, відповідно, збільшити його ушкоджуючу дію
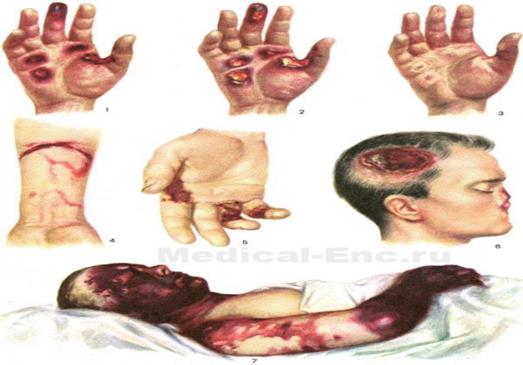
| Шлях поширення струму через тіло потерпілого отримав назву «петлі струму». Найбільш небезпечні петлі, які проходять через серце - наприклад, ліва рука — права рука, або головний мозок (голова — рука). Електротравма. Рис. 1 — 3. Контактна електротравма при порушенні ізоляції електричного утюга (220 в). Знаки струму. Рис. 1. До лікування. Рис. 2. В період лікування. Рис. 3. Після загоєння. Рис. 4. Контактна електротравма (220 в). Знаки струму на передпліччі. Рис. 5. Знаки струму при електротравмі від вилки дроту (220 в). Рис. 6. Контактна електротравма обличчя волосяної частини голови с ураженням кісток. Рис. 7. Опік електричною дугою обличчя, шиї и верхніх кінцівок при ремонті електроустановки під напругою (380 в) у відділення зв'язку з можливістю розвитку віддалених ускладнень. |
Невідкладна медична допомога:
1. Направлення до стаціонару для спостереження у приймальному відділенні або госпіталізація у терапевтичне відділення.
2. Контроль серцевого ритму. За показниками провести ШВЛ, СЛР.
Дата добавления: 2014-12-22; просмотров: 1519;
