РАНИ ГОЛОВИ
 Найчастіше травмування голови є наслідками автомобільної аварії, падіння з висоти, ударів важкими предметами.
Найчастіше травмування голови є наслідками автомобільної аварії, падіння з висоти, ударів важкими предметами.
У ділянці голови з волосяним покривом частіше усього зустрічаються забито-рвані, рідше - рубані та різані рани. Якщо поранений ніс, то залежно від характеру рани та площі ушкодження, можуть виникати значні носові кровотечі. У разі значних ушкоджень (падіння з висоти, прямі удари в обличчя під час автомобільних катастроф тощо) можуть виникати значні відкриті ушкодження обличчя, що супроводжуються рясними кровотечами із порожнин носа та рота. За умови непритомності потерпілого така кровотеча може призвести до асфіксії.
Невідкладна медична допомога:
1. Виводять потерпілого із асфіксії, якщо вона має місце. У положенні потерпілого на спині його рот широко відкривають роторозширювачем або руками.
2. З метою запобігання западання язика його витягують за кінчик язикотримачем або рукою уперед та фіксують.
3. Під час постійної аспірації з порожнини рота проводиться швидке, але ретельне обстеження язика, ясен та зубів, слизової оболонки щік та губ спочатку з одного, а потім з іншого боку рота, для чого щоки почергово відводять у боки зігнутим вказівним пальцем, уведеним у бокові відділи ротової порожнини. Якщо виявлено рани, тріщини з кровотечею або дефекти тканин, робиться туга тампонада.
4. У ротову порожнину вводиться повітропровід, навколо якого у разі кровотечі з ран піднебіння їх можна затампонувати.
5. Для швидшого та надійнішого гемостазу тампонада може комбінуватися з місцевим застосуванням гемостатичної губки, сухого тромбіну, гемостатичної віскози.
6. Зупинка носових кровотеч проводиться за допомогою передньої або задньої тампонади. У разі кровотеч з передньої частини носа тампонада робиться (за допомогою пінцета) турундою або вузькою стрічкою бинта. З цією метою також може бути використана гемостатична марля. Застосовувати перекис водню, якщо потерпілий непритомний, не можна.
7. Госпіталізація до стаціонару, що має нейрохірургічне відділення або відділення щелепно-лицьової хірургії.
ЗАКРИТІ УШКОДЖЕННЯ ГРУДНОЇ КЛІТКИ
Основними причинами закритого ушкодження грудної клітки є: травма внаслідок автодорожньої аварії; падіння з висоти (кататравма); удари в груди ногами.
Поняття «закрита (або тупа) травма грудної клітки» включає:
· переломи ребер;
· ушкодження легенів з утворенням напруженого пневмотораксу;
· емфізема (набряк)середостіння;
· забій серця.
Діагностика: важка травма грудної клітки супроводжується численними переломами ребер, велике значення має оцінка характеру травмогенезу та часу, який минув з моменту травми.
Основні симптоми:
· біль у грудній клітці, що посилюється під час дихання аж до появи симптому «обірваного вдихання», задишка, ціаноз шкіри та слизових оболонок, тахікардія;
· нерівномірність участі (відставання) у диханні однієї з половин грудної клітки;
· деформація грудної клітки, локалізований біль та болісність;
· можлива патологічна рухливість та кісткова крепітація, які є ознаками численних переломів ребер;
· наявність підшкірної емфіземи у ділянці можливого перелому ребер є ознакою ушкодження легені;
· швидке наростання підшкірної емфіземи (набряк) може свідчити про надмірний позитивний тиск у плевральній порожнині, що є ознакою напруженого пневмотораксу.
Для напруженого пневмотораксу також характерні:
o різке погіршення загального стану;
o наростання ціанозу (синюшності);
o наростання тахікардії;
o підвищення артеріального тиску.
Набухання яремних вен та можливе зміщення трахеї у здоровий бік також свідчать про наявність напруженого пневмотораксу зі зміщенням середостіння.
Діагностика напруженого пневмоторакса, основні симптоми:
· наростаюча осиплість голосу;
· швидке наростання підшкірної емфіземи — поява її на шиї (збільшення об'єму шиї), голові та обличчі;
· венозний застій (ціаноз верхньої половини тулуба, що швидко наростає, набухання яремних вен);
· серцево-судинна недостатність, що швидко наростає (CCH), та гостра дихальна недостатність (ГДН) аж до зупинки серця.
Невідкладна медична допомога:
1. Знеболювання: застосування ненаркотичних анальгетиків — анальгіну!
2. Транспортування у положенні сидячи.
Грудну клітку не бинтувати!
3. У разі великих (більше ніж 2 ребра) «віконцевих» переломів, «западання» грудної клітки необхідно заповнити м'яким ватно-марлевим пелотом, фіксованим до шкіри кількома смужками лейкопластиру.
4. Негайно доставити постраждалого до лікарні!
ВІДКРИТІ УШКОДЖЕННЯ ГРУДНОЇ КЛІТКИ
 Діагностика ґрунтується на оцінці загального стану потерпілого (зовнішній вигляд, забарвлення шкірного покриву та слизових оболонок, характер дихання, частота пульсу, показники AT), даних дослідження грудної клітки та її органів (огляд, пальпація) та оцінці місцевих феноменів - у ділянці рани. Важкість стану потерпілих залежить від розгерметизації плевральної порожнини, що призводить до порушення дихального акту. Виражений больовий синдром посилює можливість виникнення шоку та важких, часом смертельно небезпечних ускладнень.
Діагностика ґрунтується на оцінці загального стану потерпілого (зовнішній вигляд, забарвлення шкірного покриву та слизових оболонок, характер дихання, частота пульсу, показники AT), даних дослідження грудної клітки та її органів (огляд, пальпація) та оцінці місцевих феноменів - у ділянці рани. Важкість стану потерпілих залежить від розгерметизації плевральної порожнини, що призводить до порушення дихального акту. Виражений больовий синдром посилює можливість виникнення шоку та важких, часом смертельно небезпечних ускладнень.
У потерпілих з непроникними ранами немає кашлю, кровохаркання, пінистих кров'янистих виділень, відсутнє присмоктування повітря під час вдиху, шкірні покриви сухі, ціаноз губ невиражений, немає суттєвої тахікардії.
У поранених з проникними ушкодженнями стан важкий: посилення задишки, відчуття стискування у грудях, шкірні покриви бліді, з ціанотичним відтінком, вкриті потом, дистальні відділи кінцівок мармурового забарвлення, ціаноз губ, обличчя, кінчиків пальців. Під час дослідження пульсу спостерігається більше або менше виражена тахікардія, можливе прогресуюче падіння AT.
Під час огляду грудної клітки звертають увагу на розміри рани, її локалізацію, рівень, можливу проекцію над органами грудної клітки. Звертається увага на асиметрію грудної клітки, можливе відставання однієї її половини під час дихання. Під час огляду слід визначити наявність всмоктування повітря у рану під час вдиху, крові, що надходить з рани, піни, з утворенням пухирців, а в разі поранення бронхів — кровохаркання.
 Невідкладна медична допомога.
Невідкладна медична допомога.
1. Знеболювання — анальгін, кетанов.
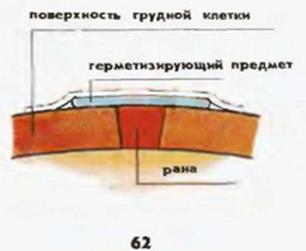
2. За наявності відкритих проникних ушкоджень — оклюзійна пов'язка. Поліетилен, клейонка, прогумована тканина накладаються безпосередньо на шкіру таким чином, щоб рана була у центрі, а краї герметика виходили за її межі не менше ніж на 5 см. Фіксацію першого шару пов'язки краще робити смугами лейкопластиру, які накладаються навхрест, а потім у вигляді черепиці. За пораненим необхідний постійний нагляд.
3. Якщо стан потерпілого різко погіршується (розпирання у грудях, збільшення задухи, ціанозу тощо), то необхідно зняти оклюзійну (див. мал.) пов'язку, таким чином перевести пневмоторакс у відкритий.
4. Транспортування у положенні напівсидячи.
5. Інгаляція кисню.
6. Госпіталізація у найближче хірургічне відділення.
ВІДКРИТІ УШКОДЖЕННЯ ОРГАНІВ ЧЕРЕВНОЇ ПОРОЖНИНИ
Травмогенез: поранення холодною зброєю, рідше — вогнепальні рани.
Діагностика. Проникне поранення живота не викликає сумнівів у разі витікання жовчі або кишкового вмісту. Якщо ушкоджені органи та судини черевної порожнини, то є загальні ознаки внутрішньої кровотечі (блідість шкірних покривів та слизових оболонок, холодний піт, поверхневе дихання, зниження AT).
На догоспітальному періоді будь-яка колото-різана рана живота повинна трактуватися як проникна. Рани, локалізовані у верхній третині стегна, у ділянці сідниць, у поперековій ділянці, також можуть проникати у черевну порожнину. У разі випаду кишок з черевної порожнини (евентрація петель кишок) на догоспітальному періоді, кишки у черевну порожнину не вправляються. Якщо вони дуже забруднені, їх можна кілька разів помити теплим антисептичним розчином і зафіксувати за допомогою вологої пов'язки, просякнутої антисептиком.
Невідкладна медична допомога:
1.Накласти стерильну пов'язку на рану.
2. Здійснити протишокові заходи, а саме, знеболювання: анальгіну 2 мл внутріш-ньом'язево, 100 мг трамадолу — внутрішньо-м'язево або іншими наркотичними анальгетиками.
3. Транспортування на ношах у положенні лежачи.
4. Госпіталізація у хірургічне відділення.
Дата добавления: 2014-12-22; просмотров: 1883;
