Соотношение аномалий развития пороков матки и влагалища с пороками мочевыделительной системы
| Класс мюллеро-вых аномалий | Вид аномалий мочевыделительной системы |
| I | Сливная тазовая точка. Тазовая эктопия почки. Отсутствие одной почки |
| II | Поперечная почечная аномалия. Отсутствие одной почки. Умеренный гидронефроз другой почки |
| III | Отсутствие почки с одной стороны |
| IV | Отсутствие почки с одной стороны |
| V | Удвоение выделительной системы с одной стороны. Гипоплазия одной почки с компенсаторным увеличением другой |
Как уже упоминалось выше, все варианты ВНАСГ обусловлены одной из трех причин: недоразвитием мюллеровых протоков, нарушением их реканализации и неполным их слиянием.
Аномалии развития маточных труб встречаются редко. Описано удвоение (с одной или двух сторон) маточных труб, но чаще наблюдается недоразвитие или отсутствие одной маточной трубы, что, как правило, сочетается с аномалией развития матки. Атрезия маточных труб как самостоятельный порок практически отсутствует.
Аномалии развития матки чаще всего встречаются в следующих видах (рис. 3.10).
Uterus didelfus — удвоение матки и влагалища при их обособленном расположении. Оба половых аппарата разделены поперечной складкой брюшины. Эта аномалия обусловлена отсутствием слияния мюллеровых ходов, с каждой стороны имеется лишь один яичник. Обе матки обычно хорошо функционируют.


 3.3. Аномалии развития половых органов
3.3. Аномалии развития половых органов
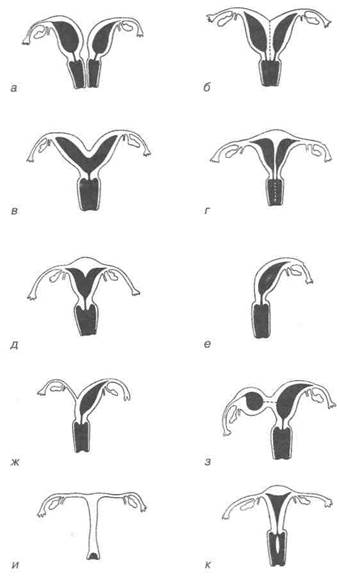
Рис. 3.10. Варианты аномалий (по [20]): а — uterus didelfus; б — bicornis bicollis; в — bicornis unicollis; г — septus duplex; Д — subseptus; e — unicornis; ж, з — bicornis (с рудиментарным рогом); и — bicornis rudimentarius solidus; к — vagina subsepta
Глава 3. Патология репродуктивной системы в период ее становления
Uterus duplex et vagina duplex — формируются так же, как и предыдущий порок, но на определенном участке органы соприкасаются или объединяются фиброзно-мышечной прослойкой. Одна из маток обычно бывает меньше по величине, и ее функциональная активность снижена. Со стороны уменьшенной в размере матки может наблюдаться атрезия девственной плевы или внутреннего маточного зева.
Uterus bicornis bicollis — при этой аномалии меньше выражено последствие неслияния мюллеровых ходов. Имеется общее влагалище, остальные отделы раздвоены. Обычно с одной стороны органы развиты хуже, чем с другой.
Uterus bicornis unicollis — удвоение выражено еще меньше. Мюллеровы ходы сливаются лишь на проксимальных участках. Дву-рогость матки почти не проявляется при uterus introrsum acruatus simplex.
Uterus bicornis с рудиментарным рогом — порок обусловлен значительным отставанием в развитии одного из мюллеровых ходов. Если рудиментарный рог имеет полость, то возможны два варианта: полость сообщается либо не сообщается с основной маткой.
Uterus unicornis — однорогая матка, этот порок редко встречается и зависит от глубокого поражения одного из мюллеровых ходов. Такая матка может быть полноценной в функциональном отношении.
Uterus bipartitus solidus rudimentarius vagina solida (известна под названием синдром Рокитанского—Кюстера). Влагалище и матка представлены тонкими соединительнотканными шнурами.
Особая патология матки выявлена при внутриутробном воздействии диэтилстильбэстрола. Rh. Kaufman и соавт. [98] описал несколько разновидностей патологического строения матки: Т-образная; Т-образная матка с маленькой полостью; Т-образная с маленьким сужением и Т-образная с сужением (см. также [70]).
Аномалии развития влагалища. Агенезия влагалища — первичное отсутствие влагалища вследствие утраты зародышем проксимальных отделов мюллеровых ходов. Поскольку нижняя треть влагалища формируется из урогенитального синуса, то даже при агенезии влагалища сохраняется незначительное углубление между большими половыми губами (не превышающее 2—3 см).
Аплазия влагалища — первичное отсутствие части влагалища, обусловленное прекращением канализации формирующейся вла-
3.3. Аномалии развития половых органов
галищной трубки, что в норме завершается на 18-й неделе внутриутробного развития.
Атрезия влагалища — полное или частичное заращение влагалища вследствие воспалительного процесса в период внутриутробного развития. Иногда во влагалище за девственной плевой образуется перегородка различной протяженности (vagina subsepta, vagina septa) и направления (поперечная или продольная).
Аномалии девственной плевы, вульвы и наружных половых органов. Атрезия (hymen occlusus) — полное отсутствие отверстия. Деформация вульвы может возникнуть, если во влагалище или в преддверие открывается заднепроходное отверстие.
Врожденная гиперплазия или гипертрофия наружных гениталий встречается редко. Гипертрофия малых половых губ может быть результатом мастурбаций; возможна и наследственная гипертрофия.
Клиника.Клинические проявления ВНАСГ в периоде полового созревания зависят от формы порока.
У всех девочек и девушек при разных формах ВНАСГ отмечается женский фенотип с хорошо развитыми вторичными половыми признаками и нормальной функцией яичников.
Такие пороки развития, как аплазия матки и влагалища, могут быть заподозрены при отсутствии менструаций в возрасте 15 лет и старше или при безуспешной попытке половой жизни. Пороки развития без задержки менструальной крови могут в период полового созревания не диагностироваться.
Из многочисленных пороков развития гениталий выраженные клинические проявления в период полового созревания имеют лишь те формы, которые сопровождаются задержкой оттока менструальной крови. К таким ВНАСГ относятся:
1) атрезия гимена;
2) аплазия части или всего влагалища при функционирующей матке (аплазия нижней, средней, двух третей, аплазия всего влагалища);
3) удвоение влагалища и матки с частичной аплазией одного из влагалищ;
4) добавочный замкнутый функционирующий рог матки.
Эти формы ВНАСГ впервые клинически проявляются с появлением менструальной функции. Для двух первых форм характерно сочетание ложной аменореи и болевого синдрома. Для третьей и четвертой форм, сопровождающихся односторонней задержкой от-
Глава 3. Патология репродуктивной системы в период ее становления
тока менструальной крови, наиболее характерна выраженная олиго-менорея.
Таким образом, для всех вышеуказанных ВНАСГ ведущим симптомом является болевой синдром, появляющийся в пубертатном возрасте. Характер боли имеет свои особенности при разных формах ВНАСГ. В случаях атрезии гимена, когда влагалище относительно большое и способно к растяжению, болевой синдром обычно появляется при значительных размерах гематокольпоса. Размер гемато-кольпоса может соответствовать 6-7-месячной беременности. Боль имеет ноющий характер, нарастает по интенсивности; при большом размере гематокольпоса могут быть затруднены мочеиспускание и дефекация. Нередко при этой аномалии возникают гематометра и гематосальпинкс.
При аплазиях части влагалища боль возникает тем раньше и она и тем сильнее, чем меньше имеющаяся часть влагалища. Боль носит схваткообразный характер, интенсивность ее нарастает. Сначала боль повторяется строго периодически, а с течением времени становится постоянными. Размер гематокольпоса у этих больных меньше, чем при атрезии гимена, а гематометра и гематосальпинкс образуются часто. Затруднений мочеиспускания и дефекации не наблюдается.
У больных с удвоением матки и влагалища с частичной аплазией одного из влагалищ боль сопровождает каждую менструацию, причем альгоменорея чаще появляется через несколько месяцев после менархе (после образования гематокольпоса определенного размера). Характер боли такой же, как при аплазии нижней трети влагалища, локализация — обычно со стороны гематокольпоса.
Наиболее выражен болевой синдром при добавочном замкнутом роге матки. Боль схваткообразная, появляется через 4-6 мес. после менархе и сопровождает каждую менструацию.
По характеру боли можно заподозрить определенную патологию: ноющая боль характерна для гематокольпоса, схваткообразная — для гематометры.
Болевой синдром нередко обусловлен не только нарушением оттока менструальной крови, но и тем, что, согласно данным Goldstein [92], у 70 % девочек с ВНАСГ обнаруживается эндометриоз.
Иногда наблюдается гипертермия (37,0—37,8 °С) вследствие всасывания пирогенных веществ из мест скоплений крови или (реже) при нагноении (гематокольпоса, гематометры, гематосальпинкса).
3.3. Аномалии развития половых органов

|
| Рис. 3.11. Пункция влагалища в области заращенной девственной плевы (по [20]) |
Диагноз. Постановка диагноза не вызывает затруднений (если врач помнит об этом) лишь при атрезии гимена и аплазии части влагалища при функционирующей матке. При атрезии гимена осмотр наружных гениталий имеет решающее диагностическое значение. Просвечивающее цианотичная опухолевидное образование заставляет неперфори-рованный гимен набухать, а иногда выбухает вся промежность (рис. 3.11). В случаях атрезии гимена и аплазии части влагалища гинекологическое обследование выявляет в малом тазу или за его пределами опухолевидное образование тугоэластической консистенции (гематокольпос). При атрезии гимена на верхнем полюсе опухолевидного образования удается пальпировать матку. Определение
матки и придатков при аплазии части влагалища часто затруднительно при наличии гематометры. Уточнению диагноза и определению протяженности аплазии помогают измерение длины влагалища за гименом посредством зонда и определение расстояния от нижнего полюса гематокольпоса до синуса по длине исследующего пальца.
При аплазии всего влагалища и функционирующей матки на месте влагалища пальпируется тяж, а в малом тазу определяется увеличенная, плотная, болезненная матка (гематометра). Иногда сбоку от матки пальпируется гематосальпинкс.
При удвоении влагалища и матки с частичной аплазией одного из влагалищ определяются матка и опухолевидное образование, несколько смещенное к одной из сторон таза (гематокольпос). Вторая матка обычно не определяется. При вагиноскопии наблюдается выбухание одной из стенок влагалища за счет гематокольпоса частично аплазированного второго влагалища.
При добавленном замкнутом функционирующем роге матки он пальпируется сбоку от нее (тесно прилегая к матке, размер которой соответствует возрасту) как небольшое, плотное, резко болезненное
Глава 3. Патология репродуктивной системы в период ее становления
образование. При вагиноскопии в этом случае отклонений от нормы не обнаруживается. В случаях аплазии влагалища и матки последняя при гинекологическом обследовании не определяется или на ее месте пальпируется тяж. Следует помнить, что при аплазии матки нередко имеется дистопированная в малый таз точка, которая при исследовании может быть принята за опухолевидное образование.
Окончательный диагноз, кроме случаев атрезии гимена и аплазии части влагалища, всегда требует применения дополнительных методов исследования. В доультразвуковую эру информацию получали при использовании рентгенографии малого таза в условиях пневмоперитонеума, экскреторной урографии (для определения состояния мочевыделительной системы) и ГСГ. Последняя показана при подозрении на двурогую матку, наличие в ней перегородки, при рудиментарном роге, если просвет его сообщается с полостью матки. Газовую гинекографию применяли при подозрении на аплазию влагалища и матки, полной аплазии влагалища и функционирующей матке, подозрении на гематосальпинкс.
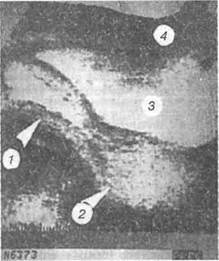
За последнее десятилетие диагноз ВНАСГ в подростковом периоде устанавливают при УЗИ органов малого таза. Точность диагноза при УЗИ варьирует в зависимости от вида порока, однако при соответствующем опыте врача достигает 90-95 %. УЗИ может служить альтернативой лапароскопии [27, 85, 103] (рис. 3.12). Высокой
|
Рис. 3.12. Гематометра и гематокольпос больной Г., 14 лет (продольное сканирование):
1 — гематометра; 2 — гематокольпос; 3 — мочевой пузырь; 4 — передняя брюшная стенка
3.3. Аномалии развития половых органов
разрешающей способностью обладают такие современные методы диагностики, как компьютерная томография и ядерный магнитный резонанс. Последний является самым совершенным методом для диагностики ВНАСГ, ибо позволяет осуществить неинвазивную оценку органов и тканей без применения ионизирующей радиации или наполнения мочевого пузыря; можно получить изображение тканей тела матки, шейки и влагалища в любой проекции, а также оценить состояние эндометрия и лимфатических узлов. К сожалению, метод пока недоступен широкой сети здравоохранения 1107, 109].
Для уточнения диагноза иногда прибегают к лапароскопии и даже диагностическому чревосечению, которое при необходимости может быть превращено в лечебное: пластика, иссечение рудиментарных образований и т.п.
Генетические методы исследования имеют пока ограниченное значение. Тем не менее всегда следует обращать внимание на состояние репродуктивной системы у родственников I—II степени родства. Наблюдаемые изменения дерматоглифических показателей (увеличение общего гребешкового счета, количества завитков, выраженная исчерченность ладоней и другие характеристики) заставляют заподозрить нарушение на генном уровне, хотя кариоти-пирование, как правило, не выявляет патологии.
Для облегчения постановки диагноза формы ВАРГ у девушек можно рекомендовать признаки, приведенные в табл. 3.6.
Лечение зависит от формы ВНАСГ. При седловидной, однорогой матке, удвоении матки и влагалища никакого лечения не требуется. Достаточно знать о характере аномалии, чтобы в репродуктивном периоде правильно вести беременность и роды.
При атрезии гимена оперативное вмешательство очень просто: рассекают крестообразным разрезом (2x2 см) гимен и после удаления основной части скопившейся крови формируют края отверстия одиночными кетгутовыми швами.
В случае частичной аплазии влагалища оперативное вмешательство дает хорошие результаты. Рекомендуется в качестве предоперационной подготовки производить в вытяжение тканей по методике Б. Ф. Шерстнева [55] с помощью кольпоэлонгатора. В результате такой подготовки улучшается исход оперативного вмешательства. При сокращении стенок растянутой верхней части влагалища не происходит натяжения в области операционных швов. Подобную процедуру можно рекомендовать при небольших размерах гемато-
Таблица 3.6 Дифференциально-диагностические признаки ВНАСГ у девушек
| Форма порока | Боль | Менструации | Гинекологический статус | Аномалии мочевыде- лительной системы | ||||||
| Характер | Интенсивность | Периодичность | Гимен | Матка | Гемато-кольпос | Гемато-метра | Гемато-саль-пинкс | |||
| Атрезия гимена | Ноющая | Нарастающая | Постоянная | — | Неперфо-рирован | Увеличена | Больших размеров | — | — | — |
| Аплазия части или всего влагалища | Чаще схваткообразная | « | Ежемесячная, затем постоянная | С отверстием | Часто увеличена Всегда увеличена | Средних размеров Отсутствует | Часто Всегда | Редко Часто | Часто | |
| Удвоение влагалища и матки с частой аплазией одного влагалища | Ноющая | « | Ежемесячная | + | « | Увеличена | Значительных размеров | Часто второй матки | Иногда | Всегда |
| Добавочный замкнутый функционирующий рог матки | Схваткообразная | « | Ежемесячная, затем постоянная | + | « | « | Нет | Всегда в добавочном роге | Часто | Редко |
| Аплазия матки и влагалища | Редко, неопределенная | Не нарастает | « | « | Часто |
3.3. Аномалии развития половых органов
кольпоса и нерезко выраженном болевом синдроме. Наибольшие трудности возникают при лечении очень редкой патологии — аплазии всего влагалища при функционирующей матке, особенно если в такой матке отсутствует шейка или в шейке отсутствует цервикаль-ный канал. Попытки создания влагалища различными методами редко приводят к желаемым результатам, поэтому многие исследователи рекомендуют удалять матку в период полового созревания, а перед замужеством производить операцию создания искусственного влагалища. Некоторые хирурги добиваются успеха тем, что при создании влагалища освобождают влагалищную часть шейки матки, сохраняя функцию органа.
При аплазии матки и влагалища лечение сводится к созданию искусственного влагалища, причем нередко родители настаивают на операции сразу после установления диагноза. Нам представляется это не всегда целесообразным как ввиду сложности такой операции у девочек, так и потому, что пациентка должна осознавать необходимость кольпопоэза. Нередко оперативное вмешательство должно быть отложено до замужества [118].
Рудиментарный рог удаляют во время чревосечения.
При различных вариантах удвоения половых путей с нарушением оттока менструальной крови на стороне замкнутого влагалища делают максимальное иссечение его медиальной стенки с целью создания общего влагалища.
Прогноз.Во многих случаях после хирургической коррекции аномалии способность к зачатию не нарушается, но нередко возникают признаки угрожающего прерывания беременности. В родах почти всегда наблюдаются аномалии родовой деятельности склонность к гипотоническим кровотечениям. Аплазия матки и влагалища является абсолютной формой бесплодия.
Профилактика.Учитывая генез ВНАСГ при подозрении на генные дефекты при бесплодном браке или наличии выраженных форм ВНАСГ у супругов меры профилактики сводятся к большой осторожности в рекомендации лечения бесплодия из-за высокого риска наследования пороков. Рациональное ведение беременности, предупреждение профвредностей, фармакологических и бытовых отравлений, инфекционных заболеваний и затяжных стрессовых ситуаций, особенно в первой половине беременности, — все это способно значительно снизить риск возникновения врожденных пороков развития гениталий.
Глава 3. Патология репродуктивной системы в период ее становления
3.4. Воспалительные заболевания наружных половых органов у девочек и девушек
Определение понятия.Воспалительные заболевания гениталий у девочек и девушек — это воспаление наружных гениталий и влагалища, придатков матки и, реже, матки различной этиологии. При этом имеет место возрастная специфичность форм воспалительных заболеваний: в период детства — это чаще всего вульвовагиниты, а в период полового созревания — воспаления придатков матки и иногда матки.
3.4.1. Вульвовагиниты
В гинекологической заболеваемости периода детства вульвовагиниты занимают 1-е место [20].
Воспалительные заболевания наружных гениталий подразделяются на неспецифические и специфические (трихомоноз, гонорея). Среди неспецифических воспалительных заболеваний различают первичные и вторичные, которые в свою очередь делятся на неинфекционные и инфекционные. Первичные неспецифические воспаления вызываются непосредственным воздействием на гениталии физических (механических, термических), химических или инфекционных факторов.
Вторичные неспецифические воспаления являются следствием первичного общего (корь, краснуха, скарлатина, тонзиллит, энтеро-биоз, пневмония, экссудативный диатез, сахарный диабет и др.) или местного (аппендицит, цистит, проктит и др.) заболевания. В зависимости от продолжительности неспецифические вульвовагиниты подразделяют на острые (не более 1 мес), подострые (до 3 мес.) и хронические (свыше 3 мес).
По локализации выделяют вестибулит, вульвит, кольпит.
3.4.1.1. Неспецифические воспаления
Возникновение вулъвитов и вагинитов обусловлено рядом анатомо-физиологических особенностей репродуктивной системы девочки. Кроме того, в патогенезе воспалительного процесса имеют значение нейрогуморальные и иммунобиологические особенности, присущие детскому возрасту.
3.4. Воспалительные заболевания наружных половых органов у девочек
К неинфекционным агентам относятся: механические (инородное тело, мастурбация, грубые швы трусов), термические (горячие ванны, спринцевания, грелки к промежности, несчастный случай, сопровождавшийся ожогом гениталий), химические (подмывание или спринцевание не подходящими по концентрации растворами, повышенная индивидуальная чувствительность к лекарственным веществам в обычной концентрации, пребывание девочки в атмосфере, запыленной раздражающими аэрозолями, плохая индивидуальная переносимость мазей, компрессов). Воспаление гениталий, начавшееся как неинфекционное, асептическое, в дальнейшем может поддерживаться присоединившейся микрофлорой.
Среди факторов, вызывающих воспаление половых органов, инфекционные занимают 1-е место. В 70% случаев причиной инфекционного воспаления являются бактерии и грибы, в 20 % — вирусы, в 10 % при однократном бактериологическом исследовании не удается выделить какую-либо патогенную флору. Почти в 50 % всех наблюдений констатируется смешанная инфекция.
Стафилококки и стрептококки по-прежнему занимают в этиологии воспаления гениталий видное место, но у девочек в отделяемом из очага воспаления все чаще стали идентифицировать кишечную палочку, энтерококк, гарднереллу и др. Нередко причиной воспаления становятся хламидии, микоплазмы (носительство Mycoplasma hominis обнаруживают у 7—10% девочек). К. Decker [79] отмечает, что у девочек пубертатного возраста «загрязнение» нижнего отдела половых путей более выражено, чем у взрослой женщины. Согласно данным автора, при развитии вульвовагинита из влагалища часто выделились микоплазмы, хламидии.
Наружные половые органы одновременно с другими областями тела нередко становятся местом локализации специфического процесса (дифтерия влагалища, воспаление влагалища, вызванное одним из возбудителей дизентерии, сыпь ветряной оспы на коже половых губ). Ослабление общих и местных защитных механизмов при острых инфекциях способствует инфицированию гениталий патогенной флорой или активизации условно-патогенных микроорганизмов. Еще в начале текущего столетия было установлено, что при инфекционных заболеваниях у девочек, в том числе при острых детских инфекциях, во всех отделах полового тракта нередко обнаруживаются многочисленные кровоизлияния, отечность, очаги полинуклеар-ной инфильтрации, иногда — вирусная или бактериальная инвазия.
 Глава 3. Патология репродуктивной системы в период ее становления
Глава 3. Патология репродуктивной системы в период ее становления
Инфицирование при вулъвовагинитах происходит различными путями: при непосредственном контакте, гематогенным, лимфо-генным и, возможно (при вирусной этиологии), периневральным. Можно выделить различные факторы, способствующие развитию вульвовагинитов:
1. Анатомо-физиологические особенности гениталий у девочек:
избыточная складчатость слизистых оболочек; низкая эстрогенная
насыщенность; истонченность, замедленная пролиферация эпите
лия полового тракта; нейтральная или щелочная среда влагалища;
недостаточное смыкание половых губ в задних отделах; преоблада
ние во влагалище кокковой флоры; снижен местный иммунитет.
2. Эндогенные патологические факторы: анемия, системные заболевания крови; сахарный диабет; экссудативный диатез; гло-мерулонефрит, пиелит, цистит; инфантилизм; временное снижение общей иммунологической реактивности или иммунодепрессивные состояния, в том числе возрастная иммунологическая перестройка; наличие экстрагенитальных очагов острой или хронической инфекции; наличие полипов, кистом; злокачественная опухоль; длительное маточное кровотечение; скопление крови в рудиментарных образованиях; энтеробиоз.
3. Экзогенные патологические факторы: травма половых органов; попадание во влагалище инородного тела; неопрятность девочки; неоправданно частое подмывание или спринцевание; применение для подмывания концентрированных дезинфицирующих растворов.
4. Вредные привычки и алиментарные нарушения: неблагоприятные социально-бытовые условия, способствующие частому переполнению мочевого пузыря; запоры или нерегулярное опорожнение кишечника; переедание, злоупотребление пряностями, тонизирующими напитками, шоколадом, пищей, богатой экстрактивными веществами, аллергенами; курение или пребывание в прокуренном воздухе; употребление алкоголя; запыленность или загрязненность воздуха или воды агрессивными веществами (во время уроков труда; на производственной практике; при хранении родителями спецодежды дома); мастурбация; нарушение ритма сна и бодрствования; раннее начало половой жизни; снижение контроля за соблюдением правил личной гигиены на отдыхе, в школе, интернате.
Перечисленные особенности этиологии и патогенеза воспаления гениталий следует постоянно иметь в виду не только специа-
3.4. Воспалительные заболевания наружных половых органов у девочек
листу по гинекологии детского возраста, но и педиатру, детскому хирургу, эндокринологу, инфекционисту.
Клиника.Клиническое течение неспецифических вульвоваги-нитов отличается постепенным развитием и склонностью к подо-строму течению, в результате чего длительность заболевания исчисляется несколькими неделями и даже месяцами.
Несмотря на различие этиологических факторов воспаления, клинические проявления во многом однотипны: отмечаются жалобы на ощущение жжения после мочеиспускания, зуд и неинтенсивную боль в области наружных половых органов. Иногда наблюдается иррадиация боли в паховые области. Считается, что болевой симптом в большей степени свойственен вирусному поражению гениталий, нежели бактериальному. Характерно, что девочки в возрасте до 4—5 лет жалуются иногда на боль не в половых органах, а в бедре или в колене и при этом прихрамывают. Данная особенность, видимо, связана не столько с иррадиацией боли в ногу, сколько с присущей детям первых лет жизни плохой дифференциацией источника боли. Естественное чувство стыдливости иногда заставляет более старших девочек указывать вместо области истинной локализации боли на живот.
Общее состояние детей страдает мало, хотя известны случаи возникновения неврозов при воспалении, сопровождающемся зудом вульвы.
Почти всегда при вульвовагинитах наблюдаются четко отграниченная гиперемия и отек наружных половых органов, особенно соприкасающихся поверхностей больших половых губ и преддверия. Реже приходится видеть гиперемию и отек кожи не только наружных гениталий, но и промежности, внутренней поверхности бедер и даже подчревной области.
Постоянный признак воспаления гениталий — водянистые желтые или серозно-гнойные бели, впрочем редко принимающие исключительно гнойный характер. Бели довольно часто имеют ихорозный запах, особенно при воспалении, вызванном Е. coli. В остром периоде бели могут быть обильными и иногда содержать примесь крови.
Бели, являясь признаком того или иного (не обязательно воспалительного) заболевания, беспокоят девочек, так как вызывают зуд, жжение, мацерацию, ухудшение общего самочувствия. По мнению М. Л. Лапченко и П. Ф. Карпова [31], при предварительном
Глава 3. Патология репродуктивной системы в период ее становления
анализе белей следует пользоваться классификацией, согласно которой истечения из половых путей делят на: 1) физиологическую гипертранссудацию, наблюдаемую в период новорожденности, в пубертатный период, во время беременности; 2) патологическую гипертранссудацию, сопровождающую вегетоневроз, аллергические заболевания, интоксикацию, экстрагенитальные инфекции, сахарный диабет и др.; 3) гипертранссудацию, вызванную местным воспалительным процессом инфекционного, механического или химического происхождения.
Диагноз.В установлении диагноза большую, иногда определяющую роль играет тщательный сбор анамнеза: экссудативный диатез в раннем детстве, аллергические дерматиты, совпадение воспаления гениталий с экстрагенитальным воспалительным процессом; длительное течение заболевания; указание на гигиенические погрешности, спринцевание концентрированными или горячими растворами и т.п. Должны быть приняты во внимание жалобы девочки на боль, появление патологических белей, дизурию.
При осмотре отмечают гиперемию, отечность, мацерацию преддверия, иногда ссадины, гиперпигментацию. Диагностическое значение имеют также перерастяжение отверстия девственной плевы, следы нечистоплотности, синехии. Одновременно следует осмотреть нижнюю часть живота, внутреннюю поверхность бедер, где также могут быть гиперемия и мацерация.
Иногда решающее значение приобретает метод вагиноскопии, особенно при рецидивирующем течении воспаления и подозрении на полипоз, новообразование, инородное тело, которые способны поддерживать воспаление (если подозрение на органические изменения или инородное тело отсутствует, то указанную диагностическую манипуляцию лучше отложить до стихания воспаления). Во время осмотра влагалища иногда обнаруживают кровянисто-фибринозные налеты, локализующиеся чаще в сводах, а также петехии и мелкие кровоизлияния, что свидетельствует об остром воспалительном процессе. Данные вагиноскопии позволяют с известной вероятностью предположить природу возбудителя. При стафилококковой и стрептококковой этиологии вульвовагинита наблюдаются пустулы, которые располагаются не только во влагалище, но и в преддверии, на коже бедер и ягодиц. Кроме того, при стафилококковом поражении слизистая влагалища выглядит гиперемированной, шероховатой, с мелкими кровоизлияниями. При воспалении, вызванном Е. coli,
3.4. Воспалительные заболевания наружных половых органов у девочек
слизистая влагалища усеяна точечными кровоизлияниями и покрыта фибринозно-гнойным влажным налетом, издающим запах кала.
Обязательными диагностическими методами признаны бакте-риоскопический и бактериологический. Однако следует помнить, что обнаруженная в отделяемом из половых путей микрофлора не всегда является истинным этиологическим агентом. Желательно проверить посев отделяемого, причем среды с посевами целесообразно оставлять до 5—6-го дня с целью возможного выявления роста грибов. При подозрении на микоплазменную или вирусную инфекцию соскоб из влагалища исследуют иммунофлюоресцент-ным методом.
Поскольку в воспалительный процесс могут быть вовлечены смежные органы (мочеиспускательный канал, мочевой пузырь, прямая кишка), их тоже необходимо исследовать; в частности, следует приготовить мазки из отделяемого, выполнить бактериологическое исследование мочи.
Лечение.Девочки с физиологическими выделениями (гиперсекреция) нуждаются только в гигиеническом уходе. В случаях, когда воспаление имеет типичный характер, т.е. при первичном процессе в форме вульвовагинита, для ликвидации патологического процесса бывает достаточно наладить соблюдение гигиенических требований, которые сводятся к поддержанию частоты тела, промежности, наружных половых частей, а также частой смене предварительно проглаженного белья. Одновременно рекомендуется пересмотреть диету и, по возможности, уменьшить количество углеводов, исключить раздражающие вещества, увеличить употребление свежих овощей и фруктов. В типичных ситуациях амбулаторное лечение оказывается вполне эффективным, в упорных случаях показана госпитализация.
Более тяжелые проявления воспаления и частые рецидивы требуют, помимо соблюдения личной гигиены, во-первых, лечения основного заболевания (инфекционного, обменного и т.д.) и ликвидации других этиологических факторов общего характера; во-вторых, повышения защитных сил организма (витаминизация, десенсибилизация, стимулирующая терапия); в-третьих, проведения местных противовоспалительных процедур.
Местным процедурам, несмотря на непродолжительность курса, отводится большая роль. Показано осторожное промывание влагалища с помощью тонкого эластического катетера одним из
Глава 3. Патология репродуктивной системы в период ее становления
дезинфицирующих растворов: риванолом (1:5000), фурацилином (1:10 000), перекисью водорода (3% раствор). Применение раствора перманганата калия, борной кислоты, сальвина и тому подобных средств нежелательно. Для промывания влагалища можно использовать кипяченую воду, слабый раствор крахмала или 3% раствор лизоцима.
При лечении вульвовагинита эффективным бывает орошение влагалища различными растворами: 3% раствором питьевой соды, отваром ромашки (10 г на 1л), бадана (5 г на 1л), настоем листа шалфея (14 г на 1 л), отваром эвкалиптового листа (6 г на 1 л). Орошение влагалища не следует проводить более 3—5 дней.
Только при упорных вульвовагинитах, не поддающихся воздействию гигиенических процедур, орошению влагалища и применению физиотерапии (например, УФО), прибегают к местному введению антибиотиков, нитрофуранов, гормональных препаратов.
Так, на наружные половые органы можно нанести после подмывания фурацилиновую, цигероловую (10%) или оксолиновую (0,25%) мазь. Последняя особенно показана при подозрении на вирусную этиологию воспаления. Московский областной НИИ акушерства и гинекологии рекомендует при вирусном вульвовагините использовать человеческий лейкоцитарный интерферон в растворе путем распыления его во влагалище; курс лечения — 15-16 дней.
Местное применение антибиотиков практикуется лишь в исключительных ситуациях, а именно при рецидивирующих вульвовагинитах, когда доказана причинная роль определенной микрофлоры. Перед назначением антибиотиков полезно идентифицировать микрофлору и выявить ее чувствительность к антибиотикам. Антибиотики вводят путем орошения влагалища или в составе влагалищных палочек либо присыпок (вдувание с помощью резиновой груши). Получило распространение распыление во влагалище смеси следующего состава: экмолин (10 млн ЕД), пенициллин (300 000 ЕД), жидкий лизоцим (4 мл 0,25%); курс лечения — 8 дней.
Иногда применяются влагалищные свечи с антибиотиками: 1) пенициллин и неомицин по 100 000 ЕД; 2) полимиксин М и фу-разолидон в дозировках, указанных ниже. Последняя пропись особенно показана при воспалении, вызванном Е. coli. Свечи вводят 1 раз в день после промывания влагалища раствором фурацилина или другого дезинфицирующего вещества. Содержание компонентов в свечах изменяется в зависимости от возраста: до 1 года ис-
3.4. Воспалительные заболевания наружных половых органов у девочек
пользуют полимиксин — 20 000 ЕД, фуразолидон — 0,01 г; с 2 до 5 лет — 50 000 ЕД (0,03 г); с 5 до 10 лет — 100 000 ЕД (0,05 г); старше 10 лет — 200 000 ЕД (0,1 г); курс лечения — 5 дней. Широко применяется обработка преддверия влагалища линиментом синтомицина.
Иногда применяют препараты эстрогенов. Благоприятный терапевтический эффект эстрогенов заключается в оживлении пролиферации эпителия вульвы, влагалища, цервикального канала и тем самым в ускорении репаративных процессов и повышении защитных свойств слизистых оболочек. При этом создаются неблагоприятные условия для размножения посторонней микрофлоры. Гормонотерапия рассматривается как один из желательных элементов лечения при вялом, упорном течении заболевания и при неэффективности других (негормональных) видов терапии.
Побочных реакций эстрогенов удается избежать при назначении половых гормонов, не вызывающих стимуляции вторичных половых признаков и трансформации эндометрия, например сиге-тина (отечественный синтетический эстроген), овестина (органон, Нидерланды). Сигетин можно назначать в виде присыпок (разовая доза — 0,01 г) ежедневно в течение 20—30 дней либо в виде орошений влагалища 5—10 мл 0,05% раствора (гормон хорошо растворяется в горячей воде) в течение 10—14 дней.
У детей в возрасте 6—8 лет с рецидивирующим и тяжелым течением вульвовагинита рекомендуется применять мазь с эстрогенами по прописи: эстриол — 0,005 г, ланолин — 30 г. После подмывания мазь наносится на кожу в области наружных гениталий, процедуры проводятся ежедневно в течение 10 дней.
Иногда прибегают к комбинированному лечению эстрогенами и сульфаниламидами в форме влагалищных палочек, приготовленных по прописи: норсульфазол — 0,05 г, фолликулин — 500 ЕД, фураци-лин — 0,1 г, ретинола пальмитат — 0,003 г, масло какао — 1,5 г. Палочки вводятся после спринцевания влагалища дезинфицирующим раствором, например 3% раствором перекиси водорода. Процедуры повторяются через 2—3 дня; курс лечения состоит из 5—7 процедур.
Следует помнить, что мазь с кортикостероидами, к которым иногда прибегают родители в виде самолечения, не следует применять ни при каких формах вульвовагинитов.
Болеутоляющее, противовоспалительное и репаративное действие оказывает мазь апилак (3%), орошение влагалища раствором
Глава 3. Патология репродуктивной системы в период ее становления
цитраля (1:20 000), рыбьим жиром или его препаратами (эктерицид). К такому орошению прибегают на заключительном этапе лечения. Чтобы стимулировать регенерацию пораженного воспалением влагалищного эпителия, рекомендуется назначать внутрь витамин А в обычных возрастных или заниженных дозах. Назначение цитраля и витамина А делает излишним применение половых гормонов.
Нормализация влагалищной микрофлоры и профилактика заселения случайными микроорганизмами достигается ликвидацией кишечного дисбактериоза и введением во влагалище бактерий, сходных по кулыуральным свойствам с палочкой Дедерлейна. Антагонистами многих патогенных микроорганизмов и грибов являются молочнокислые бактерии. После санации влагалища и вульвы детям полезно давать в пищу такие молочные продукты, как творог, простокваша, ацидофилин, а также молочный сахар по 5—10 г/сут. Влагалище орошают раствором лактобактерина, делают примочки из специально приготовленной простокваши или молочного ко-либактерина. Сухой лактобактерин (лактобациллин) выпускается в ампулах по 2—3 дозы и в таблетках по 1 дозе. Одновременно с местным применением препарат назначают внутрь за час до еды в 2—3 приема. Продолжительность лечения — не менее 10 дней. Суточные дозы для детей в возрасте до 6 мес. — 1—2 дозы, от 6 до 12 мес. — 2—3 дозы, от 1 года до 3 лет — 3—4 дозы, старше 3 лет и взрослым — 4—10 доз. Не менее эффективно местное и энтеральное применение одного из следующих препаратов: колибактерин, би-фидумбактерин, бификол, бактисубтил и др. С успехом применяют молочнокислую смесь «Наринэ» как для профилактики рецидива вульвовагинита, так и для лечения; курс лечения состоит в одноразовом ежедневном закапывании в половую щель 3—5 мл смеси в течение 15—20 дней. Наибольший эффект дает проведение 3 курсов лечения с перерывом в 1 мес.
Микотический вульвовагинит. Более чем у 50 % девочек, страдающих вульвовагинитом, обнаруживают дрожжеподобные грибы. Из 12 видов грибов рода Candida, которые вызывают микозы у человека, на 1-м месте стоят С. albicans, С. tropicalis, С. krusei. Реже идентифицируют грибы рода Paecilomyces и др. Нередко возникают ассоциации грибов с бактериями и трихомонадами, генитальным герпесом, гонококком.
Микоз может возникнуть во всех возрастных периодах, однако наиболее подвержены ему девочки грудного и раннего детского
3.4. Воспалительные заболевания наружных половых органов у девочек
возраста, а также пубертатного. Надо помнить о возможности внутриутробного заражения плода кандидозом от больной беременной женщины. Однако чаще происходит интранатальное заражение новорожденной от больной матери или иной кандидоносительницы; при этом кандидозная флора во влагалище матери и на коже, в полости рта и во влагалище ребенка обычно идентична. У детей ослабленных, рожденных недоношенными или в асфиксии заражение, возникшее при прохождении по инфицированным родовым путям, может перерасти в генерализованный кандидоз и, даже, кандидоз-ный сепсис.
Кандидоносительство наблюдается у 2—5 % здоровых девочек и девушек, причем дрожжеподобные грибы обнаруживаются не только во влагалище, но и, например, в крупных складках кожи, в наружном слуховом проходе, в полости рта, в аноректальной области. Заболевание кандидоносителей, когда оно возникает, расценивается как вторичное. Влагалищно-вульварная локализация воспаления регистрируется у 6—7 % больных [28]. Кандидоз чаще возникает при снижении защитных сил организма (гиповитаминоз, изнуряющие общие заболевания), заболевании туберкулезом, эндокринной патологии (гипогонадизм, гипотиреоидизм, сахарный диабет, нарушение функции надпочечников), болезни Боткина, лимфогранулематозе, желудочно-кишечных расстройствах, первичной и вторичной иммунной недостаточности. У девочек, страдающих сахарным диабетом, заболеваемость кандидозом различной локализации увеличена в 5—7 раз. Почти всегда в процесс вовлекаются кишечник и полость рта. У каждой 2-й девочки, заболевшей кандидозом, имеется грибковое воспаление гениталий, которое рассматривается лишь как частное проявление общего заболевания. Необоснованное или неумелое использование антибиотиков широкого спектра способствует возникновению кандидоза, затем делает его течение торпидным, а иногда приводит к генерализации процесса.
Клинические проявления влагалищного кандидоза сводятся к отеку и гиперемии наружных половых органов, жалобам на жжение при мочеиспускании, зуду в области наружных гениталий и появлению сливкообразных гнойных белей с кисловатым запахом. В белях могут встречаться глыбки, состоящие из микотических масс творожистого вида. В преддверии влагалища и на его слизистой оболочке можно различать островки тонкого сероватого налета, который в отличие от дифтерии влагалища легко снимается. Расположение
Глава 3. Патология репродуктивной системы в период ее становления
белесовато-серого налета вдоль линии смыкания половых губ и около клитора напоминает скопление смегмы, как бывает у нечистоплотных девочек. В процесс иногда вовлекаются кожа промежности и внутренних поверхностей бедер, складки паховой области, где отмечаются гиперемия, отек, пустулезные высыпания, мацерация. Могут наблюдаться явления хронического цистита. Характерно, что в 50 % случаев у девочек с генитальным кандидозом обнаруживается географический язык, а также микотический стоматит.
Дополнительную диагностическую ценность представляет обнаружение крупных красных очагов поражения кожи с белесоватым отслаивающимся эпидермисом по периферии. Эти очаги локализуются в паховых и подмышечных областях, в складках под молочными железами. Больные ощущают в этих участках зуд.
Лабораторная диагностика кандидоза обычно складывается из трех частей: микроскопирования, посева на питательные среды и серологического исследования. Успешность диагностики зависит от правильности взятия материала для лабораторного исследования. Материал собирают прокаленной петлей, ватным тампоном, ложечкой, шприцем, которыми снимают налет со слизистых, с периферии пораженных участков, не вызывая кровотечения. Иногда грибы следует искать в центрифугате асептично взятой мочи или в слизистом отделяемом из прямой кишки.
Для лабораторного исследования на дрожжеподобные грибы используют свежевзятый материал. При невозможности быстро провести исследования материал сохраняют в холодильнике, поместив его в консервант — обычно смесь глицерина и 10% раствора натрия хлорида или 30% раствора глюкозы. К консервантам следует добавлять антибиотики, например пенициллин со стрептомицином. При соблюдении этих условий грибы Candida сохраняются 2—3 сут [28].
Известно, что грибы рода Candida существуют в двух формах: хламидоспоры и дрожжеподобной клетки. Если путем микроскопирования обнаруживаются псевдомицелии, то прогноз относительно клинического течения кандидоза хуже, чем при нахождении дрожжеподобных клеток. Обнаружение помимо грибов кокковой и палочковой флоры с присутствием большого количества лейкоцитов тоже свидетельствует о более выраженной клинической картине воспаления.
Необходимо дифференцировать кандидоз от кандидоноситель-ства. Сделать это можно после 3—5-кратных посевов с перерывами
3.4. Воспалительные заболевания наружных половых органов у девочек
в 5 дней: нарастание числа колоний свидетельствует (с учетом клинической картины) против кандидоносительства.
Лечение.Обязательное условие успешного лечения кандидоза вульвы и влагалища — это обнаружение и ликвидации основного заболевания. Речь идет о сбалансировании (но не снижении) в рационе углеводных компонентов, лечении сахарного диабета, нормализации функции щитовидной железы, яичников, пересмотре антибиотикотерапии, сокращении применения кортикостероидов или отказе от необоснованного их назначения. Показаны средства общеукрепляющей, десенсибилизирующей и стимулирующей терапии, включая витаминотерапию: витамины А, В1 В6, В12, С.
К особенностям кандидозного вульвовагинита, с которыми следует считаться, относится упорное течение болезни и склонность к рецидивам. Во избежание рецидивов местное и общее специфическое лечение состоит не менее чем из 3 курсов продолжительностью по 10—14 дней с 7—10-дневными перерывами.
Вульву или влагалище ежедневно обмывают или орошают 2% раствором тетрабората натрия или гидрокарбоната натрия, а затем применяют специфические медикаментозные средства. Маленьким девочкам целесообразно назначать левориновую мазь (содержит 500 000 ЕД в 1 г), которую наносят 2 раза в день на вульву, область наружного отверстия мочеиспускательного канала и заднего прохода. Более старшим девочкам при наличии дрожжевого кольпита эта мазь вводится во влагалище. У этого же контингента больных возможно применение вспенивающихся вагинальных таблеток левори-на. Таблетки предварительно увлажняют кипяченой водой. Хорошо переносится 0,2—1,0% декаминовая мазь, оказывающая выраженное фунгицидное действие. Кроме того, для местного лечения могут использоваться присыпки из измельченных таблеток, влагалищные шарики или палочки, содержащие по 250 000—500 000 ЕД нистатина. Для каждого очередного курса применяют мазевую форму одного из следующих препаратов: нистатин, леворин, декамин, клотримазол (канестен), дермозолон, микосептин и др. Дермозолон особенно показан при смешанной кандидобактериальной инфекции. Следует помнить о возможных раздражающих (например, под воздействием канестена) или аллергических (например, от микосептина) реакциях. Применяя присыпки из леворина, следует опасаться попадания его в дыхательные пути, где он оказывает легкое раздражающее действие.
Глава 3. Патология репродуктивной системы в период ее становления
В перерывах между курсами местного специфического лечения приводят ежедневные орошения влагалища или смазывание вульвы слабыми (1:5000) водными растворами анилиновых красителей, например метиленового синего, пиоктанина, генцианового фиолетового, основного фуксина, малахитового зеленого. Можно проводить осторожное орошение влагалища 20% раствором буры в глицерине, 1% раствором йодинола или 0,25% раствором нитрата серебра. Каждый день один препарат заменяют другим. Это сочетание средств становится единственным способом лечения при плохой переносимости фунгицидных антибиотиков и других специфических препаратов.
Эффективность лечения увеличивается при сочетанном применении антифунгицидных средств местно и внутрь. Общее лечение становится обязательным при неэффективности местного, в частности при рецидивировании процесса, а также при генерализованных формах. Назначают такие высокоэффективные препараты, как нистатин, леворин, в особых случаях — микосептин, производные 8-оксихинолина, имидазола; в качестве резерва — амфотерицин или менее токсичный полусинтетический препарат амфоглюкамин.
Суточная доза нистатина для детей в возрасте до 1 года составляет 200 000-300 000 ЕД, от 1 года до 3 лет — 300 000-400 000 ЕД, в возрасте старше 3 лет — 500 000-800 000 ЕД, старше 10 лет — 3 000 000 ЕД, после 15 лет, как у взрослых, — 6 000 000 ЕД. Указанные дозы разделяют на 4 приема после еды; воздействие препарата более эффективно, если таблетки сосать, а не проглатывать целиком. При лечении детей предпочтение отдается леворину, так как в отличие от нистатина он не токсичен, легче переносится, не обладает неприятным вкусом, не кумулируется. Возможные аллергические осложнения (сыпь, отеки, эозинофилия) обычно исчезают после отмены препарата. При сахарном диабете, бронхиальной астме, повышенной индивидуальной чувствительности леворин противопоказан. Для детей, не достигших 2-летнего возраста, суточная доза леворина составляет 25 000 ЕД на 1 кг массы тела, с 2 до 6 лет — 20 000 ЕД/кг, в возрасте с 6 до 15 лет назначают по 250 000 ЕД 3—4 раза в день, в более старшем возрасте — так же, как и взрослым.
Перспективными препаратами при вульвовагинитах смешанной этиологии являются производные имидазола, например клотрима-зол (канестен). На пораженные поверхности тонким слоем нано-
3.4. Воспалительные заболевания наружных половых органов у девочек
сится 1% крем или 1% водный раствор. Препаратом обрабатывают слизистую преддверия, кожу промежности, включая область ануса. Клотримазол берут в минимальной разовой дозе; для втирания в слизистую вульвы и кожу промежности достаточно нескольких капель 1% раствора. Процедуру выполняют 2—3 раза в день в течение не менее 14 дней. При кольпите дополнительно вводят влагалищные таблетки, содержащие 0,1 г препарата, 1-2 раза в сутки в течение 10 дней. В дальнейшем приступают к восстановлению нормальной флоры влагалища (см. выше).
Вирусный вулъвовагинит. В детском возрасте чаше встречается вирусный вульвит, чем вагинит или цервицит (последний встречается у девушек, живущих половой жизнью). Вирусная природа воспалительного процесса обусловлена урогенитальным вирусом, вирусом герпеса, цитомегаловирусом, папилломавирусом, аденовирусом, вирусом Коксаки, гриппа и парагриппа. Иногда встречается смешанная вирусная инфекция, которую отличает более выраженная клиническая картина, чем моноинфекции.
Первичный герпетический вульвит может протекать одновременно с герпетическим гингивостоматитом. Генитальная герпетическая инфекция может передаваться как половым, так и (чаще) неполовым путем. Возможно трансплацентарное инфицирование, однако чаще заражение происходит в момент прохождения новорожденного по родовым путям матери, страдающей генитальным герпесом. Описаны случаи заражения детей во время их купания матерью, у которой имелось герпетическое поражение кожи рук.
Цитомегаловирус тоже может проникнуть через плацентарный барьер и вегетировать в организме ребенка многие годы. Вирус уро-генитальной инфекции поражает новорожденного в момент прохождения по инфицированным родовым путям матери. При этом кроме цистита, уретрита, вульвита возникает и конъюнктивит, появляющийся на 7—9-й день жизни ребенка.
Клиника.При герпетическом поражении половых органов девочки жалуются на боль, зуд, жжение в области вульвы. На вульве (реже — на стенках влагалища) видны мелкие водянистые пузырьки на отечном, инфильтрированном, несколько гиперемированном основании. Через 5—7 дней пузырьки вскрываются, образуя эри-тематозные изъязвления, которые либо покрываются желтоватым струпом, либо инфицируются. Вследствие слабого иммунитета рецидив герпеса может возникнуть уже через 1,5—3 мес.
Глава 3. Патология репродуктивной системы в период ее становления
Лечение.Антибиотикотерапия (сигмамицин, левомицетин, ок-ситетрациклин внутрь и местно) эффективна лишь в случаях бактериальной инфекции. При наличии вирусного поражения основное внимание уделяется местному лечению, как симптоматическому (смазывание пораженных поверхностей камфорным кремом), так и этиопатогенетическому. В течение 3 дней вульву смазывают 3 раза в день 5% раствором 5-йод-2-дезоксиуридина в диметилсульфоксиде. Эффективны аппликации в течение 2 нед. 30% мази с интерферо-ногеном ИВС или ЖЭВ либо с интерфероном (500 ЕД в 1 г мази). Заметен лечебный эффект (особенно при применении в 1-ю неделю заболевания) ряда мазей: теброфеновой, оксолиновой, флоренале-вой, риодоксоловой, бонафтоновой, мази с интерфероном (интерферон — 7500 ЕД, ланолин — 15,0 г).
Указанные мази эффективны и в отношении остроконечных кондилом, к лечению которых приступают, предварительно исключив гонорею и сифилис. Кроме того, при папилломах вульвы используют повязки с раствором эндоксина (цитостатик). Хирургическое лечение (иссечение, криотерапия, диатермокоагуляция) показано при рецидивирующих или больших кондиломах.
Следует помнить, что пиелонефрит у девочек часто (в 70 % случаев) сопровождается вторичным воспалением вульвы и влагалища, которое в свою очередь поддерживает развитие инфекции в моче-выводящих путях и почках. Однако пиелонефрит и вульвовагинит могут протекать независимо друг от друга. Наконец, в ряде случаев симптомы пиелонефрита ошибочно принимают за вульвит и кольпит. При проведении дифференциальной диагностики целесообразно воспользоваться следующей схемой (табл. 3.7).
Таблица 3.7
| Дифференциальный признак | Неспецифический вульвовагинит | Пиелонефрит |
| Синдром интоксикации | Слабо выражен | Выражен значительно, возможны менингеальные симптомы |
| Болевой синдром | Слабо выраженная боль внизу живота или в области промежности | Боль в животе. У старших детей — боль в пояснице |
| Дизурия | Ощущение жжения при мочеиспускании | Часто поллакиурия, никтурия, болезненность при мочеиспускании |
3.4. Воспалительные заболевания наружных половых органов у девочек
Окончание табл. 3.7
| Дифференциальный признак | Неспецифический вульвовагинит | Пиелонефрит |
| Клинический анализ мочи: лейкоцитурия протеинурия | За счет нейтрофилов Отсутствует или следы белка | За счет лимфоцитов Имеется |
| цилиндроурия фракционный анализ | Нет Лейкоциты имеются только в1-й порции мочи | Зернистые цилиндры (редко) Лейкоциты и в 1-й и во 2-й порции мочи |
| функция почек симптом Голъд-флама—Пастер-нацкого | Не нарушена Отрицателен | Нередко нарушена Нередко положителен |
Диагноз и дифференциальный диагноз проводятся совместно с нефрологом; при сочетании вульвовагинита и пиелонефрита лечение назначается двумя специалистами.
3.4.1.2. Специфические воспаления
Трихомонадный кольпит. Среди микроорганизмов, вызывающих вульвовагинит и кольпит у девочек, влагалищная трихомонада встречается сравнительно редко — в 4 % случаев. Одной из причин увеличения заболеваемости трихомонозом среди подростков считают начало половой жизни в более раннем, чем прежде, возрасте.
Заражение девочек, находящихся в «нейтральном» или препу-бертатном периоде, происходит почти исключительно бытовым путем, а также при прохождении плода по инфицированным родовым путям матери.
Для клинической картины характерны обильные гноевидные зеленоватые пенистые бели, раздражающие кожу наружных половых частей, промежности и бедер. По сравнению со взрослыми для девочек менее характерен зуд на этих участках. Нередко наблюдается отек наружных половых органов. Почти непременным спутником трихомонадного воспаления гениталий является уретрит. Девочки жалуются на частое и болезненное мочеиспускание. Наружное отверстие мочеиспускательного канала выглядит гиперемированным, отечным; нередко виден гной, поступающий из уретры.
Глава 3. Патология репродуктивной системы в период ее становления
При вагиноскопии отмечаются отечность и покраснение стенок влагалища и слизистой шейки матки.
В диагностике решающим фактом является обнаружение трихо-монад в нативном или окрашенном мазке. Нередко имеется симбиоз трихомонады с грибами, с микробной или вирусной флорой.
Лечение.Основные принципы лечения те же, что и при неспецифических вулъвовагинитах. Совершенно обязательно использование специфических лекарственных средств: нитрамидазина, тинидазола (фазижин) и наиболее распространенного препарата — метронидазола (флагил, трихопол); эти средства имеют высокую эффективность при пероральном применении.
Максимальная суточная доза трихопола для девочек до 5 лет — 0,25 г, с 5 до 10 лет — 0,5 г, с 11 до 15 лет — 0,75 г. Курс лечения — 8—10 дней. Рецидивирование воспаления заставляет прибегнуть, помимо перорального пути введения одного из названных средств (повторный курс), еще и к местному — в виде присыпок (вдуваний) или влагалищных палочек (ежедневно половина суточной дозы).
Проводя повторный курс, лучше для местного применения назначать трихомонацид, фуразолидон, нитазол: влагалище через тонкий катетер орошают 1% раствором натрия гидрокарбоната, после чего в полость влагалища вводят суспензию нитазола (1—2,5%). Продолжительность местного лечения совпадает с продолжительностью курса общего лечения.
Маленьким девочкам (до 3-летнего возраста) рекомендуется ежедневное введение во влагалище 1 мл 1% водного раствора мети-ленового синего. Курс — 7 дней.
Осарсол у детей не применяется.
Ребенка допускают в детский коллектив лишь после выздоровления (3-кратное через день отрицательное бактериоскопическое исследование).
При проведении диагностических, лечебных и профилактических мероприятий в каждом конкретном случае необходимо выяснить вопрос о путях заражения трихомонозом. Врач должен постоянно помнить, что трихомоноз — частый спутник гонореи.
Гонорея— инфекционное (возбудитель — гонококк) заболевание всего организма с преимущественным вовлечением в процесс слизистых оболочек органов мочевой и половой систем. У большинства заболевших девочек источником заражения оказывается больная мать, реже — другие родственники или обслуживающий
3.4. Воспалительные заболевания наружных половых органов у девочек
персонал. Путь заражения в основном (90 %) внеполовой: через общую постель, судно, мочалку и другие предметы, загрязненные выделениями больного гонореей.
Заражение может произойти еще внутриутробно — от больной беременной женщины. Гонококки проникают от матери в околоплодные воды через макроскопически не измененные плодные оболочки либо через нарушенный плацентарный барьер. Известно, что патологическое увеличение проницаемости оболочек и плаценты связано с предшествующим неспецифическим воспалительным процессом в названных провизорных органах, а также с дегенеративными изменениями в них при перенашивании, позднем токсикозе беременных и др. Возможно инфицирование новорожденного во время прохождения по родовым путям.
В более старшем возрасте заболеваемость гонореей снижается, причем все большее значение приобретает половой путь заражения.
Гонококк, попав на слизистую оболочку половых путей, может распространяться по лимфатическим сосудам, реже — через кровоток.
До 70 % девочек, заболевших гонореей, одновременно страдают трихомонозом. Иногда воспаление поддерживается еще и стафилококками или вирусами. Все это требует особой тщательности при проведении бактериологической диагностики, тем более что иногда приходится дифференцировать гонококки от других кокков рода Neisseria или сталкиваться с новыми модификациями гонококка.
По современной классификации, различают следующие формы гонореи: свежую (острую, подострую, торпидную), хроническую и хроническую обостренную.
Гонорею называют свежей, если длительность заболевания не превышает 2 мес, хронической — если длительность заболевания превышает 2 мес. или если невозможно уточнить продолжительность патологического процесса.
При отсутствии лечения примерно через 1,5—2 мес. четко очерчивается очаговость процесса, имевшего до этого диффузный характер. С этого же времени гонорея приобретает латентное течение и именуется хронической. Последняя под влиянием различных причин может обостряться.
Иногда говорят о бессимптомном варианте клинического течения гонореи. Этот термин нуждается в уточнении. При субъективно бессимптомной форме гонореи существуют объективные признаки
Глава 3. Патология репродуктивной системы в период ее становления
воспаления и в отделяемом обнаруживают гонококк, при гонокок-коносительстве признаки воспаления отсутствуют.
У девочек чаще всего встречается нисходящая гонорея: вестибу-лит, бартолинит (не ранее 5-летнего возраста), кольпит, эндоцерви-цит. В отличие от взрослых у девочек гонококк проявляет тропизм не только к цилиндрическому, но и к многослойному плоскому эпителию половых путей. С наступлением менархе опасность развития восходящей гонореи (эндометрит, сальпингит, пельвиоперитонит) увеличивается.
Клиника.Клинические проявления гонореи у девочек имеют ряд особенностей. Так, независимо от локализации гонореи, на первый план нередко выступают симптомы раздражения гонотоксином ЦНС: раздражительность, бессонница, снижение аппетита. Лихорадка бывает сильно выраженной. Одной из самых характерных черт гонореи у девочек считают многоочаговость поражения, т.е. помимо воспаления половых органов гонорейный процесс распространяется на уретру (96%), прямую кишку (до 90%), слизистые оболочки носа, глаз. Вместе с тем у детей почти не диагностируют гонорейных артритов и миозитов.
Диагноз.Правильной диагностике способствует указание на неблагополучный эпидемиологический анамнез, а также жалобы на обильные гнойные бели и дизурию. Гной из влагалища, стекая на промежность и соприкасающиеся поверхности бедер, раздражает кожу, приводя к мацерации и инфицированию прямой кишки.
Кожа больших и малых половых губ, а также слизистая оболочка преддверия отечны, гиперемированы. При хронической форме гонореи можно наблюдать разрастание остроконечных кондилом. При свежей гонорее вагиноскопия выявляет отечность и гиперемию слизистой оболочки влагалища и влагалищной части шейки матки, при хронической гонорее слизистые оболочки бледные, с очагами гиперемии.
Гонорейный уретрит сопровождается болезненностью мочеиспускания, отечностью наружного отверстия мочеиспускательного канала и гнойным отделяемым из уретры (особенно во время влагалищных манипуляций, например при вагиноскопии). В хронической стадии ни одного из названных симптомов может не быть.
Гонорейный проктит распространяется на небольшой (3-4 см проксимальнее сфинктера) отрезок прямой кишки. При этом иногда имеются жалобы на зуд в области ануса, болезненность при де-
3.4. Воспалительные заболевания наружных половых органов у девочек
фекации и появление примеси гноя в стуле. При осмотре видны отечность и гиперемия складок вокруг заднего прохода, нередки трещины и гнойное отделяемое.
Окончательный диагноз
Дата добавления: 2016-07-09; просмотров: 1955;
