КРАТКИЙ ОЧЕРК ИСТОРИИ АНАТОМИИ 43 страница
1. Aa. tarseae mediates, медиальные предплюсневые артерии,—к медиальному краю стопы.
2. A. tarsea lateralis, латеральная предплюсневая артерия; отходит в латеральную сторону и своим концом сливается со следующей ветвью артерии стопы, именно с дугообразной артерией.
3. A. arcuata, дугообразная артерия, отходит против медиальной клиновидной кости, направляется в латеральную сторону по основаниям плюсневых костей и анастомозирует с латеральными предплюсневой и подошвенной артериями; дугообразная артерия отдает кпереди три aa. metatarseae dorsales — вторую, третью и четвертую, направляющиеся в соответственные межкостные плюсневые промежутки и делящиеся каждая на две aa. digitales dorsales к обращенным друг к другу сторонам пальцев; каждая из плюсневых артерий отдает прободающие ветви, передние и задние, проходящие на подошву. Часто a. arcuata выражена слабо и заменяется a. metatarsea lateralis, что важно учитывать при исследовании пульса на артериях стопы при эндартериите.
4. A. metatarsea dorsalisprima, первая тыльная плюсневая артерия, представляет одну из двух конечных ветвей тыльной артерии стопы,
/ — a. tibialis posterior; 2 — a. plantaris medialis; 3 ~ a. plantaris lateralis; 4 — сухожилие длинного сгибателя пальцев; 5 — сухожилие длинного сгибателя большого пальца; 6 — arcus plantaris;
7  — сухожилие длинной малоберцовой мышцы; # —квадратная мышца подошвы.
— сухожилие длинной малоберцовой мышцы; # —квадратная мышца подошвы.
идет к промежутку между I и II пальцами, где делится на две пальцевые ветви; еще ранее деления отдает ветвь к медиальной стороне большого пальца.
5. Ramus plantaris profundus, глубокая подошвенная ветвь, вторая, более крупная из конечных ветвей, на которые делится тыльная артерия стопы, уходит через первый межплюсневой промежуток на подошву, где она участвует в образовании подошвенной дуги, arcus plantaris.
На подошве стопы находятся две подошвенные артерии — аа. plantares medialis et lateralis (рис. 234), которые представляют конечные ветви задней большеберцовой артерии.
Более тонкая из двух a. plantaris medialis располагается в sulcus plantaris medialis. У головки I плюсневой кости она оканчивается, соединяясь с первой подошвенной плюсневой артерией или впадая в arcus plantaris; по пути дает веточки к прилежащим мышцам, суставам и коже (см. рис. 234).
Более крупная a. plantaris lateralis идет в siilcus plantaris lateralis, к медиальной стороне основания V плюсневой кости, где она круто поворачивает в медиальную сторону и, образуя на основаниях плюсневых костей дугу выпуклостью кпереди (arcus plantaris), оканчивается на латеральной стороне I плюсневой кости анастомозом с ramus plantaris profundus a. dorsalis pedis. Кроме того, она дает веточку на соединение с a. plantaris medialis. Таким образом, артерии подошвы, испытывающей постоянное давление при стоянии и ходьбе, образуют две дуги, которые в отличие от дуг кисти расположены не в параллельных, а в двух взаимно перпендикулярных плоскостях: в горизонтальной — между аа. plantares medialis et lateralis и в вертикальной — между a. plantaris lateralis и г. plantaris profundus.
Ветви латеральной подошвенной артерии:
а) веточки к прилежащим мышцам и коже;
б) аа. metatarseae plantares (четыре), которые в заднем конце каждого из плюсневых промежутков соединяются с прободающими тыльными задними артериями, в переднем конце — с прободающими передними и распадаются на подошвенные пальцевые артерии, аа. digitales plantares, которые со второй фаланги посылают веточки и на тыльную сторону пальцев. В результате на стопе имеется два ряда прободающих артерий, соединяющих сосуды тыла и подошвы. Эти прободающие сосуды, соединяя аа. metatarseae plantares с аа. metatarseae dorsales, образуют тем самым анастомозы между
a. tibialis anterior и a. tibialis posterior. Поэтому можно сказать, что эти две основные артерии голени имеют на стопе в области плюсны, два вида анастомозов: 1) arcus plantaris и 2) rami perforantes.
Артериальная система отражает в своем строении общие законы строения и развития организма и его отдельных систем (П. Ф. Лесгафт). Снабжая кровью различные органы, она соответствует строению, функции и развитию этих органов. Поэтому распределение артерий в теле человека подчиняется определенным закономерностям, которые можно разбить на следующие группы.
Экстраорганные артерии
Закономерности, отражающие строение целостного организма. 1. Соответственно группировке «...всего тела вокруг нервной системы» (К. Маркс и Ф. Энгельс. Соч. изд. 2-е, т. 20, с. 623) артерии располагаются по ходу нервной трубки и нервов. Так, параллельно спинному мозгу идет главный артериальный ствол — аорта и aa. spinales anterior et posterior. Каждому сегменту спинного мозга соответствуют сегментарные rr. spinales соответствующих артерий. Кроме того, артерии первоначально закладываются в связи с главными нервами: например, на верхней конечности в связи с п. medianus, на нижней — с п. ischiadicus. Поэтому в дальнейшем они идут вместе с нервами, образуя сосудисто-нервные пучки, в состав которых входят также вены и лимфатические сосуды. Между нервами и сосудами существует взаимосвязь («нервно-сосудистые связи»), которая способствует осуществлению единой нейрогуморальной регуляции.
2. Соответственно делению организма на органы растительной и животной жизни артерии делятся на париетальные — к стенкам полостей тела и висцеральные — к содержимому их, т. е. к внутренностям. Пример: париетальные и висцеральные ветви нисходящей части аорты.
3.  Каждая конечность получает один главный ствол: для верхней конечности — a. subclavia, для нижней — a. ilica externa.
Каждая конечность получает один главный ствол: для верхней конечности — a. subclavia, для нижней — a. ilica externa.
4. Артерии туловища сохраняют сегментарное строение: aa. intercostales posteriores, lumbales, rr. spinales и др. (рис. 235).
5. Большая часть артерий располагается по принципу двусторонней симметрии: парные артерии сомы и внутренностей. Отступление от этого принципа связано с развитием артерий внутри первичных брыжеек.
6. Артерии идут вместе с другими частями сосудистой
Рис. 235. Схема артериального сегмента.
/ — нервная трубка; 2 — г. dorsalis; 3 — сегментарная соматическая ветвь; 4 — г. ventralis; 5 — почка; 6 — почечная ветвь; 7 —аорта; 8 — боковые мышечные ветви;
9— кишечная трубка; 10 — полость тела; 11 — передняя мышечная ветвь.
Рис. 236. Артерии верхней конечности (схема); отношение артерий к костям верхней конечности.
 1 — a. subclavia; 2 — a. thoracoacromialis; 3 — a. axillaris; 4 — а. circumflexa humeri anterior; 5 — a. circumflexa humeri posterior;
1 — a. subclavia; 2 — a. thoracoacromialis; 3 — a. axillaris; 4 — а. circumflexa humeri anterior; 5 — a. circumflexa humeri posterior;
6 — a. profunda brachii; 7 — a. collateralis ulnaris superior; <5— a. collateralis ulnaris inferior; 9 — a. brachialis; 10 — a. interossea recurrens; 11 —a., recurrens ulnaris; 12 —a. interossea communis; 13 — a. ulnaris; 14 —r. palmaris profundus a. ulnaris; /5— aa. digitales palmares communes; 16 — arcus palmaris superficialis; 17 — arcus palmaris profundus; 18 — a. radialis; 19 — a. recurrens radialis; 20 — a. collateralis radialis; 21 —a. collateralis media; 22 — a. interossea anterior; 23 — a. interossea posterior.
системы — с венами и лимфатическими сосудами, образуя общий сосудистый комплекс.
В состав этого комплекса должны быть включены тонкие и длинные добавочные артерии и вены, идущие параллельно основным и составляющие так называемое параарте- риальное и паравенозное русло сосудов,
(Б. А. Долго-Сабуров).
7. Артерии идут соответственно скелету, составляющему основу организма. Так, вдоль позвоночного столба идет аорта, вдоль ребер — межреберные артерии. В проксимальных отделах конечностей, имеющих одну кость (плечо, бедро), находится по одному главному сосуду (плечевая, бедренная артерии); в средних отделах, имеющих две кости (предплечье, голень), идут по две главные артерии (лучевая и локтевая, большая и малая берцовые) ; наконец, в дистальных отделах — кисти и стопе, имеющих лучевое строение, артерии идут соответственно каждому пальцевому лучу (рис. 236).
Закономерности хода артерий от материнского ствола к органу. При развитии артериальной системы вначале возникает первичная сеть сосудов. В крайней части этой сети создаются более трудные условия для циркуляции крови, чем в тех частях, которые соединяют орган и материнский ствол кратчайшим путем. Поэтому один сосуд, лежащий на прямой линии между материнским стволом и органом, сохраняется, а остальные запустевают и оказывается, что:
1. Артерии идут по кратчайшему расстоянию, т. е. приблизительно по прямой линии, соединяющей материнский ствол с органом. Поэтому каждая артерия отдает ветви к близлежащим органам.
Этим объясняется, что первыми ветвями аорты по выходе ее из сердца являются артерии к самому сердцу. Этим же объясняется порядок отхождения ветвей, определяемый закладкой и расположением органов. Например, от брюшной аорты сначала отходят ветви к желудку (из truncus celiacus), затем к тонкой кишке (a. mesenterica superior) и, наконец, к толстой (a. mesenterica inferior). Или же — сначала артерии к надпочечнику (a. suprarenalis media), а затем к почке (a. renalis). При этом имеет значение место закладки органа, а не окончательное его положение, чем и объясняется, что a. testicularis отходит не от a. femoralis, а от аорты, вблизи которой развилось яичко. Наоборот, мошонка, возникшая в области расположения наружных
половых органов, получает артерии на месте aa. pudendae externae, происходящие от ближайшего крупного ствола, a. temoralis. Зная закон кратчайшего расстояния и историю развития, можно всегда определить те органы и те ветви к ним, которые отойдут от данной артерии.
2. Артерии располагаются на сгибательных поверхностях тела, ибо при разгибании сосудистая трубка растягивается и спадается. Этим объясняется, например, расположение общей сонной артерии на передней поверхности шеи, крупных артерий руки — на ладонной стороне. На нижней конечности, где сгибательная сторона находится в области тазобедренного сустава спереди, а в области коленного — сзади, бедренная артерия переходит с передней поверхности бедра на заднюю, приобретая спиральный ход.
3. Артерии находятся в укрытых местах, в желобах и каналах, образованных костями, мышцами и фасциями, которые защищают сосуды от сдавления. Так как у четвероногих открытой и незащищенной является дорсальная сторона тела, то сосуды расположились на вентральной стороне, что сохранилось и у человека. Этим объясняется расположение аорты и ее ветвей впереди позвоночного столба, а артерий на шее и конечностях — преимущественно на передней поверхности. На спине крупных артерий нет.
4. Артерии входят в орган на вогнутой медиальной или внутренней поверхности, обращенной к источнику питания. Поэтому все ворота внутренностей находятся на вогнутой поверхности, направленной к средней линии, где лежит аорта, посылающая им ветви.
5. Артерии образуют приспособления соответственно функции органа:
а) в органах, связанных с движением, наблюдаются сосудистые сети, кольца и дугообразные анастомозы. Так, в области суставов образуется из ветвей проходящих мимо них крупных артерий суставная сеть, rete articulare, благодаря которой кровь притекает к суставу, несмотря на то что при его движениях часть сосудов сдавливается или растягивается. Подвижные внутренности, меняющие величину и форму, например желудок и кишки, имеют большое число кольцевых и дугообразных анастомозов;
б) калибр артерий определяется не только размерами органа, но и его функцией. Так, почечная артерия не уступает по своему диаметру брыжеечным, снабжающим длинный кишечник, так как она несет кровь в почку, мочеотделительная функция которой требует большого притока крови. Артерии щитовидной железы также больше артерий гортани, ибо для щитовидной железы, вырабатывающей гормоны, требуется большее количество крови, чем для кровоснабжения гортани;
в) в связи с этим все железы внутренней секреции получают множественные источники питания. Например, та же щитовидная железа — от всех близлежащих крупных артерий: сонных, подключичных и аорты; надпочечник — от a. phrenica inferior (a. suprarenalis superior), от аорты (a. suprarenalis media) и от почечной артерии (a. suprarenalis inferior).
Некоторые закономерности
разветвления внутриорганных артерий[21]
В содержание органа включается и его сосудистая система, которая является частью этого органа как целого. Поэтому характер внутриорганного
|
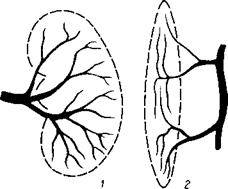
| Рис. 237. Типы внутриорганного кровеносного русла. Органы, развивающиеся как сплошные клеточные массы (по М. Г. Привесу). 1 — расположение артерий от ворот к периферии органа во всех направлениях (почка); 2 — продольное расположение (мышца); 3 — концентрированное, или радиарное, расположение артерий — от периферии к центру (эпифизы костей). |
 артериального русла и архитектоника интраорганных артерий соответствуют строению, функции и развитию органа, в котором данные сосуды разветвляются (М. Г. Привес). Этим объясняется, что в разных органах артериальное русло построено по-разному, а в сходных — приблизительно одинаково.
артериального русла и архитектоника интраорганных артерий соответствуют строению, функции и развитию органа, в котором данные сосуды разветвляются (М. Г. Привес). Этим объясняется, что в разных органах артериальное русло построено по-разному, а в сходных — приблизительно одинаково.
Внутрикостные артерии (см. рис. 10). Соответственно строению, функции и развитию длинных трубчатых костей последние получают: диафизарные артерии — главная (a. nutritia, вернее a. diaphyseos princeps), входит в средней части диафиза и делится на г. proximalis и г. distalis, из которых проксимальная ветвь снабжает кровью проксимальную часть диафиза, а дистальная — дистальную. При этом в длинных трубчатых костях главные диафизарные артерии входят не строго посередине кости и не перпендикулярно к длинной ее оси, а косо. Добавочные (аа. diaphyseos accessoriae) проникают в кость по концам диафиза. Диафизарные артерии питают диафиз изнутри, а кортикальный слой получает кортикальные артерии от надкостницы. Наличие двух систем артерий диафиза объясняет возможность поражения гнойш>1м процессом одного слоя диафиза при сохранении другого.
Кроме диафизарных артерий, длинную трубчатую кость снабжают также артерии, входящие в метафизы (метафизарные артерии), эпифизы (эпифизарные артерии) и апофизы (апофизарные артерии). Эпифизарный хрящ сначала отделяет сосуды эпифиза от сосудов метафиза; по мере синостозирования все сосуды соединяются между собой, образуя единую систему для данной кости. В коротких трубчатых костях, имеющих один эпифиз (пясть и плюсна), имеется одна система эпифизарных артерий. В коротких губчатых костях (позвонки, запястье, предплюсна, грудина) сосуды входят с разных сторон, направляясь к местам возникновения точек окостенения.
Артерии связок идут вдоль пучков соединительной ткани и вместе с ними располагаются перпендикулярно соответствующей оси вращения. Артерии мышц идут сначала вдоль функциональной оси мышцы, затем проникают в perimysium internum и следуют в нем параллельно пучкам мышечных волокон, отдавая им перпендикулярные ветви, образующие петли, вытянутые вдоль мышечных пучков.
В органы дольчатого строения (легкие, печень, почки) артерии входят в центре органа и расходятся (трехмерно) к периферии соответственно долям и долькам органа (рис. 237).
|
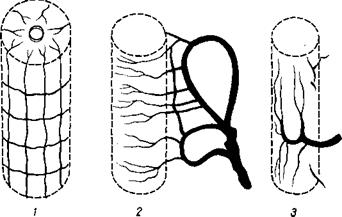
| Рис. 238. Типы внутри- органного кровеносного русла. Органы, развивающиеся как трубчатые образования. 1 — радиарное расположение артерий (спинной мозг); 2 — поперечное расположение артерий (кишка); 3 — продольное расположение артерий (мочеточник). |
В органах, закладывающихся в виде трубки, сосуды располагаются следующим образом (рис. 238):
1) параллельно длинной оси трубки и по одной ее стороне идет артерия, от которой отходят под прямым углом поперечные ветви, охватывающие трубку кольцеобразно (например, кишечник, матка, трубы);
2) сосуды идут по одной стороне трубки параллельно длинной оси ее и отдают ветви, идущие преимущественно продольно (например, мочеточник);
3) сосуды образуют на поверхности трубки сеть, от которой с периферии к центру по радиусам отходят артерии в толщу стенки трубки. Так кровоснабжается сегментарными артериями спинной мозг.
Артерии головного мозга также идут с периферии к центру, причем: а) в коре мозга (экранные центры) они имеют вид прямых и коротких артерий, б) в белом веществе — прямых и длинных, идущих вдоль нервных пучков, и в) в подкорковых ядрах (ядерные центры) образуют сосудистые сети. В нервных корешках и нервах артерии идут в прослойках эндоневрия параллельно пучкам нервных волокон, к которым отдают, как и в мышцах, перпендикулярные ветви, образующие продольные петли, вытянутые вдоль нервных пучков.
Таким образом, в органах, построенных из системы волокон (мышцы, связки, нервы), артерии примерно сходны: они входят в нескольких м'естах по длине органа и располагаются по ходу волокон. Для питания данного органа имеют значение не только артерии, вступающие непосредственно в него, но и соседние с ним, дающие кровь по анастомозам. Все артерии данного органа и окружающих его образований составляют «систему сосудов органа».
Коллатеральное кровообращение
Коллатеральное кровообращение есть важное функциональное приспособление организма, связанное с большой пластичностью кровеносных сосудов и обеспечивающее бесперебойное кровоснабжение органов и тканей. Глубокое изучение его, имеющее важное практическое значение, связано с именем
В. Н. Тонкова и его школы (Б. А. Долго-Сабуров, В. В. Колесников,
В. П. Курковский, В. В. Кунцевич, И. Д. Лев, Ф. В. Судзиловский, С- И. Щелкунов и др.)
Под коллатеральным кровообращением понимается боковой, окольный ток крови, осуществляющийся по боковым сосудам. Он совершается в физиологических условиях при временных затруднениях кровотока (например, при сдавлении сосудов в местах движения, в суставах). Он может возникнуть и в патологических условиях при закупорке, ранениях, перевязке сосудов при операциях и т. п.
В физиологических условиях окольный ток крови осуществляется по боковым анастомозам, идущим параллельно основным. Эти боковые сосуды называются коллатералями (например, a. collateralis ulnaris и др.), отсюда и название кровотока «окольное», или коллатеральное, кровообращение.
При затруднении кровотока по основным сосудам, вызванном их закупоркой, повреждением или перевязкой при операциях, кровь устремляется по анастомозам в ближайшие боковые сосуды, которые расширяются и становятся извитыми, сосудистая стенка их перестраивается за счет изменения мышечной оболочки и эластического каркаса и они постепенно преобразуются в коллатерали иного строения, чем в норме.
Таким образом, коллатерали существуют и в обычных условиях, и могут развиваться вновь при наличии анастомозов. Следовательно, при расстройстве обычного кровообращения, вызванном препятствием на пути тока крови в данном сосуде, вначале включаются существующие обходные кровеносные пути — коллатерали, а затем развиваются новые. В результате нарушенное кровообращение восстанавливается. В этом процессе важную роль играет нервная система.
Из изложенного вытекает необходимость четко определить разницу между анастомозами и коллатералями.
Анастомоз (от греч. anastomos — снабжаю устьем) — соустье, всякий третий сосуд, который соединяет два других; это понятие анатомическое.
Коллатераль (от лат. collateralis — боковой) — боковой сосуд, осуществляющий окольный ток крови; понятие это анатомо-физиологическое.
Коллатерали бывают двух родов. Одни существуют в норме и имеют строение нормального сосуда, как и анастомоз. Другие развиваются вновь из анастомозов и приобретают особое строение.
Для понимания коллатерального кровообращения необходимо знать те анастомозы, которые соединяют между собой системы различных сосудов, по которым устанавливается коллатеральный ток крови в случае ранений сосудов, перевязки при операциях и закупорки (тромбоз и эмболия).
Анастомозы между ветвями крупных артериальных магистралей, снабжающих основные части тела (аорта, сонные артерии, подключичные, подвздошные и т. п.) и представляющих как бы отдельные системы сосудов, называются межсистемными. Анастомозы между ветвями одной крупной артериальной магистрали, ограничивающиеся пределами ее разветвления, называются внутрисистемными. Эти анастомозы уже отмечались по ходу изложения артерий.
Имеются анастомозы и между тончайшими внутриорганными артериями и венами — артериовенозные анастомозы. По ним кровь течет в обход микроциркуляторного русла при его переполнении и, таким образом, образует коллатеральный путь, непосредственно соединяющий артерии и вены, минуя капилляры.
Кроме того, в коллатеральном кровообращении принимают участие тонкие артерии и вены, сопровождающие магистральные сосуды в сосудистонервных пучках и составляющие так называемое околососудистое и около- нервное артериальное и венозное русло.
Анастомозы, кроме их практического значения, являются выражением единства артериальной системы, которую для удобства изучения мы искусственно разбиваем на отдельные части.
Система верхней полой вены
Vena cava superior, верхняя полая вена, представляет собой толстый (около 2,5 см), но короткий (5 — 6 см) ствол, располагающийся справа и несколько сзади восходящей аорты. Верхняя полая вена образуется из слияния vv. brachiocephalicae dextra et sinistra позади места соединения I правого ребра с грудиной. Отсюда она спускается вниз вдоль правого края грудины позади первого и второго межреберных промежутков и на уровне верхнего края III ребра, скрывшись позади правого ушка сердца, вливается в правое предсердие. Задней своей стенкой она соприкасается с a. pulmonalis dextra, отделяющей ее от правого бронха, и на очень небольшом протяжении, у места впадения в предсердие, — с верхней правой легочной веной; оба эти сосуда пересекают ее поперечно. На уровне верхнего края правой легочной артерии в верхнюю полую вену впадает v. azygos, перегнувшись через корень правого легкого (через корень левого легкого перегибается аорта). Передняя стенка верхней полой вены отделена от передней стенки грудной клетки довольно толстым слоем правого легкого.
Плечеголовные вены
Vv. brachiocephalicae dextra et sinistra, плечеголовные вены, которые образуют верхнюю полую вену, в свою очередь получаются каждая путем слияния V. subclaviae и v. jugular is internae. Правая плечеголовная вена короче левой, всего 2 — 3 см длиной; образовавшись позади правого грудино-ключичного сочленения, она идет косо вниз и медиально к месту слияния с соименной веной левой стороны. Спереди правая плечеголовная вена прикрыта mm. sternocleidomastoideus, sternohyoideus и sternothyroideus, а ниже — хрящом I ребра. Левая плечеголовная века приблизительно вдвое длиннее правой. Образовавшись позади левого грудино-ключичного сочленения, она направляется позади рукоятки грудины, отделенная от нее только клетчаткой и вилочковой железой, вправо и книзу, к месту слияния с правой плечеголовной веной; тесно прилегая при этом своей нижней стенкой к выпуклости дуги аорты, она перекрещивает спереди левую подключичную артерию и начальные части левой общей сонной артерии и плечеголовного ствола. В плечеголовные вены впадают vv. thyroideae inferiores и v. thyroidea ima, образующиеся из густого венозного сплетения у нижнего края щитовидной железы, вены вилочковой железы, vv. vertebrales, cervicales et thoracicae internae.
Внутренняя яремная вена
V. jugularis interna, внутренняя яремная вена (рис. 239, 240), выносит кровь из полости черепа и органов шеи; начинаясь у foramen jugulare, в котором она образует расширение, bulbus superior venae jugularis internae, вена спускается вниз, располагаясь латерально от a. carotis interna, и далее вниз латерально от a. carotis communis. На нижнем конце v. jugularis internae перед соединением ее с v. subclavia образуется второе утолщение — bulbus inferior v. jugularis internae; в области шеи выше этого утолщения в вене имеется один или два клапана. На своем пути в области шеи внутренняя яремная вена прикрыта m. sternocleidomastoideus и т. omohyoideus.
Притоки внутренней яремной вены разделяются на внутричерепные и внечерепные. К первым относятся синусы твердой оболочки головного мозга,
Рис. 239. Верхняя полая вена, плечеголовные вены и их притоки.
1 — a. facialis; 2, 3 — v. facialis; 4 — v. jugularis interna; 5 — v. jugularis externa; 6 — v. jugularis anterior; 7 — arcus venosus juguli; 8 — v. brachiocephalica sinistra; 9 — a. subclavia; 10 — v. subclavia; 11—y. thoracica interna; 72 — arcus aortae; 73 — v. cava superior; 14 ~v. thyroidea ima; 15 —v. cephalica; 16 — v. trans- versa colli.
Рис. 240. Наружные и внутренние вены черепа и их связи с венозными пазухами твердой оболочки головного мозга (схема).
1 — V. jugularis interna; 2 — v. jugularis externa; 3 — v. facialis; 4 — v. retromandibularis; 5 — bulbus v. jugularis superior; 6 — sinus sigmoideus;
7 — v. occipitalis; 5 — v. emissaria mastoidea; 9 — sinus transversus; 10 — sinus rectus; 11 — v. emissaria occipitalis; 12 — sinus sagittalis superior; 13 — v. emissaria parietalis; 14 — sinus petrosus superior; 15 — sinus petrosus inferior; 16 — sinus cavernosus; 17 — vv. diploicae; 18 — v. ophthalmica superior; 19 — v. angularis.
smus diirae matris, и впадающие в них вены мозга, w. cerebri, вены черепных костей, vv. diploicae, вены органа слуха, vv. auditivae, вены глазницы, w. ophtalmicae, и вены твердой оболочки, vv. meningeae. Ко вторым относятся вены наружной поверхности черепа и лица, впадающие во внутреннюю яремную вену по ее ходу.
Между внутричерепными и внечерепными венами существуют связи посредством так называемых выпускников, vv. emissariae, проходящих через соответственные отверстия в черепных костях (foramen parietale, foramen mastoideum, canalis condylaris).
На своем пути v. jugularis interna принимает следующие притоки:
1. V. facialis, лицевая вена. Притоки ее соответствуют разветвлениям
a. facialis и несут кровь от различных образований лица.
2. V. retromandibularis, позадичелюстная вена, собирает кровь из височной области. Далее книзу в v. retromandibularis впадает ствол, выносящий кровь из plexus pterygo'ideus (густое сплетение между mm. pterygoidei), после чего V. retromandibularis, проходя через толщу околоушной железы вместе с наружной сонной артерией, ниже угла нижней челюсти сливается с V. facialis.
Наиболее коротким путем, связующим лицевую вену с крыловидным сплетением, является анастомотическая вена (v. anastomotica facialis), которая расположена на уровне альвеолярного края нижней челюсти.
Соединяя поверхностные и глубокие вены лица, анастомотическая вена может стать путем распространения инфекционного начала и потому имеет практическое значение.
Имеются также анастомозы лицевой вены с глазничными венами.
Таким образом, есть анастомотические связи между внутричерепными и внечерепными венами, а также между глубокими и поверхностными венами лица. Вследствие этого образуются многоярусность венозной системы головы и связь между различными ее подразделениями.
3. Vv. pharyngeae, глоточные вены, образуя на глотке сплетение (plexus pharygneus), вливаются или непосредственно в v. jugularis interna, или впадают в V. facialis.
4. V. lingualis, язычная вена, сопровождает одноименную артерию.
5. Vv. thyroideae superiores, верхние щитовидные вены, собирают кровь из верхних участков щитовидной железы и гортани.
6. V. thyroidea media, средняяя щитовидная вена, отходит от бокового края щитовидной железы и вливается в v. jugularis interna. У нижнего края щитовидной железы имеется непарное венозное сплетение, plexus thyroideus impar, отток из которого происходит через vv. thyroideae superiores в v. jugularis interna, а также no w. thyroideae interiores и v. thyroidea ima в вены переднего средостения.
Наружная яремная вена
V. jugularis externa, наружная яремная вена (см. рис. 239, 240; рис. 241), начавшись позади ушной раковины на уровне угла челюсти из области позадичелюстной ямки, спускается, покрытая m. platysma, по наружной поверхности грудино-ключично-сосцевидной мышцы, пересекая ее наискось книзу и кзади. Достигнув заднего края грудино-ключично-сосцевидной мышцы, вена вступает в надключичную область, где впадает обычно общим стволом с V. jugularis anterior в подключичную вену. Позади ушной раковины в v. jugularis externa впадают v. auricularis posterior и v. occipitalis.
1 — V. supraorbitalis; 2, 3 — v. facialis; 3 — v. temporalis superficialis; 4 — v. retroman- dibularis; 6 — v. maxillaris; 7 — vv. temporales medii; 8, 9, 10 — v. jugularis interna; 11— v. occipitalis; 12 —v. jugularis externa; ii — a. carotis externa.
 Передняя
Передняя
яремная вена
У. jugularis anterior, передняя яремная вена, образуется из мелких вен над подъязычной костью, откуда спускается вертикально вниз.
Дата добавления: 2016-06-24; просмотров: 575;
