Нарушения проводимости
Синоатриальная блокада
Синоатриальная блокада (СА-блокада) характеризуется замедлением и периодически наступающим прекращением распространения на предсердия отдельных импульсов, вырабатываемых СА-узлом. Нарушение проведения локализуется в области СА-соединения, т.е. в пограничной зоне между СА-узлом и миокардом предсердий.
Различают три степени СА-блокады, однако по ЭКГ12 надежно диагностируют блокаду II степени, которая отличается периодически возникающими эпизодами полного прекращения проведения на предсердия одного или нескольких подряд синусовых импульсов.
ЭКГ-признаками СА-блокады II степени являются (рис. 3.72):
1. Ритм синусовый, но неправильный: периодически выпадают отдельные сердечные циклы (зубцы Р и комплексы QRST).
2. Удлиненные интервалы Р–Р во время пауз (блокирование импульса) равны или чуть короче по продолжительности, чем 2 интервала Р–Р (реже 3–4 интервала Р–Р).
3. После длинных пауз интервал Р–Р постепенно укорачивается.
4. Во время длинных пауз возможно появление медленных выскальзывающих комплексов и ритмов (рис. 3.72, б).
СА-блокада III степени характеризуется полным прекращением проведения импульсов из СА-узла к предсердиям. Эта степень блокады распознается при проведении ЭФИ; на обычной ЭКГ12 регистрируется лишь один из медленных замещающих ритмов.
Наиболее частыми причинами СА-блокады являются:
- органическое повреждение предсердий (при остром ИМ, хронической ИБС, миокардитах, пороках сердца и т.д.);
- интоксикация препаратами дигиталиса, хинидином, передозировка b-адреноблокаторов, антагонистов кальция и других ЛС;
- выраженная ваготония.
| Рис. 3.72. Неполная синоатриальная блокада (а) и выскальзывающий комплекс на фоне синоатриальной блокады (б) | 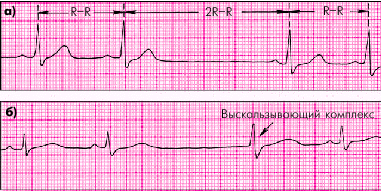
|
Межпредсердная (внутрипредсердная) блокада
Межпредсердная (внутрипредсердная) блокада — это нарушение проведения электрического импульса по проводящей системе предсердий.
Основным механизмом возникновения этого вида нарушения проводимости является замедление или прекращение проведения по пучку Бахмана (от СА-узла к ЛП).
Различают три степени межпредсердной (внутрипредсердной) блокады:
- I степень блокады —замедление проведения;
- II степень —периодически возникающее блокирование проведения импульса к ЛП;
- III степень (полная блокада) —полное прекращение проведения и разобщение активации обоих предсердий (предсердная диссоциация).
Наиболее частыми причинами СА-блокады являются органические повреждения предсердий при различных заболеваниях сердца, а также интоксикация препаратами дигиталиса, хинидином, передозировка b-адреноблокаторов, антагонистов кальция и других ЛС.
ЭКГ-признаки межпредсердной блокады:
I степень блокады (рис. 3.73):
1. Постоянное (в каждом сердечном цикле) увеличение длительности зубца Р в отведениях от конечностей (больше 0,11 с).
2. Расщепление или зазубренность зубцов Р (непостоянный признак).
II степень блокады (рис. 3.74):
1. Постепенное нарастание продолжительности и расщепления зубца Р в отведениях от конечностей.
2. Периодическое исчезновение левопредсердной фазы зубца Р в отведении V1.
III степень блокады встречается редко.
| Рис. 3.73. Межпредсердная (внутрипредсердная) блокада I степени. Заметно постоянное расщепление зубца Р | 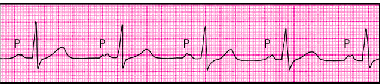
|
| Рис. 3.74. Межпредсердная (внутрипредсердная) блокада II степени. Стрелкой обозначен момент возникновения максимальной блокады проведения (расщепление зубца P II и исчезновение второй отрицательной фазы зубца P V1 ) | 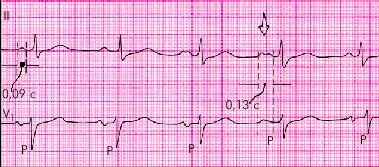
|
Атриовентрикулярные блокады
Атриовентрикулярные блокады (АВ-блокады) — это нарушения проведения электрического импульса от предсердий к желудочкам.
Можно выделить несколько причин возникновения АВ-блокад:
- органические заболевания сердца: хроническая ИБС, кардиосклероз, острый ИМ, миокардиты, пороки сердца, кардиомиопатии;
- интоксикация препаратами дигиталиса, хинидина, передозировка b-адреноблокаторов, верапамила и других противоаритмических препаратов;
- выраженная ваготония (для части случаев АВ-блокады I степени).
- идиопатический фиброз и кальциноз проводящей системы сердца (болезнь Ленегра);
- фиброз и кальциноз межжелудочковой перегородки (МЖП), а также колец митрального и аортального клапанов (болезнь Леви).
Диагноз АВ-блокады по возможности должен включать три классификационных признака:
1. Устойчивость АВ-блокады:
- преходящая (транзиторная);
- перемежающаяся (интермиттирующая);
- хроническая (постоянная).
2. Топографический уровень блокирования (рис. 3.75):
- проксимальный (на уровне предсердий или АВ–узла);
- дистальный (ствол пучка Гиса или его ветви); этот тип блокад является наиболее неблагоприятным в прогностическом отношении.
3. Степень блокады:
- I степень АВ-блокады (неполной) — это замедление проводимости на любом уровне проводящей системы сердца;
- II степень АВ-блокады (неполной) — это постепенное или внезапное ухудшение проводимости на любом участке проводящей системы сердца с периодически возникающим полным блокированием одного (реже 2–3-х) электрических импульсов;
- III степень АВ-блокады (полной) — полное прекращение АВ-проводимости и функционирование эктопических центров II и III порядка.
| Рис. 3.75. Различные варианты локализации АВ-блокад. 1 — предсердная проксимальная, 2 — узловая проксимальная, 3 — дистальная стволовая и 4 — дистальная трехпучковая АВ-блокады | 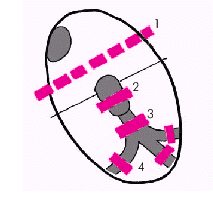
|
Если степень АВ-блокады обычно хорошо распознается по данным ЭКГ12, а их устойчивость — по результатам суточного мониторирования ЭКГ по Холтеру, то для достоверной верификации уровня блокирования необходимо проведение внутрисердечного ЭФИ, в частности электрографии пучка Гиса (см. ниже). Ниже приведены ЭКГ-признаки АВ-блокад I–III степени.
АВ-блокада I степени. При всех формах АВ-блокады I степени 1) сохраняется правильный синусовый ритм и 2) имеется увеличение интервала Р–Q(R) более 0,20 с (больше 0,22 с — при брадикардии или больше 0,18 с — при тахикардии). Узловая проксимальная форма составляет около 50% всех случаев АВ-блокад I степени. Два ЭКГ-признака характеризуют этот вид блокады (рис. 3.76):
1. Увеличение продолжительности интервала P–Q(R) преимущественно за счет сегмента P–Q(R).
2. Нормальная продолжительность зубцов Р и комплексов QRS.
| Рис. 3.76. АВ-блокада I степени (узловая форма) | 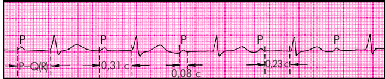
|
Предсердная проксимальная форма (рис. 3.77):
1. Продолжительность интервала P–Q(R) увеличена преимущественно за счет длительности зубца Р (более 0,11 с).
2. Зубец Р нередко расщеплен.
3. Длительность сегмента Р–Q(R) не больше 0,10 с.
4. Комплексы QRS нормальной формы и продолжительности.
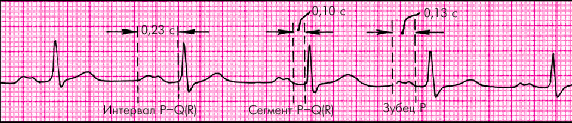
|
| Рис. 3.77. АВ-блокада I степени (предсердная форма) |
Дистальная (трехпучковая) форма блокады (рис. 3.78):
1. Продолжительность интервала P–Q(R) увеличена.
2. Продолжительность зубца Р не превышает 0,11 с.
3. Комплексы QRS уширены (более 0,12 с) и деформированы по типу двухпучковой блокады в системе Гиса.
|
| Рис. 3.78. АВ-блокада I степени (дистальная, трехпучковая форма) |
АВ-блокада II степени. При всех формах АВ-блокады II степени: 1) сохраняется синусовый, но в большинстве случаев неправильный, ритм и 2) периодически полностью блокируется проведение отдельных электрических импульсов от предсердий к желудочкам (после зубца Р отсутствует комплекс QRSТ).
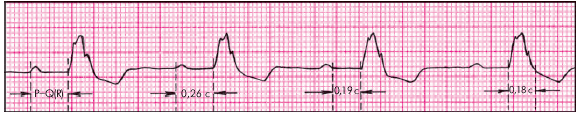
I тип, или тип I Мобитца (чаще встречается при узловой форме блокады). АВ-блокады данного типа характеризуются двумя ЭКГ-признаками (рис. 3.79):
1. Постепенным, от одного комплекса к другому, увеличением длительности интервала P–Q(R), которое прерывается выпадением желудочкового комплекса QRST (при сохранении на ЭКГ зубца Р).
2. После выпадения комплекса QRST вновь регистрируется нормальный или слегка удлиненный интервал P–Q(R). Далее все повторяется (периодика Самойлова– Венкебаха). Соотношение зубцов Р и комплексов QRS, зарегистрированных на ЭКГ, составляет обычно 3 : 2, 4 : 3 и т.д.
|
| Рис. 3.79. АВ-блокада II степени (тип I Мобитца, 3:2). Стрелкой указано выпадение желудочкового комплекса |
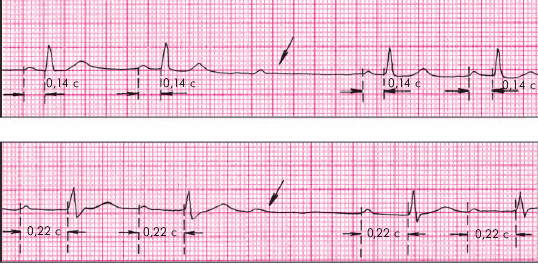
II тип, или тип II Мобитца чаще встречается при дистальной форме блокады. ЭКГ-признаки этого типа блокады следующие (рис. 3.80):
1. Регулярное (по типу 3 : 2; 4 : 3; 5 : 4; 6 : 5 и т.д.) или беспорядочное выпадение комплекса QRST (при сохранении зубца Р).
2. Наличие постоянного (нормального или удлиненного) интервала P–Q(R) без прогрессирующего его удлинения.
3. Иногда — расширение и деформация комплекса QRS.
|
| Рис. 3.80. АВ-блокада II степени (тип II Мобитца) с наличием постоянного нормального (а) или увеличенного (б) интервала P–Q( R ) |
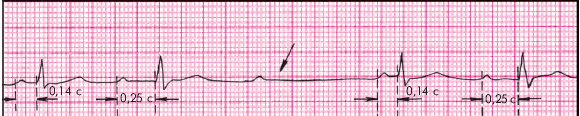
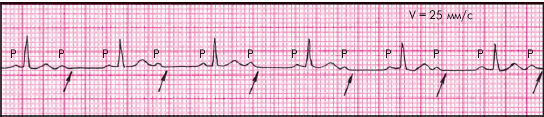
АВ-блокада II степени типа 2 : 1характеризуется (рис. 3.81):
1. Выпадением каждого второго комплекса QRST при сохранении правильного синусового ритма.
2. Нормальным или удлиненным интервалом P–Q(R).
3. При дистальной форме блокады возможно расширение и деформация желудочкового комплекса QRS (непостоянный признак).
|
| Рис. 3.81. АВ-блокада II степени типа 2 : 1 |
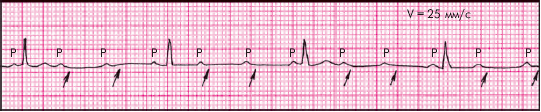
Прогрессирующая АВ-блокада II степени (рис. 3.82):
1. Выпадение двух и более подряд желудочковых комплексов QRSТ при сохранении на месте выпадения предсердного зубца Р. Выпадения могут быть регулярными (по типу АВ-блокады 3 : 1; 4 : 1; 5 : 1; 6 : 1 и т.п.) или беспорядочными.
2. Наличие постоянного (нормального или удлиненного) интервала P–Q(R) (в тех комплексах, в которых зубец Р не блокирован).
3. Расширение и деформация желудочкового комплекса QRS (непостоянный признак).
4. При наличии выраженной брадикардии возможно появление замещающих (выскальзывающих) сокращений и ритмов (непостоянный признак).
|
| Рис. 3.82. Прогрессирующая АВ-блокада II степени типа 3 : 1 |
Атриовентрикулярная блокада III степени (полная). При всех формах АВ-блокады III степени сохраняются: 1) полное разобщение предсердного и желудочкового ритмов (атриовентрикулярная диссоциация) и 2) регулярный желудочковый ритм.
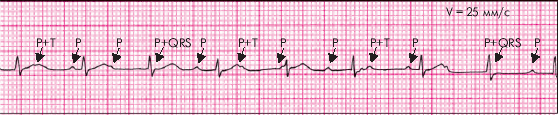
При проксимальной форме АВ-блокады III степени эктопический водитель ритма расположен в АВ-соединении ниже места блокады. На ЭКГ выявляются следующие признаки (рис. 3.83):
1. Полное разобщение предсердного и желудочкового ритмов (атриовентрикулярная диссоциация).
2. Интервалы Р–Р и R–R постоянны, но R–R больше, чем Р–Р.
3. Число желудочковых сокращений колеблется от 40 до 60 в мин.
4. Желудочковые комплексы QRS мало изменены (не расширены, узкие).
|
| Рис. 3.83. ЭКГ при проксимальной форме АВ-блокады III степени |
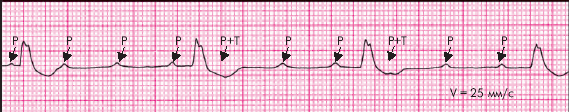
При дистальной (трифасцикулярной) форме АВ-блокады III степени источник эктопического ритма желудочков расположен в одной из ветвей ножек пучка Гиса. ЭКГ-признаками дистальной АВ-блокады III степени являются (рис. 3.84):
1. Полное разобщение предсердного и желудочкового ритмов (атриовентрикулярная диссоциация).
2. Интервалы Р–Р и R–R постоянны, но R–R больше, чем Р–Р.
3. Число желудочковых сокращений не превышает 40–45 в мин.
4. Желудочковые комплексы QRS уширены и деформированы.
|
| Рис. 3.84. ЭКГ при дистальной форме АВ-блокады III степени |
Синдром Фредерика — это сочетание полной АВ-блокады с фибрилляцией или трепетанием предсердий. При этом синдроме имеется частое и беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий. Однако проведение импульсов от предсердий к желудочкам полностью прекращается. Последние регулярно возбуждаются водителем ритма, расположенным в АВ-соединении или в проводящей системе желудочков.
Синдром Фредерика указывает на наличие тяжелых органических заболеваний сердца, сопровождающихся склеротическими, воспалительными или дегенеративными процессами в миокарде (хроническая ИБС, острый ИМ, кардиомиопатии, миокардиты).
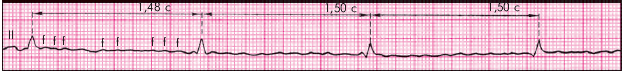
ЭКГ-признаками этого синдрома являются (рис. 3.85):
1. Отсутствие на ЭКГ зубцов Р, вместо которых регистрируются волны мерцания (f) или трепетания (F) предсердий.
2. Ритм желудочков несинусового происхождения (эктопический: узловой или идиовентрикулярный).
3. Интервалы R–R постоянны (правильный ритм).
4. Число желудочковых сокращений не превышает 40–60 в мин.
|
| Рис. 3.85. Синдром Фредерика (сочетание фибрилляции предсердий и полной АВ-блокады) |
Синдром Морганьи–Адамса–Стокса
АВ-блокада II или III степени, особенно дистальная форма полной АВ-блокады, часто сопровождается выраженными гемодинамическими нарушениями, обусловленными снижением сердечного выброса и гипоксией органов, в первую очередь головного мозга. Особенно опасны в этом отношении длительные периоды асистолии желудочков, т.е. периоды отсутствия эффективных сокращений желудочков, возникающие в результате перехода АВ-блокады II степени в полную АВ-блокаду, когда еще не начал функционировать новый эктопический водитель ритма желудочков, расположенный ниже уровня блокады. Асистолия желудочков может развиваться и при резком угнетении автоматизма эктопических центров II и III порядка при блокаде III степени. Наконец, причиной асистолии могут служить трепетание и фибрилляция желудочков, часто наблюдающиеся при полной АВ-блокаде.
Если асистолия желудочков длится дольше 10–20 с, больной теряет сознание, развивается судорожный синдром, что обусловлено гипоксией головного мозга. Такие приступы получили название приступов Морганьи–Адамса–Стокса. Прогноз больных с приступами Морганьи–Адамса–Стокса плохой, поскольку каждый из этих приступов может закончиться летальным исходом.
Электрография пучка Гиса
Использование метода внутрисердечного ЭФИ, в частности электрографии пучка Гиса, позволяет уточнить локализацию атриовентрикулярной блокады. В зависимости от уровня блокирования электрического импульса в атриовентрикулярной системе М.С. Кушаковский и Н.Б. Журавлева выделяют 5 типов АВ-блокад (табл. 3.7). Характерно, что каждый из этих типов может достигать различной степени блокирования электрического импульса (от I до III степени) и, наоборот, каждой из трех степеней блокады может соответствовать разный уровень нарушения проводимости.
Так, при АВ-блокаде I степени в половине случаев наблюдается узловая форма блокады, проявляющаяся увеличением интервала А–Н электрограммы пучка Гиса больше 120 мс, тогда как интервалы Р–А и Н–V имеют нормальную продолжительность (рис. 3.86, а). Часто встречается также трехпучковая АВ-блокада I степени, для которой характерно увеличение H–V — интервала больше 55 мс (рис. 3.86, б). При стволовом типе АВ-блокады I степени наблюдается увеличение продолжительности группы осцилляций Н (Н1, Н2) больше 20 мс, а при комбинированной блокаде—удлинение интервалов А–Н и H–V.
Таблица 3.7
Топографическая классификация АВ-блокад (по М.С. Кушаковскому и Н.Б. Журавлевой)
| Тип АВ-блокады | Уровень блокирования | Возможные степени АВ-блокады |
| Межузловая (Р–А-блокада) | Правое предсердие (межузловые тракты) | I степень II степень (тип I Мобитца) |
| Узловая (А–Н-блокада) | АВ-соединение | I степень II степень (тип I и III Мобитца) III степень |
| Стволовая (Н1 Н2-блокада) | Общий ствол пучка Гиса | I степень II степень (тип I, II и III) III степень |
| Трехпучковая (H–V-блокада) | Обе ножки пучка Гиса | I степень II степень (тип I, II и III) III степень |
| Комбинированные блокады | На нескольких уровнях | Сочетание различных степеней блокады |
| Рис. 3.86. Электрограмма пучка Гиса (НВЕ) при узловом (а) и трехпучковом (б) типах АВ-блокады I степени. Объяснение в тексте | 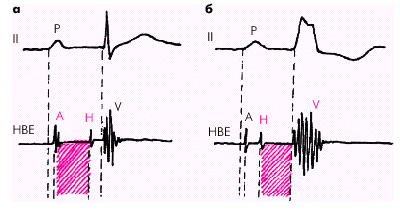
|
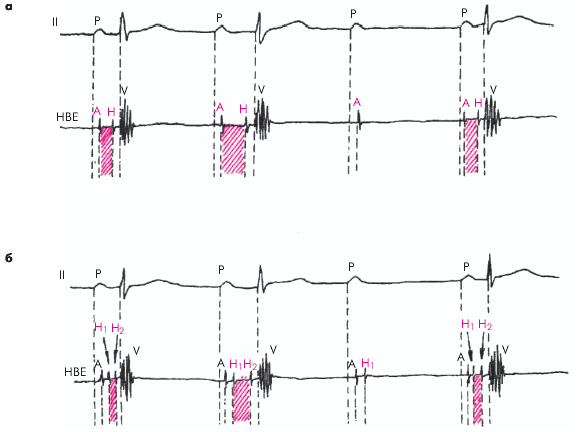
Такая же картина может наблюдаться при АВ-блокаде II степени, проявляющейся периодическим выпадением желудочкового комплекса. Наиболее часто встречающийся узловой тип блокады характеризуется увеличением интервала А–Н электрограммы пучка Гиса (рис. 3.87, а), тогда как при редко встречающейся стволовой АВ-блокаде II степени наблюдается увеличение продолжительности группы осцилляций Н (Н1, Н2) (рис. 3.87, б).
|
| Рис. 3.87. Электрограмма пучка Гиса (НВЕ) при АВ-блокаде II степени типа I Мобитца: а — узловой тип блокады; б — стволовой тип блокады |
Полная АВ-блокада III степени чаще носит характер трехпучковой блокады, хотя блокирование электрического импульса может происходить и на уровне АВ-соединения (узловой тип) и общего ствола пучка Гиса (стволовой тип).
Таким образом, уточнение локализации атриовентрикулярной блокады I–III степени с помощью электрографии пучка Гиса позволяет лучше понять конкретные механизмы, вызвавшие нарушение проводимости, и оценить прогноз заболевания. Однако следует помнить, что эта важная информация, получаемая с помощью сложного инвазивного метода исследования, не должна являться самоцелью. Проведение этого дополнительного исследования может быть оправдано только в том случае, если решается вопрос показаний к оперативному вмешательству, например, у больных с постинфарктным кардиосклерозом и хронической аневризмой левого желудочка, осложненными прогрессирующей сердечной недостаточностью и/или тяжелыми нарушениями ритма и проводимости, требующими хирургической коррекции.
Клиническое значение АВ-блокад
АВ-блокада I степени. Оценивая клиническое значение АВ-блокад I степени, следует помнить о возможном различном генезе этих блокад у разных больных. Так, узловая проксимальная форма АВ-блокады I степени может быть обусловлена тремя группами причин.
1. Функциональная вагусная блокада наблюдается у лиц с отчетливым преобладанием тонуса парасимпатической нервной системы. Обычно это молодые люди с НЦД, спортсмены и т.д. В этих случаях АВ-проводимость нормализуется при физической нагрузке или внутривенном введении 0,5–1,0 мл раствора атропина сульфата.
2. Органическая блокада возникает у пациентов с заболеваниями сердца (острый ИМ, постинфарктный кардиосклероз, миокардиты и т.д.), указывая на значительные изменения в проводящей системе и миокарде желудочков (преходящие или постоянные). Следует помнить, что дистальная АВ-блокада I степени при этих заболеваниях может переходить в АВ-блокаду II или III степени (полную).
3. Лекарственные АВ-блокады I степени развиваются на фоне лечения b-адреноблокаторами, верапамилом, амиодароном, сердечными гликозидами и другими ЛС, что требует немедленной коррекции терапии во избежание прогрессирования АВ-блокады.
АВ-блокада II степени. В целом прогноз при АВ-блокадах II степени типа I Мобитца является относительно благоприятным, хотя дистальные блокады этого типа с периодикой Венкебаха иногда могут трансформироваться в АВ-блокаду III степени.
Значительно более тяжелым представляется прогноз при АВ-блокаде II степени типа II Мобитца. В большинстве случаев, локализуясь в стволе или ножках пучка Гиса (дистальный тип блокады), этот вариант нарушения АВ-проводимости нередко указывает на тяжелое поражение миокарда желудочков (некроз, ишемия, воспаление, фиброз), которое само по себе отягощает прогноз заболевания. Частые выпадения желудочкового комплекса могут сопровождаться головокружениями, слабостью и даже обмороками. Кроме того, именно этот тип АВ-блокады отличается неустойчивостью и часто переходит в АВ-блокаду III степени, что сопровождается синдромом Морганьи–Адамса–Стокса. По данным H. Lange с соавт. за 4 года наблюдения погибает более 1/3 больных с АВ-блокадой II степени типа II Мобитца.
Наконец, АВ-блокады II степени типа 2 : 1; 3 : 1 и т.д., особенно локализующиеся в стволе пучка Гиса, как пpавило, сопровождаются нарастанием симптомов хронической сердечной недостаточности, головокружениями и обмороками. В большинстве случаев АВ-блокада II степени типа 2 : 1 и прогрессирующая АВ-блокада обусловлены тяжелым органическим заболеванием сердца (за исключением выраженной тахикардии, когда блокаду типа 2 : 1 можно рассматривать как функциональную).
АВ-блокада III степени. Наиболее тяжелыми бывают последствия полной АВ-блокады III степени, особенно у больных с выраженным органическим поражением сердца. Поэтому резкое урежение сердечных сокращений и удлинение диастолы сопровождается у этих больных не компенсаторным увеличением ударного объема, а, наоборот, его падением. Кривая Старлинга смещается вниз и вправо (см. главу 2). Наблюдается прогрессирующая миогенная дилатация желудочков, возрастание КДД, КДО и снижение ФВ и МО. В результате относительно быстро нарастают признаки застойной сердечной недостаточности.
Вторым следствием полной АВ-блокады является пргрессирующее ухудшение периферического кровообращения и перфузии жизненно важных органов: сердца, почек, головного мозга. При острой ишемии мозга развивается синдром Морганьи–Адамса–Стокса — наиболее тяжелое осложнение полной АВ-блокады.
Распознавание полной АВ-блокады обычно не представляет большой сложности. Помимо типичных ЭКГ-признаков блокады, важно оценить ее клинические проявления, в частности признаки АВ-диссоциации. Так, при осмотре можно выявить неодинаковую частоту венного пульса, обусловленного более частыми сокращениями предсердий, и артериального пульса, связанного с более редкими сокращениями желудочков. Кроме того, при осмотре яремных вен в большинстве случаев можно заметить отдельные, очень большие (“гигантские”) пульсовые волны, имеющие характер положительного венного пульса и возникающие в период случайного совпадения систолы предсердий и желудочков, сокращающихся каждый в своем ритме. Тот же механизм лежит в основе периодического появления очень громкого (“пушечного”) I тона при аускультации сердца (см. выше).
Достоверная диагностика проксимальных (например, узловых) и дистальных блокад III степени, от которой во многом зависит выбор лечения больных возможна только при проведении внутрисердечного ЭФИ и регистрации электрограммы пучка Гиса. Особенно следует настаивать на проведении ЭФИ у больных с АВ-блокадой, которые хотя бы один раз в жизни перенесли приступ Морганьи–Адамса–Стокса, даже в его стертой форме. Средняя продолжительность жизни таких больных, если они не получают адекватного лечения, не превышает 2–2,5 лет.
 Запомните
1. При АВ-блокаде I степени и II степенити I па Мобитца прогноз относительно благоприятен, а сама блокада нередко носит функциональный характер. Эти типы блокады редко трансформируются в полную АВ-блокаду или АВ-блокаду II степени типа II Мобитца. 2. Более серьезным представляется прогноз при АВ-блокаде II степени типа II Мобитца и прогрессирующей АВ-блокаде, особенно при дистальной форме нарушения АВ-проводимости. Эти типы АВ-блокад могут усугублять симптомы сердечной недостаточности и сопровождаться признаками недостаточной перфузии головного мозга (головокружения, обмороки) и часто трансформируются в полную АВ-блокаду с приступами Морганьи–Адамса–Стокса. 3. Полная АВ-блокада III степени характеризуется быстрым прогрессированием симптомов сердечной недостаточности и ухудшением перфузии жизненно важных органов (стенокардия, ХПН, обмороки и частое развитие синдрома Морганьи–Адамса–Стокса), а также высоким риском внезапной сердечной смерти. Запомните
1. При АВ-блокаде I степени и II степенити I па Мобитца прогноз относительно благоприятен, а сама блокада нередко носит функциональный характер. Эти типы блокады редко трансформируются в полную АВ-блокаду или АВ-блокаду II степени типа II Мобитца. 2. Более серьезным представляется прогноз при АВ-блокаде II степени типа II Мобитца и прогрессирующей АВ-блокаде, особенно при дистальной форме нарушения АВ-проводимости. Эти типы АВ-блокад могут усугублять симптомы сердечной недостаточности и сопровождаться признаками недостаточной перфузии головного мозга (головокружения, обмороки) и часто трансформируются в полную АВ-блокаду с приступами Морганьи–Адамса–Стокса. 3. Полная АВ-блокада III степени характеризуется быстрым прогрессированием симптомов сердечной недостаточности и ухудшением перфузии жизненно важных органов (стенокардия, ХПН, обмороки и частое развитие синдрома Морганьи–Адамса–Стокса), а также высоким риском внезапной сердечной смерти.
|
Блокада ножек и ветвей пучка Гиса
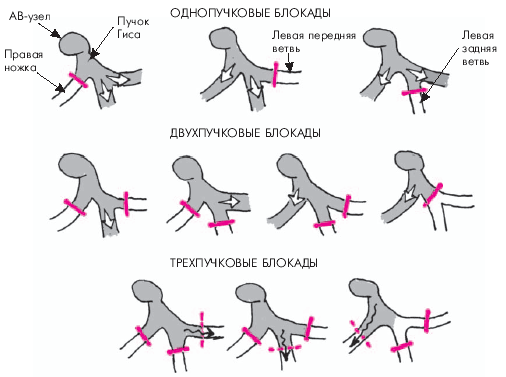
Блокадой ножек или ветвей пучка Гиса называют замедление или полное прекращение проведения возбуждения по одной, двум или трем ветвям пучка Гиса. Различают следующие виды блокад (рис. 3.88).
Однопучковые блокады — поражение одной ветви пучка Гиса:
- блокада правой ножки (ветви);
- блокада левой передней ветви;
- блокада левой задней ветви.
Двухпучковые блокады — сочетанное поражение двух ветвей:
- блокада левой ножки (сочетание блокады левой передней и задней ветвей);
- блокада правой ветви и левой передней ветви;
- блокада правой ветви и левой задней ветви пучка Гиса.
Трехпучковые блокады — одновременное поражение всех трех ветвей пучка Гиса.
При блокаде ветвей пучка Гиса проведение наджелудочковых импульсов — синусовых или эктопических (суправентрикулярных) — через одну, две или три ветви пучка Гиса замедлено (неполная блокада) или прервано (полная блокада). Вследствие этого резко изменяется последовательность охвата возбуждением одного из желудочков или его части.
|
| Рис. 3.88. Схематическое изображение локализации нарушений проводимости при однопучковых, двухпучковых и трехпучковых внутрижелудочковых блокадах |
Полная блокада правой ножки (ветви) пучка Гиса. Полное прекращение проведения возбуждения по правой ветви пучка Гиса приводит к тому, что ПЖ и правая половина МЖП возбуждаются необычным путем: волна деполяризации переходит сюда с левой половины МЖП и от ЛЖ, возбуждающихся первыми, и по сократительным мышечным волокнам медленно охватывает миокард ПЖ.
Причинами возникновения полной блокады правой ножки являются заболевания, вызывающие перегрузку и гипертрофию ПЖ (легочное сердце, митральный стеноз, некоторые врожденные пороки сердца), хроническая ИБС, особенно в сочетании с артериальной гипертензией, острый ИМ (чаще заднедиафрагмальный и верхушечный). Очень редко полная блокада правой ножки пучка Гиса встречается у лиц без признаков заболевания сердца.
ЭКГ-признаки (рис. 3.89):
1. Наличие в правых грудных отведениях V1,2 (реже в отведениях от конечностей III и aVF) комплексов QRS типа rSR' или rsR', имеющих М–образный вид, причем R' > r.
2. Наличие в левых грудных отведениях (V5, V6) и в отведениях I, aVL уширенного, нередко зазубренного зубца S.
3. Увеличение длительности комплекса QRS более 0,12 с.
4. Депрессия сегмента RS–T и отрицательный или двухфазный (–+) асимметричный зубец Т в отведении V1 (реже в отведении III).
| Рис. 3.89. ЭКГ при полной блокаде правой ножки пучка Гиса. Объяснение в тексте | 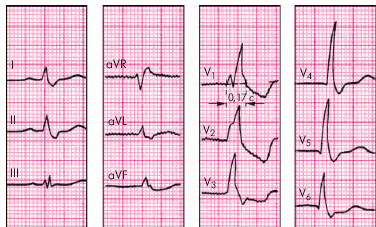
|
Неполная блокада правой ножки (ветви) пучка Гиса. В основе этого типа блокады лежитнекоторое замедление проведения импульса по правой ветви пучка Гиса. К основным причинам, вызывающим неполную блокаду правой ветви пучка Гиса, относятся:
- заболевания, сопровождающиеся поражением ПЖ (легочное сердце, митральный стеноз, недостаточность трехстворчатого клапана, легочная гипертензия и другие) или ЛЖ (хроническая ИБС, острый ИМ, кардиосклероз, миокардиты, гипертоническое сердце и др.);
- интоксикация препаратами дигиталиса, хинидина, передозировка b-адреноблокаторов, электролитные нарушения;
- гипертрофия ПЖ (в этих случаях признаки неполной блокады часто отражают не истинное нарушение проведения по правой ветви пучка Гиса, а связаны с замедлением распространения возбуждения по гипертрофированному миокарду ПЖ);
- нередко комплексы rSr' в отведениях V1, 2 встречаются у молодых здоровых лиц (вариант нормы).
ЭКГ-признаки (рис. 3.90):
1. Наличие в правом грудном отведении V1 комплекса QRS типа rSr' или rsR', а в отведениях I и V6 — слегка уширенного зубца S.
2. Небольшое увеличение длительности комплекса QRS до 0,09–0,11 с.
Блокада левой передней ветви пучка Гиса. При этом типе блокады нарушено проведение возбуждения к переднебоковой стенке ЛЖ. Вначале по левой задней ветви пучка Гиса возбуждаются МЖП и нижние отделы задней стенки, а затем (через 0,02 с) — переднебоковая стенка ЛЖ (по анастомозам системы волокон Пуркинье). Волна активации передней стенки ЛЖ распространяется, таким образом, снизу вверх.
| Рис. 3.90. ЭКГ при неполной блокаде правой ножки пучка Гиса. Объяснение в тексте | 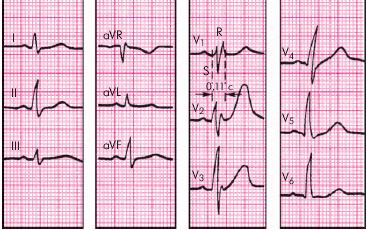
|
Причинами блокады левой передней ветви пучка Гиса могут быть передний или переднебоковой ИМ, кардиосклероз, заболевания, сопровождающиеся выраженной гипертрофией ЛЖ (АГ, аортальные пороки сердца, недостаточность митрального клапана и др.), дефект межпредсердной перегородки, идиопатический кальциноз проводящей системы сердца, миокардиты, кардиомиопатии, миокардиодистрофии различной этиологии и т.п.
ЭКГ-признаки (рис. 3.91):
1. Резкое отклонение электрической оси сердца влево (угол a от –30° до –90°).
2. Комплекс QRS в отведениях I и aVL типа qR, а в отведениях III, II и aVF – типа rS.
3. Общая длительность комплексов QRS от 0,08 с до 0,11 с.
Иногда при отклонении электрической оси сердца от –30° до –60° говорят о неполной блокаде, а при отклонении от –60° до –90° — о полной блокаде левой передней ветви.
| Рис. 3.91. ЭКГ при блокаде левой передней ветви пучка Гиса. Объяснение в тексте | 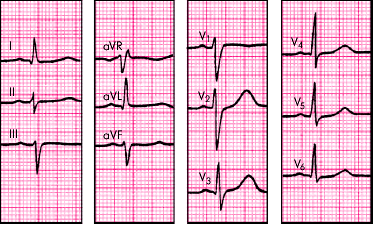
|
Блокада левой задней ветви пучка Гиса. При этом типе блокады нарушено проведение возбуждения к задненижним отделам ЛЖ. Вначале по левой передней ветви пучка Гиса быстро возбуждается миокард передней и переднебоковой стенки ЛЖ, а затем (через 0,02 с) — задненижние отделы ЛЖ (по анастомозам системы волокон Пуркинье). Волна активации передней стенки ЛЖ распространяется, таким образом, сверху вниз.
Изолированная блокада левой задней ветви пучка Гиса встречается значительно реже, чем блокада левой передней ветви. Чаще она сочетается с блокадой правой ножки пучка Гиса. Наиболее частыми причинами, вызывающими появление этой блокады, являются заднедиафрагмальный (нижний) ИМ, атеросклеротический кардиосклероз, миокардиты и кардиомиопатии различной этиологии, идиопатический склероз и кальциноз проводящей системы сердца.
ЭКГ-признаки (рис. 3.92):
1. Резкое отклонение электрической оси сердца вправо (угол a + 120° или больше).
2. Комплекс QRS в отведениях I и aVL имеет вид rS, а в отведениях III, aVF — qR.
3. Общая длительность желудочковых комплексов QRS 0,08–0,11 с.
| Рис. 3.92. ЭКГ при блокаде левой задней ветви пучка Гиса. Объяснение в тексте | 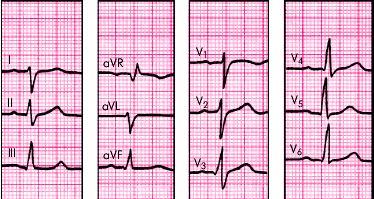
|
Полная блокада левой ножки пучка Гиса развивается в результате прекращения проведения импульса по основному стволу ножки до его разветвления на две ветви или при одновременном поражении левой передней и левой задней ветвей пучка Гиса (двухпучковая блокада). По правой ножке пучка Гиса электрический импульс проводится обычным путем, вызывая возбуждение правой половины МЖП и ПЖ. Лишь после этого волна активации медленно, по сократительным волокнам, распространяется на ЛЖ. В связи с этим общее время желудочковой активации увеличено.
В большинстве случаев возникновение полной блокады левой ножки пучка Гиса указывает на распространенное поражение ЛЖ (острый ИМ, кардиосклероз, АГ, аортальные пороки сердца, коарктация аорты и др.).
ЭКГ-признаки (рис. 3.93):
1. Наличие в отведениях V5, V6, I, aVL уширенных деформированных зубцов R с расщепленной или широкой вершиной.
2. Наличие в отведениях V1, V2, III, aVF уширенных деформированных зубцов S или комплекса QS с расщепленной или широкой вершиной.
3. Увеличение общей длительности комплекса QRS до 0,12 с и более.
4. Наличие в отведениях V5, V6, I, aVL дискордантного по отношению к QRS смещения сегмента RS–T и отрицательных или двухфазных (–+) асимметричных зубцов T.
5. Отклонение электрической оси сердца влево (не всегда).
| Рис. 3.93. ЭКГ при полной блокаде левой ножки пучка Гиса. Объяснение в тексте | 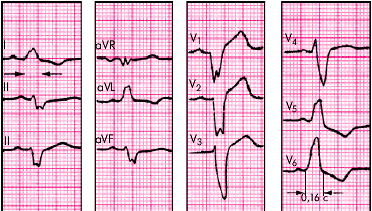
|
Неполная блокада левой ножки пучка Гиса (двухпучковая) характеризуется выраженным замедлением проведения электрического импульса по основному стволу до его разделения на две ветви либо одновременным поражением левой передней и левой задней ветвей пучка Гиса (двухпучковая блокада). При неполной блокаде возбуждение по левой ножке медленно распространяется на ЛЖ или его часть. Значительная часть ЛЖ возбуждается импульсами, распространяющимися по правой ножке и транссептально справа налево.
ЭКГ-признаки (рис. 3.94):
1. Наличие в отведениях I, aVL, V5, V6 высоких уширенных, иногда расщепленных зубцов R (зубец qV6 отсутствует).
2. Наличие в отведениях III, aVF, V1, V2 уширенных и углубленных комплексов QS или rS, иногда с начальным расщеплением зубца S (или комплекса QS).
3. Увеличение длительности QRS до 0,10 — 0,11 с.
4. Отклонение электрической оси сердца влево (непостоянный признак).
| Рис. 3.94. ЭКГ при неполной блокаде левой ножки пучка Гиса. Объяснение в тексте | 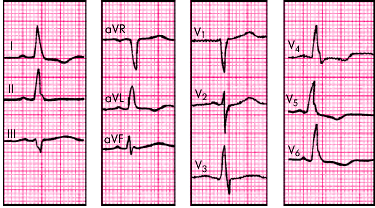
|
Блокада правой ножки и левой передней ветви пучка Гиса. При этом типе блокады нарушение проводимости локализуется одновременно в правой ножке и левой передней ветви пучка Гиса. Вначале, через левую заднюю ветвь пучка Гиса, возбуждаются задненижние отделы ЛЖ, а затем, по анастомозам с левой передней ветвью, — переднебоковые его отделы. Только после этого возбуждение окольным путем (преимущественно по сократительным волокнам) медленно распространяется на ПЖ.
Блокада правой ножки и левой передней ветви пучка Гиса — один из наиболее частых вариантов внутрижелудочковых блокад. Такое сочетанное нарушение проводимости встречается при хронической ИБС, остром ИМ, в частности при поражении МЖП, пороках сердца и других диффузных воспалительных, склеротических и дегенеративных поражениях ЛЖ и ПЖ, а также при болезни Ленегра (идиопатическая дегенерация, склероз и кальциноз внутрижелудочковой проводящей системы) и болезни Леви (фиброз МЖП).
ЭКГ-признаки (рис. 3.95):
1. Наличие ЭКГ-признаков блокады правой ножки пучка Гиса:
- комплексы rSR', rsR' или rSr' в отведениях V1, 2;
- уширенный зазубренный зубец S в отведениях V5, V6;
- длительность комплекса QRS больше 0,11–0,12 с.
2. Резкое отклонение электрической оси сердца влево (угол от –30° до –90°).
| Рис. 3.95. ЭКГ при сочетании неполной блокады правой ножки пучка Гиса и блокады левой передней ветви пучка Гиса. Объяснение в тексте | 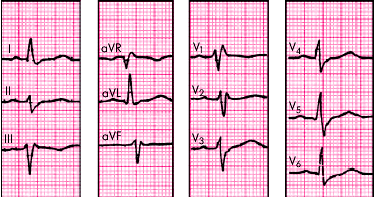
|
Блокада правой ножки и левой задней ветви пучка Гиса. Нарушение проводимости локализуется одновременно в правой ножке и левой задней ветви пучка Гиса. Вначале, через левую переднюю ветвь пучка Гиса, возбуждаются переднебоковые отделы ЛЖ, а затем, по анастомозам с левой задней ветвью — задненижние его отделы. После этого возбуждение окольным путем (преимущественно по сократительным волокнам) медленно распространяется на ПЖ.
Данный вид двухпучковой блокады встречается при тех же патологических состояниях, которые описаны выше, в большинстве случаев свидетельствуя о наличии глубоких и распространенных изменений миокарда.
ЭКГ-признаки (рис. 3.96):
1. Наличие ЭКГ-признаков блокады правой ножки пучка Гиса:
- в отведениях V1,2 (реже III и aVF) регистрируются комплексы типа rSR', rsR' или rSr';
- в отведениях V5, V6, иногда I и aVL фиксируется уширенный, нередко зазубренный зубец S;
- длительность комплекса QRS больше 0,11–0,12 с.
2. Отклонение электрической оси сердца вправо (угол a равен или больше +120°).
| Рис. 3.96. ЭКГ при сочетании блокады правой ножки пучка Гиса и блокады левой задней ветви пучка Гиса. Объяснение в тексте | 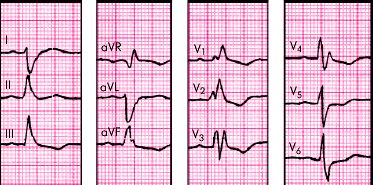
|
Блокада трех ветвей пучка Гиса (трехпучковая блокада). Различают неполную и полную трехпучковую блокаду.
Неполная блокада: электрический импульс проводится из предсердий к желудочкам только по одной, менее пораженной, ветви пучка Гиса. При этом АВ-проводимость замедляется (АВ-блокада I степени) либо отдельные импульсы не проводятся в желудочки вообще (АВ-блокада II степени).
Полная блокада: ни один электрический импульс не проводится из предсердий к желудочкам по ветвям пучка Гиса (АВ-блокада III степени, дистальная форма), наступает полное разобщение предсердного и желудочкового (эктопического замещающего) ритмов.
Причинами трехпучковой блокады, как правило, являются тяжелые органические поражения сердечной мышцы (хроническая ИБС, АГ, острый ИМ и другие заболевания, сопровождающиеся распространенными патологическими процессами в сердце, а также болезнь Ленегра и болезнь Леви).
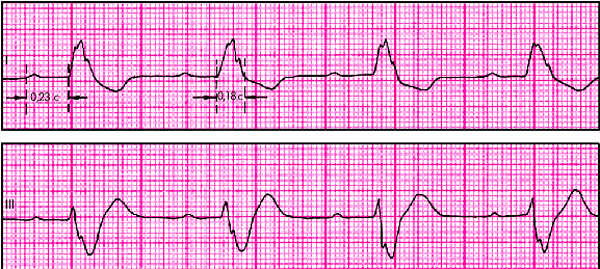
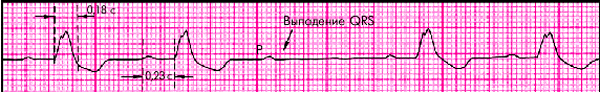
ЭКГ-признаки неполной трехпучковой блокады (рис. 3.97 и 3.98):
1. ЭКГ-признаки полной блокады двух ветвей пучка Гиса (любой разновидности двухпучковой блокады — см. выше).
2. ЭКГ-признаки АВ-блокады I или II степени.
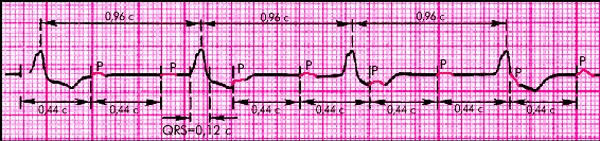
ЭКГ-признаки полной трехпучковой блокады (рис. 3.99):
1. ЭКГ-признаки АВ-блокады III степени (дистальной формы).
2. ЭКГ-признаки полной двухпучковой блокады.
|
| Рис. 3.97. ЭКГ при неполной трехпучковой блокаде в сочетании с АВ-блокадой I степени. Объяснение в тексте |
|
| Рис. 3.98. ЭКГ при неполной трехпучковой блокаде в сочетании с АВ-блокадой II степени (4 : 3) |
|
| Рис. 3.99. ЭКГ при полной трехпучковой блокаде |
Дата добавления: 2016-04-22; просмотров: 2205;
