В. П. Квашенко, О. И, Остапенко, Г.М. Адамова
Рождение здорового поколения зависит от состояния здоровья родителей и в первую очередь от состояния здоровья матери.
Экологические катастрофы, техногенные нагрузки привели к ухудшению здоровья населения, к снижению иммунитета и нарушению системы адаптационной защиты. Все это сказывается на течении беременности и внутриутробном состоянии плода.
В связи с этим проведение профилактических мероприятий на уровне семьи (как до наступления беременности, так и на ее протяжении) имеет для матери и ее ребенка важное значение для благополучного исхода беременности и родов.
Сегодня вряд ли можно найти человека, не понимающего значения планирования семьи. Оптимально, когда, планируя рождение ребенка, супружеская пара «готовится к беременности». То естьбудущим родителям рекомендуется проверить состояние своего здоровья (как репродуктивного, так и соматического). Это позволит своевременно выявить заболевания и провести профилактические и лечебные мероприятия. Большое значение для привлечения пациентов к участию в программе преконцепционной подготовки к
--------------------------------------- Глава 18 -------------------------------------------
беременности имеют санитарно-просветительная работа, повышение информированности населения, воспитание у будущих родителей чувства ответственности за жизнь и здоровье своего ребенка.
Разработаны программы преконцепционной подготовки к беременности для супружеских пар, для женщин с отягощенным акушерским и соматическим анамнезом.
Иреконцепционная подготовка семьи к зачатию проводится по следующему алгоритму:
1. Общие данные:
— соматический анамнез;
— перенесенные инфекционные заболевания;
— семейный анамнез;
— профессиональные вредности;
— вредные привычки.
2. Состояние репродуктивной системы:
— акушерско-гинекологический анамнез (менструальная функция, перенесенные гинекологические заболевания, течение предыдущих беременностей, родов);
— гинекологический осмотр:
а) осмотр и пальпация молочных желез;
б) осмотр и пальпация наружных и внутренних половых орга
нов;
в) лабораторное обследование (цитологическое, бактериоекопи-
ческое);
г) проведение пробы Шиллера.
Андрологический осмотр:
— использование методов контрацепции (на время обследова
ния.
3. Серологическое обследование:
— Rh, RW, ВИЧ.
4. Консультация специалистов:
— осмотр терапевта, эндокринолога, ЛОР, стоматолога и др. (по
показаниям).
5. Медико-генетическое консультирование (по показаниям).
6. Рациональное питание.
7. Здоровый образ жизни:
— отказ от вредных привычек.
8. Витамины и другие добавки:
— витаминизация организма (мультитабс, витрум, юникап);
— фолиевая кислота — 400 мкг/сут в течение 3 месяцев до наступления беременности (NB! Во время приема витаминов не принимать!);
— йодированная соль.
----------- —------------------------ Глава 18 --------------------------------- —------
9. Наблюдение в женской консультации с ранних сроков бере менности (рис. 18.1).
Сбор анамнеза
(соматический, семейный, профессиональный,
акушерско-гинекологическнй, андрологический), вредные привычки
Осмотр и обследование
1. Осмотр (гинекологический, андрологический).
2. Обследование (клиническое, cepoлогическое — по показаниям).
3. Консультация смежных специалистов (по показаниям).
4. Медико-генетическое консультирование (по показаниям). 5.Консультация сотрудника кафедры (по показаниям)
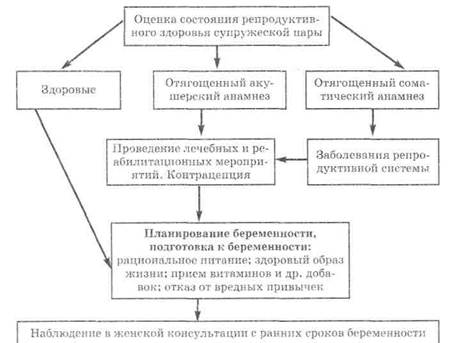
Рис. 18.1. Схема подготовки семьи к зачатию 611
--------------------------------------- Глава 18 -------------------------------------------
Преконцепционная подготовка к зачатию женщин с ОСА проводится по следующему плану, который включает в себя:
1. Гинекологическое обследование:
— осмотр и пальпация молочных желез;
— осмотр и пальпация наружных и внутренних половых органов;
— лабораторное обследование (цитологическое, бактериоскопи-ческое);
— проведение пробы Шиллера.
2. Консультация смежных специалистов:
— терапевт, эндокринолог, ЛОР и др. (по показаниям).
3. Медико-генетическое консультирование (по показаниям).
4. Планирование беременности в зависимости от результатов обследований.
5. Проведение лечебных и реабилитационных мероприятий
совместно со смежными специалистами для подготовки к беремен
ности.
6. Подбор метода контрацепции на период проведения реабилитационных мероприятий.
7. При наступлении беременности:
— наблюдение в женской консультации с ранних сроков бере
менности;
— диспансерное наблюдение лечащего врача соответственно
экстрагенитальной патологии;
— при необходимости — плановая госпитализация в отделение
патологии беременности или профильное стационарное отделение.
В алгоритм преконцепционной подготовки женщины с отягощенным гинекологическим анамнезом включают гормональное обследование и по показаниям обследуют на TORCH-инфекции.
Одной из наиболее важных современных проблем акушерства и перинатологии является внутриутробное инфицирование плода. Частота его колеблется от 6 до 53%, достигая 70% среди недоношенных детей. В структуре перинатальной смертности удельный вес внутриутробной инфекции составляет от 2 до 65%.
Такие различия в показателях связаны с трудностями диагностики этой патологии, которая часто скрывается за диагнозами: гипоксия, родовая травма и т. д.
Диапазон клинических проявлений внутриутробных инфекций (ВУИ) достаточно широк. Тератогенное воздействие на плод или эмбрион, различные пороки развития, стойкие врожденные структурные дефекты, остаточные явления или текущий патологический процесс — это некоторые из основных проблем, которые обусловле-
Глава 18 -----------------------------------------
ны инфицированием плода внутриутробно. Неонатологи и педиатры утверждают, что количество детей с последствиями ВУИ значительно больше, чем число диагностированных в постнатальном периоде врожденных инфекций.
Доказано, что TORCH-инфекции в зависимости от периода внутриутробной агрессии могут поражать различные органы и системы плода, но с наибольшим постоянством — нервную систему.
По данным В.Ю. Мартынюк (1999), при обследовании 65 детей с ограниченными поражениями нервной системы в возрасте от не-онатального периода до 14 лет у 54,8% была установлена этиологическая роль одной из TORCH-инфекций в развитии заболевания.
При этом частота выявления активных форм врожденных TORCH-инфекций зависела от клинической активности процесса и составила от 11,1% в группе детей с резидуальными проявлениями органических поражений нервной системы до 81,5% — в остром периоде заболевания.
Правильная этиологическая верификация клинического диагноза позволяет выбрать адекватную лечебную тактику и обусловливает ее позитивный результат.
Считают, что большинство внутриутробных инфекций, вызывающих заражение плода, относится к хроническим либо преимущественно первично латентным. Пожизненное персистирование возбудителя в организме человека сопровождается постоянной циркуляцией в крови маркера инфекции — специфических антител класса IgG. Такие же антитела могут быть пожизненно обнаружены и после некоторых ранее перенесенных инфекционных заболеваний (например, краснухи, токсоплазмоза). В этих случаях стандартные, хорошо известные методы лабораторной диагностики теряют свою информативность и диагностическую ценность. Вопрос «лечить или наблюдать» — почти как «быть или не быть» — остается без ответа (И.С. Марков, 2002).
Существующая классическая лабораторная диагностика острых инфекций базировалась на обнаружении общих антител (класса иммуноглобулинов М и G) к конкретному патогену в серологических реакциях преципитации, связывания комплемента (РСК), агглютинации, непрямой гемагглютинации и торможения гемаг-глютинации (РНГА и РТГА) и некоторых других. Обнаружение диагностического титра антител или четырехкратное и более нарастание титров в парных сыворотках служили неоспоримым верификационным критерием диагноза. Более того, высота обнаруженных титров косвенно рассматривалась в качестве критерия активности инфекционного процесса. Наиболее высокие титры ас-
--------------------------------------- Глава 18------------------------------------------------
социировали с большей инфицирующей дозой, большей вирулентностью, а следовательно, и более тяжелым клиническим течением заболевания.
Однако несомненные диагностические преимущества серологических методов, многократно подтвержденные на практике в случаях верификации острых инфекционных заболеваний, оказались мало или вообще неинформативными при хронических инфекциях, в том числе и при интегративном механизмом персистенции возбудителя. Анамнестический характер обнаруживаемых антител класса IgG к токсоплазмам, ЦМВ и ВПГ и их пожизненная персистенция в крови в диагностических титрах вообще лишили здравого смысла само понятие «диагностический титр антител». Так, по данным Л.В. Василик и соавт. (1998), среди 99 пациентов (беременных женщин — 94, детей — 5) с диагнозом токсоплазмоза, установленным на основании обнаружения диагностических титров антител к Тох. gondii в РСК и РИФ, повышения общего уровня неспецифических IgG и М, а также положительной кожио-аллер-гической пробы, только в 2-х случаях этот диагноз оказался правомочен. В остальных случаях имела место гипердиагностика. Попытки назначения специфической этиотропной терапии на основании обнаружения диагностических титров/уровней антител класса IgG, как правило, оказываются неэффективными и вызывают чувство неудовлетворенности у врача и глубокого скепсиса, граничащего с медицинским нигилизмом, у пациентов.
По ранее опубликованным данным, полученным в клинике «Vi-tacell» (И.С. Марков, Е.И. Маркова, 1999), антитела класса IgG к ВПГ 1/2 были обнаружены у 94% обследованных женщин детородного возраста и беременных, а также у 55,6% детей в возрасте до 14 лет, к ЦМВ — у 86% и 64,5% соответственно, Тох. gondii — у 51% и 35,1% соответственно. Специфическое лечение до обращения в клинику было назначено и в большинстве случаев проведено 14% взрослых и детей, у которых были обнаружены антитела класса IgG к ЦМВ, у 58% — к ВПГ 1/2 и у 82% — к токсоплазмам. Лечение было назначено без учета стадии инфекционного процесса. При токсоплазме, например, из 79 человек, которым ранее была рекомендована или проведена специфическая терапия, лабораторные показания для ее назначения были определены при лабораторном исследовании в клинике только в 17,7% случаев. То есть более 80% пациентов получили длительные и нередко повторные курсы антипротозойных препаратов безосновательно, а в 5 случаях у беременных женщин было произведено искусственное прерывание беременности по «медицинским» показаниям. При этом 5-7%
—------------------------------------ Глава 18-----------------------------------------------------
женщин в странах с высоким уровнем медицинского обслуживания впервые инфицируются токсоплазмами в период беременности, что в 30% случаев может приводить к заражению плода. В связи с нераспознанным своевременно токсоплазмозом у беременных еще недавно только в США ежегодно рождалось 3300 детей с врожденным токсоплазмозом, расходы на лечение и социальную адаптацию которых составляли 221,9 млн долларов в год (R. Fayer, 1981).
Поэтому диагностическое значение обнаружения ДНК/РНК-вирусных, бактериальных и протозойных патогенов, позволяющих четко разграничить репликативные (активные) и интегративные (латентные) формы инфекционного процесса, сегодня трудно переоценить. Впервые появилась возможность разграничить латентную форму каждой из обнаруженных инфекций от активной и назвать конкретную этиологическую причину возникшей патологии. «Прицельное>> назначение адекватного лечения на основании результатов ПЦР-диагностики дает максимально положительный ближайший и отдаленный клинический эффект, а также позволяет избежать неоправданной полипрагмазии.
С целью изучения целесообразности и экономической эффективности обследования беременных на инфекции группы TORCH, в Донецке с 2001 по 2004 год обследовано 15 250 беременных, что составило 75% от общего количества беременных женщин, произведено 45 750 исследований.
Показаниями для направления беременных явились: наличие в анамнезе мертворождений, самопроизвольных абортов, смертей детей в неонатальном периоде, хронические воспаления гениталий, острые респираторные инфекции в период беременности, патологические изменения шейки матки (эрозия, дисплазия), бесплодие, беременные с угрозой прерывания настоящей беременности, имеющие в анамнезе рождение детей с врожденными пороками развития.
Беременным проводилось определение IgG к ЦМВ, токсоплаз-ме, краснухе, хламидиям и герпесу 1/2 типа. При получении положительных результатов проводилось определение IgG в парных сыворотках и IgM. Средняя стоимость одного исследования составила 15 гривен. Общая сумма затраченных средств составила 686 250 гривен.
Ретроспективный анализ результатов обследований женщин за 2004-й год показал, что у 85,5% беременных женщин были положительные результаты иммуноферментных исследований к различным возбудителям инфекций. Так, IgG к ЦМВ были обнаружены у 54,7% , причем у 35,6% этих женщин имелись IgM. Эта груп-
--------------------------------------- Глава 18 -------------------------------------------
па пациенток повторно обследовалась на IgM к ЦМВ и у 99,3% результаты были отрицательными. У 0,7% женщин с положительным результатом беременность закончилась рождением здоровых детей без признаков инфекции.
Обследование на токсоплазмоз обнаружило IgG у 41,7% беременных, из них у 13,1% имело место наличие IgM; повторное обследование подтвердило положительный результат лишь у 0,9% беременных.
При обследовании на краснуху IgG были обнаружены у 75,7% беременных, IgM — у 0,3% .
Обследование беременных к IgG к герпесу 1/2 типа выявил положительные результаты у 93,6% беременных, к IgM — у 0,9% . Перинатальная смертность за 2004-й год составила 8,3% на 1000 родившихся живыми и мертвыми, что в абсолютных числах равнялось 56 случаям. Среди причин перинатальной смертности внутриутробная пневмония имела место у 6 детей, этиологической связи врожденной пневмонии с инфекцией матери установлено не было.
Обзор литературы и собственные исследования распространенности, диагностики, лечения и профилактики внутриутробного инфицирования позволили сделать следующие выводы:
— инфицирование вирусом простого герпеса выявляется до
92% у женщин детородного возраста и беременных с отягощенным
анамнезом; у 34,2% детей с органическими поражениями нервной
системы в возрасте до 1 года; у 65,6% — в возрасте от 1 года до
6 лет; у 82,6% — от 6 до 14 лет;
— диагностические уровни антител класса IgG к вирусу простого герпеса~не являются критериями активности инфекционного процесса. Отсутствует также прямая корреляция между уровнем специфических IgG и активностью инфекционного процесса. Реп-ликативные формы ВПГ-инфекции чаще были обнаружены у пациентов с низкими (у 55% детей и 33% взрослых) и средними (40% и 45% соотв.) диагностическими уровнями анти-IgG;
— специфические антитела к ВПГ 1/2 класса IgM были обнаружены только у 4,1% женщин и у 10,9% детей с диагностическими уровнями анти-IgG. Их обнаружение совпало с ДНК-позитивной фазой инфекции менее чем в 50% случаев, что не дает основания рассматривать обнаружение специфических IgM при ВПГ-инфекции как бесспорный диагностический критерий активности процесса и показание к назначению этиотропной терапии (И.С. Марков, 2002);
— лабораторными критериями активной репликации вируса являются обнаруженные ДНК ВПГ 1/2 в различных биосубстра-
Глава 18-----------------------------------------------
тах. Репликативные формы инфекции диагностированы всего у 4,6% женщин и 16,3% детей с диагностическими уровнями антител класса IgG к HSV 1/2;
— показанием к проведению специфической терапии хронической герпетической инфекции без характерных клинических признаков поражения кожи и слизистых оболочек, а также критерием ее эффективности и продолжительности служит наличие репликации ВПГ, определяемой методом ПЦР-анализа;
— знание своего ВПГ-статуса может быть полезно для женщин, планирующих беременность. При подтверждении наличия ВПГ-антител необходимо установление уровня ферментов печени и ВПГ РНК. При отсутствии ВПГ РНК риск трансмиссии является минимальным.
Преконцепционная подготовка женщин с герпетической инфекцией должна проходить по следующей программе.
В течение всего времени подготовки (8-12 месяцев) необходима контрацепция, предпочтительно барьерным методом.
При подтверждении хронической герпетической инфекции лабораторными методами (ИФА, ПЦРи др.) провести комплекс лечебно-профилактических мероприятий:
1. Санация очагов инфекции — заболевания носоглотки (в том числе хронический тонзиллит), дисбактериоз кишечника, синдром раздраженной толстой кишки, хронический пиелонефрит.
2. Коррекция иммунитета. С целью коррекции неспецифической резистентности организма назначают метаболическую терапию.
Т.Н. Демина (2003) в течение 1 месяца предлагает проводить рео-корригирующую терапию, включающую: ПА, иммуноглобулин, АУФОК, затем в следующие два менструальных цикла — метаболическую терапию. При отсутствии эффекта (не наступает ремиссия) в лечение добавляют иммунокорригирующие препараты (лаферон).
Через 4-6 недель —контроль состояния специфического иммунитета по IgG и М; если IgG в норме, a IgM отсутствует — показано наблюдение. По ее данным, в 82% случаев рецидив герпетической инфекции не наблюдается в течение 6 месяцев. Таким пациенткам, разрешается планирование беременности.
В случае рецидивов инфекции женщинам после иммунокоррек-ции назначают базовые противовирусные препараты: ацикловир, валацикловир, зовиракс, вальтрекс. В зависимости от степени иммунодефицита, проводится реабилитация, включающая имму-нокоррекцию иммуноглобулином. При этом, по данным Т.Н. Де-
--------------------------------------- Глава 18 -------------------------------------------
миной, у 87% наступила длительная ремиссия, а 13% женщин проводили дополнительную противовирусную терапию.
Учитывая, что герпетическая инфекция наиболее опасна накануне родов и в родах, нами разработан следующий алгоритм (рис. 18.2), с помощью которого врач акушер-гинеколог может определить вид инфекционного процесса и тактику ведения, а также последовательность действий врача с целью снижения риска инфицирования новорожденного.
При подозрении инфицирования новорожденного необходимо также обследовать ребенка по особому алгоритму (рис. 18.3).
ВИДЫ ИНФЕКЦИОННОГО ПРОЦЕССА
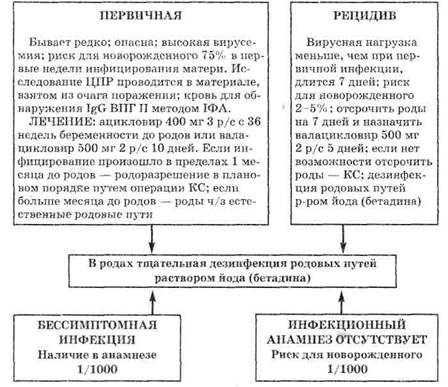
Рис. 18.2. Генитальный герпес и тактика ведения
Дата добавления: 2016-03-22; просмотров: 703;
