АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
Для мікробіологічного обґрунтування призначення препарату необхідно виділити та ідентифікувати мікроб з клінічного матеріалу, довести його участь як збудника інфекційного процесу і визначити його чутливість до антибіотиків.
Найчисельніша група – беталактамні антибіотики, на яких і ґрунтується сучасна терапія кістково-гнійної інфекції.
Першу групу складають “захищені” пеніциліни, поєднані з незворотними інгібіторами беталактамаз: амоксицилін-клавуланат, ампіцилін/сульбактам натрія.
Другу групу беталактамів складають цефалоспорини (цефазолін, цефуроксим аксетил, цефтріаксон, цефтазидим (фортум), цефепім).
До третьої групи беталактамів належать карбапенеми (іміпенем, меропенем) та монобактами (азтреонам).
Аміноглікозиди ІІ генерації (гентаміцин, тобраміцин) застосовують переважно за тяжких інфекцій, зумовлених стафілококами та грамнегативними бактеріями. Найбільш важливим є амікацин – активний проти мікобактерій, ентеробактерій, псевдомонад та метицилінрезистентних стафілококів.
З тетрациклінів завдяки значній біодоступності та здатності накопичуватися в осередку запалення поширеним залишається використання травматологами доксицикліну.
До глікопептидів належать ванкоміцин і тейкопланін, ефективні проти грампозитивних аеробних та анаеробних бактерій, у тому числі проти пеніцилінрезистентних стафілококів.
Лінкозаміди (лінкоміцин, кліндаміцин) – високоефективні антибіотики проти грампозитивних аеробних та анаеробних мікробів, зокрема в лікуванні остеомієліту, септичних артритів, особливо у дітей. Мають імуномодулюючі властивості, тривало підтримують концентрацію в кістках та кістковому мозку.
Особливе місце в антибіотикотерапії посідають сучасні фторхінолони – ципрофлоксацин, левофлоксацин та інші. Вони мають бактерицидну дію, високу активність проти грамнегативних бактерій та псевдомонад та імуномодулюючі властивості.
З інших антибіотиків заслуговують на увагу анзаміцини (рифампіцин) – з бактерицидною дією проти грампозитивних коків та кислотостійких мікобактерій.
Перспективними є нові препарати анзаміцинів – напівсинтетичний рифабутин.
Зі стероїдів найвідомішим є фузидин натрія – має сильну дію проти грампозитивних коків, довго циркулює в крові та накопичується у хрящовій та кістковій тканині.
Проти анаеробної флори та при комбінованій антибіотикотерапії широко використовують метронідазол.
Кожні 3–5 днів слід ідентифікувати флору і визначати чутливість до антибіотиків. Антибіотики призначати з урахуванням антибіотикограми. Антибіотикотерапія проводиться до 4–6 тижнів. Якщо загальноприйняте лікування при гострому гематогенному остеомієліті протягом перших 3–4 діб не перериває перебіг запального процесу, слід переходити до внутрішньо артеріального введення антибіотиків.
МІСЦЕВЕ ЛІКУВАННЯ
Пункційний метод. Спеціальною голкою пунктують кістку під кутом 60–70° з наступним введенням через неї антибіотиків. Спосіб застосовується лише в ранній стадії захворювання, в перші 2 доби.
Метод декомпресивної остеоперфорації. Нанесення маленьких отворів фрезою із збереженням поруч з дистальним отвором голки для введення антибіотиків. За звичай достатньо 2–3 отвори. Відстань між отворами повинна бути 2–3 см, діаметр від 3 до 7 мм в залежності від віка пацієнта та калібру кістки.
Операцію завершують дренуванням рани за допомогою силіконових трубок та підготовкою до внутрішньо кістковому промиванню. Промивання проводять 0,1–0,2% розчином хлоргексидіна біглюконата, 0,1% розчином риванола та інш. В порожнину кістки обов’язково вводять антибіотики, ферменти (трипсин, хімиотрипсин, хімопсин). Промивання здійснюють постійно або фракційно по 4–6 годин від 5 до 10 діб і більше.
Останнім часом використовують лазерну остеоперфорацію з наступною обробкою рани низькочастотнім ультразвуком та пульсуючим струменем антисептика. Дренування м’яких тканини та кістково-мозкового каналу при цьому не проводиться(рис.4).
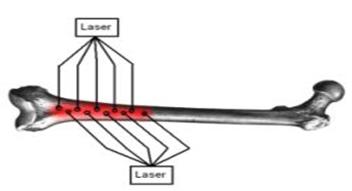
Рисунок 4. Схема лазерної остеоперфорацї.
З добрим ефектом використовують зараз ультрафіолетове опромінення крові, а також ендовазальне опромінення крові лазерним променем. Застосовується лікування в абактеріальному середовищі, яким можна керувати.
Необхідною умовою при лікуванні остеомієліту є іммобілізація ураженої кінцівки. Для фіксації кінцівки доцільно застосування жолобувату гіпсову лонгету, що дозволяє слідкувати за станом вогнища, здійснювати місцеве введення антибіотиків, застосовувати фізіотерапевтичні процедури такі, як електрофорез з антибіотиками, УВЧ-терапію, магніто- та лазеротерапію.
Іммобілізація повинна здійснюватися з ранніх строків захворювання та тривати не менше 1,5–2 місяців. Остаточне припинення іммобілізації можливо при повному (клінічному і рентгенологічному) зникненні запальних явищ.
Ускладнення:
- септичний шок;
- патологічний перелом;
- підгострий та хронічний остеоміцєліт (норицева форма, секвестри, ремісія, рецидив);
- амілоїдоз нирок;
- контрактури суглобів;
ХРОНІЧНИЙ ОСТЕОМІЄЛІТ
Хронічний остеомієліт (osteomyelitis chronica) має дві форми: вторинно-хронічну і первинно-хронічну.
Вторинно-хронічний остеомієліт (osteomyelitis chronica secundaria) частіше є наслідком гострого гематогенного остеомієліту (хронічний гематогенний остеомієліт), відкритих переломів (травматичний остеомієліт) та вогнепальних поранень (вогнепальний остеомієліт). До первинно-хронічних остеомієлітів (osteomyelitis chronica primaria) належать абсцес Броді, альбумінозний остеомієліт Ольє, склерозуючий остеомієліт Гарре та антибіотичний остеомієліт.
Хронічний гематогенний остеомієліт. Застосування антибіотиків і рання остеоперфорація у значного відсотка пацієнтів дають можливість домогтися добрих наслідків лікування гострого остеомієліту. У решти пацієнтів він переходить у вторинно-хронічний. При цьому після затихання гострих явищ людина може почувати себе задовільно, займатися звичною працею. Але через деякий час, під впливом провокуючих чинників (переохолодження, травма, недоїдання), настає рецидив захворювання.
КЛІНІКА. В ураженій ділянці відновлюється біль, з’являються набряк, гіперемія шкіри, піднімається температура тіла, в крові зростає кількість лейкоцитів, збільшується ШЗЕ. Все це вказує на те, що в кістці активізувалася латентна інфекція, утворюється гнояк. Після його розкриття (самостійного чи оперативного) стан пацієнта поліпшується, температура тіла знижується, зникає набряк, стихає біль. Залишається нориця, з якої протягом тривалого часу виділяється гній. Її існування підтримують кісткові секвестри. Іноді вони самі виходять через норицевий канал.
На рентгенограмі в цей час помітні прояви деструкції кістки, секвестральна коробка і різного розміру ділянки змертвілої кістки. Після їх самостійного відходження або оперативного видалення процес затихає, нориці закриваються, і пацієнт почуває себе добре до наступного загострення.
Ця форма остеомієліту триває звичайно роками або й усе життя.
ДІАГНОСТИКА.Усім пацієнтам з норицевою формою хронічного остеомієліту показана фістулографія. Вона дає можливість простежити за перебігом нориці, виявити в кістці порожнини, визначити розміри секвестрів. Фістулограму виконують шляхом уведення в норицевий хід контрастної масляної (йодоліпол) або водорозчинної речовини з подальшою рентгенографією.
Травматичний і вогнепальний хронічний остеомієліт ускладнює відкриті переломи і вогнепальні поранення. До них належать і ті форми остеомієліту, які розвиваються після металоостеосинтезу (спицевий остеомієліт).
Усі відкриті переломи чи вогнепальні поранення є інфікованими, але не всі ускладнюються остеомієлітом. Як свідчить досвід минулої війни, остеомієліт виникав у кожного четвертого пораненого, а при переломах кісток – у кожного другого.
КЛІНІКА.Травматичний і вогнепальний остеомієліт певною мірою відрізняється від гематогенного. При гематогенному остеомієліті інфекція поширюється із середини кістки назовні, при травматичному і вогнепальному – у зворотному напрямку. Гематогенний остеомієліт частіше спричинює моноінфекція, травматичний і вогнепальний – поліінфекція. При цих видах остеомієліту в тканинах часто є сторонні тіла, яких не буває при гематогенному остеомієліті. Травматичний і вогнепальний остеомієліт не супроводжуються значним погіршенням загального стану пацієнта, як це буває при гематогенному.
Клінічна картина травматичного вогнепального остеомієліту характерізується млявим, торпідним перебігом, що пов’язане з обмеженою зоною травмованої ділянки кістки.
Тривалий перебіг хронічного остеомієліту може бути причиною багатьох ускладнень, а саме: амілоїдозу внутрішніх органів, деформації кісток, порушення функції печінки, нирок дефіциту маси тіла, анемії, гіпопротеінемії, патологічних переломів, несправжніх суглобів, малігнізації стінок нориці.
Лікування вторинно-хронічного остеомієліту складне, тривале, супроводжується частими оперативними втручаннями.
Дата добавления: 2016-02-16; просмотров: 1157;
