Кормление больного через гастростому, илеостому
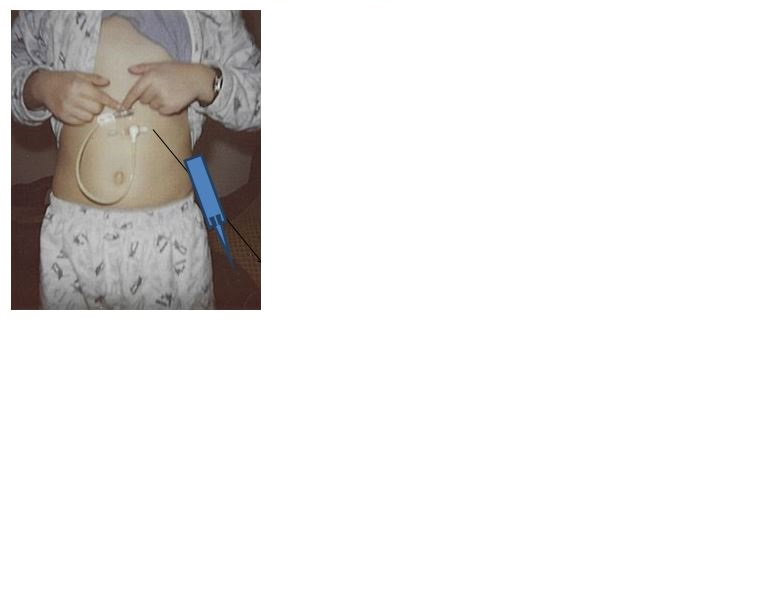
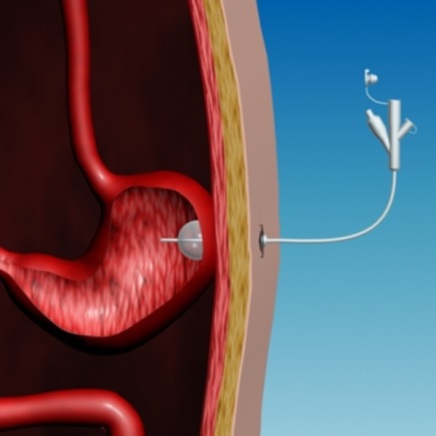
Гастростома – искусственно созданное (выполняется оперативно) отверстие, соединяющее полость желудка и окружающей средой, выведенное на переднюю брюшную стенку. Гастростома накладывается с целью спасения жизни пациентов с непроходимостью пищевода вследствие его рубцового сужения опухолей ожогов (рис. 84 а, б, в).
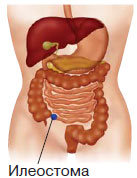
Илеостомия – хирургически выполненный стома, наложенная на подвздошной кишке (тонкий кишечник) (рис. 84 г).
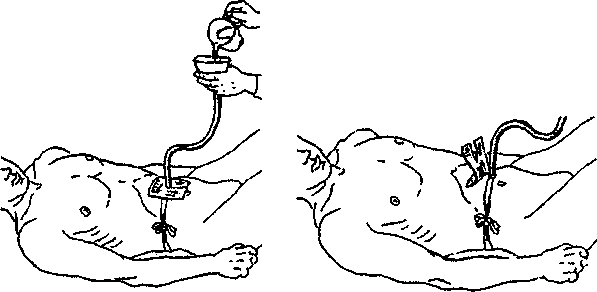
Оснащение: стерильная стеклянная воронка, стерильные салфетки, зажим, питательная смесь, перчатки, емкость для отходов класса Б.
Выполнение процедуры:
1. Придать пациенту высокое положение Фаулера
2. Вымыть руки, надеть перчатки.
3. Приготовить пищу.
4. Снять зажим с резиновой трубки
5. Вставить в отверстие резиновой трубки стеклянную воронку.
6. Дать пациенту пищу для пережевывания переложить ее в воронку.
7. Малыми порциями ввести в желудок пережеванную пациентом или специально приготовленную питательную смесь.
8. После кормления ввести небольшое количество воды.
9. Наложить зажим на дистальный конец зонда и закрепить его к одежде пациента.
10. Снять воронку и продезинфицировать.
11. Дать стакан с водой и лоток для обработки полости рта.
12. Снять перчатки, вымыть руки.
| www.skazhi-raku.net |
| www.ravnoepravo.ru |
| palliativ.ru |
| palliativ.ru |
Рисунок 84
Кормление больного через
а, б, в – гастростому, г - илестому
Парентеральное питание
Парентеральное питание – это способ введения питательных веществ в организм пациента путем внутривенной инфузии в обход желудочно-кишечного тракта.
Причиной назначения парентерального питания является невозможность использования перорального способа питания, т.е. пациент не может или должен принимать пищу через рот. Парентеральное питание назначают больным при непроходимости пищеварительного тракта в связи с опухолевым процессом, после операций на пищеводе, желудке или кишечнике, значительном истощении, коматозных состояниях (рис. 85).
Рисунок 85
Парентеральное питание
Любое парентеральное обеспечение организма питательными веществами должно соответствовать нескольким принципам:
· начало парентерального питания должно быть своевременным.
· парентеральное питание должно быть непрерывным, вплоть до полного восстановления самостоятельной трофической функции.
· адекватность как по объему, энергетической ценности, так и по оптимальному соотношению всех компонентов.
Различают 3 вида парентерального питания
· При полном парентеральном питании все питательные вещества вводятся в сосудистое русло в количествах, соответствующих потребностям организма (больной не пьет даже воду);
· При частичном (неполном) парентеральном питании основные питательные вещества (например, белки и углеводы) вводятся при проблемах, связанных с временным нарушением обмена веществ, при этом полностью или частично сохраняется энтеральное питание.
· При вспомогательном (дополнительном) парентеральном питании в качестве дополнения к энтеральному питанию при его недостаточности.
Для парентерального питания используются пищевые вещества в форме, адекватной метаболическим возможностям клеток: белки в виде смесей аминокислот (Гидролизат белка, Аминоплазмаль Е, Вамин, Полиамин, Альвезин и др.), жиры в виде тонких стабильных эмульсий (Липофундин, Интралипид, Липовеноз), углеводы в виде моносахаридов (глюкоза 10%, 20%, 40%). Парентеральное питание осуществляют через любую периферическую вену конечностей. Однако его удобнее всего проводить через катетер, введенный в подключичную вену, что снижает вероятность развития осложнений (флебиты и тромбофлебиты). Когда невозможно наладить внутривенную трансфузию, можно вводить питательные растворы внутрикостно (подвздошная, пяточная).
Введение средств парентерального питания следует начинать с раствора глюкозы с инсулином (1 ед. на 4–5 г сухого вещества глюкозы). После инфузии 200–300 мл раствора глюкозы подключают аминокислотный препарат или белковый гидролизат. В дальнейшем аминокислотную смесь или гидролизат белка вводят вместе с глюкозой, электролитами и витаминами. Аминокислоты, гидролизаты белка и 30% глюкозу целесообразно вводить со скоростью не более 40 капель в минуту.
Жировые эмульсии разрешается переливать вместе с растворами аминокислот и гидролизатами. Не рекомендуется их введение одновременно с электролитами, поскольку последние способствуют укрупнению жировых частиц и повышают риск жировой эмболии. Скорость введения жировой эмульсии вначале не должна превышать 10 капель в минуту. При отсутствии реакции скорость можно увеличить до 20–30 капель в минуту. На каждые 500 мл жировой эмульсии вводят 5000 ЕД гепарина.
Для своевременной коррекции парентерального питания используются клинические методы оценки эффективности питания:
1) масса тела (взвешивание);
2) центральное венозное давление;
3) почасовой диурез;
4) артериальное давление, пульс;
5) общее состояния больного.
Противопоказаниями к парентеральному питанию служат печеночная недостаточность, острая и хроническая недостаточность почек, тромбоэмболии, гипергидратация организма, недостаточность кровообращения.
Правильное проведение парентерального питания тяжелобольным - единственный путь обеспечения организма питательными веществами, участвующими в регуляции белкового, углеводного, жирового, водно-электролитного, витаминного обмена и кислотно-щелочного равновесия.
Дата добавления: 2016-03-15; просмотров: 3272;
