ГЛАВА 317. ОЖИРЕНИЕ
Джерольд М. Олефски (Jerrold М, Olefsky)
Способность запасать пищевую энергию в виде жира оказывается жизненно важной в условиях ограниченности и непостоянного поступления пищи. В отличие от гликогена или белка для накопления триглицеридов не требуется вода или электролиты, они откладываются в основном в виде чистого жира; эквивалент 1 г жировой ткани близок к полному теоретическому и составляет 9 ккал. В результате эффективного скопления энергии в жировой ткани человек с нормальной массой тела может полностью голодать в течение 2 мес. Однако для жителей западных стран нехватка продуктов питания нехарактерна. Скорее всего, они страдают от их избытка. Вследствие этого возможность накопления жира приобретает негативное значание для жизни в силу переедания и развивающегося в результате ожирения.
Определение и распространенность. Ожирение проще всего определяют по соотношению роста и массы тела. Один из методов заключается в сравнении массы тела со средними показателями для определенных роста и возраста. Так определяют относительную массу тела, что может привести к недооценке частоты ожирения, поскольку в США «средний» человек весит несколько больше, чем в других странах. Таблицы идеальной и желательной массы тела основаны на реальных оценках той величины, которая соответствует нормальной ожидаемой продолжительности жизни. Эти таблицы оказываются более полезными, если учитываются различия в телосложении. Альтернативный метод оценки ожирения заключается в расчете индекса массы тела или ИМТ (массы тела в килограммах, деленная на квадрат роста в метрах). Для лиц в возрасте 20—29 лет 85-я перцентиль ИМТ составляет 27,8 у мужчин и 27,3 у женщин. Несмотря на корреляцию относительной массы тела и ИМТ с содержанием жира в организме избыток массы может определяться либо мышечной, либо жировой тканью. Например, при таких измерениях к ожиревшим можно было бы отнести лиц с очень развитой мускулатурой. Тем не менее эти оценки тесно коррелируют с риском вредных последствий для здоровья и продолжительности жизни. Точнее оценить ожирение можно по плотности тела или с помощью методов изотопного разведения, но для рутинных целей эти методы непригодны. Другим подходом к оценке степени ожирения служит антропометрия. Определения толщины кожной складки на разных участках тела наряду с регистрацией роста, массы тела и возраста позволяют получить представление об этом параметре. Чаще всего ее толщину определяют над трехглавой мышцей и в подлопаточной области (см. гл. 71). С точки зрения здоровья, одни виды ожирения могут быть менее желательными, чем другие. Отложение жира в области талии, а также живота, как об этом свидетельствует высокое состояние окружностей талии и бедра, сопряжено с большим риском для здоровья, чем отложение жира на бедрах.
Термин «ожирение» означает избыток жировой ткани, но определить, что такое избыток, трудно. Оставляя в стороне эстетические соображения, ожирением предпочтительнее считать тучность любой степени, создающую угрозу здоровью. Границу между нормой и ожирением можно провести только приблизительно. Фрамингхемское исследование показало, что риск для здоровья создает 20 % превышение желательной массы тела. Согласительный комитет Национального Института Здоровья (США) по ожирению принял это определение и пришел к заключению, что опасность для здоровья создает 20 % увеличение относительной массы тела или ИМТ выше 85-й перцентили для лиц молодого возраста. Согласно этим критериям, ожирением страдают 20—30 % мужчин и 30—40 % женщин. Даже небольшое ожирение сопряжено со значительным риском для здоровья при диабете, гипертензии, болезнях сердца или других ассоциированных факторах риска.
Этиология. Если количество потребляемых калорий превышает их затраты, то избыток откладывается в жировой ткани и при сохранении положительного калорического баланса в течение продолжительного периода развивается ожирение; другими словами в балансе массы тела различают два компонента (потребление или затраты) и к ожирению может привести нарушение любого из них.
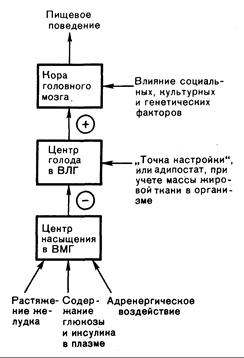
Рис.317-1. Регуляция пищевого поведения (схема).
Центр насыщения в вентромедиальной части гипоталамуса (ВМГ) считается ингибиторным, а центр голода в вентролатеральной части (ВЛГ) — стимуляторным. Подробности см. в тексте.
Регуляция пищевого поведения недостаточно выяснена. В какой-то степени аппетит регулируется определенными областями гипоталамуса: центром голода, расположенным в вентролатеральном ядре гипоталамуса, и центром сытости в вентромедиальном гипоталамусе. Кора головного мозга получает из центра голода сигналы, стимулирующие поиск пищи и аппетит (рис. 317-1), но этот процесс модулируется центром сытости, который посылает в центр голода ингибиторные импульсы. У животных разрушение центра голода сопровождается снижением потребления пищи, а центра сытости — перееданием и ожирением. На эти гипоталамические центры влияет целый ряд регулирующих факторов. Так, центр сытости активируется при повышении в плазме уровня глюкозы и/или инсулина, которое наступает после еды. В этой связи представляет интерес тот факт, что в вентромедиальном гипоталамусе содержатся рецепторы инсулина и он чувствителен к нему. Другим возможным фактором, ингибирующим аппетит, может служить вызываемое пищей растяжение желудка. На активность гипоталамических центров влияет и общая масса жировой ткани в организме. Другими словами, существует относительно фиксированная «точка настройки» аппарата, регулирующего содержание жира. Сдвиг этой точки вверх может определять частые рецидивы ожирения у лиц, уменьшивших массу тела. Каким образом устанавливается эта точка и как гипоталамус «ощущает» общие запасы жира в организме, неизвестно. Сигналами о количестве жировой ткани могли бы служить высвобождение глицерина из жировых клеток и восходящие нервные импульсы. Кроме того, гипоталамические центры чувствительны к катехоламинам и бета-адренергическая стимуляция ингибирует пищевое поведение. Это служит по крайней мере одним из объяснений анорексических эффектов амфетаминов.
В конечном счете, пищевое поведение контролируется корой головного мозга, причем импульсация, приходящая в кору из центра голода, — это только один из входов. На потребление пищи влияют также психологические, социальные и генетические факторы. У многих тучных лиц эти влияния имеют преобладающее значение; действительно, тучный человек обычно реагирует на внешние сигналы (такие, как время дня, социальное положение, запас и вкус пищи) сильнее, чем человек с нормальной массой тела.
Несмотря на то что наиболее частой причиной ожирения служит переедание, важную роль могут играть и другие факторы. Суточные калорические потребности составляют 31—35 ккал/кг; они выше у активных лиц и ниже у ведущих сидячий образ жизни. Общий калорический баланс явно модулируется физической активностью, и тучные обычно менее активны. Это может играть роль в поддержании избыточной массы тела, но само по себе вряд ли служит причиной ее заметного увеличения, скорее наоборот, именно тучность обусловливает снижение физической активности. Умеренное увеличение массы тела, часто происходящее в среднем возрасте, могло бы быть связано со снижением физической активности более прямо. Травмы или болезни, хронически ограничивающие активность человека, могут предрасполагать к увеличению его массы тела, если соответственно не уменьшить количество потребляемых калорий. Вероятно, наиболее важным фактором, ведущим к уменьшению энергетических затрат, служит сидячий образ жизни.
Полагают, что не только уменьшение расходования калорий, но и метаболические нарушения, связанные с чрезмерно эффективной их утилизацией, могут играть роль в патогенезе ожирения. За редкими исключениями, у тучных не удается обнаружить видимых нарушений метаболизма, хотя тонкие изменения могут и не улавливаться. Общие же энергетические затраты складываются из трех основных компонентов: основного обмена, термогенеза, вызываемого физической активностью, и тепловой реакции на прием пищи.
На долю основного обмена приходится 60—75 % расходуемых в течение суток калорий. Эту величину регистрируют в условиях термонейтральной среды у человека, находящегося в спокойном состоянии и в положении лежа после ночного голодания и через несколько часов после физического напряжения. Основной обмен следует выражать как функцию массы тела без жира (вычитают массу жировой ткани человека из общей массы тела), так как триглицериды метаболически инертны. При подобном расчете оказывается, что у большинства тучных основной обмен находится в пределах нормы. Необходимо, однако, проводить различие между статическим ожирением и реальным процессом увеличения массы тела. Если человек с нормальной массой тела потребляет гиперкалорийную пищу, его масса тела увеличивается меньше, чем можно было бы ожидать, 'исходя из избытка поступивших в организм калорий. Этот эффект наиболее выражен при потреблении углеводов и не проявляется в том случае, если избыток калорий обусловлен потреблением жира. Таким образом, человек, по-видимому, способен частично адаптироваться к хроническому избыточному потреблению углеводов и белка, и этот защитный эффект ограничивает увеличение массы тела. Отчасти эта адаптивная реакция связана с увеличением термогенеза, проявляющимся повышением основного обмена. Механизм адаптивного термогенеза неизвестен, но переедание углеводов или смешанной пищи приводит к повышению уровня трийодтиронина (Т3) в плазме со снижением уровня реверсивного Т3 (рТ3). При голодании происходит обратное: уровень Т3 снижается, а рТ3 — повышается. Тироксин (Т4) в Т3 превращается, главным образом, в печени; избыток пищи мог бы вызывать адаптивный термогенез за счет повышения концентрации Т3 в ущерб уровню Т4 и рТ3. В термогенной реакции на чрезмерное поступление пищи могло бы играть роль и усиление центральных или периферических симпатических импульсов, что приводит к опосредованному катехоламинами повышению расхода калорий с усилением термогенеза. Адаптивный термогенез может повысить обмен на 10—15 %, причем этот эффект наблюдается после 2—3-недельного периода гиперкалорийного питания. Скорость наступления и степень адаптивного термогенеза при ожирении при расчете на массу тела без жира те же, что и при нормальной массе тела. Подобно этому, увеличение основного обмена, нарушение метаболизма тиреоидных гормонов и тепловая реакция на введение катехоламинов в периоды переедания у тучных лиц и лиц с нормальной массой тела одинаковы.
Эффективность труда, или затраты калорий на стандартную физическую работу, при ожирении могут быть нормальными или повышенными, что зависит от вида выполняемой работы. Расход энергии на работу при ожирении превышает таковой с сухощавых лиц из-за дополнительных усилий, затрачиваемых на перемещение или удержание в нужном положении большей массы тела. При учете этого фактора эффективность труда у тучных лиц оказывается нормальной. Понятно, что нормальная или повышенная затрата калорий при физической работе не может играть роли в развитии ожирения.
Еще один важный аспект калорического баланса заключается в тепловой реакции на пищу, так называемый диетический термогенез. Он состоит из тепла, или энергии, затрачиваемой на усвоение и метаболизм пищевых продуктов. Тепло, выделяемое после приема пищевых веществ, представляет собой вид расходования калорий, которое оказывается большим для белка и меньшим для углеводов и жира. Тепловая реакция на смешанные продукты может покрывать 10—15 % потребляемых калорий, причем при ожирении она снижается. Это различие может быть связано с изменением скоростей потока через разные пути межуточного обмена с увеличением у тучных лиц тех энергетически более выгодных путей, которые ведут к депонированию калорий. Например, скорость утилизации глюкозы связана с величиной тепловой реакции при потреблении углеводных продуктов, а некоторое ее снижение при ожирении может быть обусловлено инсулинорезистентностью и замедлением скорости метаболизма глюкозы. Понятно, что даже небольшие различия в утилизации калорий, сохраняющиеся в течение многих лет, могут обусловить резко положительный калорический баланс. Однако, хотя и соблазнительно считать уменьшение тепловой реакции фактором патогенеза ожирения, результаты измерений получены при сравнении лиц с нормальной массой тела и с уже наступившим ожирением. В связи с этим связанные с ожирением изменения тепловой реакции на пищу могут быть вторичными по отношению к тучности, а не первичными. Еще более важен тот факт, что разница в тепловой реакции на пищу у лиц с ожирением и без него в большинстве случаев составляет примерно 30—50 ккал/сут. Столь малые различия можно легко нивелировать небольшим снижением потребления пищи и/или увеличением термогенеза, свя-,занного с физической работой. В связи с отсутствием этой нивелировки кажется более вероятным, что ожирение представляет собой результат нарушения сопряженности между потреблением и затратами энергии (а не простое следствие снижения энергозатрат).
Другой возможный процесс регуляции массы жировой ткани в организме связан с активностью липопротеинлипазы жировой ткани (ЛПЛЖТ). Этот фермент синтезируется в адипоцитах, секретируется во внеклеточное пространство и прикрепляется к внутренней поверхности сосудов вблизи эндотелиальных клеток. Именно здесь ЛПЛЖТ высвобождает жирные кислоты из триглицеридов, находящихся в крови богатых триглицеридами липопротеинов. Свободные жирные кислоты захватываются адипоцитами, превращаются в триглицериды и депонируются. Таким образом, ЛПЛЖТ принимает участие в депонировании избыточных калорий в жировой ткани. Согласно липопротеинлипазной гипотезе, в некоторых случаях ожирение обусловливается повышенным уровнем этого фермента, что приводит к предпочтительному депонированию «жировых» калорий. В пользу этой гипотезы говорит повышение уровня ЛПЛЖТ у тучных людей и грызунов. Еще более важно, что уровень фермента не нормализуется после уменьшения массы тела. Это представляет особый интерес, поскольку служит одним из немногих признаков ожирения, не исчезающих при уменьшении массы тела, и поэтому могло бы объяснить предрасположенность тучных лиц к восстановлению исходной массы тела после ее уменьшения.
Некоторые виды ожирения у животных явно имеют генетическую основу, но при ожирении у человека роль генетических факторов в большинстве случаев оценить трудно из-за влияния социальных факторов.
Вторичное ожирение. Гипотиреоз. Ожирение при гипотиреозе может быть результатом снижения потребностей в калориях. Однако истинное ожирение происходит лишь у небольшого числа больных гипотиреозом, и еще меньшее число лиц с ожирением страдают гипотиреозом. Неразборчивое назначение тиреоидных гормонов для лечения больных с ожирением нельзя приветствовать, их никогда не следует использовать, если не подтверждена гипофункция щитовидной железы.
Болезнь Кушинга. Эта патология редко служит причиной ожирения. При гиперадренокортицизме оно имеет характерные особенности: жир откладывается преимущественно на туловище, лицо становится округлым и лунообразным, и на шее или над ключицами появляются «жировые подушки».
Инсулинома. Гиперинсулинемия в результате инсулиномы иногда может сопровождаться ожирением в основном из-за усиленного потребления калорий, что связано с рецидивами гипогликемии. У большинства больных с островково-клеточными опухолями и гипогликемией ожирения не отмечается.
Гипоталамические нарушения. Синдром Фрелиха у мальчиков характеризуется ожирением и гипогонадотропным гипогонадизмом наряду с другими непостоянными признаками, такими как несахарный диабет, нарушения зрения и психическая отсталость. Передняя доля гипофиза обычно бывает не изменена, поэтому считают, что синдром обусловливается дисфункцией гипоталамуса. По всей вероятности, он включает в себя целый ряд накладывающихся одна на другую патологий, провоцирующих повреждение гипоталамуса, что в свою очередь вызывает переедание и снижение гонадотропной функции. Иногда опухоли гипофиза могут давить на гипоталамус.
К другим редким причинам ожирения относятся синдром Лоренса—Муна—Бидля, характеризующийся пигментным ретинитом, психической отсталостью, деформациями черепа, поли- и синдактилией, и синдром Прадера—Вилли, который проявляется гипотензией, отсталостью психического развития и предрасположенностью к сахарному диабету. При том и другом синдроме развиваются также ожирение и гипогонадизм, который считают результатом повреждения гипоталамуса.
Морфологические последствия. Избыток жировой ткани депонируется под кожей, вокруг всех внутренних органов, в сальниках и во внутримышечных пространствах. У тучных лиц, судя по увеличению размеров почек, сердца, печени и массы скелетных мышц, увеличивается и «тощая» масса тела. При выраженном ожирении обычно происходит жировая инфильтрация печени.
Размер и количество адипоцитов. Тучных лиц пытались подразделить на группы в зависимости от гипертрофии либо от гиперплазии адипоцитов. Подобная классификация основывалась на результатах экспериментов, свидетельствующих о том, что у некоторых видов грызунов и у человека способность увеличивать число адипоцитов ограничена периодом младенчества и, вероятно, пубертата. Таким образом, к моменту достижения половой зрелости способность увеличивать число адипоцитов снижается, после чего масса жировой ткани увеличивается в основном за счет увеличения размера жировых клеток. При выраженном ожирении увеличиваются как размеры, так и число адипоцитов, а при их особенно выраженной гиперплазии ожирение обычно развивается уже в раннем возрасте. При легкой или умеренной степени ожирения преобладает гипертрофия адипоцитов, причем ожирение наступает обычно только в зрелом возрасте. При уменьшении массы тела уменьшаются только размеры, но не число адипоцитов. Результаты этих наблюдений легли в основу концепции «критического периода» в раннем детстве, когда формируется окончательное число жировых клеток, после чего оно уже не может измениться. Это означает, что изменение числа адипоцитов может быть индуцировано только во время «критического периода». Однако концепция резко ограниченного критического периода для объяснения гиперплазии адипоцитов верна лишь отчасти. При индукции выраженного ожирения у взрослых крыс увеличиваются как число, так и размеры жировых клеток. Гиперцеллюлярность жировой ткани отмечается иногда и у человека, у которого ожирение развилось в зрелом возрасте.
Таким образом, хотя чрезмерное потребление пищи может сопровождаться гипертрофией существующих адипоцитов в любом возрасте, в детстве и отрочестве есть периоды, в которые избыточное питание с наибольшей вероятностью вызывает образование новых жировых клеток. Более того, даже в зрелом возрасте могут образовываться новые адипоциты, если переедание окажется достаточным для того, чтобы до какого-то предела увеличить размеры предсуществующих клеток. Действительно ли «вновь образованные» адипоциты представляют собой «новые клетки» или происходит простое заполнение липидами ранее невидимых преадипоцитов, образовавшихся еще в раннем детстве, неизвестно. Независимо от причины или времени развития ожирения (гипертрофия адипоцитов с их гиперплазией или без нее) последующее уменьшение массы тела сопровождается уменьшением только размеров существующих жировых клеток, а не их числа. Таким образом, как только формируется определенный комплект адипоцитов, их число фиксируется и не уменьшается.
Метаболические последствия. Ожирение имеет существенное значение для проблемы сахарного диабета и разных типов гиперлипопротеинемии в основном из-за влияния на секрецию инсулина и чувствительность к нему.
Гиперинсулинемия/инсулинорезистентность. Усиленная секреция — характерная черта ожирения. Она определяется как в исходном состоянии, так и при воздействии разнообразных инсулиногенных веществ. Степень ожирения коррелирует с выраженностью гиперинсулинемии, особенно с исходным уровнем инсулина. У некоторых тучных лиц на фоне гиперинсулинемии определяется гипергликемия или даже явный диабет. Сочетание гипер- или эугликемии и гиперинсулинемии свидетельствует, как и снижение гипогликемических реакций на инсулин при ожирении, об инсулинорезистентности. Ее можно было бы объяснить продукцией бета-клетками аномального инсулина, антагонистами инсулина в крови или нечувствительностью к нему тканей. Поскольку ни аномальные секреторные продукты островковых клеток, ни антагонисты инсулина в крови не найдены, считают, что инсулинорезистентность при ожирении обусловлена в основном нечувствительностью тканей. Первый этап действия инсулина на клетки заключается в его связывании клеточной поверхностью в тканях-мишенях. Клетки животных и человека с ожирением содержат меньшее число рецепторов инсулина, что, несомненно, играет роль в патогенезе инсулинорезистентности. Однако имеют значение и другие факторы. Увеличенные адипоциты у крыс с ожирением не только снабжены меньшим числом инсулиновых рецепторов, но в еще большей степени нарушена их способность метаболизировать глюкозу, что свидетельствует о существенном биохимическом дефекте дистальнее рецепторного механизма. Аналогичный пострецепторный дефект существует, вероятно, и в других тканях-мишенях инсулина, таких как мышцы и печень. У лиц, страдающих ожирением, инсулинорезистентность обусловлена сочетанием рецепторного и пострецепторного дефектов в действии гормона. У тучных лиц с легкой степенью гиперинсулинемии и инсулинорезистентностью ослабление действия инсулина связано преимущественно с уменьшением числа инсулиновых рецепторов. По мере усугубления инсулинорезистентности все большее значение приобретает пострецепторный дефект, и у человека с наиболее выраженной инсулинорезистентностью именно он становится ее основной причиной.
Сахарный диабет (см. также гл. 327). Несмотря на то что диабетом страдают лишь небольшое число тучных лиц, обратного вывода не следует. Инсулинонезависимый диабет, или диабет II типа, в США определяется примерно у 90 % всех больных диабетом, а 80—90 % из них страдают ожирением. Оно служит важным патогенетическим фактором в основном за счет индукции инсулинорезистентности, усугубляет течение диабета и часто становится менее выраженным после уменьшения массы тела.
Гиперлипопротеинемия (см. также гл. 315). Большая часть холестерина плазмы входит в состав фракции липопротеинов низкой плотности (ЛПНП), а большая часть триглицеридов натощак—в состав фракции липопротеинов очень низкой плотности (ЛПОНП). Корреляция между ожирением и повышенным уровнем ЛПНП в лучшем случае умеренная, особенно если ввести поправку на возраст. Общее содержание холестерина в организме при ожирении увеличено, что обусловлено в основном запасами холестерина в жировой ткани. Кругооборот холестерина может быть ускорен, что сопровождается усилением его экскреции с желчью. Это может объяснять увеличение частоты образования желчных камней. Более заметное влияние ожирение оказывает на метаболизм ЛПОНП. Часто выявляется гипертриглицеридемия, причем с ее выраженностью коррелирует степень ожирения. Повышенный уровень триглицеридов обусловливается увеличенной печеночной продукцией ЛПОНП без нарушения процессов их удаления из плазмы. Как уже упоминалось, уровень инсулина в плазме повышен, особенно в крови воротной вены. Гиперинсулинемия может способствовать ускорению синтеза и секреции ЛПОНП печенью. Кроме того, при ожирении ускоряется кругооборот свободных жирных кислот (СЖК) в плазме, а их экстракция печенью обеспечивает синтез в ней триглицеридов важным предшественником. Таким образом, гипертриглицеридемия при ожирении может быть вторичной по отношению к усилению печеночной секреции ЛПОНП, связанному с гиперинсулинемией и увеличением доступности СЖК.
Проявления и осложнения. Выраженное ожирение служит источником механического и физического стресса, который усиливает или вызывает ряд нарушений, включая остеоартрит (особенно бедренный) и ишиас. Учащаются также случаи варикозного расширения вен, тромбоэмболий, вентральных и диафрагмальных грыж, а также холелитиаза.
Гипертензия. У лиц с выраженным ожирением при измерении артериального давления с помощью надувной манжетки обычного размера получают ошибочно завышенные значения, поэтому при ожирении всегда следует использовать манжетку большего размера. Между гипертензией и ожирением даже при точной регистрации артериального давления существует тесная корреляция. Механизм, посредством которого ожирение вызывает гипертензию, неясен, но периферическое сосудистое сопротивление, как правило, остается в пределах нормы, тогда как объем крови увеличивается. При уменьшении массы тела снижается и системное артериальное давление независимо от изменений натриевого баланса.
Гиповентиляционный синдром (синдром Пикквика). Гиповентиляционный синдром с ожирением — это гетерогенная группа состояний, проявляющихся по-разному. Сонливость при ожирении отражает состояние апноэ во время ночного сна. В этом случае после его наступления обструкция верхних дыхательных путей вызывает гипоксемию и гиперкапнию, из-за которых больной пробуждается и у него восстанавливается нормальное дыхание. В течение ночи число этих эпизодов бывает большим, что обусловливает хроническое недосыпание и сонливость в дневное время. Причиной периодической закупорки верхних дыхательных путей считают сочетание тучности с расслаблением во время сна мышц глотки. Иногда эти эпизоды становятся угрожающими жизни, поскольку вызывают серьезные аритмии сердца, поэтому требуется продолжительное лечение, а иногда и трахеостомия. Хроническая гиповентиляция в дневное время обычно не столь выражена, как во время ночного сна, и может быть результатом нарушений в центрах регуляции дыхания. У больных с гиповентиляцией дыхательная реакция на гиперкапнию и гипоксию снижена, поэтому у них часто развиваются выраженные гиперкапния и гипоксемия в результате снижения исходной вентиляции; кроме того, в силу действия механических факторов может нарушаться сопряжение между вентиляцией и перфузией легких. В тяжелых случаях развиваются полицитемия, легочная гипертензия и легочное сердце. Уменьшение массы тела до появления необратимых изменений в сердце должно приводить к ликвидации всех этих изменений. У некоторых тучных лиц с остановкой дыхания во время сна и повышенной сонливостью гиповентиляции в дневное время не наступает, а дыхательные реакции на гипоксию и гиперкапнию остаются в пределах нормы. С терапевтической Целью при гиповентиляционном синдроме лицам с ожирением назначают прогестины, поскольку у здорового человека они усиливают дыхательную реакцию на гиперкапнию и гипоксию. Медроксипрогестерон в этих случаях увеличивает вентиляцию, улучшает состояние сердца и ослабляет выраженность эритроцитоза, но обструктивная остановка дыхания во время сна сохраняется.
Функция надпочечников. Несмотря на то что болезнь Кушинга и простое ожирение обычно можно дифференцировать по клиническим проявлениям, иногда оказываются необходимыми и данные лабораторных исследований. При этом может возникнуть путаница, ибо при ожирении суточная экскреция 17-гидроксикортикоидов с мочой часто повышена. Реже повышается и уровень кортизола в плазме. При ожирении после введения дексаметазона обычно уменьшается содержание кортикостероидов, но иногда функция коры надпочечников подавляется не полностью, что существенно затрудняет дифференциальную диагностику (см. также гл. 325).
Гормон роста. Секреторные реакции гормона роста на различные стимулы, такие как гипогликемия, физическая нагрузка и введение аргинина, ослаблены; голодание также вызывает меньшее, чем в норме, повышение его уровня в плазме.
Атеросклероз. Ожирение представляет собой фактор риска развития ишемической болезни сердца и инсульта. Большая доля этого риска обусловлена сопутствующими гипертензией, гиперлипопротеинемией и диабетом. Тем не менее даже при исключении этих факторов остается меньший, но все же дополнительный риск, который можно отнести за счет ожирения как такового.
Лечение. После уменьшения массы тела гиперинсулинемия, инсулинорезистентность, выраженность диабета, гипертензия и гиперлипидемия могут уменьшаться. Их уменьшение весьма существенно и стойко, если поддерживать достигнутую массу тела. В процессе ее снижения постепенно опустошаются все запасы жировой ткани. Иногда это вызывает нежелательные косметические эффекты. Предложено много способов избирательного уменьшения жировых депо в определенных участках тела, но ни один из них неэффективен.
Методы уменьшения массы тела. При вторичном ожирении задача заключается в купировании основного заболевания. Особого внимания требует проблема массы тела при первичном ожирении.
Диета. Ограничение калорий — краеугольный камень при любом методе уменьшения массы тела. С точки зрения больного и врача, это малоперспективное и очень трудное дело. Основные принципы просты. Если потребление калорий меньше их затрат, то должны расходоваться Депонированные (преимущественно в виде жира) калории. В целом дефицит в 7700 ккал приводит к потере примерно 1 кг жира. Исходя из суточных потребностей человека в калориях (примерно 30—35 ккал/мг), можно рассчитывать суточный дефицит, необходимый для достижения необходимой скорости уменьшения массы тела.
Ограничение питания может колебаться от полного голодания до небольшого снижения калорийности продуктов, и эти подходы следует рассмотреть порознь. Рекомендации по диете наиболее эффективны, если они конкретны и согласуются с образом жизни больного. Диетсестра или соответственно подготовленный другой медицинский работник должны расспросить больного и рассчитать среднее суточное потребление калорий, выяснить его вкусы и характер питания. Рекомендуемое при ограничении диеты количество калорий следует определять по отдельным продуктам, подробно объяснив все это больному. Зачастую врачу приходится балансировать между степенью диетических ограничений и возможным отказом больного от лечения. Чем более ограничена диета, тем быстрее уменьшится масса тела, но и тем чаще и быстрее при этом больной нарушает предписания врача. Целесообразно назначать такую диету, которая не слишком влияет на комфорт больного и обеспечивает умеренное, но постоянное уменьшение массы тела.
В США разработка схем диетического питания превратилась в многомиллионный бизнес. Каждый производитель при этом заявляет, что присутствие или отсутствие определенных пищевых продуктов обеспечит более эффективное уменьшение массы тела. Однако заявления о том, что один источник калорий в той же гипокалорийной диете более эффективен, нежели другой, малодоказательны. Взаимопонимание больного и врача на фоне обучения и поддержания усилий больного обещает больший успех, чем те или иные компоненты диеты. Основное достоинство «изощренных» диет заключается в том, что больной обычно желает попробовать их, по крайней мере вначале, и зачастую его легче бывает склонить к лечению. Вероятно, более обещающа (естественно, при убежденности в безвредности определенной диеты) тактика гибкой лечебной программы. Тем не менее необходимо отказаться от диет, резко обедненных каким-либо важным источником питания. Например, диеты с крайне низким содержанием углеводов при заданной калорийности, по определению, содержат большое количество жира, что в зависимости от его вида может спровоцировать гиперхолестеринемию. Ценность низкоуглеводной диеты заключается в том, что она вызывает кетоз (кетоновые тела оказывают центральное анорексическое действие). Это явилось некоторым основанием для широкой рекламы жидких или порошковых белковых диет. Их называют вариантом поста, сохраняющим белок, причем утверждается, что они обеспечивают возможность длительного ограничения калорийности без развития отрицательного азотистого баланса. Эти утверждения не имеют доказательств. Отсутствуют также данные о том, что они обусловливают большее уменьшение массы тканей, чем смешанные диеты равной калорийности. Калория остается калорией независимо от того, получена она из белка, углевода или жира. Более того, сообщалось о случаях смерти здоровых в других отношениях лиц, участвующих в таких долговременных диетических программах даже под медицинским наблюдением. Это сочли результатом того, что в состав некоторых из диет входит преимущественно белок с низкой биологической ценностью. В состав других очень низкокалорийных диет входят продукты, обеспечивающие 350—800 ккал/сут с 40—80 г высококачественного белка. Остальные калории приходятся на долю углеводов и жира. В состав этих диет или в виде специальных добавок включаются витамины и микроэлементы. Соблюдение этих очень низкокалорийных диет приводит к быстрому уменьшению массы тела, но к их помощи не следует прибегать как к единственному источнику калорий в течение более 6 нед. В отсутствие сопутствующих заболеваний, таких как подагра, почечная недостаточность, сердечные аритмии и др., соблюдение этих диет безопасно, если это происходит под наблюдением врача.
До начала лечения целесообразно объяснить больному, что после перехода на ограниченную диету вначале масса тела резко уменьшается в основном вследствие потери жидкости, но что столь быстрое ее уменьшение не будет постоянным. Подобно этому, положительные изменения в балансе жидкости иногда могут маскировать уменьшение жировой массы, в чем, к удовлетворению больного, можно убедиться, периодически проверяя толщину кожной складки. Для лечения предложено и полное голодание. В отсутствие подагры, почечной недостаточности и сопровождающегося кетозом диабета кратковременное (в течение 2—3 дней) голодание обычно хорошо переносится больными. Во время голодания постоянно развиваются кетонемия и гиперурикемия, но они редко приводят к ацидозу или подагре. Из-за этих потенциальных осложнений полное голодание необходимо проводить только под наблюдением врача. Вероятно, наиболее полезно полное голодание в качестве мотивационного средства перед началом диетической программы или в случае прекращения уменьшения массы тела. Даже если она в период кратковременного голодания уменьшается в основном за счет жидкости, это может ободрить отчаявшегося больного и побудить его согласиться на долговременную программу лечения.
Основная трудность в лечении заключается не в уменьшении массы тела, а в удержании ее на сниженном уровне. При достаточно тяжелой и длительной работе врача большинству больных в конце концов удается уменьшить массу тела. К сожалению, однако, только немногие больные могут постоянно поддерживать достигнутый уровень. Ожирение — это нарушение питания, и механизмы ее развития не прекращают функционировать под влиянием ограниченного потребления пищи.
Модификация поведения. Понимая всю сложность проблем, приходится тем не менее разрабатывать способы изменения аномального пищевого поведения тучных лиц. Результаты многих исследований показывают, что лица, страдающие ожирением, слабее реагируют на внутренние сигналы, регулирующие пищевой поведение (сокращение желудка, чувство страха, предшествующий прием пищи), нежели лица без ожирения. И наоборот, на внешние сигналы, такие как вкус, запах пищи, сервировка стола, обилие пищи, тучные лица реагируют сильнее. Учитывая этот факт, можно было бы попытаться изменить пищевое поведение, меняя характер и природу внешних стимулов. В этом заключается основная предпосылка подходов к модификации поведения, направленного на уменьшение массы тела.
Начинают с того, что тщательно выясняют привычки человека в отношении времени приема пищи, его продолжительности, места (ресторан, обеденный семейный стол или стоя у открытого холодильника), сопутствующих занятий (просмотр телевизионных программ, чтение, отдых), эмоций, сотрапезников (родственники, друзья или в одиночку) и, наконец, сорта и количества принимаемой пищи. Обсудив все эти вопросы, врач и пациент разрабатывают план необходимых изменений поведения с тем, чтобы исключить или ослабить действие тех привычек, которые обусловили или поддерживают неправильное пищевое поведение. Например, если прием пищи сопровождает какие-то эмоциональные состояния, то следует попытаться заменять его другой деятельностью при этих состояниях; если пациент часто закусывает легкодоступными запасами продуктов (из холодильника, открытой вазочки с печеньем и др.), ему следует посоветовать есть только сидя за столом на постоянном месте; если он часто ест в одиночестве, смотря телевизор, ему рекомендуют отказаться от этой привычки. Можно было бы привести многочисленные примеры и других конкретных и общих мероприятий. Результаты модификации поведения свидетельствуют о том, что больным удается длительно поддерживать уменьшенную массу тела, если только они действительно усвоили новые привычки.
Физическая нагрузка. Физическим нагрузкам отводится определенное место в любых программах, направленных на уменьшение массы тела. Однако нужно отчетливо представлять себе значение таких нагрузок для калорического баланса. Даже не слишком малая суточная нагрузка может не настолько увеличивать затраты калорий, чтобы существенно изменить начальную скорость уменьшения массы тела (табл. 317-1). Это не значит, что нагрузки неважны, так как даже умеренное повышение затрат калорий может заметно и надолго изменить энергетический баланс, если только физическая работа выполняется регулярно. Например, ежедневное повышение затрат на 300 ккал в течение 4 мес могло бы обеспечить уменьшение массы тела на 4,5 кг. Еще важнее, что включение регулярных нагрузок в общую программу увеличивает шансы на сохранение массы тела на достигнутом уровне.
Таблица 317-1. Энергетические эквиваленты пищевых калорий, выраженные в минутах физической активности
| Пищевые продукты | Калорийность, к к ал | Физическая нагрузка | ||||
| ходьба' | езда на велосипеде2 | плавание' | бег4 | наклоны5 | ||
| Крупное яблоко | ||||||
| Бекон, два ломтика | ||||||
| Пиво, один стакан | ||||||
| Бутерброд | ||||||
| Газированный напиток, один стакан | ||||||
| Сырая морковь (одна штука) | ||||||
| Творог, одна столовая ложка | ||||||
| Жареный цыпленок, 1/2 грудки | ||||||
| Небольшие булка, кусок шоколада | ||||||
| Яичница из одного яйца | ||||||
| Ветчина, два ломтика | ||||||
| Мороженое, 160 г | ||||||
| Майонез, одна столовая ложка | ||||||
| Снятое молоко, один стакан | ||||||
| Взбитые сливки | ||||||
| Апельсин средних размеров | ||||||
| Блин со сладкой подливкой | ||||||
| Зеленый горошек, 1/2 чашки | ||||||
| Пицца с сыром, 1/4 | ||||||
| Сушеный картофель в ломтиках, | ||||||
| один пакет | ||||||
| Сэндвичи | ||||||
| Гамбургер | ||||||
| Рыбный салат (с тунцом) | ||||||
| Шербет, 160 г |
' Энергетическая ценность для человека с массой тела 70 кг составляет 5,2 ккал/мин при скорости примерно 5,5 км/ч.
2 Энергетическая ценность составляет 8,2 ккал/мин.
3 Энергетическая ценность составляет 11,2 ккал/мин.
4 Энергетическая ценность составляет 19,4 ккал/мин.
5 Энергетическая ценность составляет 1,3 ккал/мин.
Лекарственные средства. Для лечения часто используют лекарственные средства двух групп: аноректики и тиреоидные гормоны^ Введение в общую его программу L-тироксина или трийодтиронина пользы не приносит. Они не способствуют уменьшению жировой ткани и, если и оказывают какое-то действие, то усиливают потерю мышечной массы, вызывая отрицательный азотистый баланс. У восприимчивых лиц они могут оказывать кардиотоксическое действие. Таким образом, в отсутствие гипотиреоза нет и места тиреоидным гормонам при лечении больных с ожирением.
К основным аноректикам относятся амфетаминоподобные средства, действующие, по всей вероятности, на уровне гипоталамуса. В некоторых случаях они могут оказывать умеренное действие, способствуя кратковременному уменьшению массы тела. Однако их эффект кратковременный, и их пользу ограничивают проблемы привыкания, наркомании и общей перегрузки лекарственными препаратами. К диэтилпропиону и фенфлурамину привыкание выражено слабее, поэтому они несколько более полезны. Однако ни одно из этих средств не купирует основных нарушений, поэтому они мало помогают удерживать достигнутую массу тела.
В качестве дополнительного средства лечения пытались использовать хорионический гонадотропин человека, но его эффективность не доказана. Успех при его использовании был связан, по-видимому, с одновременным соблюдением низкокалорийной диеты, частыми контактами с врачом и эффектом плацебо.
Шунтирование тощей и подвздошной кишки. Хирургический обход тонкого кишечника — эффективное средство уменьшения массы тела у лиц с патологическим ожирением. Однако этот способ не может широко применяться: к его помощи следует прибегать только в лечебных учреждениях, укомплектованных квалифицированным персоналом, способным к регулярному систематическому и длительному уходу за больным.
Чаще всего операция заключается в наложении анастомоза конец в конец или конец в бок между примерно 38-сантиметровым проксимальным отрезком тощей кишки и 10-сантиметровым дистальным отрезком подвздошной. Вначале больной худеет быстро, но через 18—24 мес масса его тела выходит на плато. Несмотря на то что худеют все больные, но идеальная масса тела достигается у немногих. В среднем масса тела уменьшается примерно на 30—50 % от исходной, и после стабилизации все еще примерно на 50 % превышает норму. Несмотря на то что после операции в какой-то степени нарушается всасывание пищи, похудание в основном обусловливается снижением ее потребления.
Большинство клиник, в которых выполняется эта операция, подбирают лиц с избытком массы тела не менее чем 50 кг, которые неоднократно безуспешно лечились консервативно. Послеоперационные осложнения заставляют обычно исключать лиц в возрасте старше 50 лет и психически неполноценных.
Общая хирургическая смертность составляет 0,5—7,8 % (в среднем 4 %). Эти результаты находятся в обратной зависимости от опытности хирурга. Основные послеоперационные осложнения связаны с инфицированием раны и тромбоэмболией. Нередко развиваются цирроз и печеночная недостаточность, нефролитиаз, нарушения электролитного равновесия, холелитиаз и артрит (табл. 317-2). Тяжелая патология печени наступает, вероятно, у 5 % оперированных, более легкие нарушения печеночной функции регистрируются чаще. Долговременные последствия таких сравнительно легких нарушений неизвестны. К возможным причинам патологии печени после шунтирования относятся: 1) недостаточность белка и особенно незаменимых аминокислот; 2) накопление гепатотоксичных вторичных солей желчных кислот и 3) выделение отключенной частью кишечника каких-то неизвестных токсичных веществ. Гипокалиемия, скорее всего, бывает обусловлена диареей. Нарушение процессов всасывания может сопровождаться постоянным дефицитом кальция и магния, что требует соответствующих добавок к диете. Определенную роль в нарушении минерального обмена может играть также транзиторное снижение уровня 25-гидроксивитамина D в плазме. Нефролитиаз регистрируется почти у 30 % оперированных. Он обусловливается гипероксалурией, развивающейся вследствие нарушения всасывания кальция. В этих случаях следует дополнительно назначать кальций и уменьшить прием оксалатов. Примерно у б % больных развивается мигрирующий полиартрит, обусловленный, вероятно, циркулирующими в крови иммунными комплексами. В настоящее время операцию шунтирования производят редко, отчасти из-за решения многих страховых компаний не выплачивать за нее компенсацию.
Операции на желудке. Гастропластика заключается в формировании небольшой верхней полости, соединяющейся с более крупным нижним желудочным карманом узким каналом диаметром 1—1,5см. Операция шунтирования сводится к выключению 90 % полости желудка снизу и соединению оставшихся 10 % с кишечником путем гастроеюностомии позади ободочной кишки. Обе операции, способствуя замедлению опустошения желудка и обеспечивая чувство его наполнения после приема небольшого количества пищи (из-за уменьшения полости), заставляют больного меньше есть. Степень похудания после этих операций сравнима с таковой после операции шунтирования тонкого кишечника, но они не сопровождаются осложнениями, связанными с нарушением процессов всасывания, диареей и дисфункцией печени. Если в дальнейшем потребуется восстановить нормальные анатомические взаимоотношения, это можно сделать. В связи с этим гастропластику часто производят при хирургической коррекции патологического ожирения, особенно в связи с уменьшением количества операций по шунтированию кишечника.
Таблица 317-2. Осложнения хирургического анастомоза
| Осложнения | Процент |
| Ранние | |
| Периоперационная смертность | 2—6 |
| Тромбоэмболическая болезнь | 1—5 |
| Инфицирование раны | 2—5 |
| Почечная недостаточность | |
| Некупируемые тошнота и рвота | |
| Расхождение швов | 1—3 |
| Поздние | |
| Камни мочевыводящих путей | 3—10 |
| Выраженное нарушение электролитного равновесия | 5—8 |
| Острый холецистит | 0—5 |
| Прогрессирующая патология печени | 2—4 |
| Кишечная непроходимость | |
| Пептические язвы | 1—2 |
| Остеопороз | |
| Туберкулез | |
| Менее серьезные | |
| Диарея | |
| Слабость | |
| Гипокалиемия | |
| Гипопротеинемия | |
| Рвота | |
| Жажда | |
| Гипокальциемия | |
| Артралгии | |
| Грыжи операционного шва | |
| Гиперурикемия | Меньше 10 |
| Анемии | Меньше 10 |
Заключение. В большинстве случаев ожирение представляет собой нарушение питания, поэтому надежда на долговременный успех лечения связана в основном с выяснением причин переедания. Не существует единого этиологического фактора, у разных лиц ожирение обусловливается разными причинами. В настоящее время существуют разнообразные способы вызвать начальное уменьшение массы тела. К сожалению, начальное похудание не представляет собой истинной цели лечения. Проблема заключается в том, что у большинства лиц с ожирением в конце концов восстанавливается исходная масса тела. В настоящее время основная задача состоит в том, чтобы найти эффективные средства поддержания уменьшенной массы тела. Этой задаче наиболее отвечают способы модификации поведения, если они осуществляются профессионально и неуклонно. По мере накопления сведений о «точке настройки», или адипостате, и о факторах, регулирующих ее, могут появиться другие терапевтические подходы, обеспечивающие долговременную коррекцию аномального характера питания.
Дата добавления: 2016-03-05; просмотров: 846;
