ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ МЯГКИХ ТКАНЕЙ И КОСТЕЙ ЛИЦА 6 страница
Дифференциальная диагностика гигантоклеточных опухолей должна основываться на данных клинического обследования, лучевых методов диагностики, патогистологиче-ского исследования. При этом необходимо помнить, что нельзя полностью полагаться на какой-либо один метод, переоценивая его возможности, и пренебрегать другими. Только комплексный подход к диагностике этих опухолей позволяет в короткие сроки установить правильный диагноз и провести необходимое лечение.
Лечение хирургическое — удаление образования с резекцией соответствующего фрагмента нижней челюсти с нарушением или без нарушения ее непрерывности.
Операции типа выскабливания не показаны.
Эффективность хирургического лечения детей с ЦГКО нижней челюсти обеспечивается своевремен-
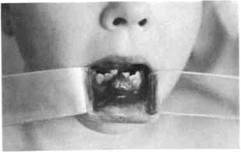
Рис. 12.27. Центральная гигантоклеточная репаративная гранулема фронтального отдела нижней челюсти.
ным удалением опухоли с одномоментной костной пластикой, проведением ортодонтического лечения и рационального протезирования в оптимальные сроки. К особой группе следует отнести детей с вовлечением в патологический процесс фронтального отдела альвеолярного отростка и переднего отдела твердого неба, что требует радикального оперативного вмешательства.
Больным с поражением верхней челюсти показано удаление образования с частичной или полной резекцией челюсти внутриротовым доступом.
Десмопластическая фиброма. Эта первичная опухоль кости челюсти названа десмопластической фибромой из-за ее подобия десмоидам — соединительнотканным новообразованиям, развивающимся из сухожильных и фасциально-апоневро-тических структур с инфильтрирующим ростом.
Опухоль преимущественно обнаруживают у детей до 5 лет, чаще у мальчиков, и в большинстве случаев она локализуется в нижней челюсти.
Клиническая картина. Десмопластическая фиброма характеризуется солитарным очагом в одной челюсти. Развитие опухоли начинается внезапно, безболезненно, без внешней ясной причины, временного замедления или приостановки рос-
та. Опухоль растет у детей младшего возраста очень быстро и в течение 1—2 мес достигает значительного размера. Чаще опухоль выявляется в течение первого месяца, вначале в виде небольшого выбухания.
Изменение кожи над опухолью зависит от ее размера. При небольших опухолях кожа не изменена, при больших — истончена, бледновато-синюшного цвета. Изменения кожи не имеют такой степени выраженности, как при остеогенных саркомах, когда кожа становится блестящей, лоснящейся, горячей на ощупь, с резко развитой венозной сетью.
В поздних стадиях опухоль неподвижно спаяна с костью, плотно-эластичная, малоболезненная при пальпации. Поверхность ее в большей части случаев гладкая, реже крупнобугристая. Слизистая оболочка, покрывающая опухоль, истончена, бледноватая или багрово-синюшного цвета. Переходная складка в зависимости от размера и распространения опухоли свободна или сглажена.
Рентгенологически десмопласти-ческую фиброму нижней челюсти обнаруживают в виде нечетко очерченного, неправильно-округлой или овальной формы, малоинтенсивного однородного образования, расположенного на кости. К моменту выявления опухоли имеются изменения кортикальной пластинки. Процессы деструкции приводят к неравномерному истончению в области нижнего края челюсти. При этом наблюдается «бахромчатый периостит» — результат реактивного ос-теогенеза. Иногда реактивные костные образования окаймляют растущую опухоль по периферии, создавая так называемую картину пери-остального козырька. Эти изменения в кости не соответствуют клиническим данным, при которых обнаруживается большая, плотная и неподвижная опухоль.
При десмопластической фиброме верхней челюсти рентгенологическая картина однообразна: видна тень без резко выраженной границы в виде полоски разрежения или склеротического ободка, гомогенная тень может иметь в центре участки просветления.
Диагностика. Важно установить отличие десмопластической фибромы от саркомы и воспалительных процессов. Наиболее сложной остается дифференциальная диагностика от остеогенной саркомы: интенсивность роста у детей при десмопластической фиброме и остеогенной саркоме одинаковая. Возраст проявления различен — десмопла-стическая фиброма зубов чаще обнаруживается у детей в 4—5 лет, ос-теогенная саркома в более старшем возрасте (в 10—12 лет). При десмопластической фиброме подвижность зубов не выявляется, при остеогенной саркоме зубы подвижны. Болевой синдром при десмопластической фиброме отсутствует, а при остеогенной саркоме возможны боли, приобретающие со временем стойкий характер. Общее состояние ребенка в первом случае почти не изменяется, во втором рано определяются признаки интоксикации.
Рентгенологически при десмопластической фиброме определенный сегмент челюстной кости поражен и в челюстной кости имеется участок локального поражения и перифокально расположенного реактивного остеогенеза; при остеогенной саркоме костная ткань имеет пятнистый вид, рисунок неоднородный, на фоне литического характера деструкции выраженный игольчатый периостит неограниченного характера. В связи с тем что периостальный остеогенез является ответной реакцией на любой раздражитель (травматический, опухолевый, вследствие воспаления), а рентгенологическая картина изменений в челюстных костях не имеет патогномоничных признаков,
решающее значение в постановке диагноза десмопластической фибромы имеет морфологическое исследование. Диагноз подтверждается совокупными данными анамнеза, клинической картины, рентгенологического и морфологического исследований.
С первично-хроническим продуктивным остеомиелитом дифференциальная диагностика основывается на проведении сопоставлений давности заболевания, динамики рентгенологических проявлений, интенсивности их нарастания, лабораторных показателей (крови и мочи, С-реактивного белка и др.), перманентности обострений с болевым синдромом и реакцией мягких тканей воспалительного характера. Морфологическое исследование проводят обязательно.
Лечение только хирургическое — резекция челюсти, частичная или полная. Учитывая очень интенсивный рост этой опухоли у детей, операцию следует проводить безотлагательно. Лучевая терапия неэффективна.
Оссифицирующая фиброма (фиб-роостеома) включена в серию № 5 МГКО «Гистологическая классификация одонтогенных опухолей» ввиду исключительного проявления только в челюстных костях. Но поскольку она не связана с одонтоге-незом, рациональнее ее рассмотреть в группе костных образований челюстей.
Опухоль выявляется только у детей старшего возраста, чаще у мальчиков.
Клиническая картина. Оссифицирующая фиброма напоминает картину монооссальной (очаговой) фиброзной дисплазии, однако в отличие от нее растет значительно быстрее. Зубы в области расположения опухоли смещаются. Рост опухоли безболезненный. При выраженной деформации отмечается крепитация или отсутствие кортикального слоя; в этом случае паль-
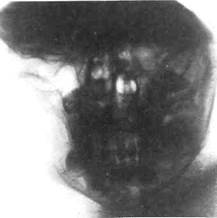
Рис. 12.28.Оссифицирующая фиброма ветви и угла нижней челюсти. Рентгенограмма (кортикальный слой кости истончен и вздут).
пируется упругое эластичное образование.
Рентгенологическая картина осси-фицирующей фибромы челюстей является имитатором фиброзной дисплазии. Очаг деструкции костной ткани с ровными, четкими контурами. Опухоль отграничена от прилежащей кости тонкой остео-склеротической каймой. В очаге деструкции видны множественные мелкие очаговые тени — участки кальцификации. Опухоль вызывает вздутие челюсти, смещение и истончение кортикального слоя, смещает зубы (рис. 12.28).
Диагностика. Дифференциальную диагностику оссифицирующей фибромы проводят с десмопластической, амелобластической и одонто-генной фибромами, но наибольшие трудности возникают при дифференцировании ее с фиброзной дис-плазией. Клинических признаков для дифференциального диагноза у детей до 15—16 лет нет. В более старшем возрасте можно отметить замедление или остановку роста при фиброзной дисплазии.
Рентгенологически наиболее выраженным признаком может быть

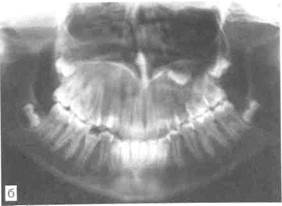
|
| Рис. 12.29. Фиброзная дисплазия верхней челюсти. а — внешний вид ребенка; б — ортопантомограмма (диффузная форма). |
четкий и тонкий ободок склероза, который всегда хорошо выражен при оссифицирующей фиброме. Структура опухоли проявляется многочисленными очажками склероза, которые равномерно выражены по всему очагу поражения в отличие от очаговой фиброзной дисп-лазии при которой четкость границ может быть не выражена, а структура опухоли более гомогенна.
Подтверждением диагноза остается клинико-рентгенологическое исследование, подкрепленное морфологически присутствием кальци-фикатов сферического вида.
Лечение радикальное — удаление опухоли.
12.3.3. Опухолеподобные поражения костей лица
Опухолеподобные поражения (сходные с истинными опухолями) лица рассматриваются в сериях № 5, 6 МГКО. Разграничить опухолевый и диспластический характер поражения ЧЛО сложно.
Фиброзная дисплазия — порок развития кости, близкий по биологической сущности к истинным опухолям. При фиброзной диспла-зии очаги характеризуются автономностью роста. При неполном удалении возможен рецидив. Новообразование чаще проявляется в период интенсивного роста лицевых костей, прорезывания постоянных зубов, активизации деятельности эндокринных органов и полового созревания. Большинство авторов считают, что фиброзная дисплазия (нередко сочетающаяся с другими пороками развития) относится к процессам дизонтогенети-ческого происхождения и проявляется как диспластический процесс, имеющий признаки доброкачественной опухоли.
Фиброзная дисплазия одинаково часто встречается у девочек и мальчиков, иногда наблюдается в ком-
бинации с другими врожденными заболеваниями, пороками развития, преимущественно с пороками развития зубочелюстной системы; выявляется у детей 10—15 лет и редко в младшем возрасте.
Клиническая картина. По клиническому проявлению различают мо-но- и полиоссальные формы, херу-визм и синдром Олбрайта. В раннем детском возрасте при поражении костей лица нередко наблюдается бурный рост фиброзной дисп-лазии. У детей можно отметить и цикличность развития заболевания, при которой быстрый рост сменяется периодом затишья и прекращением распространения процесса. Болевой синдром чаще отсутствует, но нередко наблюдаются ноющие боли. Ведущим симптомом фиброзной дисплазии является утолщение (как бы вздутие) в области верхней или нижней челюсти за счет разрастания остеоидной ткани. Определенной локализации в челюстях фиброзная дисплазия не имеет. В верхней челюсти могут быть небольшие одиночные очаги, возможно диффузное поражение всей челюсти. При локализации фиброзной дисплазии в верхней челюсти и большой распространенности процесса возникают вторичные деформации костей лица и нарушение функций близлежащих органов: затрудненное носовое дыхание, нарушение обоняния, гипертрофия слизистой оболочки полости носа, нарушение зрения, экзофтальм, ограничение открывания рта при поражении всей верхней челюсти (особенно ее дистального отдела) (рис. 12.29, а, б).
В нижней челюсти очаг фиброзной дисплазии чаще локализуется в области тела и ветви (при этом опускание нижней челюсти всегда свободное). Поражение подбородочного отдела нижней челюсти отмечается редко, но встречается диффузное поражение, распространяющееся на всю челюсть.

При пальпации определяется ограниченное плотное выбухание с ровными или бугристыми краями и четкими границами. Пальпация, как правило, безболезненная, мягкие ткани лица не изменяются, слизистая оболочка полости рта в области опухоли обычной окраски, зубы неподвижны.
Рентгенологическая картина фиброзной дисплазии лицевых костей разнообразна, но более часто она проявляется в виде очаговой и диффузной форм поражения. Характерен очаг увеличения кости в объеме за счет разрастания остеоидной ткани. Кортикальный слой истончен, но нигде не прерывается. Истонченные участки кортикального слоя могут чередоваться с участками его компенсаторного утолщения и склерозирования. Структура кости равномерно уплотнена или трабекуляр-но-ячеистого характера, а иногда имеется сочетание того и другого.
На рентгенограмме выявляется пятнистый рисунок патологической ткани неодинаковой плотности в области поражения без четких контуров. При такой форме фиброзной дисплазии кость имеет пятнистый или «ватный» рисунок разлитого характера.
Полиоссальное поражение встречается значительно реже. Поражение нескольких костей лица называется регионарной формой. Патологические очаги в других костях скелета могут существовать бессимптомно и выявляются при общем обследовании больного. Могут наблюдаться отдельные очаги фиброзной дисплазии в костях лица и опорно-двигательного аппарата, чаще это бывает одностороннее поражение.
Дифференциальную диагностику моно- и полиоссальной форм фиброзной дисплазии необходимо проводить с опухолями ГКО, амело-бластомой, саркомой и с другими формами фиброзной дисплазии (хе-рувизм, синдром Олбрайта), а также с первично-хроническим продуктивным остеомиелитом.
Херувизм — особая форма фиброзной дисплазии лицевого скелета. Семейно-наследственный характер заболевания обнаруживается при тщательном обследовании родителей и наблюдается одинаково часто как по линии матери, так и по линии отца. В потомстве могут встречаться как здоровые, так и унаследовавшие заболевание дети, заболевание может быть в одном или многих поколениях.
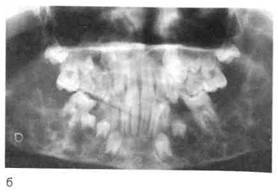
|
| Рис. 12.30. Херувизм. а — внешний вид ребенка; б — ортопантомограм-ма (ячеистое поражение нижней челюсти). |
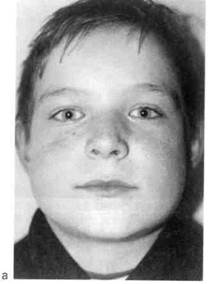
Эта форма фиброзной дисплазии обычно диагностируется в первые 3—7 лет жизни ребенка. Начало ее относится к эмбриональному периоду. Характерно симметричное утолщение или только нижней челюсти, или одновременное двустороннее утолщение верхней и нижней челюстей. Наряду с патологическими очагами в челюстях часто наблюдаются нарушение формирования, прорезывания и положения зубов, ретенция или раннее выпадение зубов. Таким образом, отмечается сочетанное нарушение развития производных мезо- и эктодермы, что позволяет трактовать херувизм как проявление эктомезо-дермальной дисплазии. Наиболее интенсивный рост патологических очагов происходит до 11 — 12 лет (рис. 12.30, а, б).
Заболевание протекает волнообразно. Периоды активного увеличения объема костной ткани и деформации челюстей, где располагаются очаги поражения, часто наблюдаются в 3—4 года, затем процесс может стабилизироваться, но до 11 — 12 лет возможно прогрессирующее увеличение очагов поражения. Это
касается изменений как верхней, так и нижней челюсти.
Плотность очагов поражения с возрастом меняется от упругоэла-стичной до плотной, соответствующей плотности костной ткани. Характер рентгенологических изменений остается прежним.
В период половой зрелости у отдельных детей интенсивность роста новообразования уменьшается и отмечается костеобразование в патологических очагах челюсти.
При херувизме на рентгенограммах правой и левой сторон нижней челюсти выявляются множественные кистовидные просветления различного размера и формы. Они занимают область угла и ветви, реже захватывают задние отделы тела челюсти. Кость вздута и истончена. В переднем отделе между патологическими участками имеется участок здоровой кости, который их разделяет; иногда бывает поражена вся челюсть. Задержка развития, положения и прорезывания зубов определяется рентгенологически. Рентгенологическая картина одной стороны напоминает картину другой как по распространению
процесса, так и по структуре. Число, размеры и форма ячеистых образований различны. С возрастом число ячеек уменьшается, границы их становятся нечеткими.
Синдром Олбрайта ЧЛО встречается редко. Этот синдром характеризуется триадой: поражением кости или костей, наличием пигментных пятен на коже, ранним половым созреванием. Чаще наблюдается «неполный» синдром Олбрайта, когда имеются два первых симптома. Причины сочетания этих симптомов остаются неясными, но свидетельствуют о диспласти-ческой природе заболевания (рис. 12.31, а, б).
Костные поражения, которые при синдроме Олбрайта являются главными и определяющими, ничем не отличаются от таковых при моно- и полиоссальных формах фиброзной дисплазии. Можно думать, что раннее половое развитие и очаговая гиперпигментация кожи встречаются при более тяжелых формах фиброзной дисплазии и связаны, по-видимому, с более глубокими нарушениями эмбриогенеза. С наступлением половой зрелости отмечается тенденция к приостановке процесса.
Все формы фиброзной дисплазии дифференцируют от гигантоклеточ-ной опухоли, ее ячеистой формы, имеющей центральное расположение в челюсти, оссифицирующей фибромы, амелобластомы, саркомы, первично-хронического продуктивного остеомиелита.
Лечение фиброзной дисплазии челюстей только хирургическое. При монооссальных формах проводят резекцию челюсти (верхней или нижней) экономно в пределах здоровых тканей в сочетании с восстановительной операцией. При поли-оссальной форме удалению подлежат очаги, вызывающие нарушение Функции близлежащего органа, и лечение имеет паллиативный характер. Такая же тактика терапии
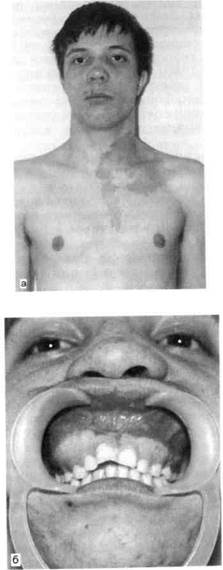
Рис. 12.31.Синдром Олбрайта.
а — пигментные пятна; б — поражение всей
верхней челюсти.
синдрома Олбрайта. При херувизме показания к хирургическому лечению индивидуальны.
Эозинофильная гранулема челюстных костей (МГКО,серия № 6) — сравнительно редкое заболевание, при котором на первый
план выступает поражение паро-донта. Входит в группу заболеваний гистиоцитоза X — «хронические моноцитарные лейкозы и системные гистиоцитарные заболевания». В 1987 г. термин «гистиоцитоз X» был заменен на «гистиоцитоз из клеток Лангерганса», что отражает гистогенетическое происхождение антигенпредставляющих макрофагов.
Эозинофильной гранулемой заболевают преимущественно дети и юноши, особенно часто в школьном возрасте. Наблюдается болезнь и у детей самого младшего возраста, причем у мальчиков в 3—4 раза чаще, чем у девочек. В лицевом скелете поражение имеет солитар-ный либо множественный характер.
Клиническая картина. Изменения альвеолярного отростка у детей грудного возраста в период, предшествующий прорезыванию зубов, характеризуются появлением на десневых валиках участков некро-тизированной ткани серовато-зеленого цвета, после отторжения которой остаются незажившие эрозии и язвы. В дальнейшем на этих участках наблюдается преждевременное прорезывание молочных зубов, обладающих значительной подвижностью в результате разрушения их зоны роста патологическим процессом. Описанные начальные изменения слизистой оболочки альвеолярного отростка нередко диагностируются как язвенный стоматит.
Проявление эозинофильной гранулемы в полости рта при наличии зубов у детей напоминает клиническую картину пародонтита: гингивит, образование патологических зубодесневых карманов, обнажение шеек зубов, запах изо рта, прогрессирующая подвижность и потеря отдельных зубов. Наряду с этим наблюдаются распространение эрозий и язв на прилежащие отделы слизистой оболочки, секвестрация зачатков постоянных зубов.
Изменения в полости рта на ранних стадиях заболевания могут быть первыми или единственными симптомами болезни.
Костные изменения, определяемые рентгенологически, сводятся в основном к образованию дефектов неправильно-округлой или овальной формы, как бы выбитых шлямбуром, которые очень часто видны по краю альвеолярного отростка. При наличии зубов отмечается рассасывание межзубных перегородок с образованием костных карманов. Диагностика. Дифференцировать эозинофильную гранулему необходимо от пародонтолиза и от заболеваний Леттерера—Зиве, болезни Хенда—Шюллера—Крисчена.
Лечение хирургическое при ограниченном процессе. При обширном поражении показаны рентгенотерапия, химиотерапия (цитостати-ки).
12.3.4. Одонтогенные опухоли
и сходные с опухолями поражения
челюстей
Новообразования этой группы встречаются только в челюстных костях. Гистогенез опухолей, опу-холеподобных образований и одон-тогенных кист зависит от вида тканей, из которых формируется зуб (серия № 5 МГКО), однако в эту серию включены также неодонто-генные эпителиальные кисты челюстей.
В классификации приведено большое число гистологических типов одонтогенных опухолей и опухоле-подобных образований, но мы остановимся только на новообразованиях, встречающихся в детском возрасте.
Амелобластома (адамантинома). Это одонтогенная эпителиальная опухоль, строение которой сходно со строением ткани эмалевого органа зубного зачатка. Предположительно она может развиваться из
эпителия зубной пластинки, зубного мешочка, островков Малассе. Не исключается возможность развития амелобластомы при неопластических изменениях одонтогенной кисты. Эта опухоль обнаруживается в основном у детей старше 10 лет, но может встречаться и в более раннем возрасте.
Клиническая картина. Начальное проявление амелобластомы бессимптомно и первые признаки определяются во время деформации челюсти. Длительность заболевания с момента первых симптомов нередко составляет несколько лет, поэтому опухоль часто выявляется после 16—18 лет. Пальпаторно чаще определяется веретенообразное выбухание кости с гладкой или бугристой поверхностью. Альвеолярная часть нижней челюсти соответственно расположению опухоли оказывается увеличенной; зубы в зоне поражения смещены и часто подвижны. При перкуссии зубов отмечается четкое укорочение перкуторного звука, что свидетельствует о поражении околоверхушечных тканей. Дети могут отмечать боли в зубах.
Амелобластома, прорвав кортикальный слой кости, может распространяться в мягкие ткани. В процессе развития этой опухоли вторично может присоединиться воспалительный компонент.
Амелобластома верхней челюсти часто прорастает в верхнечелюстную пазуху, полость носа, орбиту, вызывает деформацию альвеолярного отростка и твердого неба. При разрушении коркового слоя пальпаторно определяется мягкая консистенция опухоли (рис. 12.32, а, б, в, г).
Описаны случаи истинного злокачественного перерождения амелобластомы. Возникновение увеличенных, плотноэластичной консистенции регионарных лимфатических узлов без предшествующих признаков воспалительного характера может свидетельствовать о
озлокачествлении опухоли и появлении метастазов.
Рентгенологическая картина амелобластомы вариабельна. Наиболее типичен поликистозный (многокамерный) вариант, реже наблюдается одиночная кистозная форма. Однако это деление условно и много-камерность может быть ложной вследствие неравномерной резорбции кортикальной пластинки челюсти. Тень опухоли относительно четкая. В связи с тем, что опухоль способна после разрушения кортикального слоя распространяться инфильтративно в мягкие ткани, традиционными рентгенологическими методами не удается четко установить ее границы. При диагностике амелобластом более информативными являются следующие методы: MPT, KT в трехмерном (3D) режиме.
Поликистозный вариант — это множество очагов разрежения костной ткани округлой и овальной формы, создающих картину «пузырей мыльной пены». Контуры очагов деструкции четкие. Кистозная форма — очаг деструкции костной ткани с неправильными фестончатыми контурами. Обе формы вызывают деформацию челюсти за счет вздутия, со смещением, истончением и прерыванием коркового слоя в отдельных местах. Зубы, находящиеся в зоне опухоли, смещены, корни их подвергаются резорбции. В очаге поражения могут встречаться непрорезавшиеся зубы.
Диагностика амелобластомы представляет трудности. Клинико-рент-генологические данные позволяют установить предварительный диагноз, цитологическое исследование помогает только дифференцировать амелобластому и соединительнотканные образования, дающие сходную клинико-рентгенологическую картину, поэтому основными являются показатели биопсии.
Лечение хирургическое — удаление опухоли в пределах здоровой

| смещаются опухолью. Опухоль в полости рта выглядит мягкоэла-стичной. В амелобластической фиброме нередко располагается не полностью сформированный постоянный зуб (зачаток). Течение амелобластической фибромы доброкачественное. Однако в некоторых случаях при нерадикальной операции, особенно по поводу опухолей с низкодифференцированными соединительнотканными компонентами, обнаруживают признаки ин-фильтративного роста: нерезкие границы, порозность прилежащей кости, нарушение замыкающей кортикальной пластинки, прорыв |
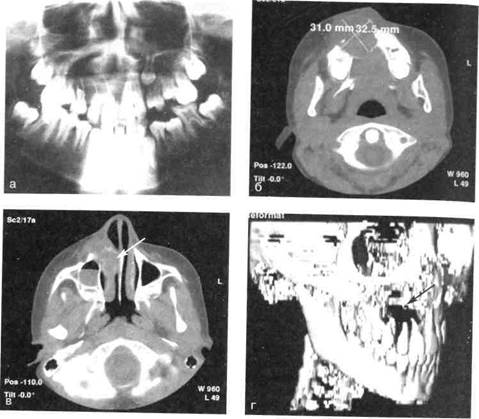
Рис. 12.32. Амелобластома верхней челюсти.
а — ортопантомограмма (литический очаг деструкции с отдельными ячейками); б, в — КТ в режиме мягкого исследования; г — КТ в формате 3D.
ткани. Операции в виде выскабливания опухоли неэффективны.
Дата добавления: 2016-03-04; просмотров: 1178;
