ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ МЯГКИХ ТКАНЕЙ И КОСТЕЙ ЛИЦА 1 страница
Рис. 11.11. Полный передний вывих ВНЧС при хроническом артрите. Томограмма.
а, б — с закрытым ртом (суставная головка в суставной впадине); в, г — с открытым ртом (суставная головка вне суставной впадины).
12.1. Особенности опухолей У детей
Опухоли у детей отличаются выраженными особенностями происхождения, клинического проявле-
ния и патоморфологической структуры.
У детей, как и у взрослых, опухоли делятся на доброкачественные и злокачественные. Опухоли отличаются рядом свойств в зависимости
Л "> 1
от индивидуальных особенностей ребенка, факторов, вызвавших ее и определивших ее развитие.
Доброкачественные опухоли чаще всего имеют капсулу, после радикального удаления не дают метастазов и рецидивов. В клиническом проявлении они могут расти агрессивно и быстро. Этот клинический признак может быть ошибочно оценен как злокачественный рост. Быстрота роста опухолей у детей может приводить к значительному распространению, в том числе и на жизненно важные области, что угрожает жизни больного.
Злокачественные опухоли характеризуются выраженным автономным ростом, утратой способности к формированию морфологически зрелых тканевых структур, инфиль-тративным ростом и метастазирова-нием по кровеносной и лимфатической системам. При злокачественных опухолях наблюдаются иммунологические, гормональные и другие нарушения, угрожающие жизни ребенка.
В группе больных с новообразованиями ЧЛО дети составляют 25,5 %. У 95 % из них выявляются доброкачественные опухоли и у 5 % — злокачественные. Опухоли у детей большей частью являются ди-зонтогенетическими, т.е. возникают в результате нарушений эмбриогенеза, внутриклеточного деления или процесса развития и дифференциации зародышевого сегмента. Это подтверждается наблюдениями, указывающими, что большинство опухолей клинически проявляется в раннем возрасте — от рождения до 5 лет. Нередко опухоли сочетаются с пороками развития других органов. У детей преобладают мезенхи-мальные новообразования и почти не встречаются эпителиальные. Чаще всего наблюдаются соединительнотканные доброкачественные опухоли мягких тканей лица (сосудистые образования), второе место по частоте обнаружения занимают
новообразования костей лица. Среди новообразований тканей и органов рта наблюдается обратная картина: преобладают новообразования эпителиальные (из покровного и зубообразовательного эпителия и эпителия слюнных желез), реже — соединительнотканные (из кровеносных сосудов), крайне редки нейрогенные опухоли.
Опухоли и опухолеподобные образования челюстных костей чаще выявляются у детей 7—12 и 12—16 лет и очень редко до 1 года.
Самая высокая частота новообразований в полости рта наблюдается у детей до 1 года и в 12—16 лет. Новообразования дизонтогенетиче-ской природы выявляются при рождении ребенка или в первые 5 лет жизни и редко позже. Это зависит от локализации новообразования: чем глубже оно располагается и чем сложнее анатомо-топографи-ческое строение области расположения новообразования дизонтоге-нетической природы, тем позднее по времени оно проявляется и визуализируется клинически.
В 7—12-летнем возрасте учащение новообразований объясняется периодом наиболее активного роста костей лица, а в 12—16 лет — повышенной эндокринной деятельностью (интенсивный рост организма, половое созревание). Частота выявления отдельных видов опухолей также зависит от возраста ребенка. Так, гемангиома, лимфангиома, дермоид, миобластома, меланоти-ческая нейроэктодермальная опухоль младенца чаще обнаруживаются в первые 5 лет жизни, ретикулярные саркомы — в возрасте от 2 до 5 лет. У детей старшего возраста чаще бывают доброкачественные опухоли челюстных костей. Прослеживается связь биологической акселерации с учащением развития некоторых видов опухолей.
Имеется гормональная зависимость некоторых видов опухолей и диспластических процессов. У маль-
чиков чаще встречаются шыти-клеточные опухоли, лимфангио-мы, ангиофибромы, злокачественные опухоли лимфатического аппарата, у девочек — гемангиомы, тератомы, папилломы слизистой оболочки рта, синдром Олбрайта.
Одна из особенностей опухолей детского возраста — семейное предрасположение к некоторым из них: фиброматозу десен, нейро-фиброматозу, херувизму, гемангио-ме. Установление у родителей такого типа наследственности облегчает своевременное распознавание этих опухолей у ребенка и помогает наметить пути их раннего лечения.
Течение некоторых опухолей чрезвычайно своеобразно: гемангиомы и лимфангиомы обладают инфильтрирующим ростом, могут прорастать в соседние органы, разрушая их; такие опухоли трудно удалить. То же можно отметить в клиническом проявлении гамартом, рабдомиом. Клинико-рентгеноло-гическая картина, темпы и характер роста десмопластических фибром нижней челюсти схожи с таковыми остеогенных сарком. Следовательно, интенсивность проявления роста опухолей у детей не совпадает с типичными признаками доброкачественности или злокачественности. Специфической особенностью некоторых новообразований (гемангиома, лимфангиома, папилло-матоз слизистой оболочки полости рта) является способность их к спонтанной регрессии, которую объясняют тем, что эти опухоли являются последней стадией прената-льных нарушений.
Диагностика доброкачественных и злокачественных опухолей у детей проводится с большим опозданием, ибо время от начала заболевания и время его проявления не совпадают. Обнаружение опухоли может произойти через недели, месяцы, иногда годы от истинного начала заболевания.
диагностики доброкачественных и особенно злокачественных опухолей:
• относительная редкость многих видов новообразований ЧЛО у детей;
• отсутствие патогномоничных (обязательных) признаков опухоли и наличие других патологических генетических процессов, имитирующих опухоли. На ранних этапах развития опухоли возможны постановка неонкологического диагноза и соответственно назначение неадекватного лечения;
• несвоевременное и неадекватное
лечение, которое нередко прово
дят детям в неспециализирован
ных отделениях.
Начальные этапы развития опухолей в большинстве случаев клинически не проявляются, поэтому раннюю диагностику новообразований мягких тканей лица и челюстных костей у детей нужно проводить с онкологической настороженностью!
Основные положения, которые должны быть учтены:
• внимание к нетипичным и необъяснимым признакам течения любого заболевания;
• знание ранних симптомов проявления опухолей;
• помнить, что в разных возрастных группах могут быть различия в проявлении опухоли;
• есть преобладание той или иной нозологической формы у детей в разных возрастных группах;
• скорейшее направление ребенка в специализированное учреждение и отказ от периода «наблюдения»;
• независимо от того, к какому специалисту обратился ребенок (терапевт-стоматолог, ортодонт), его обследование должно быть тщательным с целью поиска возмож
 ного проявления признаков новообразования;
ного проявления признаков новообразования;
• отдельные патологические процессы не верифицируются в первые годы жизни (нейрофиброма-тоз при наличии начальных клинических симптомов заболевания не выявляется патоморфологом, что приводит к ошибочным диагностике и лечению);
• рациональное использование периодов диспансеризации организованного и неорганизованного детского населения (детский сад, школа, интернат), выявление новообразований при проведении санации полости рта;
• обнаружение новообразования требует его немедленной верификации и лечения в специализированном детском челюстно-лице-вом стационаре, а при подозрении на злокачественное новообразование — в специализированном онкологическом детском отделении.
Наиболее часто в детском возрасте встречаются поражения губ, языка, твердого и мягкого неба, альвеолярного отростка, челюстных костей, подъязычной области, слюнных желез. При диспансерном наблюдении стоматолог и участковый педиатр могут выявить врожденные кисты и свищи шеи, дермоиды, мио-бластомы языка, лимфангиомы и гемангиомы лица, нейрофиброматоз и др. Совместное обследование ребенка до 1 года следует проводить ежемесячно, затем 3—4 раза в год до 5-летнего возраста, а в последующем ежегодно. При подозрении на опухоль следует направить ребенка в специализированное детское стоматологическое учреждение.
Диагноз опухоли у детей четко может быть поставлен на основании клинико-рентгенологичес-кой картины и морфологического исследования биоптата. В большинстве случаев такой подход должен быть обязательным.
Меры профилактики опухолей у детей: 1) выявление семейной предрасположенности к некоторым формам опухолей; 2) антенатальная охрана плода.
Диагностика опухолей у детей тесно связана с вопросами деонтологии: с одной стороны, родители должны быть осведомлены о состоянии ребенка и опасности промедления с лечением, с другой — они не должны терять надежды на оказание реальной помощи ребенку. При общении с детьми необходимо учитывать, что дети наблюдательны, начинают быстро разбираться в терминологии и могут реально оценивать угрозу своему здоровью и даже жизни. Это требует бережного, тактичного, внимательного отношения к больному ребенку и использования информационного и интерпретационного способов общения врача и родителей.
Плохие исходы зависят от неправильной и поздней диагностики, что объясняется слабой онкологической настороженностью детских стоматологов и педиатров, недостаточной изученностью большинства новообразований ЧЛО у детей и трудностью диагностики.
Классификация опухолей. Классификаций опухолей периода детского возраста нет. Всемирная организация здравоохранения (ВОЗ) опубликовала 6 серий Международной гистологической классификации опухолей (МГКО), построенных с учетом локализации, гистологического строения и клинического течения опухолей: «Гистологическая классификация опухолей мягких тканей» (№ 3), «Гистологическая классификация опухолей рта и ротоглотки» (№ 4), «Гистологическая классификация одонтогенных опухолей, кист челюстей и смежных заболеваний» (№ 5), «Гистологическая классификация костных опухолей» (№ 6), «Гистологическая классификация опухолей слюнных желез» (№ 7), «Гистологическая
классификация опухолей кожи»
(№ 12)1.
Гистологические классификации некоторых нозологических форм периодически пересматриваются и дополняются. Так, в классификацию опухолей слюнных желез в 1991 г. внесены изменения: муко-эпидермоидные опухоли крупных слюнных желез, которые занимают второе место по частоте встречаемости у детей, отнесены к группе «злокачественных».
Опухоли в зависимости от происхождения (ткань, орган) подразделяются на следующие группы, в которых учитываются известные гистологические виды новообразований:
А. Доброкачественные
I. Эпителиальные опухоли II. Опухоли мягких тканей
III. Опухоли костей и хрящевых тканей
IV. Опухоли лимфоидной и кроветворной тканей
V. Опухоли смешанного
генеза VI. Вторичные опухоли VII. Неклассифицируемые
опухоли VIII. Опухолеподобные состояния Б. Злокачественные
В периоды возрастной перестройки тканей при морфологическом исследовании трудно решить вопрос, относятся ли данные клетки к незрелой, недифференцированной ткани или это клетки злокачественной опухоли (разобраться можно только с учетом отдаленных результатов лечения). Поэтому в детском и подростковом возрасте установить четкие границы между доброкачественными и злокачественными опухолями не всегда возможно. А.И. Пачес (1983) вводит понятие о новообразованиях промежуточной группы. Очевидно, та-
>См. МК.Б-10, класс II (1997).
кие новообразования у детей и подростков, как десмопластическая фиброма, пролиферирующая форма фиброзной дисплазии, литическая форма остеокластомы и др., рациональнее включать в промежуточные — между доброкачественными и злокачественными опухолями, что облегчит распознавание и выбор тактики лечения этих новообразований. Многие виды образований в МГКО разделены на опухоли и опухолеподобные (сходные с опухолями) поражения. Для некоторых нозологических форм четкого разграничения нет.
Далеко не все виды патологических процессов, представленных в МГКО, встречаются в повседневной практике детской стоматологии. Многие из них могут быть не диагностированы при клиническом обследовании и выявляются лишь при тщательном морфологическом исследовании. Однако выделение разновидностей этих процессов на основе гистологической типизации нельзя игнорировать. В данном учебнике описаны те формы опухолей, которые часто обнаруживают в органах и тканях полости рта, лица и челюстных костях в детском и подростковом возрасте.
Все новообразования ЧЛО делятся на три основные группы: 1) опухоли и опухолеподобные поражения мягких тканей полости рта, лица и шеи (55 %); 2) опухоли слюнных желез (5 %); 3) опухоли и дисплазии челюстных костей (40 %).
12.2. Новообразования мягких тканей полости рта, лица и шеи
12.2.1. Общие принципы диагностики и лечения
Обследование ребенка с новообразованиями является сложным процессом, так как о многих признаках развития опухоли, не имея ДОСТа-
Л1Л
ДЧ^
точно жизненного опыта, представления о проявлении, ощущениях, нестойких признаках, он сам не способен рассказать. В то же время при правильно составленном плане опроса пациента врач может собрать требующуюся информацию.
Обследование ребенка всегда проводят с участием родителей и чем младше ребенок, тем важнее для врача суметь своевременно предложить наводящие вопросы родителям, облегчая задачу участия их в процессе сбора анамнеза, клинического осмотра и реализации необходимых способов дополнительного исследования, которые позволят правильно сформулировать диагноз.
При опухолях ЧЛО необходимы общее, специальное и дополнительное исследования.
Общее исследование — один из важнейших моментов оценки состояния детей, соответствия биологического и хронологического возраста, анатомо-топографических и функциональных проявлений жизнедеятельности растущего организма и уровня их гармоничного развития. Нужно учитывать также особенности психоэмоционального статуса ребенка.
Местные проявления новообразований характеризуются вариабельностью, обусловленной растущим организмом: одна и та же нозологическая форма может иметь особенности в разных возрастных группах. Дополнительные исследования — инструментальные, лабораторные, морфологические, аппаратные — для разных возрастных групп различны как по методике проведения, так и по техническим средствам, обеспечивающим их выполнение.
Большое значение в диагностике новообразований мягких тканей лица и шеи имеет изучение анамнеза заболевания.
Анамнез, жалобы. В первую очередь важно установить первые сим-
птомы болезни, поэтому цель опроса родителей и ребенка — выявление жалоб, анамнеза заболевания и жизни больного.
Дети могут жаловаться на наличие припухлости или образования в том или ином участке ЧЛО (в подъязычной, подбородочной, подниж-нечелюстной), увеличение языка (макроглоссия), неясную речь, изменение прикуса и расположения зубов.
Жалобы на затрудненное глотание и дыхание могут быть при ге-мангиоме (при приеме твердой пищи), дистопии щитовидной железы, аденоме корня языка, опухолях окологлоточного пространства и др. Имеется связь некоторых новообразований с пороками развития, например, у некоторых детей наблюдается сочетание лимфангиомы с такими заболеваниями и пороками развития, как врожденная катаракта глаза, расщепление кончика языка, короткая уздечка языка и скрытая срединная расщелина альвеолярной части нижней челюсти, врожденная патология нижних конечностей, врожденный порок сердца, нарушение функции органов внутренней секреции и др. Некоторые новообразования у детей имеют врожденный характер, т.е. возникают внутриутробно (сосудистые, дермоиды, миобластомиома).
С врожденным характером опухолей у детей связана краткость латентного периода — времени от возникновения опухоли до ее клинического проявления.
Важно также располагать данными о предыдущих обследованиях и проведенном лечении, эффекте назначаемых ранее лечебных процедур-
Осмотр лица, полости рта и шеи позволяет получить важные диагностические сведения. Так, при ге-мангиомах лица кожа в пределах патологического очага имеет окраску от ярко-розовой до багрово-красной с синюшным оттенком.
В надбровной области, у наружного угла глаза или у корня носа чаще всего обнаруживаются дермоидные
К Нарушение конфигурации лица может отмечаться при сосудистых опухолях в области больших слюнных желез, нейрофиброматозе, а также при ряде других заболеваний неопухолевой природы.
Диагностическое значение имеет также локализация новообразований: под слизистой оболочкой альвеолярного отростка у детей грудного возраста часто выявляются доброкачественные миобластомы (зернисто-клеточная миобластома); в области корня языка — фибромы, фиброаденомы, которые следует отличать от эмбриональных остатков щитовидной железы или ее основной массы; в мышцах боковой поверхности языка возникают рабдо-миомы. В языке могут развиваться злокачественные опухоли: фибро-саркомы, гемангиосаркомы, рабдо-миосаркомы.
В мягких тканях на границе твердого и мягкого неба, а также в толще околоушной слюнной железы диагностируются опухоли слюнных желез. На слизистой оболочке губ выявляются гемангиомы, ретенци-онные кисты малых слюнных и слизистых желез, папилломы и др. На слизистой оболочке щеки, по линии смыкания зубов, нередко обнаруживаются фибромы, папилломы и др.
Осмотр полости рта состоит из осмотра зубов, десневых сосочков, слизистой оболочки. Нарушение правильного расположения зубов при опухолях мягких тканей — вследствие давления их на зубы и альвеолярный отросток, а также при доброкачественных и злокачественных опухолях челюстей вследствие разрушения кости альвеолярного отростка. Чаще всего это бывает при гемангиомах, фибромато-зе, ретикулярной саркоме, эозино-фильной гранулеме.
Ограничение движений нижней челюсти, болезненное открывание рта и другие функциональные нарушения — более поздние признаки опухолевого поражения крыловидно-челюстных пространств и око-лоушно-жевательной области.
Пальпаторное исследование. При пальпации очага поражения уточняют консистенцию, характер поверхности, границы новообразования и его отношение к окружающим тканям, зону и глубину инфильтрации, смещаемость, болезненность. Пальпацию мягких тканей лица и органов полости рта производят бимануально. Мягкая тесто-ватая консистенция опухоли, а также симптом зыбления мягких тканей над ней скорее свидетельствует о некостном ее происхождении или воспалительном характере заболевания. Наличие пульсации в толще опухоли указывает на то, что опухоль обильно снабжена кровеносными сосудами.
Пальпация лимфатических узлов позволяет установить степень увеличения и форму их, болезненность, подвижность, консистенцию исвязь с окружающими мягкими тканями. Увеличение и болезненность лимфатических узлов, сопровождающие рост опухоли, могут наводить на мысль о злокачественном заболевании и метастазировании опухоли в лимфатическую систему.
Пальпацией заканчивается клиническая диагностика, и на основании полученных данных врач должен поставить предварительный диагноз.
Дополнительные методы исследования и окончательная диагностика. Большое значение в диагностике опухолей у детей имеют дополнительные методы исследования, среди которых наиболее приемлемы неинвазивные. Наиболее широко применяют рентгенологическое исследование, которое при новообразованиях мягких тканей позволяет определить состоя-
Л11
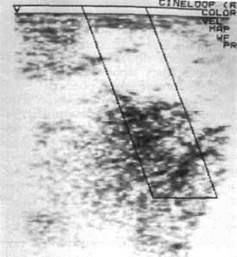
Рис. 12.1. Эхограмма лимфангиомы околоушно-жевательной области.
ние кости, где оно расположено; методом эхографии (рис. 12.1) уточняют распространенность новообразования, глубину поражения, структуру, взаимоотношения с другими мягкотканными образованиями. Допплерография позволяет установить расположение и диаметр сосуда, скорость и интенсивность кровотока (см. рис. 12.1), что очень важно при диагностике ангиодисплазий различной структуры (венозные ангиодисплазий, артериовенозные коммуникации, гемангиомы). Ангиографиче-ское исследование применяют у детей при необходимости распознавания архитектоники сосудистых новообразований, что может быть одним из основных критериев в выборе вида лечения ребенка.
Тепловизиография — неинвазив-ное исследование, необходимое при подготовке ребенка с пигментными невусами к операции и дифференциальной диагностике с мелано-мой.
Эндоскопические методы исследования ротоглотки позволяют уста-
новить распространение новообразований в эту сложную анатомическую область, недоступную визуализации без специального инструментального пособия.
Высокоинформативным способом в распознавании опухолей мягких тканей в глубоких анатомических пространствах является МРТ. При некоторых видах опухолей эффективна контрастная рентгенография. Лабораторные исследования (анализы крови и мочи — биохимические, иммунологические и по показаниям специальные) проводят всем детям с опухолями при обследовании и подготовке к хирургическому лечению.
Установление точного диагноза возможно лишь на основе комплексного исследования, включая пато-морфологическое. Особое значение приобретает метод инцизионной биопсии. По материалу пунктата трудно отличить гиперпластические процессы от опухолевых поражений. В этих случаях предпочтительнее инцизионная биопсия опухоли и лимфатического узла. Биопсия опухоли у ребенка должна быть проведена только в условиях детского специализированного стационара.
Склонность организма детей к опухолеподобным гиперплазиям, большое сходство эмбриональных тканей с бластоматозными, а также своеобразное, специфическое для детей морфологическое сходство некоторых злокачественных и доброкачественных опухолей делают патологоанатомический диагноз трудным.
Окончательный диагноз устанавливают после сопоставления и анализа жалоб, анамнеза, данных осмотра, результатов дополнительных диагностических исследований, в том числе морфологического, оценки возраста и общего состояния ребенка
Лечение. Терапия основана на общебиологических закономерностях
течения опухоли у детей. При этом учитывают локализацию, гистологический тип, клиническое течение, возраст и общее состояние ребенка. Основной метод — оперативное вмешательство. При некоторых видах опухолей консервативное — СВЧ-криодеструкция, склерозиру-юшая терапия различными препаратами (70 ° спирт, тромбовар и др.), СВЧ-гипертермия, лучевая терапия и химиотерапия. Хирургическое лечение после удаления опухолей мягких тканей должно завершаться реконструктивно-восстанови-тельной операцией с использованием всех известных методов — местными тканями, свободными лоскутами (васкуляризированными и неваскуляризированными), тканями стебельчатого лоскута, методом дермотензии здоровых тканей. Для проведения восстановительных реконструктивных операций у детей нет противопоказаний.
Выбор метода лечения и место его проведения (поликлиника, стационар или специализированное детское отделение) зависят от вида опухоли, возраста ребенка, характера, распространенности и локализации патологического процесса, клинического течения и индивидуальных особенностей больного.
Лечение ограниченных новообразований органов и мягких тканей полости рта (папилломы, ретенци-онные кисты, фибромы) у детей дошкольного и школьного возраста проводят, как правило, в условиях детского хирургического отделения стоматологической поликлиники. В младшем детском возрасте хирургические и другие виды лечения патологических процессов в полости рта желательно осуществлять в условиях детского специализированного стационара.
Лечение проводят по заранее составленному плану каким-либо од-
ним методом или комбинированно с определением всего курса лечения, т.е. дозировки, ритма, длительности и последовательности тех или иных лечебных мероприятий. Детей со злокачественными опухолями направляют в детские онкологические центры. Операцию выполняют без отсрочки, но после всех необходимых исследований и подготовки ребенка.
При оперативном вмешательстве требуется соблюдение двух важнейших условий.
Первое условие — это радикальность операции, объем которой заранее должен быть продуман. Частичное иссечение злокачественных, а также большинства доброкачественных опухолей или их вылущивание влечет за собой продолжение роста опухоли в более бурном темпе или возникновение рецидива, при котором возможность радикального лечения при повторном вмешательстве резко уменьшается.
Второе условие — обязательное гистологическое исследование всех удаленных опухолей, даже не вызывающих сомнений в их доброкачественности.
Для лечения злокачественных опухолей применяют также лучевую терапию, противоопухолевую химиотерапию, гормональную терапию и их комбинации.
Показания к лучевому лечению опухолей у детей: а) возможность успешного лечения новообразования только лучевым методом без операции при условии установления морфологического диагноза после биопсии; б) лечение опухолей, склонных к рецидивированию после хирургического иссечения; в) при заранее известных технических трудностях, препятствующих радикальному оперативному вмешательству.
Лекарственное лечение опухолей включает химио- и гормонотерапию.
A1Q
12.2.2. Доброкачественные опухоли и опухолеподобные образования слизистой оболочки полости рта, мягких тканей лица и шеи
Среди новообразований полости рта у детей преобладают опухолеподобные (62,6 %). Чаще новообразования встречаются у девочек (57,3 %).
Дети с доброкачественными новообразованиями полости рта составляют 4,9 % от общего числа хирургических больных. Среднее время от появления первых симптомов заболевания до обращения к врачу, по данным нашей кафедры, составляет 8,9 нед (2,1 мес).
Наибольшая заболеваемость отмечается в возрасте от 1 мес до 1 года. Высокая заболеваемость в период новорожденности и грудной период связана с выявлением новообразований дизонтогенетического происхождения. Частота их к возрасту 3 лет резко падает, а к 12—16 годам нарастает. Рост заболеваемости в последующих возрастных группах связан с увеличением травм и усилением гормональной функции взрослеющего организма.
|
| Рис. 12.2. Папиллома слизистой оболочки красной каймы нижней губы. 44Г1 |
Опухоли чаще обнаруживают на слизистой оболочке нижней губы, альвеолярного отростка и языка,
реже в подъязычной области, на верхней губе, в области твердого и мягкого неба. Опухолеподобные образования чаще локализуются в области нижней губы, подъязычной области, на слизистой оболочке альвеолярных отростков.
Наибольшее количество опухолей полости рта происходит из эпителиальной ткани (плоского, железистого, зубообразовательного эпителия): опухоли составляют 18,6 %, опухолеподобные образования — 81,4 %. Одни из них развиваются в результате дизэмбриоплазий (дермоидные и эпидермоидные кисты, железы Серра, ретенционные кисты подъязычной слюнной железы, связанные с врожденной атрезией под-нижнечелюстного протока), в происхождении других (папилломы, па-пилломатозы) предполагается роль вирусов. Опухоли неопластической природы — папилломы, некоторые виды папилломатоза, невусы, новообразования больших и малых слюнных желез. Большое значение придается травме (ретенционные кисты ималых слюнных желез).
Эпителиальные опухоли возникают в постнатальный период. У девочек они наблюдаются в 2,25 раза чаще. Эти опухоли обычно локализуются в области языка, реже в области верхней и нижней губы, твердого и мягкого неба, крайне редко в углах рта, на слизистой оболочке щек и в подъязычной области. Все они характеризуются медленным, бессимптомным ростом. Наибольшие трудности в диагностике представляют редко встречающиеся опухоли: невусы, новообразования слюнных желез. К рецидиву склонны папилломы и опухоли слюнных желез. Лечение эпителиальных опухолей хирургическое.
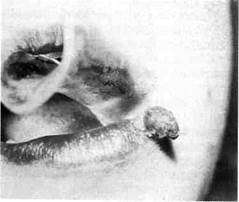
Папиллома (рис. 12.2). Среди эпителиальных опухолей из многослойного плоского эпителия папилломы занимают второе место после сосудистых опухолей. Папилломы, как правило, встречаются в возрасте
7—12 лет, у девочек в 1,9 раза чаще. Эти опухоли локализуются на языке, губах, в области твердого и мягкого неба. Опухоль представляет собой разрастание сосочкового характера в виде выступа округлой или овальной формы, кустика (вид цветной капусты), чаще единичное, иногда множественное. Папилломы могут иметь блестящую гладкую поверхность и в этом случае их трудно дифференцировать от фибромы. Они бывают на широком основании или на ножке, имеют бледно-розовую окраску, соответствующую окраске окружающей слизистой оболочки. Длительно существующие папилломы вследствие ороговения поверхностного слоя эпителия приобретают белесоватую окраску, становятся более плотными, шероховатыми. При хронической травме папилломы бывают темно-красными, синюшно-красными с явлениями изъязвления. Растут медленно. Дифференцируют папиллому от фибромы, желез Серра.
Дата добавления: 2016-03-04; просмотров: 677;
