Классификация острой травмы зубов 5 страница
В детском возрасте в связи с особенностями строения зубов, НеДО-
ЛП?

 статком зубов в период их смены и особенностями строения растущих костей противопоказаны многие методы фиксации костных отломков, которые широко применяются у взрослых. При молочном прикусе и в период смены зубов нельзя использовать назубные ленточные и проволочные шины. При переломах альвеолярного отростка верхней челюсти или альвеолярной части нижней челюсти, которые всегда сопровождаются полным и неполным вывихом зубов и трудно рентгенологически диагностируются, надежным методом фиксации является индивидуальная пластмассовая назубная шина-каппа. С ее помощью можно фиксировать вывихнутые или сломанные зубы и удерживать отломанный участок альвеолярного отростка.
статком зубов в период их смены и особенностями строения растущих костей противопоказаны многие методы фиксации костных отломков, которые широко применяются у взрослых. При молочном прикусе и в период смены зубов нельзя использовать назубные ленточные и проволочные шины. При переломах альвеолярного отростка верхней челюсти или альвеолярной части нижней челюсти, которые всегда сопровождаются полным и неполным вывихом зубов и трудно рентгенологически диагностируются, надежным методом фиксации является индивидуальная пластмассовая назубная шина-каппа. С ее помощью можно фиксировать вывихнутые или сломанные зубы и удерживать отломанный участок альвеолярного отростка.
При наличии не менее двух зубов с каждого края от поврежденного альвеолярного отростка фиксацию можно проводить при помощи шины-скобы из ортодонтической проволоки. Для этой цели после репозиции зубы, входящие в поврежденные участки альвеолярного отростка, и не менее 2 соседних зубов по краям от линии перелома тщательно высушивают. Проводят протравливание эмали кислотой, смывают ее остатки, участок высушивают и осуществляют фиксацию проволочной шиной-скобой при помощи композитного пломбировочного материала химического или светового отверждения. Для шинирования, помимо проволоки, можно использовать стекловолоконные или полиэтиленовые ленты («Ribbond», «Fiber Splint» и др.), выпускаемые многими фирмами.
Фиксацию можно проводить с помощью ортодонтической брекет-системы с неактивной дугой.
При переломах альвеолярного отростка верхней или нижней челюсти надежным методом иммобилизации является индивидуальная пластмассовая назубная ши-
на-каппа. С ее помощью можно фиксировать вывихнутые или сломанные зубы и удерживать отломанный участок альвеолярного отростка.
Шина-каппа из быстротвердею-щей пластмассы обеспечивает надежную фиксацию отломков, однако она неэстетична, негигиенична, под ней часто возникает воспаление десны, что осложняет контроль за состоянием поврежденного альвеолярного отростка; снятие такой шины затруднено. Другие виды шин лишены этих недостатков, однако они требуют определенных технических навыков хирурга и оснащенности кабинетов необходимыми материалами.
При переломах челюстей используют индивидуальные пластмассовые зубонаддесневые шины (рис. 10.21), которые по показаниям могут быть изготовлены в форме моноблока. Такие шины хорошо фиксируются на челюстях при наличии молочных зубов, малом числе зубов и надежно удерживают костные отломки челюстей в физиологическом прикусе. При переломах верхней челюсти зубонаддесневые шины применяют в сочетании с шинами-ложками, которые фиксируют к головным повязкам. Наложение этих шин можно сочетать с тугой круговой повязкой, помогающей удерживать отломки верхней челюсти с помощью нижней челюсти. Доступным и малотравматичным методом является фиксация назубной или зубонаддесневой индивидуальной шины обвивным материалом.
Пластмассовые шины в виде моноблока может изготовить хирург из самотвердеющей пластмассы. Шины лучше изготавливать лабораторным путем, так как при длительном использовании такие шины меньше повреждают твердые ткани зубов.
Гнутые назубные шины С.С. Ти-герштедта (гладкая шина-скоба,
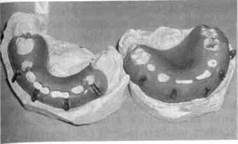
Рис. 10.21. Виды назубных и зубонад-десневых шин, применяемых для лечения переломов нижней челюсти у детей в период молочного и сменного прикуса.
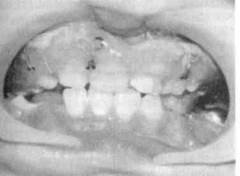
шина с распорочным изгибом или с зацепными петлями), а также транспортные шины Васильева в детской практике не применяются.
Хирургическое лечение переломов должно проводиться строго по показаниям: при безуспешности правильного сопоставления челюстей в физиологическом соотношении, грубых функциональных нарушениях и повреждениях сустава, многооскольчатых переломах. Для этой цели в последнее время применяют мини-пластины, винты-са-морезы различной формы и диаметра, изготовленные из биоинертных материалов — титана, стали, циркония и др. Методика фиксации аналогична таковой у взрослых, однако имеются и особенности. Для фиксации отломков кос-
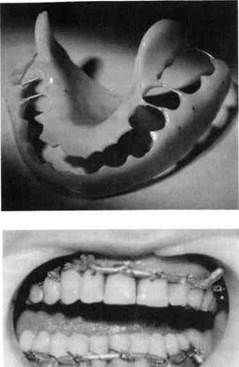
ти применяют монокортикальные винты-саморезы, так как при использовании бикортикального фиксирующего элемента возникает риск повреждения зачатков зубов. Обязательное снятие фиксирующих элементов, состоящих из мини-пластин и винтов-саморезов, у детей является еще одной отличительной особенностью применения данного способа фиксации. Прежде всего это связано с ростом челюстных костей лицевого скелета. По мнению М. Champi (1993), мини-пластины должны обязательно удаляться независимо от возраста пациента, так как очень часто обнаруживаются следы их коррозии и даже переломы. Остеосинтез при помощи мини-пластин и саморезов обеспечивает прочную и надежную
| ЗАБОЛЕВАНИЯ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА |
фиксацию отломков и обладает преимуществом по сравнению со швом кости.
Формирование первичной соединительнотканной и остеоидной мозолей при заживлении переломов у здоровых детей происходит в более короткие сроки, чем у взрослых. Однако переход таких мозолей в костную мозоль и эволюция последней протекают у детей в такие же сроки, как и у взрослых. Поэтому в детском и юношеском возрасте нельзя допускать сокращения срока фиксации костных фрагментов.
Преждевременное снятие шин может привести к вторичной деформации кости, так как плохо оссифицированная мозоль не в состоянии противостоять тяге жевательных мышц.
Срок срастания ускоряется, если перелом не проходит через зубной фолликул, и, наоборот, затягивается, если зачаток находится в линии перелома: возможен разрыв зубного мешочка и течение перелома осложняется остеомиелитом, а зачаток гибнет. Зубы, расположенные в линии перелома, у детей удаляют только в двух случаях: если зуб поражен кариесом или если он препятствует репозиции костных фрагментов.
У детей до 7—9 лет консолидация перелома происходит быстрее, чем в более старшем возрасте. Сроки консолидации удлиняются у ослабленных детей, страдающих рахитом, туберкулезом, а также с открытыми повреждениями, так как ре-паративные процессы в указанных случаях замедлены.
В целях лучшей консолидации и более быстрого срастания переломов следует заботиться об общем состоянии больного.
При лечении пациентов с травмами ЧЛО могут возникать ближайшие и отдаленные осложнения. Ближайшие осложнения при открытых переломах челюстей — раз-
витие травматического остеомиелита, неправильное сращение отломков, вторичная адентия.
При травматическом остеомиелите проводят лечение осложнений. При неправильном сращении отломков костей в детском возрасте на ранних стадиях можно исправить положение костных отломков за счет особенностей репаративного регенерата в линии перелома при помощи различных ортодонтиче-ских аппаратов с использованием тяг. При частичной адентии протезирование проводят съемными пластинчатыми протезами до окончания роста и развития челюстных костей. В дальнейшем дефект зубного ряда замещается современными эстетическими несъемными конструкциями. Одиночные дефекты в зубном ряду уже после 14— 15 лет можно замещать коронками на имплантатах.
Для замещения костных дефектов челюстей проводят костную пластику с использованием аутот-рансплантатов из гребешка подвздошной кости, ребер и др.
Отдаленные осложнения в виде деформации костей лицевого скелета (особенно после травмы в активных зонах роста челюстей), дефектов костей, посттравматических деформирующих остеоартрозов требуют комплексного подхода в лечении с привлечением других специалистов — ортодонтов, терапевтов-стоматологов, ЛОР-врачей. Все пациенты после травмы нуждаются в диспансерном наблюдении и при необходимости им проводят послеоперационное этапное лечение. При развитии деформации зубных рядов назначают ортодонтическое лечение в комплексе современной рациональной терапии. При деформациях зубных рядов и челюстей, кроме ортодонтического лечения, применяют современные методы компрессионно-дистракционного остеогенеза с использованием как внутриротовых, так и внеротовых
дистракционных аппаратов с последующей контурной пластикой различными композитными материалами. При посттравматическом ВДОА или анкилозе ВНЧС по показаниям проводят хирургическое лечение — остеотомию мыщелково-го отростка с одномоментной кост-
Раздел 11
ВНЧС является сложной функциональной системой, имеет специфические особенности, отличающие его от других суставов опорно-двигательного аппарата. Этот сустав образован головкой мы-щелкового отростка нижней челюсти, нижнечелюстной ямкой височной кости и лежащим кпереди задним скатом суставного бугорка. Костная структура охвачена суставной капсулой, которая прикреплена вверху к основанию височной кости, внизу к шейке мыщелкового отростка. Суставной диск делит ВНЧС на два пространства (верхнее, нижнее). Оба пространства заполнены синовиальной жидкостью. Капсулярно-связочный аппарат ВНЧС состоит из вне- и внутрикапсулярных связок. Сустав имеет хорошо развитую сосудистую сеть. Парность ВНЧС, синхронность движений — одна из важных его кинетических функций. Сустав обеспечивает движения вертикальные, сагиттальные и трансверсальные.
Знание особенностей ВНЧС необходимо для правильного выбора методов диагностики и лечения заболеваний этого сустава, особенно в период детского возраста на фоне анатомо-функциональных изменений, обусловленных ростом ребенка.
ной пластикой, современными эн-допротезами из композитных материалов на основе полиметилмет-акрилата в сочетании с гидрокси-апатитом, а также из углепластика. Титановые эндопротезы мыщелкового отростка в детском возрасте применять не рекомендуется.
Все заболевания ВНЧС можно разделить на две группы: первично-костные и функциональные. При первично-костном типе патологии причиной заболевания ВНЧС может быть врожденное несовершенство развивающейся кости или воспаление суставных концов костей — мыщелкового отростка нижней челюсти и височной кости (рис. 11.1, а, б). Первично-костные заболевания сустава в детском возрасте приводят к нарушению наследственно-детерминированного роста нижнечелюстной кости вследствие врожденной неполноценности или гибели в процессе воспаления зоны активного роста кости, локализующейся в мыщелковом отростке нижней челюсти.
Функциональные заболевания сопровождаются развитием хронического воспалительного или воспалительно-дегенеративного процесса, первично поражающего суставной хрящ, а затем медленно, годами, распространяющегося на костную ткань суставных концов костей (рис. 11.1, в).
Первично-хрящевые заболевания сустава развиваются в подростковом возрасте вследствие возрастной дисфункции ВНЧС и жевательных мышц и могут привести к заболеваниям, патогенетически связанным между собой, — привычному выви-
|
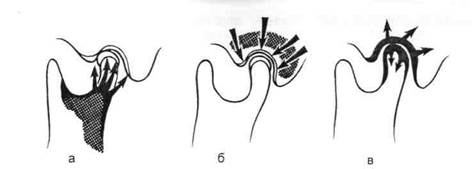
Рис. 11.1.Распространение воспалительного процесса при первично-костных (а б) и первично-хрящевых заболеваниях (в) ВНЧС.
Схема 11.1.Развитие первично-костной патологии ВНЧС
ху, острому и хроническому артриту, артрозу.
Классификация заболеваний височно-нижнечелюстного сустава у детей и подростков [по Н.Н. Каспаровой, 1979]
1. Первично-костные повреждения и
заболевания сустава.
1.1. Врожденная патология ВНЧС.
1.2. Воспалительные заболевания суставных концов костей: остеоартрит;
неоартроз;
вторичный деформирующий ос-
теоартроз;
костный анкилоз.
2. Функциональные заболевания ВНЧС
и их исходы в подростковом возра
сте.
2.1. Юношеская дисфункция ВНЧС:
привычный вывих;
болевой синдром дисфункции.
2.2. Воспалительные и воспалитель
но-дегенеративные первично-
хрящевые заболевания, развива
ющиеся вследствие дисфункции
сустава:
артрит (острый, хронический); деформирующий юношеский артроз.
11.1. Первично-костные повреждения и заболевания височно-нижнечелюстного сустава
Врожденная патология ВНЧС— это
один из симптомов врожденных синдромов (синдром Робена, синдром Франческетти, синдром Голь-денхара и др.), сопровождающихся нарушением роста нижнечелюстной кости. При перечисленных синдромах недоразвиты костные элементы ВНЧС: головка, суставной бугорок. Наиболее тяжелые формы врожденной патологии встречаются при синдромах Голь-денхара и гемифациальной микро-сомии, при которых височно-ниж-нечелюстное сочленение может отсутствовать вследствие его недоразвития.
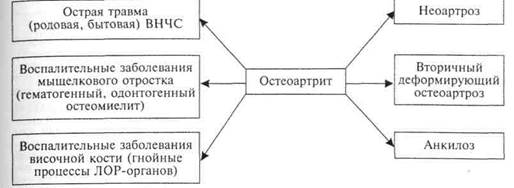
Воспалительные заболевания суставных концов костей. Остеоартрит — воспаление сустава, развившееся вследствие повреждения суставных концов костей и распространения воспалительного процесса на элементы сустава: суставной хрящ, надкостницу височной кости, суставную капсулу, связочный аппарат. Причинами остеоартрита могут быть повреждение сустава при острой травме (родовая травма сустава, внутри- и внесуставные переломы мыщелкового отростка), остеомиелит суставных концов кос-
теи: гематогенный или одонтогенный остеомиелит мыщелкового отростка, остеомиелит височной кости вследствие распространения гнойного воспаления из полости среднего уха или сосцевидного отростка.
Остеоартрит ВНЧС редко диагностируется у детей. Исходы остеоартрита зависят от степени тяжести клинического течения, гибели или сохранности суставного хряща, длительности заболевания. Остеоартрит в детском возрасте не завершается полным выздоровлением. Исходы остеоартрита: неоартроз, вторичный деформирующий остеоартроз или костный анкилоз сустава (схема 11.1).
Неоартроз — патологическое сочленение, возникшее под воздействием какого-либо патологического процесса (травма, остеомиелит). По сравнению с нормальным суставом это всегда функционально неполноценное соединение костей. Неоартроз ВНЧС — один из видов благоприятного исхода остеоартрита и может развиться после внутрисуставных или высоких внесуставных переломов мыщелкового отростка, гематогенного или одонтогенного остеомиелита, протекавших с сохранностью суставного хряща. При неоартрозе сохраняются вертикальные движения челюсти в полном
или несколько ограниченном объеме, позволяющие ребенку нормально принимать пищу и разговаривать. Неоартроз формируется в результате деструкции кости мыщелкового отростка и с ростом ребенка обязательно приводит к недоразвитию нижнечелюстной кости (табл. 11.1). В случае легкого клинического проявления неоартроза при отсутствии нарушения прикуса и выраженной деформации челюсти лечение не требуется. При деформациях нижней челюсти без нарушения прикуса проводят только контурную пластику нижней челюсти. В старшем возрасте при выраженном недоразвитии нижней челюсти и нарушении прикуса показано оперативное вмешательство с реконструкцией ветви и сустава (см. 11.1.1).
Вторичный деформирующий остеоартроз — хроническое воспалительное костное заболевание, развивающееся после остеоартрита ивызывающее костную деформацию суставных концов костей: мыщелкового отростка и суставной поверхности височной кости.
В результате родовой травмы или остеомиелита (см. схему 11.1),воспаления костных элементов сустава происходят разрушение и гибель костных структур, вследствие чего головка нижней челюсти частично разрушается на ранних стадиях бо-
4П
подростковое вмрас^еФФеРеНЦИаЛЬНая Диагностика заболеваний ВНЧС в детском и
Продолжение табл. П.]

|
| Нозологическая форма заболевания | Основные критерии различия заболеваний | |||
| возраст ребенка при выявлении заболевания | причина и клиническое начало заболевания | основные клинические симптомы | диагностические рентгенологические признаки | |
| привычного вывиха Деформирующий артроз в подростковом возрасте | 15—17 лет | ляется при обострении процесса Медленное, годами, на фоне дисфункции сустава и жевательных мышц | (боли, ригидность). Болевой синдром дисфункции Периодически в суставе возникают острые боли, ограничение подвижности. Шумовые симптомы. Болевой синдром дисфункции | ной костной замыкающей пластинки, очаги деструкции в субхондральном отделе кости головки Неравномерно суженная и деформированная суставная щель, утолщения замыкающей костной пластинки, уплотнение кости и деформация контуров головки |
| Патологическая перестройка кости, начавшись с момента воздействия причины заболевания, продолжается годами и заканчивается у большинства детей разрастанием зрелой склерозированной кости и полной потерей движений в суставе. |
| При вторичном деформирующем остеоартрозе истинное костное сращение сочленяющихся поверхностей не происходит (рис. 11.2). Клиническая картина. Первым выраженным симптомом деформирующего остеоартроза у детей является задержка роста нижней челюсти, особенно заметная при заболевании одного сустава. Асимметрию нижнего отдела лица обычно впервые обнаруживают посторонние люди, которые редко видят ребенка. Родители замечают деформацию поздно или случайно. При одностороннем недоразвитии половины нижней челюсти (рис. 11.3, а, б) на стороне больного сустава по сравнению со здоровой стороной укорочены ветвь и тело нижней челюсти. В результате этого подбородок смещен в сторону пораженного сустава. Здоровая |
лезни. В процессе заболевания подвергшаяся частичной деструкции костная ткань мыщелкового отростка теряет механическую прочность. Обычная функциональная нагрузка оказывается для нее чрезмерной. Это служит главной причиной патологической перестройки кости и деформации сустава. Под влиянием постоянно действующих функциональных нагрузок создаются условия для возникновения травматической компрессии, вследствие чего головка нижней челюсти погружается в подлежащие ткани, увеличиваются поперечные размеры сочленяющейся поверхности отростка, а рост его в длину прекращается. Мы-щелковый отросток как центр роста нижнечелюстной кости не теряет способности к продукции кости, однако этот процесс проявляется патологическим костеобразованием.
| 41S |
Определенное значение (особенно при переломах шейки мыщелкового отростка) имеет и костеоб-разовательная функция надкостницы. Этим объясняется избыточное построение кости в области зоны повреждения мыщелкового отростка.
|
|
|
| счет укорочения ветвей и тела смещается кзади и устанавливается прогнатическое соотношение челюстей с глубоким прикусом. Изменение внешнего облика ребенка особенно заметно в профиль: верхняя челюсть и нос резко выдаются над недоразвитой нижней третью лица («птичье лицо»). Обратиться к врачу в таких случаях, как правило, заставляет ограничение движений нижней челюсти, а не изменение контуров лица (рис. 11.4, а, б). Признаки нарушения функции сустава выявляются или одновременно с симптомами нарушения роста нижней челюсти или значи- |
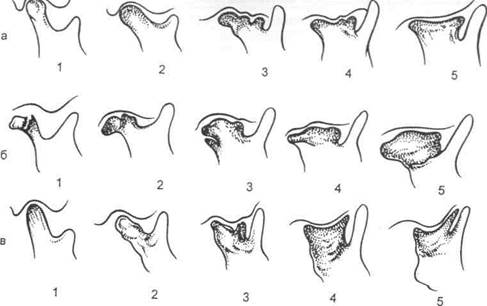
| Рис. 11.2.Эволюция вторичного деформирующего остеоартроза ВНЧС (схема), а — после родовой травмы; б — после перелома мыщелкового отростка; в — после гематогенного остеомиелита; 1, 2, 3, 4, 5 — стадии заболевания. |
половина тела челюсти уплощена, растянута между правильно расположенным углом нижней челюсти и смещенным в пораженную сторону подбородком. На недоразвитой половине нижней челюсти имеется избыток мягких тканей щеки, поэтому контуры этой половины лица округлые. Ткани щеки на непораженной стороне растянуты. Эта половина лица выглядит растянутой и плоской. Ротовая щель располагается косо. Угол рта на стороне, противоположной пораженному суставу, смещен вниз. Уплощение контуров лица и смещение вниз угла рта на непораженной стороне нередко являются причинами диагностических ошибок, когда заболевание сустава диагностируют как парез лицевого нерва и детям проводят неадекватное лечение.
При одностороннем недоразвитии половины нижней челюсти формируется патологический пере-
крестный прикус. Альвеолярная дуга нижней челюсти сужена, пре-моляры и моляры пораженной стороны наклонены в язычную сторону. Альвеолярные отростки не контактируют между собой, в результате чего происходит их компенсаторный избыточный рост. Альвеолярный отросток верхней челюсти иногда опускается вместе с зубами до уровня переходной складки слизистой оболочки нижней челюсти. В переднем отделе челюстей соотношение альвеолярных отростков по типу глубокого перекрытия. С развитием ребенка отставание роста одной половины нижней челюсти становится все более заметным. С годами возникает тяжелая вторичная деформация всех отделов верхней челюсти и скуловой кости. При заболевании обоих ВНЧС недоразвитыми оказываются обе половины нижней челюсти симметрично. У таких детей подбородок за
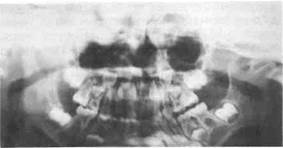
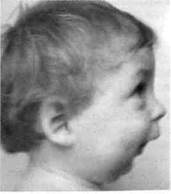
Рис. 11.3.Вторичный деформирующий остео-артроз правого ВНЧС после родовой травмы.
а — недоразвитие и полная неподвижность нижней челюсти; б — деформация и укорочение ветви челюсти и мыщелкового отростка, частичная сохранность суставной щели.
тельно позже. Первыми прекращаются боковые движения в суставе, затем становятся ограниченными вертикальные движения и движения вперед. В ранних стадиях заболевания тугоподвижность сустава не мешает ребенку при еде и разговоре и поэтому длительное время может оставаться незамеченной. Сокращение объема движений в суставе происходит медленно, годами и заканчивается полной неподвижностью нижней челюсти. Ослабление движений в суставе или их отсутствие определяется при сравнительном пальпаторном исследовании головок нижней челюсти через
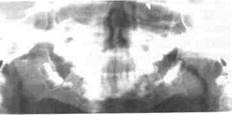
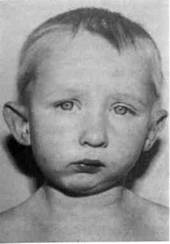
Рис. 11.4.Вторичный деформирующий остео-артроз обоих ВНЧС после родовой травмы, а — внешний вид ребенка («птичье лицо»). Недоразвитие и полная неподвижность нижней челюсти; б — ортопантомограмма.
наружные слуховые проходы. Наряду с деформацией лицевых костей у детей с ВДОА ВНЧС наблюдаются искривление шейного отдела позвоночника и нарушение тонуса мышц (мимических, жевательных и шейных). Недоразвитие и неподвижность нижней челюсти создают условия для западения языка и надгортанника, что приводит к нарушению внешнего дыхания и легочной вентиляции. Эти нарушения становятся особенно выраженными при расслаблении мышц во время физиологического сна. Во сне дети сильно храпят, временами наступает асфиксия и ребенок пробуждается. Дети не могут спать лежа на спине, а при выраженной деформации нижней челюсти спят сидя.
Чем меньше возраст, в котором развилось заболевание ВНЧС, тем более выражены у ребенка перечисленные анатомические и функциональные расстройства. Наиболее тяжелые изменения в организме наблюдаются при заболевании, вызванном родовой травмой или гематогенным остеомиелитом новорожденного.
При рентгенологическом исследовании ВНЧС у больных с ВДОА можно выделить следующие стадии.
Первая стадия — стадия остеоар-трита — является началом заболевания и продолжается до нескольких месяцев. В этой стадии происходят воспаление и гибель костного вещества: гнойное расплавление костных структур, некроз кости, погибает часть суставного хряща. Эта стадия плохо изучена хирургами и рентгенологами, так как у многик детей остается нераспознанной.
Вторая стадия — стадия разрушения головки нижней челюсти и начальной репарации. На рентгенограммах мыщелковый отросток теряет равномерный структурный рисунок и уплощается, головка разру-
шается. Поверхность отростка ста
новится плоской, а после гемато
генного остеомиелита может де
формироваться и повторять конту
ры суставного бугорка. Одновре
менно четко выявляется продукция
кости в виде отдельных костных
выростов, исходящих из края ниж
нечелюстной вырезки (см.
рис. 11.2).
Между мыщелковым отростком и височной костью на всем протяжений прослеживается светлая линия суставной щели. Вторая стадия продолжается 2—3 года. У некоторых детей с остеоартрозом, развившимся после гематогенного остеомиелита, заболевание может завершиться в этой стадии. В таких случаях движения нижней челюсти сохраняются, и ребенок может производить вертикальные движения, открывая рот на 2—3 см.
Третья стадия — стадия выраженной репарации. На рентгенограммах выявляется обширная сплошная зона костеобразования и можно наблюдать деформацию височной кости: уменьшение глубины нижнечелюстной ямки височной кости и сглаживание суставного бугорка. Линия суставной щели теряет изгиб, становится неравномерной и по форме все более приближается к прямой линии (см. рис. 11.2). Этот период заболевания может продолжаться 5—7 лет. Расширение зоны костеобразования вызывает все большую утрату функции сустава.
Четвертая стадия — полная потеря сочленяющимися поверхностями конгруэнтности — является конечной стадией заболевания и характеризуется полной неподвижностью челюсти. На рентгенограммах выявляется сплошная зона костеобразования, близко расположенная к основанию черепа. Суставная линия полностью теряет изгибы, свойственные рельефу височной кости, и приближается к прямой линии. Структура костных разрас-
таний становится грубой за счет выраженных склеротических изменений (см. рис. 11.2). Эта стадия развивается у большинства детей в пубертатном периоде.
Диагностика. Распознавание
ВДОА представляет большие трудности и осуществляется комплексными клинико-рентгенологически-ми методами. Клинические методы — опрос и тщательный сбор анамнеза, исследование лицевых признаков — недоразвития нижней челюсти и вторичных деформаций костей лица, состояния прикуса, объема движения нижней челюсти (наличие движений ВНЧС — вертикальных, сагиттальных, трансвер-сальных); характера окклюзионных нарушений (сужение зубной дуги, аномалия положения зубов, изменения альвеолярных отростков, тип прикуса), обусловленных органической патологией ВНЧС, давностью заболевания, возрастом, в котором установлены начало заболевания и его причина (врожденное, родовая травма, травма сустава, гематогенный остеомиелит). У 9—10 % пациентов причина заболевания остается невыявленной.
Специальное рентгенологическое исследование ВНЧС — ортопанто-мография, томография, КТ и МРТ позволяют получить исчерпывающие сведения о степени деструктивных изменений и характере патологического репаративного регенерата кости мыщелкового отростка, а также суставной впадины — в виде костных разрастаний.
КТ позволяет установить степень изменения всего комплекса костных структур, в том числе суставной ямки, определить степень костных изменений в суставной щели, структуру патологического препарата, его распространенность, размеры деформированных отделов ВНЧС, мыщелкового отростка и нижней челюсти на симметричных участках. Наиболее информативным является спиральная КТ с по-
строением трехмерного изображения.
МРТ также высокоинформативна и позволяет получить детальные сведения о характере изменений, особенно на ранних стадиях заболевания. Этот метод исследования ценен при изучении патологии ВНЧС фиброзного характера.
Диагноз ВДОА устанавливают на основании двух рентгенологических признаков: сохранности непрерывной светлой щели между сочленяющимися поверхностями и деформации мыщелкового отростка за счет выраженного костеобразования. При сохранении подвижности нижней челюсти приходится дифференцировать это заболевание от фиброзного анкилоза, а при отсутствии движений ВДОА следует отличать от частичного или полного костного анкилоза. Фиброзный анкилоз характеризуется наличием соединительнотканных спаек между сочленяющимися поверхностями, поэтому на рентгенограмме суставные поверхности сохраняют правильность формы, размеров и непрерывность субхондрального коркового слоя кости. Установить наличие фиброзного анкилоза стандартным рентгенологическим методом невозможно. При ВДОА (II—III стадия) в суставных костях обнаруживаются грубые деструктивные изменения, указывающие на длительно протекающий патологический процесс (см. табл. 11.2).
Дата добавления: 2016-03-04; просмотров: 795;
