Бронхоэктатическая болезнь
Бронхоэктатическая болезнь – хроническое заболевание, представляющее собой форму нагноительных поражений легких, при которой гнойно‑воспалительный процесс локализуется вначале в расширенных и деформированных бронхах – бронхоэкта‑зах, а затем приводит к тяжелому поражению легочной ткани.
Этиология и патогенез. Болезнь характеризуется длительным прогрессирующим течением с различного рода осложнениями (преимущественно гнойной инфекцией).
Бронхоэктазы – цилиндрические или мешковидные расширения сегментарных или субсегментарных бронхов, чаще – нижней доли, особенно слева. Этиологически различают первичные и вторичные бронхоэктазы.
В основе первичных бронхоэктазов лежит врожденная слабость стенки бронхов с гипертрофией слизистой оболочки. Хроническая инфекция усугубляет гипертрофию слизистой бронхов, способствуя увеличению секреции, одновременно затрудняя бронхиальный дренаж.
Развитие вторичных бронхоэктазов наблюдается на фоне астматического бронхита и органических бронхостенозов (туберкулеза, опухолей), часто рецидивирующих хронических пневмоний. В этих случаях бронхоэктазы являются результатом инфекционного процесса, ведущего к разрушению бронхиальной стенки.
В зависимости от характера расширения бронхов выделяют бронхоэктазы цилиндрические, веретенообразные, мешотчатые и смешанные. Цилиндрические и веретенообразные характерны для поражения более крупных бронхов, мешотчатые – для мелких.
Если бронхоэктазы не подвергаются воспалительным изменениям (не инфицированы), немногочисленны и небольших размеров, то в течение длительного времени они клинически не проявляют себя (особенно это касается врожденных бронхоэктазов). В случае присоединения инфекции развивается воспалительный процесс, и бронхоэктазы заполняются гнойным содержимым, в них поддерживается хроническое воспаление. В таких случаях говорят о развитии бронхоэктатической болезни.
В зависимости от патогенеза можно выделить четыре типа бронхоэктатической болезни.
1. Бронхоэктазы возникают вследствие воспалительно‑дистрофических изменений бронхов, обусловленных развитием хронических гнойных процессов в легком. Характеризуются гнойным расплавлением стенки бронхов с последующим развитием грануляционной ткани и уничтожением их структурных элементов. Эластические волокна исчезают, хрящи и мышцы подвергаются дистрофии. При переходе гнойного расплавления на прилежащую ткань возникает бронхоэктатическая каверна.
Нарушение дренажа бронха сопровождается ателектазами, бронхопневмонией, абсцессами.
2. Бронхоэктазы возникают вследствие нарушения нервно‑мышечного аппарата бронхов при отсутствии выраженных деструктивных процессов и характеризуются застоем секрета в их просвете. Основой этого типа заболевания чаще всего являются разнообразные воспалительные процессы в бронхах или легочной ткани. Воспалительный процесс может обусловить распространенное нарушение моторики бронхиального дерева, чем и объясняется появление бронхоэктазов. Очевидно, таким образом возникают острые бронхоэктазы, в основе которых – снижение тонуса гладкой мускулатуры; затем происходит жировая дистрофия мышечных волокон, что, безусловно, сказывается на физиологических отправлениях бронхов (Н. Н. Аничков, М. А. Захарьевская).
3. Бронхоэктазы развиваются вследствие обширных ателектазов. Возникающая при ателектазе разность между внутрибронхиаль‑ным и внутриплевральным давлением способствует расширению бронхов.
4. Бронхоэктазы возникают вследствие пороков развития бронхиального дерева. Этот тип заболевания сходен с предыдущим, но встречается реже. Поражение охватывает меньшие сегменты легкого.
Клиническая картина. Основным проявлением заболевания является кашель с обильным выделением гнойной мокроты, иногда с гнилостным запахом. Кашель появляется главным образом утром, после сна, в результате раздражения чувствительных нервных окончаний скопившейся за ночь мокротой при смене положения тела (вставании). Обычно по утрам больной с сильным кашлем выделяет мокроту «полным ртом», т.е. сразу в большом количестве (иногда до 2/3 суточного количества). После утреннего туалета бронхов днем кашель наблюдается редко, по мере накопления мокроты в бронхоэктазах. Кашель и выделение мокроты могут возникать также при таком положении больного, которое способствует наилучшей дренажной (очистительной) функции пораженных бронхоэктазами бронхов.
При сильном кашле могут произойти разрывы кровеносных сосудов в истонченных стенках бронхов и как следствие этого – кровохарканье, вплоть до легочного кровотечения при нарушении целостности крупных сосудов.
Выделение большого количества гнойной мокроты в течение длительного времени приводит к общей интоксикации и истощению организма. Развиваются бледность, похудение, анемия, общая слабость; пальцы приобретают вид «барабанных палочек», а ногти – «часовых стекол» (как при хроническом абсцессе легкого).
Для бронхоэктатической болезни характерны частые обострения бронхолегочной инфекции, особенно в сырую и холодную погоду. У больных повышается температура, увеличивается количество мокроты; в крови – лейкоцитоз со сдвигом влево, повышение СОЭ.
Течение болезни длительное – несколько лет и даже десятилетий. В ее развитии условно можно выделить три периода.
Первый {ранний) период протекает часто бессимптомно или с весьма скудными симптомами: наклонностью к простуде, рецидивирующими бронхитами, сухими плевритами, пневмониями, иногда кровохарканиями. Мокрота выделяется непостоянно – обычно слизистая или слизисто‑гнойная. «Сухие» бронхоэктазы протекают без выделения мокроты.
Второй период (выраженная бронхоэктатическая болезнь) характеризуется периодически повторяющимися пневмониями и появлением типичных симптомов: выделения большего количества трехслойной мокроты с гнилостным запахом; наличия хрипов под пораженными участками легких; появления «барабанных» пальцев и т.д.
Третий (поздний) период характеризуется дальнейшим развитием гнойного процесса и хронической интоксикацией с тяжелыми осложнениями.
При продолжительном течении бронхоэктатической болезни, при наличии диффузного пневмосклероза и эмфиземы развивается «легочное сердце» с явлениями сердечной недостаточности.
Лечение. В период обострения больным показаны: постельный режим в хорошо проветриваемом и светлом помещении; высококалорийная пища, богатая животными белками и витаминами.
В этот период основное внимание должно уделяться санации (очистке) бронхиального дерева, подавлению активности воспалительного процесса, восстановлению проходимости бронхов.
Одной из важнейших задач лечения является возможно полное освобождение бронхоэктазов от накопившегося гнойного содержимого. Для этого обязательно применение «дренажа положением», т.е. придания больному определенного положения тела, – так называемый постуральный дренаж.
Эффективно также введение антибиотиков через бронхоскоп, внутритрахеально с помощью гортанного шприца или путем аэро‑юль‑терапии. Чаще всего применяют полусинтетические производные пенициллина (оксациллин, ампициллин), а также ряд новых препаратов, используемых в терапии хронических нагнои‑гельных заболеваний легких.
Для лучшего отхождения мокроты назначают отхаркивающие препараты (предпочтительно из трав), а также щелочное питье (до 2 л в сутки). Эффективен лечебный массаж грудной клетки в сочетании с занятиями дыхательной гимнастикой.
Профилактика. Мерами профилактики бронхоэктатической болезни являются: диспансерное наблюдение за больными с хроническими бронхитом, пневмонией, их систематическое лечение; исключение воздействия на организм вредных факторов (курения, загазованности воздуха, производственных пылевых вредностей); закаливание. Существенное значение имеет борьба с детскими инфекционными болезнями (корь, коклюш, грипп).
Контрольные вопросы и задания
1. Что такое бронхоэктазы?
2. Каковы основные причины развития бронхоэктатической болезни?
3. Назовите основные симптомы этой болезни.
4. Охарактеризуйте течение бронхоэктатической болезни и назовите возможные ее осложнения.
5. Расскажите о лечебных мероприятиях в период обострения бронхоэктатической болезни.
6. Каковы меры профилактики при бронхоэктатической болезни?
Глава 16
Бронхиальная астма
Бронхиальная астма – хроническое заболевание дыхательных путей, сопровождающееся изменением чувствительности и реактивности бронхов, проявляющееся периодически возникающими приступами затрудненного дыхания или удушья в результате распространенной бронхиальной обструкции, обусловленной брон‑хоспазмом, отеком бронхов и гиперсекрецией слизи.
Термин «бронхиальная астма» происходит от греческого слова asthma – «тяжелое дыхание, удушье». Несмотря на многочисленные исследования, эта болезнь до настоящего времени остается до конца не изученной. В мире бронхиальной астмой страдают 100 млн человек, в России – от 7 до 10% взрослого населения; обнаруживается тенденция постоянного роста этого заболевания. Хорошо известно, что бронхиальная астма довольно часто возникает еще в детстве и сопровождает больного в течение его жизни, нередко становится причиной потери трудоспособности и инвалидности даже в молодом возрасте.
Трудности лечения бронхиальной астмы обусловлены значительным изменением клинической картины заболевания, тяжестью его течения, частым сочетанием бронхиальной астмы с другими проявлениями аллергии (в частности, медикаментозной).
В зависимости от факторов, обусловливающих возникновение бронхиальной астмы, различают несколько ее форм.
Атоническая форма развивается при воздействии неинфекционных аллергенов.
Инфекционно‑аллергическая форма вызывается различными микроорганизмами.
Эти две формы объединяют большинство случаев заболевания. Однако в ряде случаев конкретный фактор назвать сложно – тогда речь идет о смешанной форме, когда несколько факторов (психический, наследственный, иммунологический и др.), воздействуя по отдельности или в комплексе, могут привести к возникновению приступа удушья.
Этиология и патогенез. Бронхиальная астма является полиэтиологическим заболеванием. Основную роль в ее возникновении играют аллергены – вещества, вызывающие патологическую реакцию; они могут быть как инфекционной, так и неинфекционной природы.
К инфекционным аллергенам относятся различные бактерии, вирусы патогенные и непатогенные, гельминты, простейшие. При этом развивается инфекционно‑аллергическая форма бронхиальной астмы. Ее причиной становятся различные инфекции верхних дыхательных путей, бронхов, легких.
Помимо инфекционных аллергенов, способствующих возникновению бронхиальной астмы, большое значение имеют неинфекционные аллергены (табл. 1).
В возникновении приступов удушья могут участвовать несколько аллергенов. Помимо аллергенов, провоцирующих приступ удушья, причиной его может стать физическая нагрузка – вследствие усиленного форсированного дыхания при ее выполнении. Приступ удушья может также возникнуть при вдыхании холодного влажного воздуха.
Нередко приступы преобладают в ночное время, во время сна. Возникновение или, наоборот, прекращение приступов под влиянием эмоций, эффективность психотерапии в ряде случаев поз‑
Таблица 1
Аллергены неинфекционной природы воляют говорить о существовании особой формы – так называемой психогенной астмы. Некоторые авторы указывают, что у ряда больных одно воспоминание о приступе может вызвать новый приступ астмы.
| АллергеныОсновные представители | Аллергены | Основные представители |
| БытовыеЭпидермальныеРастительныеПищевые ХимическиеЛекарственныеДомашняя пыль, библиотечная пыль, пыль постельного бельяШерсть домашних животных, перо подушек, домашних птицПыльца деревьев (березы, ели, орешника, дуба и пр.), пыльца трав (тимофеевки, овсяницы, лебеды, полыни и пр.), скошенное сеноБелки молока, куриного яйца, рыбы; цитрусовые, пшеница, клубника, шоколад и др.Изоцианаты; соединения платины, хрома, никеля; красители (например, урсол), некоторые краски для волос и др.Препараты пенициллина, сульфаниламиды, некоторые витамины и др. | Бытовые Эпидермальные Растительные Пищевые Химические Лекарственные | Домашняя пыль, библиотечная пыль, пыль постельного белья Шерсть домашних животных, перо подушек, домашних птиц Пыльца деревьев (березы, ели, орешника, дуба и пр.), пыльца трав (тимофеевки, овсяницы, лебеды, полыни и пр.), скошенное сено Белки молока, куриного яйца, рыбы; цитрусовые, пшеница, клубника, шоколад и др. Изоцианаты; соединения платины, хрома, никеля; красители (например, урсол), некоторые краски для волос и др. Препараты пенициллина, сульфаниламиды, некоторые витамины и др. |
В патогенезе бронхиальной астмы важное значение имеют функциональные нарушения в центральной и вегетативной нервных системах. Под влиянием интероцептивных безусловных рефлексов в головном мозге формируется застойный доминантный очаг патологического возбуждения, который преобразуется затем в условный рефлекс; этим и объясняется повторяемость приступов астмы.
У женщин часто удается установить связь приступов астмы с появлением менструаций, беременностью, родами, кормлением грудью, климаксом.
У мальчиков часто наблюдается ликвидация приступов удушья с наступлением полового созревания.
Ведущим механизмом патогенеза при бронхиальной астме является хронический воспалительный процесс в бронхиальном дереве.
Механизмы нарушения проходимости бронхов. С механической точки зрения просвет бронха, представляющий собой полую трубку, может изменяться по трем причинам:
1) при уменьшении диаметра (спазме);
2) при утолщении стенки (набухании слизистой оболочки);
3) при механической обтурации (закупорке) просвета пробкой из слизи.
Вследствие воспаления и отека утолщены слизистый и подслизистый слои, спазмирована бронхиальная мускулатура, просвет бронха частично закупорен слизистой пробкой.
В самом начале заболевания нарушение проходимости бронхов обусловлено преимущественно их спазмом, воспалением и отеком слизистого и подслизистого слоев дыхательных путей.
Роль многих медиаторов еще не ясна, однако совершенно точно известно, что, например, гистамины и простагландины способны (так же, как ацетилхолины) вызывать спазм бронхиальной мускулатуры. Кроме того, эти медиаторы способны расширять микрососуды подслизистого слоя, что вызывает повышение их проницаемости и приводит к набуханию и отеку слизистой бронхов.
В результате выброса медиаторов происходит воспалительная реакция слизистой, которая вызывает раздражение чувствительных нервных окончаний и развитие бронхоспазма по нервно‑рефлекторному холинергическому механизму.
В патогенезе бронхиальной астмы и ее прогрессировании определенную роль играют триггерные механизмы. Триггерный механизм – это любой провоцирующий фактор или воздействие, вызывающее первоначальный выброс медиаторов воспаления, концентрации которых достаточно для того, чтобы, вызвав повреждение, отек слизистой бронхов и спазм бронхиальной мускулатуры, «запустить» астму с ее клиническими проявлениями (приступами удушья, одышкой, затруднением дыхания и кашлем).
В настоящее время наиболее частым пусковым фактором астмы являются респираторные инфекции. Другим фактором может стать повышенное содержание аллергена, к которому чувствителен данный субъект. Например, у человека, живущего в средней полосе России, с аллергией на пыльцу амброзии, развившейся когда‑то во время отпуска на юге, повторный отдых в этом же месте «запускает» астму.
Триггерными факторами могут быть самые разнообразные воздействия: физическое и психическое перенапряжение; эмоциональные травмы; вдыхание газов, химических веществ; прием некоторых лекарств; беременность, роды и многие другие.
Итак, триггерный фактор – это дополнительный толчок, который «запускает» уже сформировавшийся, но до поры «дремавший» процесс – бронхиальную астму.
Клиническая картина. Бронхиальная астма может начаться любом возрасте. Описаны наблюдения, когда болезнь развивалась у детей в первые три месяца жизни. Возраст влияет не только на течение болезни, но и на общее состояние больного. Астма у детей, имеющая склонность к рецидивирующему течению, может привести к деформации грудной клетки, искривлению позвоночника. В пожилом возрасте бронхиальная астма часто сочетается с ишемической болезнью сердца. Для старших возрастных групп характерно и более частое сочетание бронхиальной астмы с артериальной гипертензией.
Бронхиальная астма, независимо от ее природы, может протекать монотонно, с постоянно нарушенным дыханием и потребностью ежедневно принимать противоастматические средства. У некоторых больных можно проследить тенденцию к периодическим обострениям, когда явления бронхиальной обструкции значительно усиливаются. Обострения сменяются ремиссией, когда нарушения бронхиальной проходимости резко уменьшаются.
Существуют три фазы течения бронхиальной астмы:
1) обострение;
2) затихающее обострение (межприступный период);
3) ремиссия (по Г. Б. Федосееву, 1962).
При обострении выделяются различные функциональные состояния внешнего дыхания с различной клинической картиной.
Клиническими симптомами бронхиальной астмы являются удушье, одышка, выделение мокроты, кашель.
При типичном течении бронхиальной астмы мокрота обычно отходит в небольшом количестве в конце приступов удушья. Вслед за ее отхождением наступает, как правило, облегчение дыхания.
Мокрота слизистая, стекловидной консистенции; иногда отделяется в виде слепков бронхов.
Затруднение выделения мокроты обычно связано с увеличением ее вязкости. Вязкая, тягучая мокрота, накапливаясь в бронхах, усугубляет нарушения бронхиальной проходимости. С присоединением инфекции она приобретает слизисто‑гнойный характер, что позволяет диагностировать бронхит.
Кашель при астме имеет пароксизмальный характер. Он предшествует удушью, ослабевает при нарастающей одышке и возобновляется при отделении бронхиального секрета. Выраженность кашля может быть различной: чем выше в дыхательных путях развивается воспалительный процесс, тем, как правило, более выражен кашель.
Одышка имеет приступообразный характер и субъективно ощущается больным как удушье, побуждая его искать вынужденное положение с включением в акт дыхания мускулатуры плечевого пояса, грудной клетки и брюшного пресса.
Приступ удушья является наиболее характерным проявлением астмы. Типична вынужденная поза с приподнятым верхним плечевым поясом. Грудная клетка цилиндрической формы. Больной делает короткий вдох и без паузы – продолжительный мучительный выдох, который часто сопровождается сухими хрипами, слышными на расстоянии. В дыхании активно участвуют вспомогательная мускулатура грудной клетки, плечевого пояса, брюшного пресса, но затрудненный выдох сохраняется.
У многих больных атопической бронхиальной астмой определяется сезонность обострений: например, при пыльцевой астме – в период цветения растений, при инфекционно‑зависимой – в холодное время года, когда увеличивается число ОРЗ и ОРВИ.
Некоторые больные часто различают предвестники приступов удушья.
В зависимости от частоты и длительности обострений, силы приступов, осложнений определяются три степени тяжести течения заболевания: легкая, средней тяжести, тяжелая.
При легкой степени бронхиальной астмы обострения непродолжительны и возникают не чаще 2–3 раз в год. Приступы удушья, как правило, легко купируются приемом внутрь или ингаляцией бронхолитических препаратов.
При атопической форме обострение обычно наблюдается в связи с активизацией воспалительного процесса – чаще всего в органах дыхания.
При легком течении бронхиальной астмы частота приступов не превышает 1 раза в неделю; они относительно легко переносятся больным и быстро проходят после приема лекарственных препаратов.
При бронхиальной астме средней тяжести и при обеих ее формах обострения более длительны и возникают до 3–4 раз в год. Приступы удушья протекают тяжелее и обычно купируются только инъекциями бронхолитических препаратов. Между приступами часто сохраняются не резко выраженные, но клинически диагностируемые явления бронхоспазма.
Тяжелая степень бронхиальной астмы характеризуется частыми и продолжительными (более 3–4 нед) обострениями, затяжными приступами удушья, часто переходящими в астматическое состояние, для купирования которого приходится прибегать к повторным внутривенным введениям различных бронхолитических средств – вплоть до реанимационно‑анестезиологических мероприятий. Ремиссии редки и непродолжительны.
Во время приступа пульс учащен; при тяжелом течении отмечаются изменения на электрокардиограмме. При исследовании функции внешнего дыхания остаются признаки нарушения бронхиальной проходимости, низкая мощность выдоха.
При длительном течении и частых обострениях астмы (особенно протекающей на фоне бронхита) у больного развивается эмфизема легких, а затем и легочная недостаточность.
Возникновение легочной недостаточности, а также присоединение к ней сердечно‑сосудистой недостаточности значительно отягощают состояние больного и ухудшают прогноз.
В ряде случаев при затяжных приступах астмы развивается закупорка бронхов вязкой слизью – вплоть до развития синдрома «немого легкого». Возникает наиболее тяжелое осложнение, носящее название «астматический статус» при этом происходит тяжелая асфиксия вследствие диффузного нарушения проходимости бронхов. При несвоевременной неотложной помощи это осложнение может привести к смертельному исходу.
Лечение. В комплексном лечении больных бронхиальной астмой, наряду с медикаментозной терапией, большое место занимают немедикаментозные методы.
В первую очередь необходимо устранить аллерген, если его удается установить. Затем лечебные мероприятия имеют различия в зависимости от фазы течения болезни (обострение или межпри‑ступный период).
Легкие приступы бронхиальной астмы могут купироваться самим больным с помощью самостоятельного вдыхания какого‑либо бронхорасширяющего средства (астмопента, сальбутамола, атро‑вента и др.). При некупирующемся приступе назначают подкожно эфедрин, папаверин или но‑шпу с одним из антигистаминных препаратов (супрастином, димедролом, ломиланом и др.). При среднетяжелых и тяжелых приступах необходимо поместить больного в стационар, где обязательно парентеральное введение лекарственных средств (эуфиллина, изотонического раствора хлорида натрия, некоторых гормональных препаратов и т.п.).
Помимо этого, во время приступа любой степени тяжести применяют горячее щелочное питье, горчичные ножные ванны, горчичники на грудную клетку.
Для лучшего отхождения мокроты применяют отхаркивающие средства; при использовании средств на травяной основе необходимо предварительно выяснить, не являются ли они аллергенами.
Известно положительное действие на организм больного некоторых физиотерапевтических процедур: барокамеры, индукто‑термии, иглорефлексотерапии.
Обязательным является назначение лечебной физкультуры и лечебного массажа. Особенно эффективны дыхательные упражнения с произношением звуков вибрирующего характера, удлиненный выдох, массаж грудной клетки, тренировка диафрагмально‑го дыхания; весьма действенны и упражнения в мышечной релаксации. Также необходимо научить больного приемам психорегуляции, аутотренингу.
В период ремиссии хороший эффект оказывает пребывание на горных курортах; благотворно действует на астматиков и климат Южного берега Крыма.
Профилактика. Профилактические мероприятия должны осуществляться по ряду направлений. Во‑первых, следует уделять внимание санации очагов инфекции в верхних дыхательных путях и лечению острых и затяжных трахеобронхитов и пневмоний. Во‑вторых, необходима проверка организма на наличие аллергена, вызывающего астматоидное состояние.
В профилактике бронхиальной астмы имеют немаловажное значение охрана окружающей среды, экология.
И, конечно, необходимо вести здоровый образ жизни, укреплять и закаливать свой организм. В этом отношении роль средств физической культуры и спорта весьма велика.
Контрольные вопросы и задания
1. Дайте определение бронхиальной астмы.
2. Охарактеризуйте формы этого заболевания.
3. Перечислите основные неинфекционные и инфекционные аллергены.
4. Какие факторы, кроме аллергенов, могут провоцировать возникновение бронхиальной астмы?
5. Раскройте механизмы нарушения проходимости бронхов.
6. Назовите фазы течения бронхиальной астмы.
7. Опишите клиническую картину приступа удушья.
8. Охарактеризуйте степени тяжести течения бронхиальной астмы.
9. Каковы методы и средства лечения бронхиальной астмы?
10. В чем заключается профилактика этого заболевания?
Глава 17
Эмфизема легких
Эмфизема легких – хроническое заболевание, которое характеризуется патологическим расширением альвеол легких, сопровождается деструктивными изменениями альвеолярных стенок и как следствие этого – понижением эластичности легочной ткани.
Эмфизема легких – одна из распространенных форм хронических неспецифических заболеваний легких (ХНЗЛ). Различают первичную (идиопатическую) эмфизему легких, развивающуюся без предшествующего бронхолегочного заболевания, и вторичную (обструктивную), которая является осложнением бронхолегочных болезней (чаще всего хронического обструктивного бронхита). В зависимости от распространенности эмфизема может быть диффузной, когда поражается практически вся легочная ткань, или очаговой (локализованной), когда поражается ограниченный участок легочной ткани.
Эмфизема легких чаще наблюдается у людей старше 40–50 лет; у мужчин она возникает в 2–3 раза чаще, чем у женщин.
Этиология и патогенез. Определяют две группы факторов, способствующих развитию эмфиземы легких. Первую группу составляют факторы, нарушающие эластичность и прочность легочных структурных элементов: патологическая микроциркуляция, табачный дым, пылевые частицы во вдыхаемом воздухе. Эти факторы могут привести к развитию первичной эмфиземы, всегда диффузной. В основе ее патогенеза – патологическая перестройка всего респираторного отдела легкого; равномерное поражение всех альвеол, входящих в состав дольки легкого; атрофия межальвеолярных перегородок. Воспалительные изменения в бронхах и бронхиолах не выражены; не отмечается обструкции, связанной с воспалительным отеком. Уменьшение эластических свойств легкого приводит к тому, что во время выдоха (и следовательно, повышения внутригрудного давления) мелкие бронхи, не имеющие своего хрящевого каркаса и лишенные эластической тяги легкого, пассивно спадаются, увеличивая тем самым бронхиальное сопротивление и повышая давление в альвеолах; бронхиальная проходимость на вдохе не нарушается.
Факторы второй группы способствуют повышению давления в легочной ткани и усиливают растяжение альвеол, альвеолярных ходов и бронхиол. Среди них наибольшее значение имеет обструкция дыхательных путей при обструктивном бронхите, когда создаются условия для формирования клапанного механизма перерастяжения альвеол и, как следствие этого, отмечаются задержка воздуха в альвеолах и их перерастяжение.
Вторичная эмфизема характеризуется вздутием бронхиол и изменением формы преимущественно тех альвеол, которые располагаются вблизи от них. При прогрессировании болезни в патологический процесс может вовлекаться вся долька легкого. Альвеолы уплощены, устья расширены; гладкомышечные пучки гипертрофированы, позже становятся дистрофичными. Стенки респираторных бронхиол истончены, количество капилляров и клеточных элементов в них уменьшено. В поздних стадиях эмфиземы наблюдаются разрушение и полное исчезновение структурных элементов легочной ткани.
Существенное значение в развитии эмфиземы легких имеют профессиональные факторы: чаще этим заболеванием страдают стеклодувы, музыканты, играющие на духовых инструментах и др. Нельзя исключить и действие наследственных факторов, однако им отводится основная роль в развитии первичной эмфиземы, которая встречается у людей, не имеющих легочной патологии в анамнезе.
Клиническая картина. Основной жалобой при эмфиземе легких является одышка, которая в начале заболевания появляется только при физической нагрузке, а затем и в покое. Усиливается одышка в осенне‑зимний период, при простудных заболеваниях, обострениях бронхита.
Одышка, как правило, носит экспираторный характер: выдох затруднен; вместо обычного выдоха больной как бы выдавливает воздух из легких. В легких снижается диффузия газов, и как следствие этого, развивается гипоксемия. В результате гипоксемии возникает цианоз – постоянный признак эмфиземы легких.
При наличии выраженной эмфиземы легких к развивающейся дыхательной недостаточности присоединяется сердечно‑сосудистая недостаточность, так как вследствие гипоксемии нарушается трофика тканей организма (в частности, миокарда) и происходит ослабление функции сердца. Помимо этого, нарушение внешнего дыхания при эмфиземе легких снижает роль дыхательного аппарата как экстракардиального фактора кровообращения, в связи с чем нарушается венозная гемодинамика, развиваются застойные явления в системе кровообращения.
Часто больные эмфиземой имеют характерный внешний вид: багрово‑цианотичное лицо с рисунком расширенных кожных вен, набухание шейных вен – особенно во время припадков кашля, когда цианоз лица резко усиливается. Характерны также напряжение мышц при выдохе, бочкообразность грудной клетки и значительное уменьшение ее подвижности, повышение прозрачности легочных полей на рентгенограмме.
У больных уже в покое объем вентиляции предельно велик, поэтому их толерантность к физической нагрузке очень низка. При первичной эмфиземе меньше, чем при вторичной, нарушен газовый состав крови; мало выражен цианоз («розовый» тип эмфиземы); отмечается усиленная вентиляция, которая вплоть до терминальной стадии поддерживает удовлетворительную оксигенацию крови. При первичной эмфиземе, в отличие от вторичной, как правило, не развивается хроническое «легочное сердце».
В большинстве случаев начало заболевания постепенное; течение хроническое, многолетнее.
Прогноз при эмфиземе легких – пессимистичный, так как восстановить разрушенные альвеолы невозможно. Все зависит от быстроты и степени развития легочной, а затем и легочно‑сердеч‑ной недостаточности, поэтому в основном используется поддерживающая терапия.
Лечение. При эмфиземе легких следует обратить особое внимание на течение тех заболеваний и состояний, которые способствовали ее возникновению. Лечебные мероприятия должны быть направлены на восстановление бронхиальной проходимости, купирование явлений дыхательной недостаточности.
Весьма важное место в улучшении дыхательной функции (в частности, нормализации выдоха) отводится дыхательным упражнениям, упражнениям на укрепление дыхательных мышц и тренировке диафрагмального дыхания.
В комплексном лечении эффективна оксигенотерапия (лечение кислородом), особенно для больных с гиперкапнией, т.е. с избыточным накоплением углекислого газа. Из медицинских препаратов наиболее эффективно действие эуфиллина; при возникновении сердечной недостаточности назначают соответствующие сердечно‑сосудистые препараты.
Профилактика. Профилактические мероприятия заключаются в своевременном лечении хронических бронхолегочных заболеваний, и прежде всего, хронического бронхита, хронической пневмонии и бронхиальной астмы.
Следует избегать деятельности, связанной с запыленностью, действием едких газов и других вредных веществ. В целях профилактики эмфиземы легких необходима также борьба с курением.
Контрольные вопросы и задания
1. Дайте определение эмфиземы легких.
2. Какие факторы способствуют развитию этого заболевания?
3. Расскажите о клинической картине эмфиземы легких.
4. Охарактеризуйте методы лечения эмфиземы легких.
5. В чем заключается профилактика этого заболевания?
Глава 18
Плеврит
Плеврит – это воспаление листков плевры с образованием фибринозного налета на ее поверхности или скоплением выпота в плевральной полости. Как правило, плеврит не является самостоятельным заболеванием; он представляет собой патологическое состояние, осложняющее течение различных процессов как в легких, так и в прилежащих к плевре образованиях (средостении, диафрагме, грудной стенке, поддиафрагмальном пространстве). Помимо этого плеврит может быть сопутствующим патологическим состоянием, когда поражение плевры является одним из проявлений заболевания (ревматизма, красной волчанки и других диффузных заболеваний соединительной ткани).
Этиология и патогенез. По этиологии все плевриты можно разделить на две группы. Первая группа – плевриты инфекционной природы. Могут вызываться возбудителями неспецифических (пневмококки, стрептококки, стафилококки, вирусы, грибы и др.) и специфических (микобактерии, туберкулез и др.) инфекций, проникающих в плевру контактным путем, лимфогенно и гематоген‑но. Плевриты этой группы возникают, как правило, у больных острой пневмонией, туберкулезом и пр. Они могут развиваться и как результат оперативных вмешательств, травм, тромбоэмболии легочной артерии и т. п.
Вторая группа – плевриты неинфекционной природы. Основная причина их развития – опухоли (первичные опухоли плевры, а также метастазы в плевру злокачественных опухолей иной локализации, в том числе лимфомы, лимфогрануломатоз).
Развитию плеврита могут способствовать снижение сопротивляемости организма после тяжелых заболеваний, недостаточное питание, значительное переутомление, охлаждение.
Клиническая картина. Течение болезни определяется локализацией, распространенностью, характером воспаления плевры, изменением функции соседних органов. Основные виды плевритов: сухие, или фибринозные, и выпотные, или экссудативные. Экс‑судативные плевриты в свою очередь по характеру выпота делятся на серозные, гнойные, геморрагические, смешанные. Причинами возникновения сухого и серозного (серозно‑фибринозного) плевритов чаще всего становятся туберкулез легких, пневмонии, ревматизм и другие диффузные заболевания соединительной ткани. По локализации выпота различают парокостальные, диафраг‑мальные, парамедиастинальные и междолевые плевриты.
Сухой, или фибринозный, плеврит. Как самостоятельное заболевание значения не имеет. Чаще всего представляет собой проявление скрыто протекающей туберкулезной инфекции.
Для сухого плеврита наиболее характерным симптомом является боль в боку, усиливающаяся при вдохе или кашле. Болевые ощущения уменьшаются в положении лежа на пораженном боку. Заметно ограничение дыхательной подвижности соответствующей половины грудной клетки; в легких выслушиваются ослабленное дыхание вследствие щажения больным пораженной стороны, шум трения плевры.
Температура тела чаще субфебрильная; могут быть ознобы, ночной пот, слабость.
Для диафрагмальных сухих плевритов характерны боль в грудной клетке, подреберье, в области нижних ребер; порой отмечаются икота, боли в животе, метеоризм, напряжение брюшных мышц, боли при глотании. Тип дыхания – грудной, с участием лишь верхней части грудной клетки. В нижней ее части отмечается усиление болей при глубоком вдохе. Этот вид плеврита распознается путем рентгенологического исследования; при этом выявляются высокое стояние диафрагмы, ограничение ее подвижности на больной стороне.
Течение сухих плевритов благоприятное; продолжительность болезни – 10–14 дней, однако возможны рецидивы.
Выпотной, или экссудативный, плеврит. В начале плевральной эк‑ссудатации отмечаются боль в боку, ограничение дыхательной подвижности на пораженной стороне грудной клетки, шум трения плевры. Процесс сопровождается сухим кашлем, порой мучительным.
По мере накопления выпота боль в боку исчезает. Появляются ощущение тяжести, нарастающая одышка, умеренный цианоз. Отмечается некоторое выбухание пораженной стороны; при этом межреберные промежутки сглаживаются. Перкуторно над экссудатом выявляется тупой звук; при аускультации в области тупого звука определяется резко ослабленное дыхание. Выше границы экссудата дыхание бронхиальное, что обусловлено сжатием легкого и вытеснением из него воздуха.
| 
|
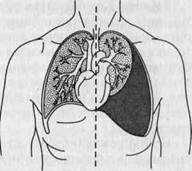
Большой выпот вызывает смещение сердца в здоровую сторону (рис. 19) и значительные нарушения функции внешнего дыхания за счет нарушения его механизма: уменьшается глубина дыхания, оно учащается. Методами функциональной диагностики выявляется снижение показателей внешнего дыхания (жизненной емкости легких, резервов вентиляции и др.). Возникают также нарушения в деятельности сердеч‑но‑сосудистой системы: уменьша‑ Экссудативный плеврит ются ударный и минутный объем сердца вследствие уменьшения присасывания крови в центральные вены из‑за вентиляционных нарушений; наблюдаются смещения сердца и крупных сосудов при больших плевральных выпотах; развивается компенсаторная тахикардия, АД имеет тенденцию к снижению.
Течение экссудативных плевритов, особенно инфекционной природы, характеризуется фебрильной температурой тела (до 38–39°), с выраженной интоксикацией и повышением СОЭ.
При гнойном плеврите наблюдается ремиттирующая температура – резкое повышение по вечерам и снижение к утру. Если столь значительные колебания температуры тела появляются при серозно‑фибринозном плеврите, это означает, что процесс приобретает гнойный характер. У больных постепенно нарастает одышка (до 30–40 дыханий в 1 мин), возникает тяжесть в боку.
Степень одышки зависит от величины выпота и быстроты накопления жидкости: чем больше количество выпота, тем значительнее одышка – вплоть до того, что больной вынужден принимать сидячее положение.
Общее состояние больных, как правило, тяжелое (особенно при гнойном плеврите); помимо одышки, отмечаются слабость, потливость. При осмотре видно, что пораженная половина грудной клетки отстает в акте дыхания.
Обычно экссудативный плеврит длится 3–6 нед. В случае присоединения туберкулезного процесса с поражением плевральных листков течение болезни более затяжное, иногда до нескольких месяцев.
После рассасывания экссудата возможно появление плевральных спаек или сращений между листками плевры, которые могут привести к ограничению подвижности легких и диафрагмы, деформации грудной клетки и некоторому смещению органов грудной полости. На этом фоне могут развиться дыхательная, а порой и сердечно‑сосудистая недостаточность.
Лечение. Комплексное; прежде всего необходимы активное воздействие на основное заболевание и раннее активное лечение плеврита (при экссудативном плеврите проводится в стационаре). Методика лечения складывается из следующих компонентов: 1) анти‑биотикотерапии при инфекционно‑аллергических плевритах и целенаправленной химиотерапии при плевритах другой этиологии; 2) санации плевральной полости путем эвакуации экссудата; при необходимости – промывания полости антисептическими растворами.
Предупреждение образования спаек достигается с помощью специальных физических упражнений в сочетании с дыхательными; этому способствует также массаж межреберных промежутков и грудной клетки. С целью мобилизации защитно‑иммунобиологических реакций организма используют рациональный режим, витаминизированную диету с достаточным количеством белка, ограничением потребления жидкости и соли.
Существенное место занимает симптоматическая терапия: согревающие компрессы, горчичники; иммобилизация пораженной половины грудной клетки тугим бинтованием (при боли); препараты, успокаивающие кашель; при необходимости – сердечнососудистые медикаментозные средства.
Профилактика. Профилактические мероприятия состоят в предупреждении и лечении тех болезней, которые способствуют возникновению плевритов – туберкулеза легких и неспецифических легочных заболеваний. С целью повышения защитных сил организма рекомендуются закаливание, физические упражнения и т.п.
Контрольные вопросы и задания
1. Дайте определение плеврита. Перечислите виды плевритов.
2. Назовите основные причины возникновения плеврита.
3. Расскажите о клинических проявлениях сухого и экссудативного плевритов.
4. Какие методы и средства используются при лечении плевритов?
5. В чем заключается профилактика плевритов?
Глава 19
Туберкулез легких
Туберкулез – хроническое инфекционное заболевание, поражающее различные органы и системы человеческого организма. Наиболее часто стойкие патологические очаги возникают в легких. Для этого заболевания, помимо специфического воспаления пораженной ткани, характерна выраженная общая реакция организма.
По данным Всемирной организации здравоохранения (ВОЗ) в мире насчитывается около 15 млн больных открытой формой туберкулеза. Ежегодно туберкулезом заболевают около 4 млн человек, а умирают – более 0,5 млн человек.
Туберкулез поражает различные органы и системы организма, причем это может произойти в самом раннем возрасте.
Туберкулез легких является самой распространенной формой этого заболевания.
Этиология и патогенез. Возбудитель туберкулеза давно известен – это туберкулезная палочка, открытая Кохом еще в 1882 г.
Туберкулезная палочка характеризуется большим полиморфизмом и склонностью к изменчивости.
Основным источником заражения людей является больной активной формой туберкулеза, который выделяет микобактерии вместе с мокротой, калом, потом, слюной.
Способов заражения несколько, но основной из них – проникновение в верхние дыхательные пути. Кашляющий туберкулезный больной разбрызгивает вокруг себя массу мельчайших капелек мокроты с микобактериями – это воздушно‑капельный путь передачи. Возможен и контактно‑бытовой путь – при контакте с личными вещами туберкулезного больного.
Однако попадание микобактерий или палочек Коха в организм еще не всегда означает начало заболевания. Как и при многих других инфекциях, все зависит от сопротивляемости организма и активности возбудителя. Кстати, туберкулез всегда считался и считается социальной болезнью, т. е. зависящей от условий быта и труда. К неблагоприятным условиям относятся: большая скученность, плохие освещенность и вентиляция, сырость в помещениях. Все они являются благодатной средой для сохранения патогенности возбудителей туберкулеза. Это подтверждается и таким фактом: очередная вспышка болезни в России началась в тюрьмах, СИЗО и колониях.
В развитии туберкулеза легких существенное значение имеет определение круга лиц, подверженных этому заболеванию, т.е. группы риска.
В первую очередь сюда относятся больные с легочной патологией, особенно связанной с профессией больного (силикозы, пневмокониозы); затем больные сахарным диабетом, женщины в период беременности и после родов; люди пожилого и старческого возраста (особенно одинокие, бомжи); люди, истощенные хроническими заболеваниями; мигрирующее население страны и т. п.
К группе риска повторного заболевания туберкулезом относятся лица, перенесшие туберкулез и прошедшие курс лечения: при наличии остаточных явлений и тлеющих очагов инфекции в организме возможен рецидив болезни.
Развитию туберкулеза способствуют такие предрасполагающие факторы, как недостаточное или неправильное питание, стрессовые ситуации, курение, злоупотребление алкоголем, наркомания, токсикомания, ВИЧ‑инфекция (СПИД).
Туберкулезный процесс в легких локализуется либо в отдельных долях, либо в сегментах – это определяется рентгенологически.
Заболевание начинается с инфильтрации; затем наступает распад тканей и обсеменение, т.е. зараженные ткани разносятся кровью или лимфой в другие органы. При успешности лечения происходит рассасывание очага, его уплотнение, рубцевание и обызвествление (петрификация).
Различают первичный туберкулезный комплекс и вторичный туберкулез. Последний в свою очередь подразделяется на следующие формы: 1) очаговый; 2) инфильтративный; 3) кавернозный; 4) фиброзно‑кавернозный; 5) цирротический.
Особо выделяют диссеминированный туберкулез легких, так как он может развиться вследствие осложненного течения первичного туберкулеза.
Клиническая картина. В зависимости от течения заболевания наблюдаются разнообразные симптомы, выраженные в различной степени.
Наиболее частым симптомом туберкулеза является периодическое повышение температуры – лихорадка. Чаще всего температура тела повышается по вечерам до субфебрильных величин – 37,3–37,5°. В целом характерен ремиттирующий тип лихорадки, когда разница между утренней и вечерней температурой тела достигает нескольких градусов (утром – 36,8–37,0°, вечером – 38,0–38,8°). При казеозной пневмонии и миллиарном туберкулезе скачки температуры могут быть более существенными (по вечерам она может подниматься до 39–40°). Быстрое повышение температуры тела и удержание ее на высоком уровне указывает на быстро развивающийся процесс и является плохим прогностическим признаком.
К ранним симптомам туберкулеза относится холодный ночной пот, который может приобретать профузный, т.е. обильный, характер.
И лихорадка, и ночная потливость – признаки интоксикации, которые свойственны именно туберкулезу. Вследствие туберкулезной интоксикации также развиваются слабость, утомляемость, общее недомогание, снижается аппетит. Постепенно это приводит к потере веса и общему истощению организма.
Постоянным симптомом туберкулеза является кашель. Он может быть сухим или с отделением мокроты; чаще беспокоит больного утром, хотя может быть и постоянным. Мокрота разнообразна и зависит от стадии процесса – от слизистой до гнойной.
Для туберкулеза характерно кровохарканье. Его выраженность различна – от незначительной примеси крови в мокроте до легочного кровотечения. При повреждении стенок расширенных капилляров отмечается незначительное кровохарканье; при разрушении туберкулезным процессом крупных сосудов может открыться легочное кровотечение.
При развитии туберкулезного процесса в обоих легких происходит заметное уменьшение их дыхательной поверхности, и как следствие этого, возникает одышка, степень которой зависит от распространенности процесса. После ликвидации воспаления одышка исчезает. Если туберкулезный процесс приобретает хронический характер, с развитием пневмосклероза или эмфиземы, то одышка становится постоянной, так как возникает легочная недостаточность. Если же процесс продолжается, формируется «легочное сердце», развивается легочно‑сердечная недостаточность; увеличивается печень, возникает отечность. Все это характерно для цирротического туберкулеза легких, в который могут переходить многие хронические формы туберкулеза легких. Помимо указанных осложнений, при цирротическом туберкулезе на месте поврежденных очагов разрастается соединительная ткань.
При уплотнении легочной ткани отмечается жесткое или бронхиальное дыхание, а над кавернами – амфорическое (пустотное). Для воспалительного процесса в бронхах и легких характерны сухие и влажные хрипы; может прослушиваться крепитация (шум трения плевры).
В диагностике туберкулеза легких решающее значение имеет рентгенологическое обследование. Причем в некоторых случаях рентгенологическая картина позволяет даже определить форму туберкулезного процесса, выявить туберкулезные очаги, инфильтраты и каверны.
Кроме того, проводится исследование мокроты на наличие в ней микобактерий туберкулеза.
Первичный туберкулезный комплекс. После инфицирования образуется очаг туберкулезного воспаления в легких, затем в связи с сенсибилизацией организма специфический процесс распространяется по ходу лимфатических сосудов (лимфангит) и в регионарных лимфатических узлах (лимфаденит). Так формируется первичный туберкулезный комплекс.
В большинстве случаев первичный комплекс начинается и развивается остро. Температура тела повышается до 38–39°; появляются признаки туберкулезной интоксикации. Возникающее лихорадочное состояние длится 2–3 нед, а затем сменяется субфебрилитетом. Кашель и выделение мокроты незначительные; в мокроте микобактерий туберкулеза обнаруживаются крайне редко. Широкое применение внутрикожной вакцинации влияет на выраженность первичного комплекса, поэтому он не всегда распознается, тем более что клиническая картина в начальном периоде напоминает грипп. Однако при рентгенологическом исследовании в легком выявляется тень. Анализ крови (лейкоцитоз с нейтро‑фильным сдвигом влево) повышает уверенность в диагнозе.
В большинстве случаев течении первичного туберкулезного комплекса доброкачественное; болезнь заканчивается клиническим излечением и развитием относительного иммунитета. В ряде случаев происходит полное выздоровление: на месте первичного комплекса образуются лишь петрифицированные очаги.
Вторичный туберкулез. Возникает в результате повторного инфицирования (реинфекции) у человека, переболевшего в детском или подростковом возрасте первичным туберкулезным комплексом. При этом повторное инфицирование может произойти либо путем нового заражения микобактериями {экзогенный путь), либо в результате их поступления из старого очага {эндогенный путь). Формы вторичного туберкулеза многообразны.
Очаговый туберкулез встречается наиболее часто; как правило, является односторонним. Эта форма характеризуется образованием ограниченного очага в одном легком. Очаги могут быть «мягкими» (в фазе инфильтрации) и фиброзно‑измененными (очаговый туберкулез в фазе рубцевания). Мягкоочаговый туберкулез протекает с нерезко выраженными симптомами интоксикации. При благоприятном исходе «мягкие» очаги рассасываются либо на их месте образуются рубцы.
При прогрессировании процесса (недостаточно активная или несвоевременная терапия) мягкоочаговый туберкулез переходит в инфильтративный или кавернозный.
Больным этой формой туберкулеза необходимы специализированное лечение и диспансерный учет. В случае несвоевременной диагностики и неправильного лечения могут произойти распад легочной ткани и образование каверн.
Инфильтративный туберкулез характеризуется наличием инфильтратов, которые могут появиться в непораженном легком или вследствие обострения старых туберкулезных очагов. Клинические проявления инфильтративной формы близки к казеозной форме пневмонии, поэтому они рассматриваются вместе.
Для казеозной пневмонии характерно внезапное начало с высокой температурой; иногда отмечаются одышка, боль в груди, кашель с выделением мокроты; при распаде легочной ткани – кровохарканье. В крови происходит резкое повышение СОЭ (до 50–70 мм), гиперлейкоцитоз. На рентгенограмме – массивное затемнение без четких границ или массивные тени сливного характера. В дальнейшем возможно образование множества каверн. В лучшем случае деструктивная фаза пневмонии переходит в фиб‑розно‑кавернозную или фибринозно‑цирротическую.
Собственно инфильтративный туберкулез легких чаще всего начинается и протекает под видом другого заболевания (гриппа, острой респираторной инфекции, пневмонии).
Больной чувствует недомогание, быструю утомляемость, ухудшение аппетита. Кашель вначале отсутствует, затем появляется по утрам с небольшим количеством мокроты. Инфильтративный туберкулез – ранняя форма туберкулеза, поэтому ни по внешнему осмотру больного, ни по клиническим признакам диагностировать болезнь не удается – это позволяет сделать рентгенологическое исследование.
Кавернозный туберкулез характеризуется образованием каверн (полостей в легких) вследствие распада легочной ткани. Эта форма часто развивается из инфильтративного или очагового туберкулеза. При недостаточно эффективном лечении в легких появляются очаги обсеменения. Каверна соединяется с бронхом, в просвет которого из нее попадают микобактерии. При кашлевых толчках они вполне могут попасть в другие бронхи, что и приводит к распространению процесса. В легких выслушивается амфорический характер дыхания, а на рентгеноснимке видна полость в легких.
Если кавернозный процесс не излечивается, он постепенно приводит к развитию фиброзно‑кавернозного туберкулеза, для которого свойственно хроническое течение.
Фиброзно‑кавернозный туберкулез легких часто вызывает различные серьезные осложнения: кровохарканье, легочное кровотечение, спонтанный пневмоторакс, легочно‑сердечную недостаточность, амилоидоз.
Цирротический туберкулез является следующей фазой развития очагового и фиброзно‑кавернозного туберкулеза. Он характеризуется развитием рубцовой соединительной ткани. Легкое постепенно становится безвоздушным, сморщивается, что ведет к западе‑нию грудной стенки и к смещению органов средостения в пораженную сторону. Естественно, развивается вначале легочная, а затем легочно‑сердечная недостаточность. Увеличивается печень, появляются отеки на ногах. Больного беспокоит одышка, все более выраженная по мере прогрессирования процесса. Рентгенологически выявляются интенсивное затемнение и сужение легочного поля.
Наиболее серьезные осложнения – легочное кровотечение, легочная и легочно‑сердечная недостаточность, которые могут привести к летальному исходу.
При прогрессировании некоторых форм туберкулеза могут возникнуть ателектазы, пневмотораксы, бронхиальные и торакальные свищи, амилоидоз, почечная недостаточность.
Лечение. Должно быть только комплексным, учитывая многообразие форм туберкулеза и пути развития патологического процесса. Комплекс терапевтических средств подразделяется на специфические и неспецифические, в ряде случаев возможно хирургическое вмешательство.
Специфическая терапия в основном представлена антибактериальными препаратами, направленными на подавление возбудителя болезни. К наиболее эффективным относятся изониазид и ри‑фампицин. Лечение длительное, до полного выздоровления боль‑ного; проводится в специализированных стационарах в течение 8–12 мес. Через 3 и 6 мес проводят контрольное рентгенологическое исследование и вносят коррективы в лечебный процесс.
Критериями выздоровления являются: стойкое отсутствие вы деления микобактерий туберкулеза и рентгенологических признаков активности процесса; отсутствие каверн, признаков интоксикации; нормализация функций организма, восстановление работоспособности.
К неспецифической терапии относятся соблюдение гигиениче‑ского режима и режима усиленного питания, применение симптоматической и стимулирующей терапии. Особенно широко эти методы применяются в специализированных санаториях, где есть возможность разнообразить и расширять комплекс лечебно‑оздоровительных средств и методов лечения. Продолжительность пребывания больных в санатории – 1–3 мес.
В системе лечебно‑профилактических мероприятий активно используют средства ЛФК. Это обусловлено их способностью оказывать не только местное, но и общее воздействие на макроорганизм, изменять его реактивные свойства и повышать сопротивляемость организма. Регулярное применение физических упражнений оказывает также десенсибилизирующее воздействие на организм больного, усиливает процессы дезинтоксикации организма, развивает механизм правильного дыхания, увеличивает жизненную емкость легких.
Профилактика. В профилактике туберкулеза выделяют социальные, санитарные и специфические мероприятия.
Социальная профилактика включает общегосударственные мероприятия, направленные на повышение жизненного уровня населения, улучшение условий труда и быта, повышение качества жизни.
Санитарная профилактика включает оздоровление очагов туберкулезной инфекции, санитарный надзор, проведение сани‑; тарно‑просветительской работы, а также раннее выявление и из‑| лечение впервые заболевших туберкулезом.
Специфическая профилактика включает вакцинацию, ревакци‑нацию и химиопрофилактику.
Проведение профилактических мероприятий и лечение боль‑ных туберкулезом должны осуществлять туберкулезные диспансе‑ры и кабинеты.
Контрольные вопросы и задания
1. Дайте характеристику туберкулеза легких и оценку социальной зна| чимости этого заболевания.
2. Назовите предрасполагающие факторы развития туберкулеза легких!
3. Перечислите основные группы риска при этом заболевании.
4. Что такое открытая форма туберкулеза легких? Кого относят к бак‑териовыделителям?
5. Расскажите о клинической картине и формах туберкулеза легких.
6. Каковы основные симптомы этого заболевания?
7. Охарактеризуйте первичный туберкулезный комплекс.
8. Расскажите о вторичном туберкулезе и характерных особенностях его форм.
9. Какие осложнения возможны при туберкулезе легких?
10. Что такое специфическая терапия туберкулеза легких?
11. Назовите критерии выздоровления при этом заболевании.
12. Перечислите основные направления профилактических мероприятий при туберкулезе легких.
Глава 20
Дата добавления: 2016-02-02; просмотров: 2322;
