Лабораторные и инструментальные методы диагностики.
Наличие у больного анемии, полиурии и никтурии должно настораживать в отношении возможного заболевания почек и ТПН. Решающее значение в диагностике в этот период имеют лабораторные методы, из которых основным является определение креатинина крови (с последующим расчетом СКФ) и относительной плотности мочи, величина которой больше 1018 фактически исключает уремию.
При проведении пробы Зимницкого отмечается монотонное выделение мочи низкой относительной плотности (изостенурия, а также гипостенурия).
При далеко зашедшей ТПН в плазме крови повышается содержание мочевой кислоты.
В периферической крови определяется нормо- или гипохромная анемия, токсический лейкоцитоз и нейтрофилез. Отмечается тромбоцитопения со снижением агрегации тромбоцитов, что является одной из причин кровоточивости.
Нарушение выделения водородных ионов обусловливает появление метаболического ацидоза: снижение рН крови ниже 7,35 и концентрации стандартных бикарбонатов менее 21 ммоль/л.
В терминальной стадии ПН отмечается появление гиперкалиемии.
В диагностике ТПН существенное значение имеет установление размеров почек. Размеры и положение почек можно определить при ультразвуковом исследовании почек(признаками сморщивания являются уменьшение их размеров, истончение паренхимы).
На ЭКГ при ТПН имеются признаки гипертрофии миокарда левого желудочка (как следствие АГ), при появлении гиперкалиемии – повышается сегмент SТ и увеличивается амплитуда позитивного зубца Т.
Рентгенологическое исследование грудной клетки выявляет своеобразные изменения в легких: так называемое уремическое легкое (двусторонние очаговые затемнения от ворот легкого, обусловленные левожелудочковой недостаточностью или повышенной транссудацией из легочных капилляров).
При рентгенографии костей обнаруживается их деминерализация, снижение минеральной плотности костной ткани при денситометрии.
При внутрижелудочной рН-метрии отмечается снижение желудочной секреции, а при ФГДС выявляют изменения слизистой оболочки с преобладанием явлений атрофии и перестройки эпителия.
При исследовании глазного дна отмечается тяжелая ретинопатия.
Критерии диагностики ТПН:
-поражение почек в анамнезе;
-полиурия с никтурией;
-уменьшение размеров почек по данным УЗИ или рентгенологического исследования;
Наличие характерных лабораторных проявлений:
-азотемия;
-снижение относительной плотности и осмолярности мочи;
-снижение СКФ (менее 15 мл/мин);
-нормохромная анемия;
-гиперкалиемия;
-гиперфосфатемия в сочетании с гипокальциемией.
Течение и прогноз.
Нарушение функции почек может нарастать различными темпами, прогноз зависит от возможности коренным образом изменить течение основного заболевания, конечно, при своевременном правильном распознавании, степени, фазы развития ХБП, ее обратимости, от предупреждения и лечения серьезных осложнений, рационального применения лечебных мероприятий в любой фазе развития болезни.
Лечение.
Диета занимает определенное место в комплексе лечебных мероприятий, поскольку малобелковая диета из расчета 2500-3000 ккал/день, ограничение потребления белка до 0,8-0,6 г/кг/сут умеренно замедляет прогрессирование ХБП, отдаляя начало заместительной почечной терапии.
Консервативная терапия.
Водный баланс. Количество потребляемой жидкости составляет 400мл + диурез предыдущего дня.
Коррекция электролитных нарушений. Для борьбы с гиперкалиемией целесообразно введение 100-200мл 40% раствора глюкозы с 15-30 ЕД инсулина. Можно воспользоваться 10% раствором кальция глюконата и 4,2% раствором натрия гидрокарбоната. Для борьбы с гипонатриемией вводят внутривенно 10% раствор натрия хлорида. При алкалозе (при поносе и неукротимой рвоте) вводится внутривенно калия или аммония хлорид (2% раствор 200мл).При ацидозе применяют натрия гидрокарбонат 0,5-1 г 2 раза в сут. (под контролем кислотно-щелочного состояния крови) до достижения концентрации бикарбонатов в крови 15 ммоль/л. При декомпенсированном метаболическом ацидозе – натрия гидрокарбонат 8,4% р-р в/в капельно 1 раз в 2 суток до достижения концентрации бикарбонатов в крови 15 ммоль/л.
Незначительного снижения содержания продуктов азотистого метаболизма в сыворотке крови больных можно добиться назначением энтеросорбентов, которые связывают секретируемые в желудочно-кишечный тракт вместе с пищеварительными соками креатинин, мочевину и другие токсические продукты, не допуская их обратного всасывания. С этой целью применяют активированные уголь, полифепан по 1 ст. ложке 3 раза в сутки, фильтрум по 3 таб. 3 раза в сут., энтеросгель.
Для коррекции фосфорно-кальциевого обмена (гиперфосфатемии и гипокальциемии) используется кальцитриол внутрь 0,25 мкг 1 раз в 2 сут; кальция карбонат внутрь после еды - 2 гр 1 раз в сутки (под контролем уровня кальция в плазме крови) – при повышении уровня кальция в плазме крови более 10 мг/дл или более 5 ммоль/л прием препарата необходимо временно прекратить или уменьшить дозу вдвое; кетостерил внутрь 0,1-0,15 г/кг/сут, длительно (способствует нормализации уровня фосфора и кальция крови, уменьшает секрецию паратгормона). Остеодистрофия грозит развитием патологических переломов костей. Для ее коррекции рекомендуется применение препаратов кальцитонина – миакальцик 100 МЕ внутримышечно или внутривенно, 200 МЕ ингаляционно, в сочетании с препаратами кальция и витамина D – кальций-Д3-никомед 600 мг/сут., витрум остеомаг 600 мг/сут., альфакальцидол и др., с обязательным контролем уровня кальция, фосфора сыворотки крови.
Антигипертензивная терапия. Целевые цифры АД - 130/80-130/85 мм рт.ст. (уровень, при котором обеспечивается достаточный почечный кровоток и не индуцируется гиперфильтрация). Более низкий уровень АД 125/75 ммрт.ст. следует поддерживать у больных с протеинурией более 1 г/сут.
С гипотензивной целью используются:
- ингибиторы АПФ (противопоказаны при двустороннем стенозе почечной артерии, тяжелом нефроангиосклерозе, гиперкалиемии, выраженной дегидратации, терминальной ТПН): периндоприл 4-8 мг/сут., лизиноприл 10-30 мг/сут, квинаприл 25-50 мг/сут, фозиноприл 10-40 мг/сут., эналаприл 10-30 мг/сут., зофеноприл 7,5-30 мг/сут., рамиприл 2,5-5 мг/сут. В связи со способностью ИАПФ задерживать в организме калий, целесообразно их назначение с одновременным приемом диуретика;
- блокаторы рецепторов АТ1-типа к ангиотензину II: лозартан 12,5-100 мг/сут., валсартан 300-600 мг/сут., телмисартан 40-80 мг/сут., ирбесартан 150-300 мг/сут. У больных с ХБП практически не требуется уменьшения дозы этих препаратов, и не возникают побочные явления, свойственные ингибиторам АПФ в виде сухого кашля;
- блокаторы кальциевых каналов способны несколько повышать СКФ за счет уменьшения сопротивления прегломеруллярных сосудов: верапамил 120-360 мг/сут., дилтиазем 40-120 мг/сут., амлодипин 5-10 мг/сут., фелодипин 5-10 мг/сут.;
- бета-адреноблокаторы (применяют при тяжелой ренинзависимой почечной гипертензии, при наличии противопоказаний к применению АРА и ИАПФ): бисопролол 2,5-10 мг/сут., метопролола сукцинат 50-100 мг/сут., карведилол 6,25-50 мг/сут., небиволол 5 мг/сут.
Ингибиторы АПФ, блокаторы рецепторов АТ1-типа к ангиотензину II, антагонисты кальция назначаются методом пошаговой титрации до достижения целевых цифр артериального давления (при СКФ менее 40 мл/мин начинают титрацию с ¼ от обычной дозы препарата).
У большинства больных с ХБП гипертония связана с гипергидратацией, обусловленной задержкой выделения натрия и жидкости. С этой целью необходимо использовать салуретики, наиболее эффективными из которых являются гипотиазид 12,5-25 мг/сут., фуросемид 160-240 мг/сут., торасемид (диувер) 5-10 мг/сут., урегит до 100 мг/сут., буфенокс до 4 мг/сут. Препараты несколько увеличивают СКФ и значительно повышают экскрецию калия. Диуретики обычно назначают в таблетках, при отеке легких и других ургентных состояниях – внутривенно. Необходимо помнить, что при СКФ менее 20 мл/мин тиазидные диуретики становятся мало или полностью неэффективными.
Поиски путей воздействия на механизмы прогрессирования ХБП привели к созданию чрезвычайно перспективного направления - нефропротективной терапии.
Нефропротективная терапия включает в себя следующие группы препаратов:
-ингибиторы ангиотензинпревращающего фермента;
-ингибиторы рецепторов ангиотензина II;
-антагонисты кальция;
-статины.
Ингибиторы АПФ - основа современной нефропротективной стратегии, которые блокируют превращение в почках ангиотензина I в ангиотензин II. Ангиотензин II дает вазоконстрикторный эффект, относительно более специфичный для эфферентных артериол. Блокируя его образование, ингибиторы АПФ расширяют эфферентные артериолы, что и приводит к снижению давления в капиллярах клубочка.
Основой нефропротективных свойств блокаторов рецепторов к ангиотензину II является индукция невосприимчивости рецепторов к гормону. Нефропротективный эффект данной группы препаратов заключается в расширении эферентных артериол и снижению давления в капиллярах клубочка.
Нефропротективный эффект антагонистов кальция заключается в расширении как эфферентных, так и афферентных артериол, что приводит к снижению давления в капилярах клубочка и к ослаблению гемодинамического повреждения стенок капилляров.
Комбинированные препараты, действующие на афферентную и эфферентную артерии:
ТАРКА (трандолаприл+верапамил SR).
ЭКВАТОР (лизиноприл+амлодипин).
Лечение анемии. Рекомбинантный эритропоэтин активирует митоз и созревание эритроцитов из клеток-предшественников эритроцитарного ряда.
Препаратами рекомбинантного эпоэтина бета являются эритростим, рекормон, эпоэтин, репоэтин-СП, эпокрин (при подкожном введении по 30-50 МЕ/кг 3 раза в неделю, при внутривенном введении – начальная разовая доза составляет 50-70 МЕ/кг).
Препараты рекомбинантного эритропоэтина альфа – аранесп (дарбэпоэтин), эпрекс, эпокрин – применяются при подкожном введении по 300-400 МЕ/кг в неделю, при внутривенном введении – 450-500 МЕ/кг в неделю.
Наиболее частой причиной неэффективности терапии препаратами рекомбинантного эритропоэтина является абсолютный или относительный дефицит железа.
Для восполнения существующего дефицита железа - ВЕНОФЕР (от 20 до 30 мг 3 раза в неделю, но не более 100 мг в/в).
У больных с клубочковой фильтрацией выше 35 мл/мин возможна консервативная терапия, а при более низком уровне КФ следует использовать методы заместительной почечной терапии (ЗПТ) ТПН: гемодиализ, перитониальный диализ, трансплантацию почки.
Гемодиализ. Основным методом лечения больных с ТПН является хронический гемодиализ, с помощью которого проводится внепочечное очищение крови (метод основан на диффузии из крови через полупроницаемую мембрану мочевины, креатинина, мочевой кислоты и других веществ, задерживающихся в крови при уремии).
Показания к гемодиализу:
- СКФ ниже 10 мл/мин;
- уровень креатинина крови более 0,6 ммоль/л;
- калий сыворотки более 6,5 ммоль/л;
- перикардит;
- рецидивирующий отек легких;
- высокая некорригируемая артериальная гипертензия;
- уремическая энцефалопатия.
В настоящее время гемодиализ больным с терминальной ПН, как правило, проводят с использованием внутренней артериовенозной фистулы, накладываемой наиболее часто в нижней трети предплечья «бок в бок» между a.radialis и v.cephalica. Процедуры проводят 2-3 раза в неделю, их продолжительность колеблется от 4 до 6 ч. (рис. 3-1, 3-2).
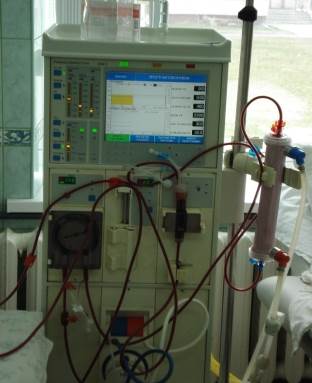
Рис. 3-1. Аппарат для гемодиализа (отделение хронического гемодиализа ОКБ г. Курска).
Осложнения гемодиализа: тяжелые аритмии, острый коронарный синдром с развитием инфаркта миокарда, сердечная недостаточность, развивающаяся на фоне гипертрофии миокарда и нарушения систолической и диастолической функции левого желудочка, сосудистые поражения ЦНС, акселерированный коронарный и периферический атеросклероз, гипертензия, междиализная гипотония, перикардиты, прекращение функционирования артерио-венозной фистулы в результате ее тромбоза или инфицирования, шунтовый сепсис, пневмонии, септическое поражение эндо-, мио-, перикарда, с развитием недостаточности трехстворчатого, реже – аортального и митрального клапанов, диализная энцефалопатия, диализный амилоидоз, острые и хронические вирусные гепатиты (A, B, C, D и др.), приобретенная кистозная болезнь почек.
Рис.3-2.Сеанс гемодиализа.
Перитонеальный диализ (ПД) служит для удаления из организма креатинина, мочевины и других веществ, накапливающихся в организме при уремии, однако роль полупроницаемой мембраны, через которую эти вещества диффундируют в диализирующий раствор, выполняет брюшина. ПД проводят 2 раза в неделю по 20 ч с автоматической сменой порций диализата каждые 30 мин. Между процедурами брюшная полость остается пустой.
Наиболее распространен постоянный амбулаторный перитонеальный диализ, при котором раствор в брюшной полости сменяют через 6 часов (в ночное время интервал больше), а в брюшной полости постоянно находится диализат.
Противопоказаниями для начала ПД служат спаечный процесс в брюшной полости, наличие абдоминальной грыжи, большая масса тела при отсутствии остаточной функции почек.
ПД предпочтительнее гемодиализа у пожилых пациентов, у больных с нестабильной гемодинамикой и диабетом, у которых применяемый во время гемодиализа гепарин способен усугубить проявления диабетической ретинопатии.
У больных на ПД практически отсутствуют кровопотери, вследствие чего у них ниже выраженность анемии, легче регулируется артериальное давление, диализирующий раствор можно менять не только в стационаре и дома, но и в других условиях, что делает больных мобильными и улучшает качество их жизни.
Осложнения ПД: перитонит, осложнения, обусловленные катетером (его дислокация, нарушение проходимости, инфекция выходного отверстия, колонизация микробной флорой), нарушение транспортных и ультрафильтрационных характеристик брюшины, метаболические расстройства, спаечный процесс, кальцификация брюшины.
Трансплантация почки- оптимальный метод лечения терминальной уремии. Успешная трансплантация невозможна без поставленного на современный уровень хронического гемодиализа, который необходим не только для подготовки больного к операции, но и для лечения его в послеоперационном периоде.
Дата добавления: 2015-11-28; просмотров: 838;
