Оценить эффективность предыдущего антигипертензивного лечения. 6 страница
o Злокачетвенная АГ в настоящее время очень редко встречается у больных ГБ. В большинстве случаев она выявляется при симптоматических АГ (феохромоцитома, реноваскулярная гипертензия, первичный гиперальдостеронизм, паренхиматозные заболевания почек и т.д.).
o В случае злокачественного течения АГ обычно назначается комбинация 3–4 антигипертензивных лекарственных средств — ингибиторов АПФ, антагонистов кальция, β-адреноблокаторов, диуретиков, а в некоторых случаях — агонистов α- или имидазолиновых рецепторов, блокаторов рецепторов АII или α1-адреноблокаторов.
o Лечение гипертонических кризов
o Осложненный гипертонический криз, характеризующийся быстропрогрессирующим повреждением органов-мишеней (гипертоническая энцефалопатия, отек мозга, геморрагический или ишемический инсульт, острая левожелудочковая недостаточность и др.) и угрожающий жизни больного, расценивается как критическое состояние и требует обязательной госпитализации больного и немедленного снижения АД, причем не обязательно до нормальных значений.
o При осложненных гипертонических кризах используют парентеральное введение лекарственных средств, представленных в табл. 7.12. Рекомендации по дифференцированному лечению осложненных гипертонических кризов в зависимости от преимущественного повреждения тех или иных органов-мишеней представлены в табл. 7.13.
o Таблица 7.12
o Антигипертензивные средства для купирования гипертонических кризов
| Препарат | Доза и способ введения | Начало/прод-ть действия | Побочные эффекты |
| Парентеральные препараты | |||
| Нитропруссид натрия | 0,25–10 мкг/кг/мин в/в инфузия | Немедленное/ 2–5 мин | Тошнота, рвота, потливость, мышечные подергивания, интоксикация |
| Нитроглицерин | 5–100 мкг/мин в/в инфузия | 2–5 мин/ 3–5 мин | Головная боль, тошнота, метгемоглобинемия, толерантность при продолжительном применении |
| Эналаприлат | 1,25–5 мг каждые 6 ч в/в | 15–30 мин/ 6ч | Вариабельность ответа, существенное снижение АД при гиперренинемии |
| Гидралазина гидрохлорид | 10–20 мг в/в инфузия, 10–50 мг в/м | 10–20 мин 20–30 мин/ 3–8 ч | Тахикардия, головная боль, приливы, рвота, усиление стенокардии |
| Диазоксид | 50–300 мг в/в болюс, можно повторно или 15–30 мг/мин в/в инфузия | 2–4 мин/ 6–12 ч | Тошнота, приливы, тахикардия, стенокардия, снижение тонуса матки |
| Лабеталол | 20–80 мг в/в, болюсно (за 2 мин) каждые 10 мин не больше 300 мг/сутки | 5–10 мин/6 ч | Ортостатическая гипотензия |
| Эсмолол | 250–500 мкг/кг/мин за 1 мин, затем 50–100 мкг/кг/мин за 4 мин | 1–2 мин/10–20 мин | |
| Фентоламин | 5–15 мг в/в | 1–2 мин/3–10 мин | Тахикардия, приливы, головная боль |
| Фуросемид | 20–40 мг в/в или в/м | 5 мин/ 2–3 ч | При частых назначениях снижение слуха, выраженная потеря Na, K |
| Пентамин | 0,2–0,75 мл в 20 мл раствора; в/м 0,3–1,0 мл 5% раствора | 5–15 мин/ 3–4 ч | Ортостатический коллапс, парез кишечника, атония мочевого пузыря |
| Клонидин | 0,1–0,2 мг в/в медленно; в/м 0,1 мг | 3–6 мин/ 2–8 ч | Коллапс, брадикардия, сухость во рту, сонливость |
| Пероральные препараты | |||
| Клонидин | 0,15–0,3 мг перорально/сублингвально | 30–60 мин, 15–20 мин /8–12 ч | Сухость во рту, седативный эффект |
| Нифедипин | 5–20 мг перорально/сублингвально | 5–10 мин, 15–20 мин/ 4–6 ч | Головная боль, тахикардия, приливы, головокружения, стенокардия |
| Каптоприл | 6,25–50 мг перорально | 15–60 мин/ 4–6 ч | Тяжелая гипотония при гиперрениновом состоянии |
o Таблица 7.13
o Рекомендации по дифференцированному лечению осложненных гипертонических кризов
| Характер осложнений | Рекомендуемые препараты | Не рекомендуемые препараты |
| Гипертоническая энцефалопатия | Натрия нитропруссид Лабетолол Диазоксид | Клонидин Гидралазин Метилдопа Резерпин β-адреноблокаторы |
| Субарахноидальное кровоизлияние | Натрия нитропруссид Лабетолол Нимодипин | Празозин Диазоксид Клонидин Гидралазин Метилдопа Резерпин β-адреноблокаторы |
| Геморрагический инсульт | Натрия нитропруссид Лабетолол Эналаприлат Нимодипин | Празозин Диазоксид Клонидин Гидралазин Метилдопа Резерпин β-адреноблокаторы |
| Ишемический инсульт | Натрия нитропруссид Лабетолол Эналаприлат | Празозин Диазоксид Клонидин Гидралазин Метилдопа Резерпин β-адреноблокаторы |
| Инфаркт миокарда | Натрия нитропруссид Нитроглицерин Лабетолол Эналаприлат | Клонидин Гидралазин Метилдопа Нифедипин Диазоксид Празозин Резерпин β-адреноблокаторы |
| Отек легких | Натрия нитропруссид Нитроглицерин Эналаприлат Пентамин Фуросемид | Лабетолол Эсмолол Клонидин Гидралазин Метилдопа Нифедипин Диазоксид Празозин Резерпин β-адреноблокаторы |
| Расслоение аорты | Натрия нитропруссид Лабетолол β-адреноблокаторы | Гидралазин Диазоксид |
| Эклампсия (преэклампсия) | Магния сульфат Лабетолол Антагонисты кальция Гидралазин | Ингибиторы АПФ Диуретики Натрия нитропруссид |
| Острая почечная недостаточность | Натрия нитропруссид Лабетолол | b-адреноблокаторы |
| Гипертонический криз в послеоперационном периоде | Лабетолол Нитроглицерин Натрия нитропруссид Эналаприлат | b-адреноблокаторы Метилдопа |
o Внутривенное капельное введение мощного артериолярного и венозного вазодилататора натрия нитропруссида показано почти при всех формах осложненного гипертонического криза. Хороший эффект можно получить при внутривенной инфузии раствора нитроглицерина, а также при применении эналаприлата, диазоксида, эсмолола, фентоламида, пентамина и др.
o β-адреноблокаторы, как правило, не применяются для купирования гипертонического криза, поскольку применение этих препаратов в условиях характерной для гипертонического криза выраженной симпатической стимуляции α-адренорецепторов сосудистых клеток может привести к еще большему преобладанию эффектов последних, т.е. к генерализованному сосудистому спазму и повышению АД. Исключение составляет лабетолол — β-адреноблокатор, обладающий свойствами активного вазодилататора за счет дополнительной блокады α1-адренорецепторов.
o Следует помнить, что широко применявшийся в прошлом для купирования гипертонических кризов клофелин (клонидин) при внутривенном медленном введении дает достаточно много побочных явлений и осложнений и не может быть использован при остром ИМ, инсультах, отеке легких, АВ-блокадах, СССУ, синусовой брадикардии и т.п.
o Как видно из таблицы, клонидин не рекомендуется при большинстве вариантов осложненных гипертонических кризов, за исключением случаев значительного повышения АД после резкой отмены клонидина, принимавшегося больным ранее, или гипертонических кризов, развившихся в послеоперационном периоде.
o К дополнительным лекарственным средствам, которые могут быть использованы при осложненных гипертонических кризах, относятся:
- эуфиллин — 2,4% раствор в 10 мл 0,9% раствора натрия хлорида (гипертоническая энцефалопатия, отек мозга);
§ 25% раствор магния сульфата — внутривенно капельно в 200–300 мл 5% раствора глюкозы (гипертоническая энцефалопатия, отек мозга, судорожный синдром);
§ фуросемид 20–120 мг внутривенно болюсно (отек мозга, острая левожелудочковая недостаточность);
§ дибазол 50–70 мг внутривенно болюсно (гипертоническая энцефалопатия, отек мозга).
Большинство из этих дополнительных препаратов, за исключением магния сульфата, не снижают АД и не купируют гипертонического криза, но благоприятно влияют на церебральное кровообращение и поэтому могут использоваться преимущественно при нарастающей гипертонической энцефалопатии и отеке мозга.
Следует помнить, что при применении диуретиков (например, фуросемида) у больных с гипертоническим кризом через несколько часов после обильного диуреза и натрийуреза может вновь повыситься АД (синдром “рикошета”) в связи с рефлекторной стимуляцией САС и РАС в ответ на значительную потерю Nа+ и резкое снижение ОЦК.
 Запомните
В процессе лечения больных с гипертоническим кризом следует ориентироваться на постепенное и относительно медленное снижение АД:
§ первоначально (от нескольких мин до 1–2 ч) — не более чем на 25% от исходного уровня АД;
§ в течение последующих 2–6 ч — примерно до 160/100 мм рт. ст. Запомните
В процессе лечения больных с гипертоническим кризом следует ориентироваться на постепенное и относительно медленное снижение АД:
§ первоначально (от нескольких мин до 1–2 ч) — не более чем на 25% от исходного уровня АД;
§ в течение последующих 2–6 ч — примерно до 160/100 мм рт. ст.
|
Избыточное снижение АД может спровоцировать ишемию почек, головного мозга и сердца.
В дальнейшем следует продолжить мониторинг АД с 15–30-минутными интервалами. При увеличении АД выше 180/110 мм рт. ст. назначают пероральные короткодействующие лекарственные средства в адекватной дозе (см. выше). После стабилизации состояния назначают длительно действующий препарат.
Неосложненный гипертонический криздиагностируется при внезапном повышении АД, не сопровождающемся острым повреждением органов-мишеней. Неосложненный криз расценивается как неотложное состояние и не требует обязательной госпитализации.
Для купирования криза используют в основном таблетированные формы короткодействующих лекарственных средств (табл. 7.12). В настоящее время предпочтение отдается быстродействующему каптоприлу (капотену). При сублингвальном применении снижение АД начинается через 10 мин, продолжительность действия препарата — 1–3 ч.
Согласно рекомендациям JNC (1997), нифедипин (коринфар и др.) сублингвально не должен использоваться при гипертоническом кризе из-за опасности чрезмерного и непредсказуемого снижения АД с усугублением ишемии сердца или мозга. Препарат противопоказан при остром ИМ и нестабильной стенокардии.
| 7.9. Прогноз |

|
По данным Американского комитета по изучению и контролю АГ, адекватная регулярная терапия больных АГ позволяет снизить частоту смертей от инсультов на 54%, а от ИМ — на 43%. Риск сердечно-сосудистой смертности снижается при этом на 20%, а риск общей смертности (в том числе от онкологических и других заболеваниях) — на 13%.
| Глава 8. Приобретенные пороки сердца |

|
Приобретенные пороки сердца — это заболевания, в основе которых лежат морфологические и/или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц), развившиеся в результате острых или хронических заболеваний и травм, нарушающие функцию клапанов и вызывающие изменения внутрисердечной гемодинамики.
Недостаточность клапанов характеризуется неполным смыканием створок и возникает в результате их сморщивания, укорочения, перфорации или расширения фиброзного клапанного кольца, деформации или отрыва хорд и папиллярных мышц. В некоторых случаях недостаточность клапанов развивается в результате нарушения функции клапанного аппарата, в частности папиллярных мышц.
Стеноз (сужение) клапанных отверстий вызывается преимущественно сращением створок клапана.
Более половины всех приобретенных пороков сердца приходится на поражения митрального клапана и около 10–20% — аортального клапана.
| 8.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз) |

|
Митральный стеноз — это сужение левого атриовентрикулярного отверстия, которое приводит к затруднению опорожнения левого предсердия (ЛП) и увеличению градиента диастолического давления между ЛП и левым желудочком (ЛЖ) (рис. 8.1).
| Рис. 8.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз). Схема. Показаны турбулентный ток крови из левого предсердия в левый желудочек во время диастолы, эксцентрическая гипертрофия левого предсердия и правого желудочка | 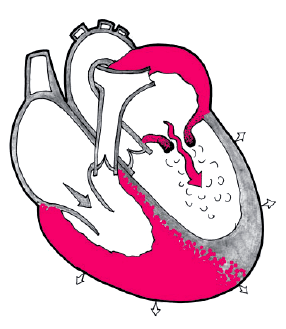
| ||
| 8.1.1. Этиология | |||

| |||
Наиболее частой причиной митрального стеноза является ревматический эндокардит, причем более чем в половине случаев ревматизм протекает латентно, скрыто и нередко остается нераспознанным. Формирование митрального стеноза, как правило, начинается в молодом возрасте или в детстве, однако в большинстве случаев первые субъективные признаки заболевания, заставляющие больного обратиться к врачу (одышка, снижение работоспособности и др.), появляются в более зрелом возрасте (25–40 лет). Женщины заболевают митральным стенозом примерно в 2–3 раза чаще мужчин. Ревматический стеноз левого предсердно-желудочкового отверстия часто сочетается с недостаточностью митрального клапана.
Более редкими причинами стеноза левого атриовентрикулярного отверстия являются инфекционный эндокардит и атеросклероз с поражением створок митрального клапана (фиброз, кальциноз) и др.
Врожденный митральный стеноз относится к разряду казуистических случаев и, как правило, сочетается с другими врожденными аномалиями сердца.
Поражение митрального клапана при ревматическом эндокардите характеризуется:
- утолщением створок митрального клапана (воспалительный отек с последующим развитием фиброзной ткани);
- сращением комиссур;
- сращением и укорочением хорд клапана;
- развитием кальциноза створок, фиброзного кольца и подклапанных структур и другими признаками.
На ранних стадиях заболевания изменения митрального клапана ограничены лишь утолщением и сращением его створок и комиссур, которые обычно легко разделяются при комиссуротомии. Поздние стадии митрального стеноза характеризуются резким склерозированием, утолщением и кальцинозом створок, которые становятся малоподвижными, ригидными. В тяжелых случаях происходит деформация подклапанного пространства: хорды и папиллярные мышцы припаяны к створкам клапана, верхушка ЛЖ сужена.
| 8.1.2. Изменения гемодинамики |

|
Почти все характерные для митрального стеноза гемодинамические расстройства обусловлены значительным сужением левого предсердно-желудочкового отверстия. Можно выделить несколько гемодинамических следствий существования этого препятствия на пути кровотока.
1. Гипертрофия и дилатация левого предсердия. В норме площадь левого предсердно-желудочкового отверстия составляет 4–6 см2. Уменьшение площади отверстия до 4 см2 и менее создает препятствие диастолическому току крови из ЛП в ЛЖ (так называемый “первый барьер”), которое может быть преодолено только при повышении давления в предсердии. Например, если площадь отверстия уменьшается до 1,0–1,5 см2, для поддержания нормального диастолического тока крови давление в левом предсердии должно возрасти до 20–25 мм рт. ст. и выше (в норме — около 5–7 мм рт. ст.). Повышение давления в левом предсердии приводит к формированию его гипертрофии, а затем и дилатации.
2. Легочная гипертензия.Вторым гемодинамическим следствием митрального стеноза является застой крови в малом круге кровообращения и повышение давления в легочной артерии. Различают два варианта легочной гипертензии.
- “Венозная” (“пассивная”) легочная гипертензия. Умеренное повышение давления в левом предсердии (ниже 25–30 мм рт. ст.) затрудняет венозный кровоток в малом круге кровообращения. В результате происходит переполнение венозного русла кровью — застой крови в легких. Повышенное давление в легочных венах гидравлически передается через капилляры на легочную артерию, и развивается так называемая “венозная”, или “пассивная”, легочная гипертензия.
- “Артериальная” (“активная”) легочная гипертензия. Чрезмерное повышение давления в левом предсердии (более 25–30 мм рт. ст.), наблюдающееся у части больных с выраженным сужением митрального отверстия, повышает риск разрыва легочных капилляров и/или альвеолярного отека легких. Для предотвращения этих осложнений возникает защитный рефлекторный спазм легочных артериол (рефлекс Китаева), в результате которого уменьшается приток крови к легочным капиллярам из ПЖ, но одновременно резко возрастает давление в легочной артерии (легочная артериальная, или “активная”, гипертензия).
Более или менее длительное существование легочной гипертензии закономерно сопровождается развитием органических пролиферативных и склеротических процессов в стенке артериол малого круга кровообращения, которые постепенно облитерируются. Эти необратимые изменения сосудов малого круга поддерживают стойкое повышение давления в легочной артерии, которое не устраняется даже после хирургической коррекции порока. На пути кровотока появляется так называемый “второй барьер”.
Легочная гипертензия во многом определяет клиническую картину митрального стеноза. На ранних стадиях заболевания (при умеренном сужении левого атриовентрикулярного отверстия) давление в легочной артерии повышается только в период физической или психоэмоциональной нагрузки, когда по понятным причинам должен возрасти кровоток в малом круге кровообращения. При сохраненной систолической функции ПЖ наличие препятствия в области митрального клапана затрудняет отток крови от легких и происходит еще большее переполнение кровью венозного русла малого круга кровообращения. Уже на этом этапе развития заболевания возможно возникновение клинических признаков так называемой “левосердечной” недостаточности (одышка, сердечная астма, альвеолярный отек легких).
Поздние стадии заболевания характеризуются высокими цифрами давления в легочной артерии даже в покое и еще большим его увеличением при физической нагрузке. Однако наличие активной легочной артериальной гипертензии (“второго барьера”) может рассматриваться также как своеобразный компенсаторный механизм, защищающий капиллярное русло от избыточного переполнения кровью, например, в период физической нагрузки, и, в известной степени, предотвращающий возникновение интерстициального и альвеолярного отека легких.
3. Гипертрофия и дилатация правого желудочка — это третье гемодинамическое следствие митрального стеноза, которое развивается в результате длительного существования легочной артериальной гипертензии и повышенной нагрузки сопротивлением на ПЖ. При этом в правом желудочке резко возрастает как систолическое, так и конечно-диастолическое давление.
В дальнейшем при снижении сократительной способности развивается правожелудочковая недостаточность с застоем крови в венозном русле большого круга кровообращения. Таким образом, поздние стадии митрального стеноза характеризуются выраженным застоем крови в обоих кругах кровообращения и легочной гипертензией.
4. “Фиксированный” ударный объем. Величина сердечного выброса (МО и СИ) в покое у разных больных митральным стенозом может существенно варьировать. В большинстве случаев умеренное сужение левого предсердно-желудочкового отверстия сопровождается нормальным сердечным выбросом в покое (рис. 8.2, а). Однако при физической нагрузке, психоэмоциональном напряжении или тахикардии, вызванной лихорадкой и другими причинами, наблюдается существенно меньший прирост УО, чем у здоровых лиц. У больных с выраженным стенозом (т.е. с наличием “первого барьера”), особенно при значительной легочной артериальной гипертензии (“второй барьер”), сердечный выброс оказывается сниженным уже в покое (рис. 8.2, б). При физической нагрузке он увеличивается незначительно или даже падает. Таким образом, четвертой важнейшей особенностью изменений внутрисердечной гемодинамики у больных митральным стенозом является неспособность сердца увеличивать УО в ответ на нагрузку. Этот феномен и получил название — “фиксированный” УО. Рано или поздно “фиксированный” УО приводит к снижению перфузии периферических органов и тканей (головной мозг, скелетные мышцы, почки и т.п.) и нарушению их функции.
| Рис. 8.2. Изменение ударного объема (YO)в покое (1) и после физической нагрузки (2) при умеренном (а) и выраженном (б) сужении левогоатриовентикулярного отверстия (обозначенного красным цветом). Для сравнения показано изменение ударного обьема во время нагрузки у здорового человека (черный цвет кривых) Мст - митральный стеноз. | 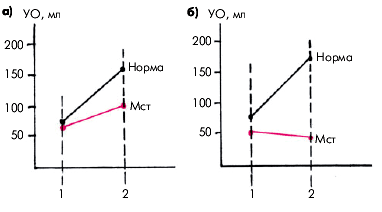
|
К числу других последствий митрального стеноза относятся:
- фибрилляция и трепетание предсердий — очень частое осложнение, которое возникает вследствие значительного перерастяжения левого предсердия, его гипертрофии, дистрофических и склеротических изменений в предсердии;
- образование внутрисердечных тромбов и возникновение тромбоэмболий в артерии большого круга кровообращения, причем в половине случаев — в мозговые артерии (наблюдается у 20% больных митральным стенозом, особенно у пациентов с мерцательной аритмией);
- относительная недостаточность трехстворчатого клапана, которая развивается при выраженной дилатации ПЖ (расширение фиброзного кольца клапана и дисфункция папиллярных мышц);
- относительная недостаточность клапана легочной артерии, развивающаяся при длительном и выраженном повышении давления в легочной артерии в результате расширения ее ствола и неплотного смыкания морфологически неизмененных створок клапана, что является причиной обратного диастолического тока крови из легочной артерии в ПЖ, создающего ему дополнительную объемную перегрузку (подробнее — см. ниже).
 Запомните
1. Важнейшими гемодинамическими следствиями митрального стеноза, которые определяют почти всю клиническую картину заболевания, являются: Запомните
1. Важнейшими гемодинамическими следствиями митрального стеноза, которые определяют почти всю клиническую картину заболевания, являются:
|
Следует также заметить, что в патогенезе многих расстройств, наблюдающихся у больных митральным стенозом, большое значение имеют нарушения нейрогормональной регуляции кровообращения. Так же как и при хронической сердечной недостаточности другой этиологии, снижение сердечного выброса, высокое давление в левом предсердии, застой крови в легких и венах большого круга кровообращения способствуют активации САС, почечно-надпочечниковой РААС, а также местных тканевых нейрогормональных систем, в том числе тканевой РАС и вазоконстрикторных эндотелиальных факторов. Эти изменения способствуют еще большей выраженности:
- периферической вазоконстрикции, нарушающей перфузию органов и тканей;
- активации САС с развитием тахикардии и других последствий такой активации;
- задержке натрия и воды с формированием отечного синдрома;
- гипертрофии и фиброза миокарда предсердий и ПЖ и т.д.
| 8.1.3. Клиническая картина |

|
Клиническая картина митрального стеноза определяется степенью сужения левого предсердно-желудочкового отверстия, величиной градиента давления между левым предсердием и левым желудочком и выраженностью легочной гипертензии. В зависимости от площади митрального отверстия выделяют несколько степеней митрального стеноза:
- легкий митральный стеноз — площадь отверстия от 2,0 см2 до 4,0 см2;
- умеренный митральный стеноз — площадь отверстия от 1,0 см2 до 2,0 см2;
- тяжелый митральный стеноз — площадь отверстия меньше 1,0 см2.
Несмотря на то что этот порок сердца формируется, как правило, в молодом возрасте, первые субъективные его признаки, заставляющие больного обратиться к врачу, нередко появляются через 10–15 лет. Однако даже в этот начальный период развития заболевания при физикальном исследовании у больного можно выявить характерные клинические, рентгенологические и эхокардиографические признаки митрального порока сердца. Отсутствие в течение некоторого времени жалоб чаще всего объясняется сравнительно небольшим градиентом давления между ЛП и ЛЖ и отсутствием, по крайней мере в покое, легочной гипертензии. Со временем, как правило, происходит прогрессирование заболевания, что связано с повторными ревматическими атаками (нередко также протекающими латентно и скрыто), а также с действием некоторых факторов, провоцирующих ухудшение состояния больных (беременность, интеркурентные инфекции, анемии и др.).
Ниже представлено описание развернутой клинической картины заболевания, характерной для больных с полностью сформировавшимся пороком сердца и имеющих большинство физикальных и субъективных признаков, подтверждающих наличие описанных выше гемодинамических последствий этого порока.
Жалобы
Одышка — один из наиболее ранних симптомов болезни. Она связана с застоем крови в малом круге кровообращения и легочной гипертензией. Одышка вначале появляется при физической нагрузке или психоэмоциональном напряжении, лихорадке, сексуальной активности, т.е. в ситуациях, сопровождающихся активацией САС и тахикардией. Последняя приводит к укорочению диастолы и еще более неполному опорожнению ЛП, давление в котором возрастает еще больше. Это сопровождается повышением давления в венах малого круга и соответствующими нарушениями легочной вентиляции.
В дальнейшем одышка появляется при все меньшей нагрузке и даже в покое. Так же как и при других заболеваниях сердца, сопровождающихся застоем крови в малом круге кровообращения, у больных митральным стенозом одышка нередко приобретает черты ортопноэ, усиливаясь или появляясь в горизонтальном положении и уменьшаясь или исчезая в положении больного сидя. Нередко в этих случаях появляется сухой кашель, преимущественно в положении больного лежа на спине. Эта особенность одышки связана с увеличением притока крови к правым отделам сердца и переполнением кровью малого круга, наступающими в горизонтальном положении пациента.
Приступы удушья у больных митральным стенозом свидетельствуют о выраженном застое крови в легких и возникновении интерстициального (сердечная астма) или альвеолярного отека легких. Сердечная астма (“пароксизмальная ночная одышка”) чаще возникает по ночам, когда больной занимает горизонтальное положение, при котором усиливается приток крови к сердцу и происходит еще большее переполнение легочного капиллярного русла. Больной садится в постели, что приводит к облегчению дыхания и во многих случаях позволяет уменьшить или даже купировать приступ удушья.
В тяжелых случаях развивается альвеолярный отек легких, возникновение которого свидетельствует о значительном увеличении внутрикапиллярного давления в малом круге кровообращения, сопровождающемся пропотеванием плазмы и эритроцитов в просвет альвеол. Частое глубокое дыхание во время приступа способствует вспениванию белкового транссудата и обструкции дыхательных путей. Вместе с отеком интерстициальной ткани легкого это способствует быстрому прогрессированию дыхательной недостаточности. Альвеолярный отек легких часто сопровождается отделением пенистой розоватой серозной мокроты.
Дата добавления: 2016-01-20; просмотров: 580;
