ОБЩИЕ ОСЛОЖНЕНИЯ, ВОЗНИКАЮЩИЕ ПОСЛЕ УДАЛЕНИЯ ЗУБА
К их числу относятся такие редкие осложнения, как инфаркт миокарда, кровоизлияние в мозг, подкожная эмфизема в области щеки, шеи и подкожной основы груди, кровоизлияние в склеру глаза, истерические припадки, травмати
ческий делирий, гипертермия, тромбоз пещеристой пазухи и др. Ввиду исключительной редкости этих осложнений ограничимся лишь их перечислением и замечанием, что возникают они либо на почве недостаточного предоперационного обследования и соответствующей подготовки больного, либо в результате неумелого (травматичного и продолжительного) удаления зуба, что может вызвать грубые гемодинамиче-ские сдвиги или тяжелую психическую травму больного.
После удаления зубов при периодонтите, согласно последним данным (Е. Сабо, 1977;
Reicheert-Trzpil, Wanyura, Kryst и др., 1981), у 70-100% больных в циркулирующей крови можно обнаружить бактерии; эта бактериемия через несколько часов прекращается. Однако продолжительное вывихивание щипцами больших коренных зубов, пораженных гранулематозным периодонтитом, перелом корня и последующее удаление его (элеватором или методом выдалбливания) уже через несколько часов могут привести к лихорадке. Температура может подняться до 39 °С и выше и держаться 3-4 дня. Это говорит о значительной бактериемии и токсемии. Еще более травматичное и продолжительное выдалбливание корней может осложниться периоститом, альвеолитом, остеофлегмоной со значительным нарушением общего состояния на 12-14 дней.
В связи с этим мы настойчиво рекомендуем как можно меньше применять долото (во время атипичного удаления корней), а с самого начала атипичной операции образовать и отслоить слизисто-периостальный лоскут, обнажив кортикальную поверхность альвеолярного отростка, снести часть его при помощи копьевидных, шаровидных и фиссурных боров, после чего завершить удаление глубоко фрактурированного корня с помощью прямого или изогнутого элеватора.
Удаление зуба вызывает обострение течения сахарного диабета: увеличиваются гликемия, глюкозурия и усиливаются некоторые другие симптомы диабета. Увеличение суточной дозы инсулина в день оперативного вмешательства улучшает коррекцию углеводного обмена и в значительной степени предупреждает усиление симптомов диабета. К мерам профилактики декомпенсации диабета относятся также:
1. Проведение вмешательства в утренние часы до завтрака сразу после приема больным ежедневного антидиабетического препарата.
2. Тщательная обработка полости рта антисептическими растворами перед операцией.
3. Особо тщательное соблюдение правил асептики и нанесение минимальной травмы во время удаления зуба (М. М. Максудов и соавт., 1983).
ГЛАВА VII
ХИРУРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ, СВЯЗАННЫЕ С АНОМАЛИЕЙ ПОЛОЖЕНИЯ И ЗАДЕРЖКОЙ ПРОРЕЗЫВАНИЯ ЗУБОВ*
Этиология и патогенез
Аномальное положение зубного зачатка, а также различные эндогенные и экзогенные патологические воздействия на всю зубочелюстную систему приводят в конечном итоге к аномалии положения сформировавшегося зуба, а также к задержке процесса его прорезывания Степень аномального положения (то есть его дистопии) может быть различной — от небольшого отклонения продольной оси зуба, по сравнению с нормой, до расположения зуба в стенке верхнечелюстной пазухи, в верхней половине ветви челюсти либо в стенке полости носа и т п Если зуб расположен настолько дистопически, что даже частичное (неполное) прорезывание его невозможно, это называется инклюзией зуба.
Задержкой прорезывания зуба, или ретенцией его, называется явление, при котором нормально или ненормально развитый зуб не прорезался в соответствующее время на том месте в зубном ряду, где он должен был прорезаться Задержка прорезывания может быть полной и неполной. Если зуб прорезался не полностью, его называют полуретинированным, или полузадержанным В положении неполного прорезывания он может находиться длительное время, обусловливая нарушение прикуса (наличие дефекта в зубном ряду, выдвижение зуба-антагониста). В отдельных случаях ретинированные зубы значительно смещаются, занимая аномальное положение — в области тела или ветви челюсти, нижнего края орбиты или в верхнечелюстной пазухе; такое явление называется сочетанием ретенции с дистопией («заблудившиеся» зубы).
Если прорезывания зуба не произошло из-за гибели зубного зачатка, это называется адентией (adentia), она может быть полной (complete), когда все "зубы не прорезываются, и неполной (adentia incomplete), когда часть зубов прорезалась
Ретенция и дистопия могут коснуться как комплектных, так и сверхкомплектных зубов, постоянных и молочных В подавляющем большинстве случаев происходит ретенция постоянных зубов Среди полностью задержанных зубов первое место занимают верхние клыки, второе — нижние малые коренные зубы; неполной за
держке чаще всего подвергаются нижние зубы мудрости.
Причины задержки прорезывания зубов окончательно не выяснены, однако клинические наблюдения побуждают исследователей связывать ретенцию со следующими основными тремя группами факторов: 1) обменные факторы и инфекция; 2) филогенетические факторы;
3) местные факторы. К числу факторов первой группы относятся: эндокринные нарушения (особенно — щитовидной и паращитовидной желез), рахит, сифилис, авитаминозы и т. д В результате этих общих неблагоприятных влияний на организм ребенка может развиваться диспропорция между темпами развития отдельных частей челюсти, нарушение формирования или гибель зубных зачатков.
Филогенетические факторы. В процессе филогенеза человека происходит постепенное уменьшение размера челюстей; при этом число зубов и их размеры остаются практически стабильными В результате указанной диспропорции прорезывающимся зубам зачастую не хватает места в зубном ряду. Благодаря этому они остаются в толще альвеолярного отростка или тела челюсти. Кроме того, альвеолярный отросток, содержащий полный комплект зубных зачатков, не всегда может поместиться на теле челюсти, а потому он распространяется на внутреннюю поверхность ветви нижней челюсти, где оказывается невозможным прорезывание зуба мудрости (третьего моляра)
К факторам местного характера относятся'
1) интоксикация зачатка постоянного зуба продуктами воспаления вокруг молочного зуба;
2) задержка молочного зуба в лунке и преграждение им пути для прорезывания постоянного зуба; 3) сращение задержанного зуба с корнем соседнего прорезывающегося зуба, 4) слишком ранняя потеря молочного зуба и связанное с этим образование плотного рубца на альвеолярном гребне; 5) конвергенция коронок двух зубов, соседствующих с преждевременно удаленным молочным зубом; прорезывающийся ему на смену постоянный зуб встречает на своем пути два препятствия в виде наклоненных друг к другу коронок зубов (в этих случаях обычно имеет место полуретенция постоянного зуба), 6) патологические разрастания на корне зуба (цементомы, костные отложения); 7) наличие
См также «Затрудненное прорезывание нижних зубов мудрости» (гл VIII)
искривления корня зуба; 8) размещение зубного зачатка слишком глубоко в теле челюсти, 9) наличие плотных рубцов на десне (в результате перенесенного воспаления у молочных зубов или травмы); 10) развитие вокруг зубного зачатка так называемой фолликулярной кисты, содержимое которой оказывает давление на зачаток зуба; 11) оттеснение зубного зачатка доброкачественной опухолью (одонтома, адаманти-нома, киста, остеома и т.д.); 12) воспаление зубного зачатка и окружающих его тканей, 13) увеличение объема зубного зачатка в виде эмалевых капель или дентинных островков.
И. Г. Лукомский, не исключая перечисленных и других причин ретенции зубов, придает большое значение интоксикации фолликула постоянного зуба продуктами воспаления, развившегося вокруг гангренозных корней молочных зубов; он считает, что интоксикация может лишить уже развившийся зачаток постоянного зуба способности к дальнейшему прорезыванию.
Механизм развития фолликулярной кисты вокруг непрорезавшегося (обычно дистопированного) зуба можно представить себе так: в зачаток ретинированного зуба, расположенного в неполноценных (с точки зрения иммунобиологической) тканях, проникает гематогенным или лимфогенным путем инфекция; не исключается также возможность проникновения инфекции из соседнего, ранее прорезавшегося гангренозного зуба. Возникшее в зубном зачатке воспаление приводит к раздражению и повреждению наружного эпителия эмалевого органа. В результате начинается неправильное и чрезмерно ускоренное размножение клеток эпителия, образующих кистозную оболочку.
В клинике наблюдаются случаи, когда рети-нированный зуб находится в толще челюсти и не связан через перфорационное отверстие с инфицированной полостью рта, но тем не менее вызывает воспалительный процесс. Возникновение последнего можно объяснить в этих случаях следующим образом (А. Е. Верлоцкии, I960): твердые ткани, в которых залегает рети-нированный зуб, в иммунобиологическом отношении более уязвимы. Сам факт ретенции уже служит свидетельством каких-то трофических нарушений в них; бактерии заносятся током крови в находящиеся в невыгодных трофических условиях ткани, где они могут развиваться.
Клиника
Клинические проявления задержки зубов могут совершенно отсутствовать или характеризоваться некоторыми симптомами.
Ретинированные зубы очень часто выявляются случайно при рентгенографическом обследовании челюсти по какому-либо поводу.
Диагностика
Объективными признаками ретинирования зуба служат: отсутствие соответствующего зуба в зубном ряду при условии, что в анамнезе нет указаний на имевшее место его удаление; наличие молочного зуба на месте отсутствующего постоянного; неправильное положение соседних зубов в зубном ряду; наличие костного выпячивания на наружной или внутренней поверхности тела или альвеолярного отростка челюсти;
расшатанность соседних зубов без внешне заметной причины; жалобы на боль в челюсти, ощущение парестезии в зубах или губах при отсутствии больных зубов и других патологических состояний в соответствующем участке челюсти; наличие свища на челюсти, идущего в глубь ее; наличие на рентгенограмме тени задержанного зуба. В ряде случаев вокруг задержанного зуба или рядом с ним видна фолликулярная киста или одонтогенная опухоль — адамантинома (гл. XXV).
Задержка зуба может осложниться следующими воспалительными заболеваниями: пульпитом в задержанном или соседнем с ним прорезавшемся зубе, воспалением периодонта задержавшегося или соседнего прорезавшегося зуба, остеомиелитом челюсти, перикоронитом, периоститом челюсти, лимфаденитом, флегмоной, абсцессом или сочетанием их.
Воспаление в периодонте, челюсти, периосте и лимфоузлах наблюдается обычно при полуретенции, когда небольшой участок зуба прорезался, создав в слизистой оболочке рта своеобразные ворота для проникновения инфекции в периодонт и челюстную кость. Чаще всего воспалительные осложнения имеют место при неполном, или так называемом затрудненном, прорезывании нижнего зуба мудрости. Ввиду большой частоты данного осложнения и чрезвычайного разнообразия его проявлений мы рассмотрим вопрос о затрудненном прорезывании нижнего зуба мудрости в специальной VIII главе.
Лечение
Лечение задержки прорезывания зубов может быть: консервативным (ортодонтическим), ап-паратурно-хирургическим или хирургическим. Консервативное лечение сводится к тому, что обеспечивается место для еще не прорезавшегося зуба (путем ортодонтических перемещений уже прорезавшихся зубов) либо создаются условия для функционального раздражения десны;
под влиянием его в задержавшемся зубе возбуждается потенция к ускорению прорезывания.
Методика консервативного лечения детально изучается в курсе ортопедической стоматологии. М. С. Драгомирецкая и соавт. (1995) осуществляют аппаратурно-хирургическое лечение ре-
тенции зубов таким способом: обнажают часть коронки ретинированного зуба, приклеивают к нему «кнопку* (с помощью композитного материала), к ней подвязывают стальную лигатуру или эластичное кольцо и направляют тягу в нужном направлении, используя назубную проволочную шину-дугу. Хирургическое лечение применяется большинством врачей лишь в тех случаях, когда невозможно использовать консервативные методы или же задержка прорезывания осложнилась каким-либо неврологическим, онкологическим или одним из перечисленных выше воспалительных заболеваний. Лечение возникших осложнений в связи с задержкой прорезывания зуба обычно сводится к удалению его вместе с патологическим очагом — новообразованием или воспаленным участком (киста, секвестрировавшийся участок кости, перикоронарный капюшон, грануляционная ткань)
Некоторые авторы считают, что удаление ретинированного зуба, не вызвавшего каких-либо местных или общих патологических изменений, не должно производиться. Существует также противоположное мнение, что задержанный зуб обычно подлежит удалению. «Надежда на то, что если он не дает осложнений в данный момент, то не будет давать их дальше, очень слаба Задержанный зуб разрушает соседние зубы, влияет на их положение и почти всегда инфицируется. Лучше удалить его, если позволяет общее состояние здоровья, не выжидая осложнений» (П. П. Львов, 1938).
Мы полагаем, что методика лечения больных с задержкой прорезывания зубов должна определяться не только наличием или отсутствием воспалительных и других осложнений, но также степенью сложности и безопасности самого метода хирургического вмешательства. При отсутствии каких-либо осложнений нет оснований производить удаление зуба, особенно при глубоком его расположении в толще тела нижней челюсти. Удаление такого зуба представляется иногда тяжелым и продолжительным оперативным вмешательством, способным вызвать ряд ближайших или отдаленных стойких осложнений (кровотечение из нижнеальвеолярной артерии, парестезия, невралгия тройничного нерва, травматический остеомиелит челюсти). Кстати, заметим, что удаление ретинированного зуба, вызвавшего воспаление в окружающих тканях, обычно бывает менее сложным вмешательством ввиду размягчения и истончсния кости, выпячивания стенки нагноившейся фолликулярной кисты. Исходя из возможности послеоперационных осложнений в связи с удалением глубоко расположенных в Кости зубов, мы придерживаемся того мнения, что их следует удалять только при наличии явных осложнений или подозрений на связь предъявляемых больными жалоб с
фактом ретенции Что же касается поверхностно расположенных ретинированных зубов, то их следует удалять даже при отсутствии жалоб со стороны больных, так как близость таких зубов к слизистой оболочке рта обусловливает, как правило, возникновение (рано или поздно) различного рода воспалительных осложнений в полости рта, в челюстных костях.
Методика удаления ретинированных зубов может быть весьма различной, что зависит, главным образом, от их локализации. Хирург должен выбрать такой подход к ретинированному зубу, чтобы операция была менее травматичной, непродолжительной и не угрожала больному тяжелыми общими или местными осложнениями во время или после нее.
Методы удаления ретинированных зубов верхней челюсти
Чаще всего хирургам приходится сталкиваться с необходимостью удаления верхних клыков и резцов, которые иногда бывают сверхкомплектными Для решения вопроса о путях подхода к удаляемому зубу (вестибулярный или оральный) необходимо предварительно произвести тщательное рентгенографическое обследование челюсти (в 2-3 проекциях) или рентгено-томографию по В Д Полторацкой, чтобы выявить место расположения ретинированного зуба. Особенно важно это сделать тогда, когда ни с вестибулярной, ни с оральной стороны нет выпячивания десны, что свидетельствовало бы о степени приближения зуба к небу или переходной складке. Если установлено, что зуб расположен ближе к наружной поверхности альвеолярного отростка, разрез следует делать горизонтально по переходной складке, от переднего края продлить его вниз Такой Г-образный разрез дает возможность произвести отслойку достаточной величины треугольного лоскута и тем самым обнажить весь участок, занятый ретинированным зубом. Можно сделать скобкообраз-ный разрез
Во время удаления верхнего клыка не исключена возможность повреждения верхушек корней резцов. Для избежания этого рекомендуется произвести их резекцию (предварительно трепанировав, обработав и запломбировав). Если клык находится вблизи небной поверхности десны, а тем более если он покрыт здесь лишь слизистой оболочкой и надкостницей, следует удалить его через небный доступ. Когда коронка клыка располагается с небной стороны, а верхушка корня — со щечной, удалить такой зуб в целом виде не представляется возможным; хирург должен распилить его и удалить по частям (рис. 20). При этом иногда приходится обнажить зуб с двух сторон - по переходной складке и со стороны неба. Образовав трепанационное отверстие в кости со стороны неба, устанавливают (через отверстие по переходной складке)
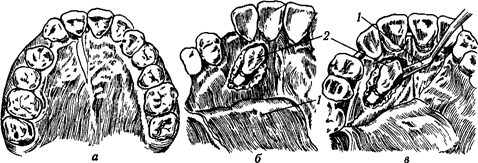
Рис 20 Схемы удаления ретинированых клыков верхней челюсти через небный доступ
а - сделан разрез слизистой оболочки и периоста, б — лоскут (1) отслоен, зуб (2) обнажен и распилен на две части, в - при помощи элеватора (1) зуб (2) вывихивается из своего костного ложа
тупое долото на конец корня зуба и ударами молотка выталкивают зуб в рану на небной поверхности челюсти
Удаляя ретинированные верхние малые коренные зубы, необходимо помнить о близости верх нечелюстной пазухи, вскрытие которой во время операции нежелательно В связи с этим нужно очень осторожно пользоваться долотами, фрезами и трепанами, избегая удаления больших участков кости Во время удаления верхнего зуба мудрости обычно пользуются сначала долотом, а затем прямым элеватором, прибегая к нему, не следует сильно нажимать на кость, чтобы не вызвать отлома бугра верхней челюсти
Методы удаления ретинированных зубов нижней челюсти Оперативный доступ к ретиниро-ванным зубам нижней челюсти определяется тем, насколько близко они расположены к краю челюсти или ее альвеолярному гребню если ближе к гребню, удобнее прибегнуть к внутриротовому доступу (рис 21), а при расположении зуба у края тела челюсти — к внеротовому Однако в последнем случае всегда нужно помнить о возможности повреждения краевой ветви лицевого нерва и пересечения наружной челюстной артерии (у переднего края собственно жевательной мышцы), в связи с этим наружный разрез должен проходить параллельно краю тела нижней челюсти и отступив от него на 2-2 5 см Если задержанный зуб локализуется в заднем или верхнем отделе ветви нижней челюсти, оперировать следует через внеротовой доступ, производя разрез, окаймляющий угол челюсти После пересечения нижнего конца жевательной мышцы она отсепаровывается от наружной поверхности ветви челюсти (вместе с прилежащими мягкими тканями), далее производится трепанация кости над местом расположения ретинированного зуба, который затем расшатывается и вывихивается из своего ложа при помощи
прямого элеватора или штыковидных щипцов После сглаживания краев костной раны кюре тажной ложкой или фрезами полость в кости подвергается выскабливанию и промывается раствором перекиси водорода, новоиманина или хлорофиллипта Отслоенные мягкие ткани водворяются на свое место и подшиваются узловатыми кетгутовыми швами На кожу — глухие швы полиамидной или полипропиленовой нитью Давящая повязка В послеоперационном периоде — профилактика нагноения антибиотиками
Внутриротовые операции удаления нижних ретинированных зубов производятся тогда, когда они локализуются ближе к слизистой оболочке десны, чем к краю тела челюсти Особенно часто приходится производить удаление полуретинированного нижнего зуба мудрости Чтобы обнажить его, делают один разрез десны по
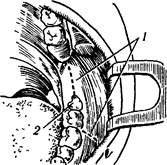
Рис 21 Направление разреза для обнажения места расположения зуба мудрости нижней челюсти. 1 - линия намечаемого разреза, 2 - прорезавшаяся часть коронки зуба
альвеолярному гребню над зубом мудрости, а второй - по наружной поверхности десны, начиная от шейки второго моляра, и направляют его косо вниз и вперед (см. рис. 21).
Очерченный им треугольной формы слизисто-периостальный лоскут отсепаровывают вниз и назад. Если этот зуб расположен сравнительно

Рис 22. Удаление глубоко и полувертикально расположенного зуба мудрости:
о - нависающая над коронкой кость (I) удалена, б - обнаженная коронка разделена на две части (1 и 2); в - корни дуба разделены (по линии 1) и подготовлены к удалению тонкими штыковидными щипцами или прямым элеватором.
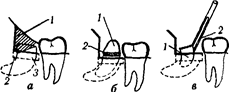
Рис. 23 Удаление глубоко расположенного зуба мудрости с одним мощным и искривленным корнем'
о — удалена нависающая кость (1) и отпилена дистальная часть коронки (2); рядом с зубом сделано углубление-траншея (3) для погружения в нее элеватора; б - зуб, выведенный т лунки, упирается остатком коронки (1) в соседний большой коренной зуб, произведено отсечение ее (по линии 2), в — корень зуба (1) извлекается элеватором (2).
неглубоко, то после удаления (фрезами) наружной стенки костного ложа зуба его удаляют элеватором или щипцами. Если же зуб наклонен вперед и выведению его препятствует седьмой зуб, необходимо полностью освободить зуб мудрости от нависающей кости либо распилить его на 2-3 части и последовательно их удалить (рис 22, 23, 24). После промывания раны антибиотиками ее зашивают наглухо полиамидной нитью (рис. 25). Профилактически назначают антибиотики, при необходимости — болеутоляющие средства.
После удаления ретинированного зуба верхней или нижней челюсти необходимо всегда тщательно выскоблить из зубного ложа в кости остатки зубного зачатка, грануляционную ткань, размягченные края кости. Этим предупреждается возможное последующее кистообразование (из остатков зубного фолликула) и ускоряется процесс заживления костного дефекта
Исходы и осложнения
Во время или после операции удаления ре-тинированных зубов могут быть следующие осложнения:
1. Повреждение соседнего зуба из-за несоблюдения технических правил этого вмешательства (резкие и грубые движения элеваторами или долотом, кюретажной ложкой). Такой зуб необходимо сразу же реплантировать.
2. Кровотечение ввиду ранения небной или подбородочной артерии (останавливают его прошиванием сосуда в мягких тканях, тугой тампонадой большого небного или подбородочного отверстия кетгутом либо сдавлением кости).
3. Вскрытие полости носа или верхнечелюстной пазухи. Если вскрыта полость носа, слизистую оболочку ее ушивают, а в соответствующий носовой ход вводят валик из йодоформной марли. Вскрытие здоровой верхнечелюстной пазухи не требует особых мероприятий. Операцию заканчивают наложени-
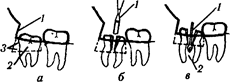
Рис. 24. Удаление вертикально расположенного зуба мудрости с двумя конвергирующими корнями:
а - удален нависающий костный капюшон (1) и сделана траншея вдоль наружной поверхности коронки (2) и сзади нес (3); б - фиссурным бором (1) произведено разделение корней; я — розовндным бором (1) производится разрушение мсжкорнсвой перегородки (2), препятствующей раздельному выведению корней из ячеек (по Г. А. Васильеву).
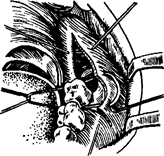
Рис. 25.Схема наложения швов после удаления ретинированного зуба мудрости нижней челюсти.
ем на рану глухих швов, назначают закапывание в нос сосудосуживающих средств.
4. Возникновение послеоперационной невралгической боли. Назначают препараты (пирацетам, анальгин, кодеин, этилморфина гидрохлорид) и физиотерапевтические процедуры (УВЧ, соллюкс, лампа Минина, токи Бернара); если этих мероприятий окажется недостаточно, делают спиртоновокаиновую блокаду.
5 Нагноение костной раны, развитие воспаления в окружающих мягких тканях (периостит, флегмона). О лечении их говорится ниже в соответствующих главах.
Профилактика
Профилактика перечисленных осложнений состоит в тщательном соблюдении техники операции удаления зуба: строгое соблюдение асеп
тики, бережное отношение к тканям, применение острых боров, фрез, трепанов или долот, сглаживание острых краев костной раны, удаление опилок промыванием раны антибиотиками. Очень большое значение имеет и послеоперационный уход: давящая повязка для предупреждения гематомы, профилактическое "внутримышечное введение антибиотиков, прием бисепто-ла, жидкая и высококалорийная пища, витамины и т. д.
Я. М. Биберман и соавт. (1980) для профилактики нагноений ран после удаления полуретинированных зубов рекомендуют вводить адсорбированный стафилококковый анатоксин (однократно — в день операции или двукратно — за 7-10 дней до операции и в день операции). Профилактическая иммунизация позволила сократить число воспалительных осложнений в 6 раз, уменьшить средние сроки послеоперационного лечения.
ГЛАВА VIII
ЗАТРУДНЕННОЕ ПРОРЕЗЫВАНИЕ НИЖНИХ ЗУБОВ МУДРОСТИ (ТРЕТЬИХ МОЛЯРОВ)
Общие сведения
Под затрудненным прорезыванием нижних зубов мудрости следует понимать такой процесс, при котором возникают различного рода воспалительные осложнения — перикоронит, периостит, остеомиелит, флегмона и т. п.
Затрудненное прорезывание нижнего зуба мудрости встречается у 54 6% людей (Е А Магид, 1963); при этом особенно большую угрозу для их здоровья, трудоспособности и жизни представляют остеомиелиты и флегмоны, по данным А Н Фокиной (1966), флегмоны имелись у 8 8% больных с затрудненным прорезыванием зубов мудрости
По статистике А В Канопкене (1966), среди 785 больных в возрасте 16-90 лет с различными воспалительными заболеваниями челюстно-лицевой области у 48 2% данное заболевание развилось вследствие патологии прорезывания зубов мудрости Среди 500 больных с различными осложнениями прорезывания 8|8
зубов перикорониты отмечены у 544%, периоститы у 226%, флегмоны - у 8% и т д Как утверждает А Н Фокина, около 18% больных с затрудненным прорезыванием зубов мудрости госпитализируются, при этом в случае возникновения остеомиелита средняя
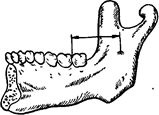
Рис 26 Ретромолярное расстояние (по А Т Руденко).
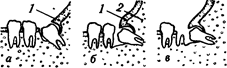
Рис 27 Возможные варианты образования козырька (капюшона) над коронкой зуба мудрости нижней челюсти:
а - капюшон образовался за счет лишь мягких тканей (1), возможно лечение без хирургического вмешательства, 6 —капюшон состоит из мягких (1) и костной (2) ткани, необходимо удаление его и зуба, в — зуб мудрости прорезался в ячейку второго большого коренного зуба, необходимо удаление части капюшона, чтобы иметь возможность удалить зуб мудрости
продолжительность койко-дня достигает 90±3 1, флегмон - от 8±2 10 до 5 4±1 28, периоститов 5 4±0 46, пе-рикоронитов - 4 7±0 51 С учетом освобождения от работы до и после госпитализации средняя продолжительность нетрудоспособности в связи с отдельными осложнениями составляет при перикоронитах — 4 48±0 48, периоститах - 6 8±0 96, флегмонах и абсцессах - 8 6±1 06, язвенном стоматите - 6 33±2 38, остеомиелите - 14 5±4 48, при прочих осложнениях -1 15±242 дня (А Н Фокина, 1966) Самая высокая заболеваемость (78%) отмечается в группе наиболее трудоспособного населения - от 21 до 30 лет Эти данные свидетельствуют о том, что нетрудоспособность в связи с затрудненным прорезыванием зубов мудрости наносит немалый ущерб экономике
Актуальность данного раздела челюстно-лицевой хирургии объективно отражена в том факте, что ему посвящено множество статей, ряд диссертаций и монографий
Патогенез
Так как в подавляющем большинстве случаев воспалительные осложнения на почве прорезывания зубов возникают в период прорезывания нижних зубов мудрости, мы в дальнейшем будем касаться главным образом именно осложнений этого происхождения По вопросу их патогенеза существует множество предположений, которые можно объединить в две основные группы.
Первая группа теорий усматривает причину затрудненного прорезывания нижних зубов мудрости в первичном воспалении слизистой оболочки у зуба мудрости, травмируемой самим же зубом в момент прорезывания Однако, исходя из этого, можно было бы предположить, что любая травма слизистой оболочки в области альвеолярного отростка способна привести к затруднению прорезывания любого зуба Этого, как известно, не происходит Наоборот, воспаление слизистой оболочки над 818 зубами происходит не до появления бугров зуба над ее поверхностью, а после частичного прорезывания, когда появляется надзубной капюшон, длительное время служащий местом задержки пиши, клеток эпителия, микробов. Из неправильной трактовки вопроса о том, что является причиной, а что следствием, вытекает и неправильная лечебная тактика, врач борется с воспалением капюшона над 818 зубами, но не достигает радикального излечения
Согласно второй группе теорий основной
причиной затрудненного прорезывания 8|8 зу-
бов являются неблагоприятные топографо-ана-томические взаимоотношения этих зубов с окружающими тканями, обусловленные недостатком места в челюсти для зуба мудрости. Недостаток места — результат редукции нижней челюсти в процессе филогенеза, а также недоразвития ее в процессе онтогенеза. Например, нижняя челюсть человекообразной обезьяны во время дилувиального периода имела расстояние от суставной головки до резцов в пределах 110-124 мм, а у современного человека это расстояние равно, в среднем, 100 мм. В челюсти гель-дельбергского человека (дилувиальныи период) ширина зубной дуги достигала 50-58 мм, а у современного человека она не превышает 46 мм. Редукция нижней челюсти сказалась прежде всего на области угла нижней челюсти, то есть на ростковой зоне ее; это сказывается на так называемом ретромолярном расстоянии, то есть расстоянии между дистальным краем коронки второго большого коренного зуба (моляра) и нижнечелюстным отверстием (рис. 26). Величина этого расстояния имеет большое значение для процесса прорезывания зубов.
По данным А. Т. Руденко (1961), величина ретромолярного расстояния в нормально развитых челюстях равна 29 мм, а в челюстях с рети-нированными зубами мудрости — 22.4 мм; разница составляет 6.6 мм. А. Т. Руденко также установил, что ретенция нижних зубов мудрости сопровождается, как правило, ретенцией и верхних зубов мудрости. Это дало основание предположить, что редукция коснулась не только нижней челюсти, но и всего лицевого скелета. По данным Moore, Zavetle, Spence (1968), у современного человека линейные размеры нижней челюсти в местах прикрепления мышц уменьшились в среднем на 13%, а нижнечелюстной угол увеличился на 9%. Вне мест прикрепления мышц размеры нижней челюсти уменьшились на 4-6%. Наряду с этим ими отмечено, что изменение медио-дистального размера нижнего первого моляра носит нечетко выраженный характер. Все эти изменения линейных и угловых размеров нижней челюсти авторы объясняют уменьшением жевательной нагрузки, обусловленной эволюцией питания.
Иногда к этому филогенетическому уменьшению всех размеров нижней челюсти присоединяется еще и нарушение роста челюсти в процессе развития организма, то есть в процессе онтогенеза. В результате перенесенных в детстве инфекций, рахита или гормональных расстройств недостаток места, обусловленный редукцией челюсти в процессе филогенеза, усугубляется диспропорцией между быстротой роста тела человека, с одной стороны, и скоростью роста альвеолярного отростка — с другой. Запоздалому прорезыванию S\S зубов способствует
слабая минерализация нижней челюсти (А. В. Канопкене, 1966).
Таким образом, затруднению прорезывания 8] 8 зубов способствует прежде всего задержка
развития нижней челюсти в фило- и онтогенезе. Однако если бы уменьшение размеров челюсти сопровождалось соответствующим уменьшением числа и размеров зубов, то места для них было бы достаточно. Вместе с тем твердо установлено, что количество зубов у человека и их размеры с доисторических времен мало изменились. Это привело к тому, что последний в зубном ряду большой коренной зуб при прорезывании не имеет достаточно места в челюсти В результате коронка прорезывающегося нижнего зуба мудрости не может полностью освободиться от нависающей сверху крылочелюстнбй складки и костного навеса — козырька. Над коронкой образуется капюшон из твердых и мягких тканей (рис. 27), под которым скапливаются пищевые продукты, микробы, слизь, слущивающиеся клетки эпителия. Кроме того, верхняя поверхность капюшона иногда травмируется во время жевания буграми восьмого зуба-антагониста, а нижняя поверхность — буграми нижнего зуба мудрости; обе поверхности капюшона, постоянно травмируемые, постепенно изъязвляются. Весь капюшон и прилежащие к нему участки слизистой оболочки вдоль внутренней и наружной поверхностей зуба мудрости воспаляются, возникает перикоронит.
Клиника воспалительных осложнений
Перикоронит
Перикоронит — наиболее частая форма воспалительного осложнения при прорезывании нижнего зуба мудрости. По данным В. М. Шейнберга (1955) и А. Н. Фокиной (1966), он составляет от 75.7 до 54.4% всех осложнений затрудненного прорезывания зуба мудрости и характеризуется, прежде всего, болью, вызванной воспалительным процессом в околокоронковых тканях. Отек, гиперемия и инфильтрация капюшона постепенно распространяются на слизистую оболочку нижнего свода преддверия рта, на десну с язычной стороны, передние небные дужки, собственно жевательную и медиальную крыловидную мышцы. Возникает тризм, затруднение глотания, лимфаденит, перилимфаденит; температура тела повышается до 37.5-37.8 °С. Местная температура слизистой оболочки (в зоне ретромолярного треугольника) повышается на 0.5 °С по сравнению со здоровой стороной; то же характерно и для кожи подчелюстной области на стороне поражения, особенно при выраженных явлениях лимфаденита.
Острый перикоронит может перейти в хроническую и рецидивирующую форму либо в периодонтит, ретромолярный периостит, перикоронарный остеомиелит, остеофлегмону, лимфаденит, перилимфаденит, аденофлегмону. На почве затрудненного прорезывания зуба мудости возможно также развитие невралгии тройничного нерва, пульпита в соседнем (седьмом) зубе.
Ретромолярный периостит
Острый перикоронит обычно переходит в ретромолярный периостит. Это происходит следующим образом: в результате прогрессирова-ния клинических явлений перикоронита в рет-ромолярной области развивается воспаление периоста. При этом образуется субпериостальный абсцесс; по периферии его воспаляются мягкие ткани — в области крылочелюстной складки, передней небной дужки, мягкого неба, впереди всего переднего края ветви челюсти и по переходной складке слизистой оболочки — над наружной косой линией в пределах восьмого-шестого зубов. Односторонняя боль в горле дополняет картину так называемой перикоронарной (зубной) ангины. Через несколько дней из-под капюшона начинает выделяться гнойный экссудат. Иногда ретромолярный абсцесс не вскрывается около зуба мудрости, а распространяется по наружной косой линии до уровня малых коренных зубов и только здесь опорожняется, образуя стойко существующий свищ. Это может привести к диагностическим ошибкам. Так, если шестой или седьмой зуб запломбирован, появление свища связывают с заболеванием этих зубов и их удаляют; после этого свищ перемещается в луночковую рану удаленного зуба, не давая ей зажить. Врач лечит остеомиелит лунки (выскабливание лунки, промывание, повторные обследования и т. п.) до тех пор, пока не установит истинный источник воспаления. Образовавшийся в процессе ретромолярного периостита абсцесс может вскрыться также и в че-люстно-язычном желобке. Возникающий здесь свищ врачи нередко склонны связывать с хроническим воспалением протока или паренхимы поднижнечелюстной слюнной железы, назначив в таких случаях противовоспалительные и слюногонные средства. Таким образом, до вскрытия абсцесса ретромолярный периостит протекает остро, а после вскрытия — подостро и хронически. В фазе острого воспаления всегда имеет место тризм челюстей, так как в воспаление вовлекаются собственно жевательная и медиальная крыловидная мышцы. Это приводит к чисто механическому затруднению приема пищи. Кроме того, больной слабеет от интоксикации, высокой температуры тела (38-38.5 °С). Переход острого гнойного ретромолярного периостита в хроническую фазу воспаления знаменует собой обычно и развитие хронического кортикального остеомиелита челюсти.
Ретромолярный (перчкоронарный) остеомиелит
Развитие этой формы остеомиелита нижней челюсти — не редкое явление. Однако развитие ретромолярного остеомиелита нижней челюсти происходит не только вследствие перикоронита, но и воспаления периоста в ретромолярной области как результата периодонтита, развивающегося вокруг восьмого зуба. В таком случае развивается клинически наиболее тяжелая форма остеомиелита с последующей секвестрацией значительных участков челюсти, а в первом и втором случаях, то есть возникая в связи с перикоронитом или периоститом, — протекает более вяло, ведя к образованию небольших кортикальных секвестров. Поэтому перикоронарный остеомиелит в острой фазе может клинически протекать различно: в ряде случаев, при которых он является следствием острого периодонтита, имеет место бурное и тяжелое проявление симптомов интоксикации, развитие околочелюстных флегмон и абсцессов Тяжелое состояние больного усугубляется в таких случаях еще и голоданием, связанным с затруднением или невозможностью приема пищи (тризм, резкая боль при глотании, тошнота, полное отсутствие аппетита). Боль локализуется во всей половине нижней челюсти и иррадиирует в ухо, висок, половину головы на больной стороне. Иногда развивается симптоматическая невралгия тройничного нерва, связанная с механическим сдав-лением и химическим раздражением нижнечелюстного нерва в канале челюсти. Слизистая оболочка щеки отечна, нависает над седьмым и восьмым зубами. Зубы и язык обложены. Иногда присоединяющаяся ангина еще более отягощает состояние больного.
Флегмоны и абсцессы
Флегмоны и абсцессы на почве затрудненного прорезывания обычно развиваются в подчелюстной области, крыловидно-челюстном пространстве, в окологлоточной клетчатке и других смежных областях. Из этих участков они могут, в свою очередь, распространяться в любом направлении.
Как показали топографо-анатомические исследования Г. Д. Житницкого (1966), в непосредственной близости к нижнему зубу мудрости, ретромолярному треугольнику и ретромолярной ямке располагаются прослойки рыхлой соединительной ткани и жировой клетчатки. Они имеются между наружной поверхностью, щечной и внутренней поверхностью переднего отдела жевательной мышцы, над и под челюст-ноподъязычной мышцей, задний край которой располагается всего лишь на 0.8-1 см дистальнее коронки зуба мудрости. Рыхлая соединительная клетчатка отмечается также у внутреннего края ретромолярного треугольника, где проходят
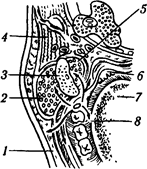
Рис 28 Пути возможного распространения вое паления вокруг зуба мудрости нижней челюсти / — нижний отдел щеки, 2 - жевательная мышца, 3 - ветвь нижней челюсти, 4 — паренхима околоушной железы, 5 — медиальная крыловилная мышца, 6 — миндалина, 7 - корень языка, * - дно полости рта
пучки верхнего сжимателя глотки, вплетающиеся в подслизистый слой, эта клетчатка окутывает расположенную здесь малую слюнную железу Жировая клетчатка обнаружена вдоль наружной косой линии нижней челюсти Вот почему инъецируемые в окружности 8|8 зубов
рентгеноконтрастные и быстротвердеющие вещества могут быстро распространяться в тканях, расположенных на наружной и внутренней поверхности тела и ветви нижней челюсти, и проникать в клетчатку челюстно-язычного желобка, подчелюстного треугольника, крыловидно-челюстного и окологлоточного пространств, а также в околоушно-жевательную, щечную и пе-ритонзиллярную области
Главным путем распространения гнойных воспалительных процессов при затрудненном прорезывании 8|8 зубов служит рыхлая соединительнотканная и жировая клетчатка Понимфлегмонозное воспаление может распространиться на наружную поверхность челюсти, вдоль наружной косой линии, в клетчатку щеч ной и околоушно-жевательной областей, заднюю треть подъязычного пространства (челюстно-язычный желобок), дистальные отделы подчелюстного треугольника, крыловидно-челюстное и окологлоточное пространства, пе-ритонзиллярную область (рис. 28)
Клиническое течение и лечение этих осложнений рассматриваются нами в специальной главе (см гл XIV)
Таким образом, затрудненное прорезывание зуба мудрости - понятие собирательное, очень емкое и потому должно быть всегда конкретизировано в истории болезни. Диагноз
«затрудненное прорезывание зуба мудрости» ни о чем конкретно не говорит, не определяет лечебной тактики
Лечение воспалительных осложнений при затрудненном прорезывании нижних зубов мудрости необходимо проводить, учитывая следующие обстоятельства, острое или хроническое воспаление, зона его распространения, наличие аномалии положения зуба и т д
Лечение острых воспалительных осложнений
К лечению острых перикоронитов стоматологи подходят по-разному тот, кто видит первопричину затрудненного прорезывания в воспалении ретромолярного капюшона, направляет все усилия на ликвидацию воспаления консервативными методами Такое лечение обычно дает малый и кратковременный эффект, а в случае недостатка места для зуба мудрости оказывается совершенно безуспешным Противовоспалительные мероприятия могут дать стойкий эффект лишь в том случае, когда для прорезывания зуба имеется место, а образование слизистого капюшона над ним — временное явление, которое может быть ликвидировано врачом либо исчезнуть по мере выдвижения зуба из челюсти Если же капюшон состоит из слизистой оболочки и кости, такое лечение будет безуспешным или же даст нестойкий эффект
Как же определить, достаточно ли места для прорезывания нижнего зуба мудрости9 Для этого производится осмотр ретромолярной области и рентгенографическое исследование угла нижней челюсти
Если нижний восьмой зуб находится в вертикальном положении, а дистальный край его коронки не заходит за передний край ветви челюсти и между ними есть свободный промежуток (от 0.5 до 1 см), следует надеяться на прорезывание зуба В этом случае перикоронит успешно лечат либо консервативно, либо хирургическим путем (но без удаления зуба, то есть консервативно-хирургически)
Консервативное лечение
Консервативное лечение состоит в следующем. промывание подкапюшонного пространства; введение под капюшон турунды йодоформной или с антибиотиком; пенициллин-новокаиновая блокада (инфильтрация) ретромолярной области; УВЧ, грелки на лимфоузлы, соллюкс, анальгетики внутрь Обычно через 2-3 дня рот постепенно начинает раскрываться все шире и шире, боль стихает и окончательно исчезает, самочувствие улучшается, трудоспособность восстанавливается Для временного предохранения капюшона от сдавления можно рекомендовать пластмассовую каппу, разобщающую прикус (по А Е Магиду, 1963).
Дата добавления: 2015-12-08; просмотров: 3498;
