Глава 29. ОЖИРЕНИЕ
По данным ВОЗ, в индустриально развитых странах мира 40—50% взрослого населения имеет избыточную массу тела. В России и странах СНГ ожирением различных степеней страдает примерно каждый третий взрослый житель. Приблизительно у 5% людей ожирение достигает крайних степеней, т. е. фактическая масса тела превышает идеальную на 45 кг и более.
В этих случаях применяют термин "морбидное" (от англ. morbid — болезненный, вызывающий болезнь), или "болезненное", ожирение. Происхождение термина связано с тем, что у лиц с ожирением возникают сопутствующие заболевания важнейших органов и систем организма, вызывающие значительные ограничения физического, социального и психологического статуса человека. Средства, идущие на лечение сопутствующих ожирению заболеваний внутренних органов, исчисляются сотнями миллионов долларов. Если учесть, что избыточной массой тела страдают люди преимущественно молодого и зрелого возраста, то проблема ожирения имеет не только важную медицинскую, но и социальную значимость как дополнительный расход государственных средств. Большинство пациентов с чрезмерной массой тела вынуждены менять работу, а многие из них становятся инвалидами в связи с возникновением сопутствующих заболеваний. Риск развития ише-мической болезни сердца у тучных людей возрастает в 2—4 раза. Рак толстой кишки и эндометрия у этой категории больных наблюдается примерно в 2—5 раз чаще. Риск смерти у больных с крайними степенями ожирения в молодом и зрелом возрасте более чем в 6 раз превышает таковой у лиц аналогичного пола и возраста, имеющих нормальную массу тела. Основными причинами смертности являются осложнения атеросклероза — инфаркт миокарда и мозговой инсульт.
В патогенезе ожирения принимают участие множество факторов, из которых наиболее хорошо известны гормональные: первичная опухоль гипофиза, выделяющая АКТГ, гормонально-активные опухоли и микроангиома-тоз надпочечников, а также некоторые другие (новообразования яичников, длительная терапия кортикостероидами). Однако на практике врачу значительно чаще приходится иметь дело с так называемым экзогенным, или алиментарно-конституциональным, ожирением, обычно не сопровождающимся нарушениями гормонального профиля.
Этиология и патогенез данного страдания достаточно сложны и до конца еще не изучены. Примерно у половины больных отчетливо прослеживается генетическая предрасположенность к полноте. Более того, в 90-х годах XX столетия был открыт "ген ожирения". Основным звеном алиментарно-конституционального ожирения является энергетический дисбаланс, обусловленный значительным объемом принимаемой высококалорийной пищи в сочетании с гиподинамией. Со временем у этих больных нарушается пищевое поведение, появляется привычка к быстрому потреблению пищи, в результате чего утрачивается физиологическое чувство насыщения. У некоторых больных возникает потребность в приеме большого объема пищи в связи с психологическим стрессом, когда они перестают замечать, сколько пищи они съели. В последующем нарушенное пищевое поведение достигает крайней степени. Появляется своего рода "пищевая зависимость", аналогичная алкогольной, наркотической или никотиновой. Значительно нарушается психика человека, он перестает контролировать себя при приеме пищи и, несмотря на стремительно возрастающую массу тела, косметические и физиологические неудобства, продолжает переедать. При крайних степенях ожирения больные значительно утрачивают двигательную активность, что также способствует увеличению массы тела. Возникают значительные трудности в гигиеническом уходе за телом, которые особенно усугубляются при формировании кожно-жировых "фартуков" на передней брюшной стенке, бедрах, ягодицах, руках, где образуются зоны массивной мацерации. Наконец, полностью теряется трудоспособность.
При крайних степенях ожирения практически всегда присоединяются различные заболевания внутренних органов — сахарный диабет II типа, ишемическая болезнь сердца, гипертоническая болезнь, деформирующий артрит суставов ног, желчнокаменная болезнь и многие другие, подчас являющиеся основной причиной инвалидизации. Довольно частым осложнением при выраженном ожирении является синдром Пиквика. Больные жалуются на дневную сонливость, засыпая в самой неподходящей обстановке — в транспорте, на работе и в других общественных местах. Нередко отмечается симптом апноэ во время сна, когда дыхательные движения во сне могут отсутствовать в течение 1 мин и более. При этом существенно возрастает риск внезапной остановки сердца.
Классификация ожирения. В нашей стране довольно широкое распространение получила классификация степеней ожирения М. Н. Егорова и Л. М. Левитского.
I степень — избыток фактической массы тела превышает идеальные по
казатели на 20—29%;
II степень - 30-49%;
III степень - 50-99%;
IV степень — более 100%.
Некоторые авторы выделяют еще одну степень ожирения — так называемое сверхожирение, при котором масса тела превышает идеальную на 125% и более. Именно у этой категории больных чаще встречаются сопутствующие заболевания и выраженные кожно-жировые "фартуки" на различных частях тела. Эти больные, как правило, являются инвалидами I группы.
Избыток массы тела (ИМТ) рассчитывают по формуле Брока:
Фактическая масса тела (%) = Масса тела (кг) . т
Рост (см) - 1 0 0
По этой формуле идеальная масса тела принимается за 100%, а избыток массы тела (ИМТ) рассчитывается по формуле:
ИМТ = фактическая масса тела (%) — 1 0 0%.
По предложению Международной группы по изучению ожирения (IOTF) принято определять степень избыточной массы тела по индексу массы тела — BMI (Body Mass Index), являющемуся отношением фактической массы тела к площади поверхности тела. При этом рост человека выражается в метрах. Например, при росте в 1 7 5 см в формуле используется величина 1 , 7 5 м.
Рост (м2)
I степень избытка массы тела — BMI от 25 кг/м2 до 29,9 кг/м2.
II степень (ожирение) — от 30 кг/м2 до 35,9 кг/м2.
IIIстепень (резко выраженное ожирение) — от 35 кг/м2 до 39,9 кг/м2.
IV степень (морбидное ожирение) — BMI > 40 кг/м2.
Клиническая картина и диагностика ожирения. Диагноз ставится уже на основании осмотра пациента. Основная задача врача состоит в выявлении заболеваний внутренних органов, сопутствующих ожирению. Прежде всего следует обратить внимание на состояние сердечно-сосудистой и дыхательной систем. Довольно часто у больных с тяжелыми формами ожирения наблюдается, как уже было сказано ранее, хронический обструктивный бронхит, ишемическая болезнь сердца, гипертоническая болезнь, сахарный диабет II типа и ряд других заболеваний, требующих длительного предоперационного лечения.
Лечение. В настоящее время существуют десятки различных диет и медикаментозных средств, используемых для снижения массы тела: широко рекламируемые в средствах массовой информации Гербалайф, Суперсистема 6 и многие другие. К сожалению, в последние годы широко применяются различные препараты — "сжигате-ли" жира и ряд лекарств на растительной основе, которые по своей сути являются не медикаментами, а лишь пищевыми добавками. Именно под таким названием они и зарегистрированы в производящих их фармацевтических фирмах. Большинство этих средств лишь в умеренной степени снижает аппетит и способствует катаболизму. Они могут быть успешно использованы при начальных формах ожирения, когда снижение массы тела на несколько килограммов приводит к вполне удовлетворительному косметическому результату и улучшению тонуса пациентов.
 Как показывает клинический опыт, большинство средств, используемых для похудания у лиц с морбидным ожирением, обычно малоэффективно. Более того, после прекращения курса лечения практически у всех больных масса тела возвращается к исходному уровню, а иногда и превышает исходные показатели. Это обусловлено прежде всего психологическими нарушениями пищевого поведения. Вот почему в большинстве клинических центров, занимающихся проблемой терапевтического и хирургического лечения ожирения, в бригаду врачей входят не только хирург и терапевт, а также и психиатр, роль которого особенно велика при отборе больных для оперативного лечения — важно выявить пациентов с психическими заболеваниями (шизофрения, маниакально-депрессивный психоз и др.). Оперативное лечение этим больным не показано, так как впоследствии возникают большие трудности при соблюдении режима питания. В послеоперационном периоде психиатр формирует "пищевое поведение" больного, адаптированное к новым условиям приема пищи после операции.
Как показывает клинический опыт, большинство средств, используемых для похудания у лиц с морбидным ожирением, обычно малоэффективно. Более того, после прекращения курса лечения практически у всех больных масса тела возвращается к исходному уровню, а иногда и превышает исходные показатели. Это обусловлено прежде всего психологическими нарушениями пищевого поведения. Вот почему в большинстве клинических центров, занимающихся проблемой терапевтического и хирургического лечения ожирения, в бригаду врачей входят не только хирург и терапевт, а также и психиатр, роль которого особенно велика при отборе больных для оперативного лечения — важно выявить пациентов с психическими заболеваниями (шизофрения, маниакально-депрессивный психоз и др.). Оперативное лечение этим больным не показано, так как впоследствии возникают большие трудности при соблюдении режима питания. В послеоперационном периоде психиатр формирует "пищевое поведение" больного, адаптированное к новым условиям приема пищи после операции.
Показаниями к операции при ожирении являются избыточная масса тела, превышающая идеальные значения на 45 кг и более, или индекс массы тела (BMI) более 40 кг/м2, а также неэффективность ранее проводимого комплексного терапевтического лечения.
Известны 2 группы оперативных вмешательств, направленных на снижение массы тела пациента:
— операции, уменьшающие площадь всасываемой поверхности тонкой кишки (различные виды интестинального шунтирования);
—  гастрорестриктивные вмешательства (оперативные вмешательства на желудке), предусматривающие ограничение объема принимаемой пищи.
гастрорестриктивные вмешательства (оперативные вмешательства на желудке), предусматривающие ограничение объема принимаемой пищи.
Первым хирургическим вмешательством, выполненным по поводу ожирения в 1952 г. (A. Henriksson), была операция обширной резекции тонкой кишки. Однако травматичность, а также развитие тяжелых метаболических нарушений заставили отказаться от нее. В 1954 г. В. Krenken и Н. Linner впервые выполнили операцию еюноилеального шунтирования. Смысл этой операции заключается в уменьшении площади всасываемой поверхности тонкой кишки путем формирования анастамоза между начальным отделом тощей кишки и терминальным фрагментом подвздошной (рис. 29.1). Длина тощей кишки от дуоденального перехода до межкишечного анастомоза составляет В сред- Р нем около 25 см, длина участвующей в процессе пищеварения подвздошной кишки (от еюноилеального анастомоза до илеоцекального перехода) — 20—25 см. В последующем в связи с мальабсорбцией пищевых ингредиентов масса тела довольно быстро снижается вплоть до идеальных значений. В среднем степень снижения избытка массы тела (ИМТ) составляет около 60—65%. Основным недостатком еюноилеального шунтирования в отдаленные сроки после операции является возникновение у значительной части больных тяжелой диареи, плохо поддающейся медикаментозному лечению. Довольно часто поэтому у оперированных наблюдается гипопротеинемия, выраженные расстройства водно-электролитного баланса в виде обезвоживания, ги-покалиемии, гипокальциемии, гипомагниемии; нередко наблюдают метаболический ацидоз. Примерно у 30% больных развивается оксалатный уроли-тиаз, что служит причиной повторных оперативных вмешательств, направленных на восстановление нормального пассажа пищевого химуса по пищеварительному тракту. В ряде случаев отмечаются тяжелые формы поражения гепатоцитов, вплоть до развития цирроза печени и печеночной недостаточности. После еюноилеального шунтирования 10—15%больных приходится выполнять восстановительные операции. Из-за осложнений, развивающихся в отдаленные сроки после операции у значительной части больных, с начала 80-х годов XX столетия данный тип вмешательства был остановлен.
 В начале 70-х годов итальянским хирургом N. Scopinaro был предложен принципиально новый вид шунтирующей тонкую кишку операции — билиопанкреатическое шунтирование (рис. 29.2). Техника данной операции заключается в следующем. Вначале выполняют субтотальную дис-тальную резекцию желудка. Затем пересекают тонкую кишку на расстоянии 250 см от илеоцекального угла, аборальный отдел пересеченной кишки ана-стомозируют с культей желудка. Оральный отдел кишки анастомозируют с подвдошной кишкой по типу конец в бок на расстоянии 50 см от баугиниевой заслонки. В результате пищевой химус достаточно поздно подвергается воздействию желчи и панкреатического сока. Таким образом значительно снижается перевари-ваемость и всасываемость энергетически ценных ингредиентов пищи. В отличие от последствий еюноилеального шунтирования после операции билиопанкреатиче-ского шунтирования обычно не развиваются нарушения водно-электролитного баланса, а частота умеренной гипопротеи-немии не превышает 10%. В отдаленные сроки после операции билиопанкреатиче-ского шунтирования наблюдается снижение избытка массы тела больных в среднем на 80%. По мнению большинства хирургов, занимающихся проблемой оперативного лечения ожирения, данный тип операции является наиболее эффективным. Однако в связи с определенной технической сложностью операция производится в ограниченном числе лечебных учреждений. Однако в Италии, например, операция билиопанкреатического шунтирования является одной из самых распространенных в лечении морбидного ожирения. Одним из дополнительных показаний к выполнению этой операции является невозможность соблюдения режима питания и диеты, необходимых после гастрорестриктивных вмешательств.
В начале 70-х годов итальянским хирургом N. Scopinaro был предложен принципиально новый вид шунтирующей тонкую кишку операции — билиопанкреатическое шунтирование (рис. 29.2). Техника данной операции заключается в следующем. Вначале выполняют субтотальную дис-тальную резекцию желудка. Затем пересекают тонкую кишку на расстоянии 250 см от илеоцекального угла, аборальный отдел пересеченной кишки ана-стомозируют с культей желудка. Оральный отдел кишки анастомозируют с подвдошной кишкой по типу конец в бок на расстоянии 50 см от баугиниевой заслонки. В результате пищевой химус достаточно поздно подвергается воздействию желчи и панкреатического сока. Таким образом значительно снижается перевари-ваемость и всасываемость энергетически ценных ингредиентов пищи. В отличие от последствий еюноилеального шунтирования после операции билиопанкреатиче-ского шунтирования обычно не развиваются нарушения водно-электролитного баланса, а частота умеренной гипопротеи-немии не превышает 10%. В отдаленные сроки после операции билиопанкреатиче-ского шунтирования наблюдается снижение избытка массы тела больных в среднем на 80%. По мнению большинства хирургов, занимающихся проблемой оперативного лечения ожирения, данный тип операции является наиболее эффективным. Однако в связи с определенной технической сложностью операция производится в ограниченном числе лечебных учреждений. Однако в Италии, например, операция билиопанкреатического шунтирования является одной из самых распространенных в лечении морбидного ожирения. Одним из дополнительных показаний к выполнению этой операции является невозможность соблюдения режима питания и диеты, необходимых после гастрорестриктивных вмешательств.
Среди гастрорестриктивных операций при ожирении наибольшее распространение получили вертикальная гастропластика, горизонтальная гастропластика с помощью синтетической ленты (Gastric banding), а также модификация, при которой указанная выше операция выполняется с помощью "управляемого" бандажа по методике L. Kuzmak.
Вертикальная гастропластика была предложена Е. Masson в 1980 г. (рис. 29.3). При выполнении данной операции вначале с помощью циркулярного сшивающего аппарата формируют сквозное отверстие в желудке диаметром около 2 см, сшивая между собой металлическими скобками переднюю и заднюю стенки желудка. Затем с помощью линейного сшивающего аппарата, начиная от отверстия в стенках желудка по направлению к углу Гиса, накладывают четырехрядный скрепочный шов, формируя таким образом в проксимальной части желудка "малый желудок" объемом 20—40 мл. После этого через отверстие в желудке по направлению к малой кривизне накладывают синтетическую ленту длиной 4,5—5 см и сшивают ее концы между собой. Так формируется соустье между "малым желудком" и его дистальным отделом диаметром 10—11 мм. После операции у больного наступает чувство насыщения при приеме небольшого количества пищи, пациент вырабатывает привычку есть малыми порциями, тщательно пережевывая пищу.
В отдаленные сроки после операции степень снижения избытка массы тела достигает в среднем 60—70%. Существенных нарушений водно-электролитного баланса и белкового обмена не наблюдается. В 80-х—начале 90-х годов XX столетия горизонтальная гастропластика была наиболее часто используемым оперативным вмешательством во всем мире. Однако при дальнейшем наблюдении у 5—10% больных наблюдалось прорезывание части скрепочного шва, что приводило к значительному увеличению соустья между "малым" желудком и просветом остальной части органа. Вследствие этого пациенты переставали ощущать чувство насыщения после приема небольшого количества пищи и начинали вновь набирать массу тела. Обычно прорезывание скрепочных швов отмечается у лиц, не соблюдающих рекомендаций врача и продолжающих принимать объем пищи и после оперативного вмешательства.
 Другим достаточно популярным методом гастропластики в лечении тяжелых форм ожирения в конце прошлого века являлась горизонтальная ленточная гастропластика
Другим достаточно популярным методом гастропластики в лечении тяжелых форм ожирения в конце прошлого века являлась горизонтальная ленточная гастропластика
[Wilkinson J., Kolle S., 1982]. Эта операция технически значительно легче, чем вертикальная гастропластика, и преследует ту же цель — ограничение приема больным избыточного количества пищи. Для этого в верхней части желудка через небольшие отверстия в малом сальнике и желудочно-селезеночной связке вокруг его кардиальной части накладывают синтетическую ленту, сужая просвет желудка до 10—11 мм. Свободные концы ленты сшивают между собой, укрывая ее серозно-мышечными швами. Объем верхней части сформированного таким образом "малого" желудка составляет около 30—40 мл (рис. 29.4). Средние показатели степени снижения избытка массы тела после горизонтальной ленточной гастропластики примерно такие же, как после операции вертикальной гастропластики. У 5—10% больных, склонных к перееданию, наблюдается пенетрация ленты в просвет желудка. При этом происходит значительное увеличение просвета желудка в его ранее суженной части; и больные вновь набирают вес. Синтетическая лента может отойти естественным путем или ее удаляют с помощью гастроскопа.
"Управляемая" горизонтальная гастропластика в известной мере является модификацией горизонтальной гастропластики по методике L. Kuzmak, предусматривающей регулирование диаметра суженного просвета желудка с помощью лигатур, расположенных в просвете силиконовой трубки, проведенной вокруг желудка. С начала 90-х годов данную операцию выполняют с помощью специального устройства, состоящего из прочной силиконовой основы и тонкой силиконовой мембраны, расположенной на ее внутренней поверхности. Пространство между мембраной и основой устройства ("протеза") соединено с тонкой пластмассовой трубкой, заканчивающейся герметичным миниатюрным металлическим резервуаром ("портом"), одна из поверхностей которой покрыта эластичной мембраной (рис. 29.5). Как и при операции горизонтальной ленточной гастропластики, "протез" размещают в кардиальной части желудка и, защелкивая его, образуют кольцо (рис. 29.6). С помощью интра-гастрального зонда с раздуваемым баллоном на конце формируют  "малый" желудок объемом около 20 мл. При этом просвет желудка в области наложенного "протеза" составляет 2 см. Далее устройство укрывают серозно-мышечными швами. Металлический порт, соединенный с устройством, размещают в подкожной клетчатке на переднем листке влагалища прямой мышцы живота. Через 3 нед после операции под контролем рентгеновского экрана производят чрескожную пункцию порта и вводят в его просвет изотонический раствор, при этом раздувается внутренняя манжета и просвет желудка в этой зоне суживается. Степень сужения желудка контролируется эндоскопически. Оптимальным является сужение желудка до диаметра 10—11 мм. В дальнейшем по мере надобности можно с помощью повторных пункций увеличивать или уменьшать диаметр соустья. Еще одним важным преимуществом данной операции является возможность ее выполнения видеолапароскопическим путем.
"малый" желудок объемом около 20 мл. При этом просвет желудка в области наложенного "протеза" составляет 2 см. Далее устройство укрывают серозно-мышечными швами. Металлический порт, соединенный с устройством, размещают в подкожной клетчатке на переднем листке влагалища прямой мышцы живота. Через 3 нед после операции под контролем рентгеновского экрана производят чрескожную пункцию порта и вводят в его просвет изотонический раствор, при этом раздувается внутренняя манжета и просвет желудка в этой зоне суживается. Степень сужения желудка контролируется эндоскопически. Оптимальным является сужение желудка до диаметра 10—11 мм. В дальнейшем по мере надобности можно с помощью повторных пункций увеличивать или уменьшать диаметр соустья. Еще одним важным преимуществом данной операции является возможность ее выполнения видеолапароскопическим путем.
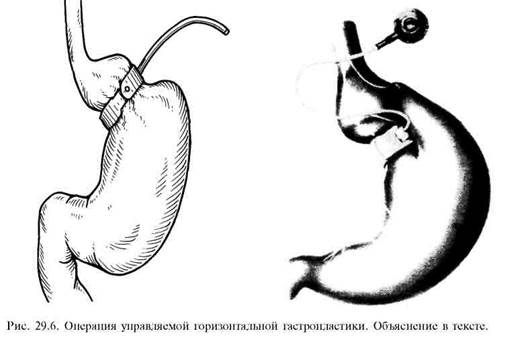
"Управляемая" горизонтальная гастропластика в настоящее время стала в Европе наиболее распространенным типом операции при ожирении. Только за последние 6 лет XX столетия было выполнено свыше 30 000 подобных операций. Степень снижения избытка массы тела в отдаленные сроки после вмешательства составляет 70% и более. Специфическим осложнением является увеличение объема "малого" желудка за счет выскальзывания ("Slippage") дистальной части желудка под "протезом" в проксимальном направлении. Обычно это наблюдается при недостаточном укрытии устройства се-розно-мышечными швами. Данное осложнение может быть устранено с помощью повторной лапароскопической корригирующей операции.
В отдаленные сроки после различных операций, особенно часто у больных со "сверхожирением", вследствие значительного снижения массы тела, формируются массивные кожно-жировые "фартуки" на животе, бедрах, руках. Для косметической коррекции фигуры их удаляют с помощью операции дерматолипэктомии. При небольших локальных жировых отложениях выполняют подкожную аспирацию жировой клетчатки из маленьких разрезов с помощью специальных металлических канюль. Эта операция получила название липосакции.
В заключение необходимо подчеркнуть, что оперативное вмешательство при крайних степенях алиментарно-конституционального ожирения является вынужденной мерой хирургического лечения. Это обусловлено, с одной стороны, малой эффективностью современных средств медикаментозного воздействия, с другой — прогрессированием сопутствующих ожирению тяжелых заболеваний внутренних органов. Операция является не косметической, а лечебной, направленной на улучшение качества жизни пациентов. При значительном и стойком снижении массы тела оперированных больных в отдаленные сроки после операции частота и степень выраженности сопутствующих заболеваний существенно снижаются. Многие пациенты возвращаются к нормальной социальной и трудовой деятельности.
Дата добавления: 2015-09-07; просмотров: 853;
