Основные оценки факторов риска и прогнозирование патологических процессов
Невзирая на значительное развитие современной медицины, ко этому времени остаются неизвестными непосредственные причины многих заболеваний или не возможно определить значимость каждой из них за счет их полиэтиологичности. Необходимость практического разрешения указанных проблем стало основой активного развития теории факторов риска.
Достаточно частыми в клинической практике являются ситуации, которые требуют определения оптимальной тактики ведения больного, которая базируется на прогнозировании дальнейшего развития патологического процесса, вероятности угрожающих и терминальных состояний. Типичным примером практической реализации данной методики является оценка риска перинатальной патологии, которая широко используется в акушерско-гинекологической практике. При этом в зависимости от бальной оценки по определенным перечням факторов формируются группы риска и корректируется план диспансерного наблюдения за беременными.
Принимая во внимание многоплановость данной проблемы, знакомство с теорией факторов риска будет базироваться на однофакторном (парное сравнение групп) или много факторных подходах.
Отношение риска, или относительный риск это коэффициент, который позволяет определить риск определенных патологических сдвигов, связанных со здоровьем исследуемых контингентов населения, больных, по сравнению с другими группами, которые отличаются за определенными качественными параметрами (демографическим составом, полом, условиями труда и т.д.). Обязательным для оценки есть наличие двух групп, одно из которых - основная, опытная группа - имеет первоочередной интерес, а друга выступает в роли контрольной (сравниваемой). Отношение между риском патологии в основной опытной (числитель) и контрольной (знаменатель) группах является относительным риском формирования определенного патологического процесса в основной группе относительно сравниваемой.
риск для основной группы • 1
 Относительный риск = риск для контрольной группы
Относительный риск = риск для контрольной группы
Имея информацию, например, об уровнях смертности населения трудоспособного возраста определенного пола от несчастных случаев, отравлений и травм, мы можем определить относительный риск смертности для мужчин относительно к женщинам. При этом значения числителя и знаменателя должны выражаться в одних единицах. Если относительный риск равно 1,0 , мы можем сделать вывод об одинаковом риске смертности для обеих сравниваемых групп. Показатель больше 1,0 свидетельствует о повышенном риске для группы, которая расположена в числителе за счет наличия определенных потенцирующих факторов. Значение коэффициента меньше 1,0 свидетельствует о сниженном риске для основной группы.
Например, частота осложнений (риск осложнений) после аппендэктомии при госпитализации в течение 24 часов с момента возникновения патологии составляет 2,1 %, а при госпитализации в срок после 24 часов - 10,8 %. Следовательно, относительный риск осложнений при поздней госпитализации будет составлять: 10,8: 2,1 = 5,14. Это позволяет сделать вывод о существенности влияния на него отмеченного фактора. Общепринятым критерием существенности относительного риска целесообразно брать уровень 3 и выше.
Относительный риск количественно определяет взаимосвязь (ассоциацию) между влиянием определенного фактора (сроком госпитализации, методом лечения, полом, условиями труда) и видом патологических сдвигов, поэтому он также имеет название мера (степень) ассоциации.
Приведенная выше методика оценки имеет обобщающий характер и является только одним из элементов анализа. Полноценный анализ прогнозирования патологических процессов, угрожающих состояний, оценки факторов риска не возможен без много факторного подхода к указанной проблеме, который базируется на вероятностном анализе Вальда.
Методология статистической оценки вероятности рядом с существующими методами бальной оценки является наиболее оптимальной для практического использования. Она состоит, например, в проведении оценки вероятности определенного перечня симптомов при различных заболеваниях с дальнейшим расчетом вероятности каждого из возможных диагнозов. Разрешение данного задания базируется на основе использование формулы Байеса и основных ее алгоритмов, которые предоставляют возможность рассчитать и оценить достоверность определенного патологического состояния или осложнений по комплексу симптомов у конкретного пациента.
Избранный перечень симптомов и признаков не может быть произвольным, а должен состоять только из высоко информативных критериев, которые являются общепринятыми, или отбор которых проводится с привлечением специалистов- экспертов. Их информативность оценивается коэффициентом информативности с использованием информационной меры Кульбака за следующей формулой:
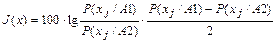
где J(х) - информационная ценность признака;
Р(хj./А1) - условная вероятность информационной группы j признака х в совокупности исследуемых
больных (А1);
Р(хj./А2) - условная вероятность информационной группы j признака х в совокупности здоровых А2
(контрольная группа).
Группы высокого риска (по отдельным видам патологии, осложнениям) формируются на основании расчета прогностических коэффициентов (ПК) для каждой информационной группы. При этом используется разработанная А. А. Генкиним и Е. В. Гублером методика неоднородной последовательной процедуры, которая базируется на последовательном анализе Вальда.
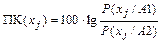
где ПК(хj) - прогностический коэффициент информационной группы и признака х;
Р(хj/А1) - условная вероятность информационной группы j признака х в совокупности больных с отдельными осложнениями (А1);
Р(хj/А2) - условная вероятность информационной группы j признака х в контрольной группе А2.
В процессе анализа весь первичный массив данных распределяется на отдельные однородные совокупности за клиническими критериями (формами патологических проявлений). Каждой совокупности должна отвечать выделенная в процессе анализа контрольная группа, которой могут быть здоровые лица или больные, которые не имеют соответствующей патологии.
Среди отобранных для анализа признаков, кроме клинических факторов, может быть выделенная группа медико-социальных факторов (возраст, профессиональная группа, семейное положение, наследственность, вредные привычки и другие). Заключительное использование их в модели факторов риска обязательно должно быть комплексным.
Практическое применение прогностических коэффициентов целесообразно проводить с использованием формализованных учетных документов, где есть информация о наличии и характере конкретных факторов, уровню каждого из которых отвечает определенное значение прогностического коэффициента. Оценка групп риска проводится на основании определения суммы отдельных прогностических коэффициентов, которая сравнивается с табличными значениями. Последние определяются с учетом вероятности ошибочного пропуска группы высокого риска на уровне не больше 5 % (р < 0,05) (погрешность первого рода) и ошибочного отнесения группы низкого риска к группе высокого не больше 10-20 % (р < 0,1-0,2) (погрешность второго рода). При достижении верхнего порога по сумме прогностических коэффициентов оцениваемая группа больных может быть отнесена к контингенту высокого риска, а при достижении нижнего - к контингенту минимального риска за исследуемым фактором.
Числовая граница между пороговыми значениями соразмерно делится на три приблизительно равные части: группы сниженного риска, среднего риска, повышенного риску. Это дает возможность формировать прогностические группы риска с промежуточными состояниями, и более дифференцировано подходить к планированию лечебно-профилактических мероприятий.
Реализацию данной методики можно представить на следующем примере.
Таблица 1
Диагностическая (прогностическая) таблица тяжелых угрожающих состояний у детей при респираторных острых вирусных инфекциях и гриппе
| Признак | Градация признака | Прогностический коэффициент (ПК) | Коэффициент информативности | ||
| Пульс | До 60 60-80 81-100 101-120 121-160 больше 160 | +58 +41 +29 +4 -32 + 11 | 2,8 | ||
| Цианоз | отсутствует периоральный разлитой | -34 -45 +27 | 3,7 | ||
| Цвет кожи | нормальный гиперемия бледность мраморный геморрагический | -17 -36 -22 + 15 +58 | 3,8 | ||
| Сознательность | Нормальная вялый возбужденный кома 1 кома 2-3 | -20 -6 +25 +45 +42 | 2,5 | ||
| Т° тела | до 36,0 36,1-37,0 37,1-38,0 38,1-40,0 больше 40,0 | +35 + 16 -30 -10 +40 | 2,4 | ||
| Судороги | нет, тремор одиночные серийные | -28 +6 +20 | 2,1 | ||
| Оценка пороговой суммы (ШК) | |||||
Значительный перечнь клинических критериев, каждый из которых имеет соответствующую градацию, рассчитывают прогностические коэффициенты и информативность признаков. Для оценки отбирают наиболее информативные критерии (коэффициент информативности больше 1). Для определенного ребенка с индивидуальной характеристикой оцениваемого комплекса параметров определяют суммарный прогностический коэффициент, который сравнивают с пороговым табличным значением для определяется вероятности развития угрожающего состояния.
Практическая ценность представленной методологии моделирования и прогностической оценки патологических процессов обусловлена ее универсальностью, простотой и возможностью поэтапного использования в течение любого из периодов течения патологии со внесением корректив во врачебной тактике.
Контрольные вопросы
1. Что такое относительный риск?
2. На чем базируется теория факторов риска?
3. Что такое погрешность первого и второго рода?
Дополнение 1
Дата добавления: 2015-08-04; просмотров: 1034;
