Скарлатина
Определение. Скарлатина — острое антропонозное заболевание, проявляющееся интоксикацией, поражением ротоглотки и мелкоточечной экзантемой и вероятностью развития инфекционно-аллергических осложнений.
Этиология. Возбудитель — стрептококки группы А (S. pyogenes), также вызывающие другие стрептококковые инфекции — ангины, хронические тонзиллиты, ревматизм, острый гломерулонефрит, стрептодермии, рожу и др.
Резервуар и источник инфекции — человек, больной ангиной, скарлатиной и другими клиническими формами респираторной стрептококковой инфекции, а также здоровые носители стрептококков группы А. Больным принадлежит ведущая роль в структуре источников инфекции. Больной наиболее опасен для окружающих в первые дни болезни, заразительность его прекращается чаще всего через 3 нед. от начала болезни. Носительство стрептококков группы А широко распространено среди населения (в среднем 15–20% здорового населения), многие их них выделяют возбудитель на протяжении длительного периода времени (месяцы и годы).
Механизм передачи —аэрозольный.
Пути и факторы передачи. Путь передачи — воздушно-капельный, реализация которого осуществляется посредством выделяющихся при кашле, чихании, разговоре капелек аэрозоля, содержащих возбудитель. Как правило, заражение происходит при тесном длительном общении с больным или носителем. Возможен алиментарный (пищевой — молоко, молочные продукты, кондитерские изделия с кремом, салаты с куриными яйцами и др.) и контактный (через загрязненные руки и предметы обихода, игрушки) пути инфицирования людей.
Инкубационный период колеблется от 1 до 12 дней, в большинстве случаев — 2–7 дней.
Диагностика. Диагноз скарлатины основывается на клинических (острое начало заболевания, лихорадка, интоксикация, острый катаральный или катарально-гнойный (при септической форме болезни — некротический), тонзиллит, обильная точечная сыпь, сгущающаяся в естественных складках кожи и лабораторных (нейтрофильный лейкоцитоз, повышенная СОЭ, обильный рост бетагемолитических стрептококков при посеве материала из очага инфекции на кровяной агар, нарастание титров антител к стрептококковым антигенам — М-протеину, А-полисахариду, стрептолизину-О и другим антигенам) данных. Отмечают изменения гемограммы, типичные для бактериальной инфекции: лейкоцитоз, нейтрофилию со сдвигом влево, повышение СОЭ. Выделение возбудителя практически не проводят в связи с характерной клинической картиной заболевания и широким распространением бактерий у здоровых лиц и больных другими формами стрептококковой инфекции. Для экспресс-диагностики применяют реакцию коагглютинации, латексагглютинации, выявляющие АГ стрептококков.
Дифференциальная диагностика. Скарлатину следует отличать от кори, краснухи, псевдотуберкулеза, лекарственных дерматитов.
Лечение. В настоящее время лечение скарлатины как правило осуществляют на дому, исключая тяжелые и осложненные случаи. Необходимо соблюдать постельный режим в течение 7–10 дней. Этиотропным препаратом выбора остается пенициллин в суточной дозе 6 млн ЕД для взрослых курсом на 10 сут. Альтернативные препараты — макролиды (эритромицин в дозе по 250 мг 4 р./сут или по 500 мг 2 р./сут) и цефалоспорины I поколения (цефамезин по 2–4 г/сут). Курс лечения составляет также 10 дней. При наличии противопоказаний к указанным препаратам можно применять полусинтетические пенициллины, линкозамиды. Назначают полоскания горла раствором фурацилина 1 : 5000, настоями ромашки, календулы, эвкалипта. Показаны витамины и антигистаминные средства в обычных терапевтических дозах. Помимо того, что этиотропное лечение больных скарлатиной — одно из наиболее эпидемически значимых мероприятий, использование в лечении скарлатины неадекватных антибиотиков, уменьшение длительности курса лечения сказывается негативно на предотвращении постстрептококковых осложнений (ревматизм, гломерулонефрит и др.).
Профилактикасуперинфекции и реинфекции обеспечивается соответствующим эпидемиологическим режимом в отделении: госпитализация больных в небольшие палаты или боксы, одновременное заполнение палат, изоляция больных при появлении осложнений. Симптоматические средства применяют по показаниям.
Прогнозпри своевременном лечении обычно благоприятный.
Осложнения. К наиболее частым осложнениям скарлатины относят гнойный и некротический лимфаденит, гнойный отит, а также осложнения инфекционно-аллергического генеза, чаще встречающиеся у взрослых больных — диффузный гломерулонефрит, миокардит.
Восприимчивость и иммунитет. Естественная восприимчивость людей к инфекции высокая. Скарлатина возникает у лиц, не имеющих антитоксического иммунитета при их инфицировании токсигенными штаммами бактерий, продуцирующих эритрогенные токсины типов А, В, С и др. Перенесенное заболевание оставляет после себя напряженный антитоксический и антимикробный иммунитет. Постинфекционный иммунитет типоспецифический, при инфицировании стрептококками А другого серотипа возможно повторное заболевание.
Факторы риска. Скученность проживания и размещения, нарушение утренних «фильтров» приема детей в дошкольные учреждения, недостаточный уровень выполнения санитарно-гигиенических требований в организованных коллективах.
Проявления эпидемического процесса. Заболевание распространено повсеместно; его чаще встречают в регионах с умеренным и холодным климатом. Одна из характерных особенностей скарлатины — наличие периодически возникающих подъемов и спадов заболеваемости. Наряду с 2–4- летними интервалами отмечают интервалы с более крупными временными промежутками (40–50 лет), с последующим существенным увеличением числа заболевших. В начале 60-х гг. XVII в. Т. Сиденгем характеризовал скарлатину как «…крайне незначительное, едва заслуживающее упоминания страдание». Сделанное в то время описание клинической картины скарлатины напоминало скарлатину 2-й половины ХХ в. Однако уже через 15 лет Сиденгем столкнулся с тяжелой скарлатиной и отнес ее по признаку тяжести в один разряд с чумой. XVII и XIX вв. характеризовались сменой периодов тяжелой и легкой скарлатины. Среди известных обобщений по этому поводу можно сослаться на описание, принадлежащее Ф.Ф. Эрисману. Вот как он писал о скарлатине по литературным материалам двух столетий: «По временам наступают периоды исключительно доброкачественных или только злокачественных эпидемий скарлатины. Летальность при злокачественных эпидемиях составляет 13–18%, но нередко возвышается до 25% и достигает даже 30–40%».
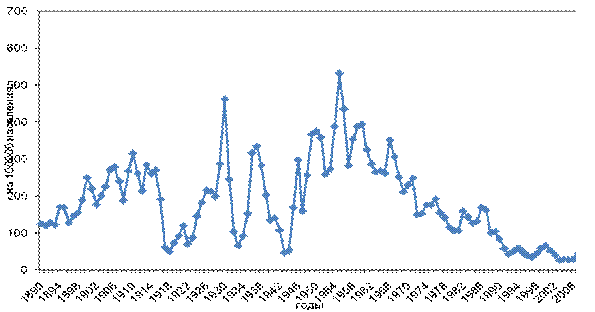
Рис. 12013.44. Динамика многолетней заболеваемости скарлатиной в России (на 100 000 населения)
В силу несовершенства системы регистрации, слабо развитой и не всегда доступной населению медицинской помощи, данные официальной статистики царской России не отражают истинного уровня заболеваемости скарлатиной. В отличие от прошлых веков за ХХ в. мы располагаем достаточно обширной информацией. В столетнем интервале можно выделить 3 большие цикла заболеваемости (рис. 13.44). Динамика показателей заболеваемости скарлатиной за последние годы отличается снижением величин. Подавляющее большинство случаев регистрируется среди детей, что составляло в среднем в Москве в 1996–2007 гг. 7039 случаев, или 461,7 на 100 000 населения. В России достоверной тенденции к изменению показателей не выявлено, а заболевало в среднем ежегодно 224,9 на 100 000 детей. Установлено, что за 1996–2007 гг. в РФ скарлатиной переболело 716 193 человека, а только в 2007 г. — 64 743 случаев (из них 86 004 и 6 590 соответственно в Москве).
Процесс снижения заболеваемости скарлатиной в г. Москве в последние годы был более выражен, чем в РФ: среднегодовой темп прироста (СТП) составил –8% и –3%. Но резкое снижение заболеваемости скарлатиной, отмеченное в последней трети XX в., в последние 20 лет не столь выражено. При сохраняющейся цикличности, характерной для этой формы СГА инфекции, отмечается некоторая стабилизация процесса распространения скарлатины. Среднемноголетние уровни заболеваемости составили 81,0 в Москве и 41,1 в России на 100 000 населения. При этом в группе детей 0–14 лет Москвы СТП составил –6%, а ежегодно в среднем заболеваемость указанной группы скарлатиной достигала 461,7 на 100 000 населения. В России аналогичные показатели равнялись 0% и 224,9 на 100 000 населения. Подавляющее большинство случаев было зарегистрировано среди детей, что составляло в среднем 7039 или 461,7 на 100 000 населения. В России достоверной тенденции к изменению показателей не выявлено, а заболевало в среднем ежегодно 224,9 на 100 000 детей.
Общий уровень и динамику многолетней и помесячной заболеваемости скарлатиной в основном определяет заболеваемость детей дошкольного возраста, посещающих организованные коллективы. Ежегодно дети, посещающие детские учреждения, заболевают в 3–4 раза чаще детей, воспитывающихся дома. Наиболее резко эта разница выражена в группе детей первых двух лет жизни (в 6–15 раз), в то время как среди детей 3–6 лет она менее заметна. Среди этих же групп отмечают наивысшие показатели здорового бактерионосительства.
Среди детей самые высокие среднемноголетние показатели заболеваемости скарлатиной отмечали в возрасте 3–6 лет (1108,7 на 100 000 населения), а среди организованных детей этого возраста этот показатель был еще выше (1290 случаев на 100 000 населения) (рис.13. 45 и 13.47.). Также высокие показатели заболеваемости скарлатиной отмечали в группе организованных детей 1–2 лет (817,6 на 100 000 населения). Среди детей неорганизованных 3–6 лет показатель заболеваемости был 552,1, а детей 1–2 — 167,9 на 100 000 населения, т.е. в 3,4 раза ниже, чем в детских дошкольных учреждения. (рис. 121). Среди школьников показатели заболеваемости были в 1,8 раза ниже, чем детей-дошкольников, и в 2,8 раза ниже, чем среди детей 3–6 лет.
 |
Рис. 12113.45. [U4] Среднемноголетние показатели заболеваемости скарлатиной в различных социально-возрастных группах населения Москвы в 1996–2007 гг. (на 100 000 населения)
Заболеваемость скарлатиной в последние годы характеризуется низкой очаговостью. Удельный вес заболеваний в детских дошкольных учреждениях с одним случаем заболевания составил 85,6%. Основной вклад в заболеваемость в детских организованных коллективах в Москве вносят дети, посещающие детские комбинаты (81,6%) и школы (18,4%).
В годовой динамике заболеваемости стрептококковой инфекции можно выделить два уровня: круглогодичную (спорадическую) и эпидемическую заболеваемость (рис.13.46). Эпидемическая заболеваемость проявляется в виде сезонного повышения или отдельных эпидемических вспышек. На сезонную заболеваемость приходится 50–80% заболеваний, зарегистрированных в году.
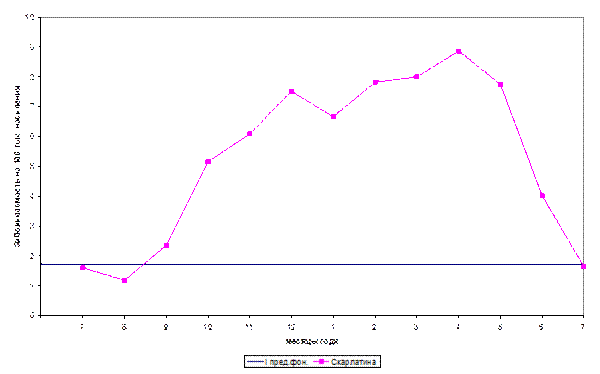
Рис. 12213.46. Внутригодовая заболеваемость скарлатиной в Москве за 1997–2007 гг. (типовая кривая построена по медиане)
Помесячная заболеваемость респираторной стрептококковой инфекцией имеет выраженную осенне-зимне-весеннюю сезонность. Месяцы минимальной и максимальной заболеваемости приходятся соответственно на июль–август и ноябрь–декабрь и март–апрель. Сезонный уровень заболеваемости определяется в основном за счет детей дошкольников, посещающих детские учреждения. У них явно определяются два пика заболеваемости — весенний (февраль–апрель) и осенне-зимний (ноябрь–декабрь). Выраженная сезонность заболеваемости скарлатиной отмечается в группе детей 3–6 лет, посещающих организованные коллективы: повышенная заболеваемость регистрируется практически с начала сентября и до конца июля. В среднем 78,6% случаев заболеваний скарлатиной приходится на сезонную форму заболеваемости. В отдельные годы эта цифра составляла 93%. Среди неорганизованных детей первых двух лет жизни сезонность была выражена крайне слабо и на долю сезонной формы заболеваемости приходится лишь 8,4% годовой заболеваемости.
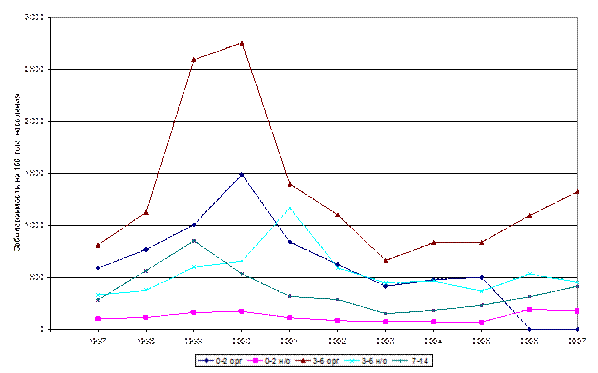
Рис. 123.13.47. [U5] [U6] Многолетняя динамика заболеваемости скарлатиной в различных социально-возрастных группах населения Москвы за 1997–2007 гг. (заболеваемость взрослых колеблется с 0,80/0000 в 2005 г. до 2,70/0000 в 2000 г.)
На сроки наступления сезонного повышения заболеваемости решающее влияние оказывают время формирования или обновления организованных коллективов и их численность. В зависимости от численности коллектива, особенностей его формирования и функционирования увеличение заболеваемости стрептококковой инфекцией может отмечаться через 11–15 дней (крупные центры отдыха детей, воинские коллективы и т.д.), достигая максимума через 30–35 дней. В дошкольных детских коллективах подъем заболеваемости как правило начинается через 4–5 нед. с максимумом заболеваемости на 7–8-й нед. от периода их формирования. В тех организованных коллективах, которые обновляются один раз в год, наблюдают однократный сезонный рост РСИ. При двукратном обновлении отмечают двукратные сезонные подъемы заболеваемости. Это наиболее демонстративно показано на воинских коллективах.
Характерна связь скарлатины с предшествующими заболеваниями ангиной и другими респираторными проявлениями стрептококковой инфекции, возникающими в детских дошкольных учреждениях, особенно вскоре после их формирования. Заболеваемость в осенне-зимне-весенний период наиболее высокая.
Эпидемиологический надзор. Принимая во внимание положение, что скарлатина — «болезнь организованных коллективов», в них необходимо осуществлять ежедневное отслеживание динамики заболеваемости ангиной и другими проявлениями респираторной стрептококковой инфекции для распознавания признаков ухудшения эпидемической ситуации и предсказания появления заболеваний скарлатиной и ревматизмом. Важное значение имеет мониторинг типовой структуры возбудителя и его биологических свойств. Известно, что популяция стрептококков группы А крайне гетерогенна и изменчива по типовой структуре и способности вызывать ревматизм, гломерулонефрит и токсико-септические фомы инфекции (некротический фасциит, миозит, синдром токсического шока и др.). Подъем заболеваемости связан, как правило, со сменой ведущего серовара (по структуре М М-белка) возбудителя. Иммунологические исследования позволяют оценить распространенность и инфицированность возбудителем в организованных коллективах детей и взрослых.
Профилактические мероприятия. См. раздел стрептококковые инфекции.
Дата добавления: 2015-08-04; просмотров: 2544;
