II. Ежедневная терапия
| Гликемия до еды, мг% | Обычный инсулин, единицы |
| менее 60 | —2 |
| 61—90 | без изменений |
| 91—120 | |
| 121—150 | |
| 151—200 | |
| 201—250 | |
| более 250 |
1 В начале лечения дозы инсулина подбирают так, чтобы достичь желаемого уровня гликемии (см. табл. 327-8). После первоначальной стабилизации применяют различные схемы для поддержания жесткого контроля. Например, если больной после перехода на МПИ нуждается в 12 ЕД обычного инсулина перед завтраком, но уровень сахара крови в этот момент составляет 160 мг%, то следует вводить не 12, а 15 ЕД обычного инсулина. Из:
Schiffrin and Belmonte (адаптировано).
В одной или двух клиниках катетеры инсулиновых инфузионных насосов помещали не подкожно, а внутривенно. Хотя, судя по сообщениям, серьезных осложнений при этом не возникало, такая методика не годится для рутинного применения. Делались попытки использовать и интраабдоминальные инсулиновые насосы, резервуары которых могли заполняться снаружи. Пока преимущества этого способа сомнительны.
Кому же можно рекомендовать жесткий контроль с помощью МПИ или ППИИ? Существ уют лишь два показания — беременность и пересадка почки. Поддержание нормального уровня глюкозы в плазме во время беременности предотвращает макросомию и дыхательный дистресс у плода и уменьшает перинатальную смертность. К сожалению, контроль гликемии после зачатия не предупреждает врожденные пороки, связанные с диабетом. Это означает, что максимальную безопасность для плода обеспечивает лишь жесткий контроль диабета до оплодотворения. Общепринятые методы лечения больных диабетом при беременности не годятся; интенсивное лечение нужно начинать еще на стадии планирования беременности. Причисление больных с пересаженной почкой к этой категории основано на том, что в здоровой трансплантированной почке быстро развивается диабетическая нефропатия. Надежда лишь на то, что при улучшении контроля обмена веществ такие изменения удастся замедлить или предотвратить.
У большинства больных инсулинзависимым диабетом жесткий контроль — вопрос выбора. Поскольку при таких схемах лечения от больного требуется очень много, необходимо заранее оценить надежность его согласия принять на себя ответственность за лечение. Определение уровня глюкозы обходится недешево, и материальное положение больного также надо учитывать. Даже если жесткий контроль и не гарантирует профилактики поздних осложнений, при правильном подборе больных он оправдывает себя, так как после нормализации метаболизма улучшается самочувствие, а также потому, что вникание в клинические детали придает больным диабетом ощущение уверенности в себе и независимости, которые в другом случае легко утрачиваются. Жесткий контроль не всегда показан очень пожилым людям, а также при наличии сердечно-сосудистых, цереброваскулярных или диабетических осложнений.
Если больному диабетом предстоит хирургическая операция, инсулин промежуточной продолжительности действия отменяют и лечение продолжают только обычным инсулином. Эффективный метод—добавление 10—20 ЕД инсулина к 1 л 5% раствора глюкозы в воде при скорости инфузии 100—150 мл/ч. Определение уровня глюкозы в плазме капиллярной крови позволяет вовремя изменить скорость инфузии, чтобы избежать гипо-или гипергликемии. Можно также вводить 10 ЕД обычного инсулина подкожно и вливать 5—10%раствор глюкозы со скоростью, исключающей резкие изменения концентрации глюкозы.
Виды инсулина. Существует несколько различных видов инсулина. При неотложных состояниях у больных диабетом, а также в программах МПИ и ППИИ применяют быстродействующие препараты. При обычной терапии и в режиме МПИ используют препараты промежуточного срока действия. Как уже отмечалось, долгодействующие смеси используют при трехинъекционной схеме МПИ. Сроки наступления максимального эффекта и продолжительность действия инсулинов у разных больных неодинаковы и зависят от способа введения и дозы препарата. У больных диабетом, получающих инсулин, его гипогликемизирующий эффект развивается позднее, чем у здоровых лиц, что связано, вероятно, с присутствием в плазме больных антиинсулиновых антител. Установлено, что при подкожном введении обычного инсулина он начинает действовать у больных диабетом примерно через 1 ч, максимального эффекта достигает через б ч и сохраняет свое действие в среднем 16 ч, тогда как у здоровых людей действие инсулина начиналось уже через несколько минут, максимальный эффект регистрировали примерно через 2 ч, а длительность действия составляла всего 6—8 ч. При введении NPH-инсулина он начинал действовать у больных диабетом через 2,5 ч, максимального эффекта достигал через 11 ч и имел общую продолжительность действия 25 ч, что ближе совпадает с соответствующими параметрами у здоровых людей.
Имеющиеся в продаже препараты инсулина содержат по 100 ЕД в 1 мл, хотя можно приобрести и инсулин, содержащий 500 ЕД в 1 мл. В настоящее время все они очищенные, т. е. загрязнение проинсулином меньше 10 частей на 1 млн. Некоторые препараты содержат всего 1 часть проинсулина на 1 млн. Все еще широко применяются инсулины животного происхождения (бычий, свиной), но теперь доступен и инсулин, идентичный человеческому. Преимущество очищенных инсулинов животного происхождения заключается в том, что при их введении несколько реже образуются антиинсулиновые антитела (IgG), чем при введении «человеческого» гормона. Существующие цены позволяют широко прописывать «человеческий» инсулин. Как отмечалось выше, производятся (хотя и не всеми фирмами) различные препараты короткодействующих, промежуточных и долгодействующих инсулинов. Для общепринятой терапии чаще всего применяют инсулины ленте и NPH, биологический эффект которых примерно одинаков, но инсулин ленте, по-видимому, несколько более иммуногенен и хуже смешивается с обычным инсулином, чем NPH.
Самоконтроль уровня глюкозы. Многие годы эффективность лечения больных диабетом оценивали по динамике симптомов (таких, как частота никтурии) и результатам определения глюкозы в моче полуколичественными методами. Поскольку у здорового человека почки начинают «пропускать» глюкозу при концентрации ее в плазме 180—200 мг% (1800—2000 мг/л), причем с прогрессированием поражения почек этот порог может возрастать, оценка глюкозурии лишь незначительно способствует поддержанию близкого к норме уровня глюкозы в плазме. Поэтому в настоящее время большинство больных, получающих инсулин, контролируют свое состояние и вносят коррективы в лечение, основываясь на результатах самостоятельного определения уровня сахара в капиллярной крови. Не говоря уже о том, что такие определения необходимы при всех схемах лечения, предусматривающих изменение доз инсулина, возможность по желанию самому оценивать уровень глюкозы в крови оказывает благоприятное действие. Это придает больному уверенность в себе, чувство независимости, повышает вероятность лечебного эффекта (например, можно сразу же убедиться в нарушении диеты), позволяет раньше обнаружить начало гипогликемии и документировать ее при появлении настораживающих симптомов.
Уровень глюкозы в крови можно определять визуально с помощью покрытых реагентами полосок бумаги, но обычно предпочитают пользоваться автоматическим прибором, поскольку многим больным трудно точно определить оттенки цвета бумажной полоски и, кроме того, на результаты такого определения может влиять субъективное желание больного. Цифру же, показываемую прибором, игнорировать труднее. Имеются различные анализаторы глюкозы. Предпочтительнее пользоваться «сухой» системой (т. е. не требующей отмывания полоски). Цена прибора вместе с пружинным иглодержателем и иглами около 200 долларов, и деньги на это многие больные получают по страховой карточке. Больных нужно научить пользоваться прибором. Чтобы проверить точность самоконтроля, больным рекомендуется периодически одновременно определять сахар крови в лаборатории. Исследования показали, что с помощью этих методик больные могут точно определять уровень глюкозы в крови.
Хотя анализы мочи на сахар в настоящее время редко используют для оценки течения диабета, но определение кетоновых тел в моче сохраняет свое значение.
Цели терапии. Среди диабетологов нет единого мнения о том, каков должен быть уровень глюкозы в крови, к поддержанию постоянства которого следует стремиться. Мнение автора по этому вопросу приведено в табл. 327-8. «Приемлемые» уровни должны были бы служить ориентиром при общепринятой терапии по двухразовой схеме введения промежуточного и обычного инсулина. Верхняя граница— 200 мг% (2000 мг/л) после еды произвольна, но она учитывает полученные в популяции индейцев Пима данные о том, что при показателях меньше 200 мг% (2000 мл/л) через 2 ч после проведения теста толерантности к глюкозе осложнения диабета встречаются редко. Колонка «идеальных» цифр показывает те уровни гликемии, к которым следует стремиться при строгих режимах терапии. Хотя некоторые авторы подходят к проблеме еще строже и предпочитают стремиться к тому, чтобы уровень гликемии через 1 ч после еды не превышал 140 мг% (1400 мг/л), это увеличивает опасность возникновения гипогликемии. Как правило, исключить тяжелую гипогликемию важнее, чем гипергликемию, так как первая создает острую угрозу для жизни больного или окружающих (например, в случае автомобильной катастрофы), а неблагоприятные эффекты гипергликемии развиваются гораздо дольше и менее отчетливы.
Гипогликемия, эффект Сомоджи и феномен утренней зари (см. также гл. 329). У больных инсулинзависимым диабетом, особенно при большом желании удержать гликемию
Таблица 327-8. Целевые уровни глюкозы крови у больного диабетом1
| Условия | Целевой уровень | |
| приемлемый, мг% | идеальный, мг% | |
| Натощак | 60—130 | 70—100 |
| Перед едой | 60—130 | 70—100 |
| После еды (1ч) | Ниже 200 | Ниже 160 |
| В 3 ч ночи | Выше 65 | Выше 65 |
1 Приведены цифры для лиц моложе 65 лет в отсутствие острых заболеваний. Для пожилых лиц целевые уровни должны быть выше. натощак и после еды в нормальных пределах, часто возникает гипогликемия. Она может быть обусловлена пропуском приема пищи, неожиданной физической активностью но иногда появляется и без видимых причин. Если приступы гипогликемии развиваются днем их можно распознать по таким адренергическим симптомам, как потливость нервное возбуждение, тремор и чувство голода. Ночью во время сна гипогликемия может протекать бессимптомно или сопровождаться потоотделением, кошмарными сновидениями и головной болью утром. В одном из наблюдений (в течение 24 ч) за детьми с инсулинзависимым диабетом у 18% из них отмечали бессимптомные приступы ночной гипогликемии Если гипогликемия не купируется контррегуляторными механизмами или приемом углеводов появляются признаки нарушения деятельности центральной нервной системы: спутанность или потеря сознания, отклонения в поведении, судороги. По мере прогрессирования диабета, особенно при формировании невропатии, симптомы, обусловливаемые адреналином, могут притупляться и терять свое значение в качестве предупреждающих сигналов, и в результате усиливаются признаки нарушения функции центральной нервной системы. На счет гипогликемии относят до 7% смертельных случаев среди больных инсулинзависимым диабетом.
Предупредить возникновение гипогликемии при снижении концентрации глюкозы в плазме в норме можно прекращением секреции инсулина и мобилизацией контррегуляторных гормонов. Последнее приводит к увеличению печеночной продукции глюкозы и снижению утилизации глюкозы периферическими тканями. Основную контррегуляторную роль играет глюкагон, а адреналин (и норадреналин, выделяющийся из симпатической нервной системы) выполняет функцию главного дублера. При наличии глюкагона адреналин для восстановления уровня глюкозы в плазме не требуется, но он необходим, если глюкагона нет. Кортизол и гормон роста не вызывают острых эффектов, но их действие приобретает важное значение при длительном голодании или хронической гипогликемии. Склонность больных диабетом к гипогликемии объясняется как избытком инсулина, так и недостаточностью контррегуляторных механизмов. Поскольку инсулин поступает путем инъекций или инфузий, организм уже не может снижать его концентрацию в плазме при падении уровня глюкозы. У больных инсулинзависимым диабетом I типа очень рано утрачивается способность повышать секрецию глюкагона в ответ на гипогликемию. Поэтому средства защиты ограничиваются адреналином. К сожалению, у многих больных прекращается секреция адреналина в ответ на гипогликемию. У большинства из них недостаточность адреналина обусловлена, вероятно, диабетической автономной невропатией, но это можно наблюдать и без клинических проявлений дисфункции нервной системы. Неспособность секретировать катехоламины обычно проявляется на поздних стадиях диабета, но может встречаться и на более ранних его этапах. Считают, что средства, блокирующие -адренергические рецепторы, действуют так же, как недостаточность адреналина, но данных об индукции ими гипогликемии в реальных жизненных условиях нет.
Недостаточность контррегуляторных гормонов особенно сильно проявляется при интенсивной инсулинотерапии. Вероятность гипогликемии обратно пропорциональна среднему уровню глюкозы в плазме. К сожалению, предвидеть клинические проявления контррегуляторной недостаточности весьма трудно. В экспериментальных условиях для этого можно использовать пробу с инфузией инсулина, но на практике эта процедура, вероятно, неосуществима. При проведении данной пробы показателем нарушений в контррегуляторной системе служит появление нейрогликопенических симптомов или задержка восстановления исходного уровня глюкозы в плазме после его максимального снижения, вызванного инфузией стандартного количества инсулина. По-видимому, наиболее убедительным доказательством контррегуляторной недостаточности являются частые приступы гипогликемии, которые нельзя связать с погрешностями диеты или физической активностью. Следует учитывать и сообщения о том, что интенсивная инсулинотерапия (жесткий контроль) может сама по себе нарушать контррегуляцию метаболизма глюкозы.
Вопрос заключается в том, могут ли появиться симптомы гипогликемии без гипогликемии как таковой, например, в ответ на быстрое снижение высокой концентрации глюкозы в плазме. Хотя точно ответить на этот вопрос нельзя, имеются данные, что ни скорость, ни степень такого снижения не служат сигналами для выброса контррегуляторных гормонов; единственным сигналом является лишь низкий уровень глюкозы в плазме. Пороговые значения этого уровня у разных людей различны, но при нормальной или повышенной концентрации глюкозы секреция контррегуляторных гормонов не возрастает. Адренергические симптомы, наблюдаемые на фоне гипергликемии, обусловлены, по всей вероятности, возбуждением или сердечно-сосудистыми механизмами.
Гипогликемию у больных диабетом могут вызывать и другие причины. Например, поражение почек при диабете нередко сопровождается снижением потребности в инсулине и, если не изменить его дозу, может развиться явная гипогликемия. Механизм снижения потребности в инсулине в таких случаях неясен. Хотя при диабетической нефропатии увеличивается период полужизни инсулина в плазме, но несомненна роль и других факторов.
Гипогликемия может быть следствием недостаточности надпочечников аутоиммунной природы — одним из проявлений синдрома Шмидта (см. гл. 334), который у больных диабетом встречается чаще, чем в общей популяции. У некоторых больных развитие гипогликемии связано с высоким титром антител к инсулину в крови. В таких случаях точный механизм возникновения гипогликемии неизвестен. Иногда у больных диабетом может развиться инсулинома. Очень редко наблюдается постоянная ремиссия внешне типичного диабета. Причины этого неясны, но первым признаком часто могут служить симптомы гипогликемии у ранее хорошо компенсированных больных.
Следует подчеркнуть, что приступы гипогликемии опасны и, если повторяются часто, предвещают тяжелые осложнения или даже смертельный исход.
Реактивную гипергликемию, развивающуюся после приступа гипогликемии вследствие выброса контррегуляторных гормонов, называют феноменом Сомоджи. Его следует предполагать всякий раз, когда за короткое время выявляются резкие колебания уровня глюкозы в плазме, даже если больной и не предъявляет жалоб. Такие быстрые колебания отличаются от сдвигов, наблюдаемых при отмене инсулина у ранее хорошо компенсированных больных; в последнем случае гипергликемия и кетоз развиваются постепенно и равномерно за 12—24 ч. На избыточность дозы инсулина могут указывать чрезмерный аппетит и увеличение массы тела на фоне роста гипергликемии, поскольку для ухудшения компенсации при недостатке вводимого инсулина обычно характерно снижение массы тела (вследствие осмотического диуреза и потерь глюкозы). При подозрении на феномен Сомоджи следует попытаться снизить дозу инсулина даже в отсутствие специфических симптомов избыточной инсулинизации. У больных, использующих инфузионные инсулиновые насосы, феномен Сомоджи встречается, по-видимому, реже, чем у тех, кто получает обычную инсулинотерапию или множественные разовые инъекции инсулина.
Феноменом утренней зари называют повышение уровня глюкозы в плазме ранним утром, что требует больших количеств инсулина для поддержания эугликемии. Хотя, как отмечалось выше, гипергликемия ранним утром может быть связана с ночной гипогликемией, феномен утренней зари как таковой считают независимым от механизма феномена Сомоджи. Основное значение придают ночному выбросу гормона роста. В ранние утренние часы отмечено и ускорение клиренса инсулина, но это, вероятно, не играет ведущей роли. Отличить феномен утренней зари от постгипогликемической гипергликемии можно, как правило, путем определения уровня глюкозы в крови в 3 ч утра. Это важно, так как феномен Сомоджи можно исключить, понизив дозу инсулина на определенный срок, а феномен утренней зари, напротив, требует увеличения дозы инсулина для поддержания нормального уровня глюкозы.
Пероральные средства. Для лечения больных инсулиннезависимым диабетом, который не удается компенсировать диетическим питанием, часто приходится применять препараты сульфонилмочевины. Использовать эти вещества нетрудно, и они, по-видимому, безвредны. Опасения, высказанные в докладах Университетской Диабетологической Группы (УДГ) о возможном повышении смертности от ишемической болезни сердца в результате применения этих средств, во многом рассеялись из-за сомнительности плана проведенного исследования. С другой стороны, широкому применению пероральных средств препятствует мнение, согласно которому лучшая компенсация диабета может замедлить развитие его поздних осложнений. Хотя у некоторых больных с относительно легким течением диабета уровень глюкозы в плазме под влиянием пероральных средств нормализуется, но у больных с высокой гипергликемией она, если и снижается, то не до нормы. Поэтому в настоящее время большой процент больных инсулиннезависимым диабетом получают инсулин.
Препараты сульфонилмочевины действуют в основном как стимуляторы секреции инсулина -клетками. Они увеличивают также число инсулиновых рецепторов в тканях-мишенях и ускоряют опосредуемое инсулином исчезновение глюкозы из крови, независимое от повышения связывания инсулина. Поскольку на фоне существенного снижения средней концентрации глюкозы лечение этими средствами не приводит к повышению среднего уровня инсулина в плазме, внепанкреатические эффекты препаратов сульфонилмочевины могли бы играть важную роль; Однако парадоксальное улучшение метаболизма глюкозы в отсутствие постоянного повышения уровня инсулина нашло объяснение, когда было
Таблица 327-9. Препараты сульфонилмочевины
| Вещество | Суточная доза, мг | Число приемов в сутки | Длительность гипогликемического действия, ч | Метаболизм/ экскреция |
| Ацетогексамид (Acetohexamidi) | 250—1500 | 1—2 | 12—18 | Печень/почки |
| Хлорпропамид | 100—500 | Почки | ||
| Толазамид (Tolazamide) | 100—1000 | 1—2 | 12—14 | Печень |
| Бутамид | 500—3000 | 2—3 | 6—12 | Печень |
| Глибенкламид | 1,25—20 | 1—2 | До 24 | Печень/почки |
| Глипизид | 2,5—40 | 1—2 | До 24 | То же |
| Глиборнурид (Glibornuride) | 12,5—100 | 1—2 | До 24 | То же |
Из: R. H. Unger, D. W. Foster, Diabetes mellitus, in Williams Textbook of Endocrinology, 7th ed. J. D. Wilson, D. W. Foster (eds), Philadelphia, Saunders, 1985, p. 1018—1080. Адаптировано по H. E. Lebowitz a M. N. Feinglos.
показано, что при увеличении содержания глюкозы до уровня, наблюдавшегося до начала лечения, концентрация инсулина в плазме у таких больных возрастает до более высоких показателей, чем были до лечения. Таким образом, эти вещества сначала усиливают секрецию инсулина и тем самым снижают содержание глюкозы в плазме. По мере снижения концентрации глюкозы уровень инсулина также снижается, поскольку именно глюкоза плазмы служит основным стимулом секреции инсулина. В таких условиях инсулиногенный эффект лекарственных средств удается выявить путем увеличения содержания глюкозы до исходного повышенного уровня. Тот факт, что препараты сульфонилмочевины неэффективны при ИЗСД, при котором уменьшена масса -клеток, подтверждает представление о ведущей роли именно панкреатического действия этих препаратов, хотя внепанкреатические механизмы их действия, несомненно, также имеют значение.
Характеристики препаратов сульфонилмочевины суммированы в табл. 327-9. Такие соединения, как глипизид и глибенкламид, эффективны в меньших дозах, но в других отношениях мало отличаются от давно применяющихся средств, таких как хлорпропамид и бутамид. Больным со значительным поражением почек лучше назначить бутамид или толазамид (Tolazamide), поскольку они метаболизируются и инактивируются только в печени. Хлорпропамид способен сенсибилизировать почечные канальцы к действию антидиуретического гормона. Поэтому он помогает некоторым больным с частичным несахарным диабетом, но при сахарном диабете может вызывать задержку воды в организме. При использовании пероральных средств гипогликемия встречается реже, чем при употреблении инсулина, но если она возникает, то проявляется обычно сильнее и длительнее. Некоторые больные нуждаются в массивных вливаниях глюкозы спустя несколько дней после приема последней дозы препарата сульфонилмочевины. Поэтому в случае появления гипогликемии у получающих такие препараты больных необходима их госпитализация.
К другим пероральным средствам, эффективным при диабете взрослых, относятся только бигуаниды. Они снижают уровень глюкозы в плазме предположительно за счет ингибирования глюконеогенеза в печени, хотя фенформин (Phenformin) может и повышать число инсулиновых рецепторов в некоторых тканях. Эти соединения применяют обычно лишь в комбинации с препаратами сульфонилмочевины, когда с помощью только последних не удается достичь адекватной компенсации. Поскольку во многих публикациях отмечается связь между применением фенформина и развитием лактацидоза, Управление санитарного надзора за качеством пищевых продуктов и медикаментозов запретило клиническое использование этого соединения в США, за исключением отдельных случаев, когда оно продолжает применяться с исследовательской целью. В остальных странах фенформин и другие бигуаниды все еще применяются. Их не следует назначать больным с почечной патологией и нужно отменять при появлении тошноты, рвоты, поноса или любых интеркуррентных заболеваниях.
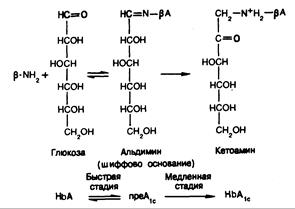
Рис. 327-3. Образование альдомина и кетоамина.
Мониторинг компенсации диабета. Те больные, которые часто определяют у себя концентрацию глюкозы в крови для подбора дозы инсулина, могут легко установить среднюю концентрацию сахара. В настоящее время большинство диабетологов с целью проверки точности самоконтроля пользуются определением уровня гемоглобина А1с, позволяющего оценить степень компенсации за длительное время. Гемоглобин А1с — минорный компонент гемоглобина (быстро движущийся при электрофорезе) присутствует и у здоровых людей, но при гипергликемии его процентное содержание возрастает. Повышенная электрофоретическая подвижность гемоглобина А„ обусловлена содержанием в нем неферментативно гликозилированных аминокислот валина и лизина. Схема реакции приведена на рис. 327-3.
На данной схеме -NH2 означает концевой валин в -цепи гемоглобина. Реакция образования альдимина обратима, так что пре-А1с представляет собой лабильный продукт, но реакция образования кетоамина необратима, и поэтому последний продукт стабилен. Уровень пре-А1с зависит от концентрации глюкозы в среде и не отражает степени компенсации диабета за длительное время, хотя и регистрируется при использовании хроматографических методов определения гемоглобина А1с. Для точного определения уровня НbА1с нужно предварительно удалить пре-А1с. Во многих лабораториях для этого применяют жидкостную хроматографию высокого разрешения (ЖХВР). При колориметрическом методе с использованием тиобарбитуровой кислоты лабильная фракция пре-А1с также не определяется. При адекватном определении процентное содержание гликозилированного гемоглобина позволяет оценить компенсацию диабета за предшествующий 3-месячный период. Нормальные показатели следует устанавливать в каждой лаборатории. У здоровых лиц содержание НbА1с в среднем составляет около 6%, а у плохо компенсированных больных диабетом может достигать 10—12%. Определение гликозилированного гемоглобина позволяет объективно оценивать степень компенсации нарушений обмена веществ. Расхождения между уровнями глюкозы в плазме и концентрациями НbА1с свидетельствуют лишь о неточности определений. Для мониторинга компенсации диабета за 1—2-недельный период можно использовать определение гликозилированного альбумина, так как он имеет короткий период полужизни, но в клинической практике это применяется редко.
Дата добавления: 2015-07-22; просмотров: 1226;
